- Эрадикационная терапия Helicobacter Pylori
- Ингибиторы протонной помпы (ИПП)
- Препараты висмута
- Метронидазол
- Кларитромицин
- Амоксициллин
- Тетрациклины
- Показания к эрадикационной терапии
- Эрадикационная терапия
- Язва двенадцатиперстной кишки — симптомы и лечение
- Определение болезни. Причины заболевания
- Факторы риска
- Симптомы язвы двенадцатиперстной кишки
- Болевой синдром
- Синдром диспепсии
- Астенический синдром
- Кровотечение
- Обострения язвы
- Патогенез язвы двенадцатиперстной кишки
- Классификация и стадии развития язвы двенадцатиперстной кишки
- Осложнения язвы двенадцатиперстной кишки
- Кровотечение
- Перфорация
- Пенетрация
- Стеноз
- Диагностика язвы двенадцатиперстной кишки
- К какому врачу обратится при наличии симптомов
- Несколько слов об ЭГДС
- Лечение язвы двенадцатиперстной кишки
- Медикаментозное лечение
- Хирургическое лечение
- Экстренная помощь при приступе
- Диета при язвенной болезни
- Физиотерапия и лечебная гимнастика при язвенной болезни
- Прогноз. Профилактика
- Можно ли полностью вылечить язву
Эрадикационная терапия Helicobacter Pylori
Марина Поздеева о принципах и схемах антихеликобактерной терапии
Колонизация Helicobacter pylori поверхности и складок слизистой оболочки желудка значительно затрудняет антибактериальную терапию. Успешная схема лечения основана на сочетании препаратов, которые предотвращают возникновение резистентности и настигают бактерию в различных участках желудка. Терапия должна гарантировать, что даже небольшая популяция микроорганизмов не останется жизнеспособной.
Эрадикационная терапия Helicobacter pylori включает комплекс нескольких препаратов. Распространенная ошибка, которая зачастую приводит к непредсказуемым результатам, — замена даже одного хорошо изученного препарата из стандартной схемы на другой препарат той же группы.
Ингибиторы протонной помпы (ИПП)
Терапия ИПП доказала эффективность в различных клинических исследованиях. Хотя in vitro ИПП и оказывают прямой антибактериальный эффект на H. pylori, тем не менее они не играют важной роли в эрадикации инфекции.
Механизм синергии ИПП при сочетании с противомикробными препаратами, который повышает клиническую эффективность эрадикационной терапии, полностью не установлен. Предполагается, что антисекреторные препараты группы ИПП могут способствовать повышению концентрации антимикробных средств, в частности метронидазола и кларитромицина, в просвете желудка. ИПП уменьшают объем желудочного сока, вследствие чего вымывание антибиотиков с поверхности слизистой уменьшается, и концентрация, соответственно, увеличивается. Кроме того, снижение объема соляной кислоты поддерживает стабильность антимикробных препаратов.
Препараты висмута
Висмут стал одним из первых препаратов для эрадикации H. pylori. Существуют доказательства, что висмут оказывает непосредственное бактерицидное действие, хотя его минимальная ингибирующая концентрация (МИК — наименьшее количество препарата, ингибирующее рост возбудителя) в отношении H. pylori слишком высока. Как и другие тяжелые металлы, такие как цинк и никель, соединения висмута снижают активность фермента уреазы, который принимает участие в жизненном цикле H. pylori. Кроме того, препараты висмута обладают местной антимикробной активностью, действуя непосредственно на клеточную стенку бактерий и нарушая ее целостность.
Метронидазол
H. pylori, как правило, очень чувствительны к метронидазолу, эффективность которого не зависит от pH среды. После перорального или инфузионного применения в желудочном соке достигаются высокие концентрации препарата, что позволяет достичь максимального терапевтического эффекта. Метронидазол — это пролекарство, которое в процессе метаболизма проходит активацию бактериальной нитроредуктазой. Метронидазол приводит к потере спиральной структуры ДНК H. pylori, в результате чего происходит поломка в ДНК и бактерия погибает.
Кларитромицин
Кларитромицин, 14‑членный макролид, представляет собой производное эритромицина с аналогичным спектром активности и показаниями к применению. Однако в отличие от эритромицина он более устойчив к воздействию кислот и имеет более длительный период полувыведения. Результаты исследований, доказывающих, что схема тройной эрадикационной терапии хеликобактер пилори с использованием кларитромицина дает положительный результат в 90 % случаев, привели к широкому использованию антибиотика.
В связи с этим в последние годы было зафиксировано увеличение распространенности устойчивых к кларитромицину штаммов H. pylori. Нет никаких доказательств того, что увеличение дозы кларитромицина позволит преодолеть проблему антибиотикорезистентности к препарату.
Амоксициллин
Антибиотик пенициллинового ряда, амоксициллин и структурно, и по спектру активности очень близок к ампициллину. Амоксициллин стабилен в кислой среде. Препарат ингибирует синтез клеточной стенки бактерий, действует и местно, и системно после абсорбции в кровоток и последующего проникновения в просвет желудка. H. pylori демонстрирует хорошую чувствительность к амоксициллину in vitro, однако для эрадикации бактерии требуется комплексная терапия.
Тетрациклины
Точкой приложения тетрациклинов является бактериальная рибосома. Антибиотик прерывает биосинтез белка и специфически связывается с 30‑S субъединицей рибосомы, исключая добавление аминокислот к растущей пептидной цепи. Тетрациклин доказал in vitro эффективность против H. pylori и сохраняет активность при низком pH.
Показания к эрадикационной терапии
В соответствии с принципами, утвержденными в Маастрихте в 2000 году (the Maastricht 2–2000 Consensus Report), эрадикация H. pylori настоятельно рекомендуется:
- всем больным с язвенной болезнью;
- пациентам с низкодифференцированной MALT-лимфомой;
- лицам с атрофическим гастритом;
- после резекции по поводу рака желудка;
- родственникам больных раком желудка первой степени родства.
Необходимость проведения эрадикационной терапии пациентам с функциональной диспепсией, ГЭРБ, а также лицам, длительно принимающим нестероидные противовоспалительные препараты, пока остается предметом дискуссий. Доказательств того, что эрадикация H. pylori у подобных больных влияет на течение заболевания, нет. Однако хорошо известно, что у лиц с H. pylori, страдающих неязвенной диспепсией и корпус-преобладающим гастритом, повышается риск развития аденокарциномы желудка. Таким образом, эрадикацию H. pylori следует рекомендовать также и пациентам с неязвенной диспепсией, особенно если в гистологии выявляется корпус-преобладающий гастрит.
Аргумент против антихеликобактерной терапии у пациентов, принимающих НПВП, таков: организм защищает слизистую оболочку желудка от повреждающего действия лекарственных препаратов, повышая активность циклооксигеназы и синтез простагландина, а ИПП снижают естественную защиту. Тем не менее ликвидация H. pylori до назначения НПВП достоверно снижает риск язвенной болезни на фоне последующего лечения (исследование американских ученых под руководством Франсиса Чана (Francis K. Chan), опубликованное в The Lancet в 1997 году).
Эрадикационная терапия
Несмотря на применение комбинированных схем лечения, у 10–20 % пациентов, инфицированных H. pylori, не удается достичь элиминации возбудителя. Наилучшей стратегией считается подбор наиболее эффективной схемы лечения, однако не следует исключать возможность использования двух и даже более последовательных схем в случае недостаточной эффективности терапии выбора.
В случае неудачной первой попытки эрадикации H. pylori рекомендуют сразу перейти к терапии второй линии. Посев на чувствительность к антибиотикам и переход на схемы терапии спасения показан только тем пациентам, у которых терапия второй линии также не приведет к эрадикации возбудителя.
Одной из самых эффективных «схем спасения» является комбинация ИПП, рифабутина и амоксициллина (или левофлоксацина по 500 мг) на протяжении 7 дней. Исследование итальянских ученых, проведенное под руководством Фабрицио Перри (Fabrizio Perri) и опубликованное в Alimentary Pharmacology & Therapeutics в 2000 году, подтвердило, что схема с рифабутином эффективна против штаммов H. pylori, резистентных к кларитромицину или метронидазолу. Однако высокая цена рифабутина ограничивает его широкое применение.
Данные исследований подтверждают, что 10‑дневная схема терапии спасения, включающей рабепразол, амоксициллин и левофлоксацин, гораздо эффективнее, чем стандартная эрадикационная терапия второй линии (исследование итальянских ученых под руководством Энрико Ниста (Enrico C Nista), опубликованное в Alimentary Pharmacology & Therapeutics в 2003 году).
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Источник
Язва двенадцатиперстной кишки — симптомы и лечение
Что такое язва двенадцатиперстной кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверин А. А., эндоскописта со стажем в 12 лет.
Определение болезни. Причины заболевания
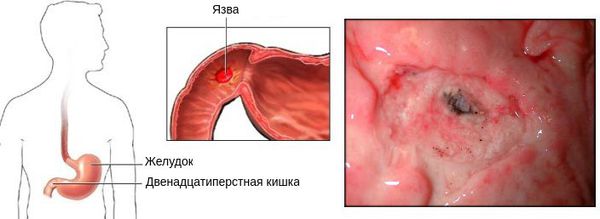
Язвенная болезнь двенадцатиперстной кишки (ДПК) — это хроническое рецидивирующее заболевание, которое протекает с чередованием периодов обострения и ремиссии. Его основным морфологическим признаком является образование язвы в ДПК. [1]
На территории России данной болезнью страдает 5-10 % взрослого населения. Болеют в основном мужчины до 50 лет. [2]
Факторы риска
Язвенная болезнь ДПК может возникнуть по различным причинам. Чаще всего к развитию этой болезни приводят следующие факторы:
- наследственная предрасположенность — генетически обусловленное увеличение массы обкладочных клеток, вырабатывающих соляную кислоту желудочного сока, повышенная чувствительность этих клеток к гастрину (гормону, участвующему в пищеварении), увеличение количества пепсиногена-1, нарушение моторики желудка и другие;
- нейропсихические факторы — дисбаланс в регуляции моторной функции желудка и ДПК со стороны нервной системы, приводящий к забросу агрессивного желудочного содержимого в просвет кишки;
- алиментарные факторы — погрешности в диете (частое употребление острой и грубой пищи, чрезмерное увлечение напитками с кофеином);
- вредные привычки — неумеренное потребление алкоголя, курение;
- неконтролируемый приём НПВП — происходит истончение и снижение защитных свойств слизистого барьера ДПК;
- инфекция Helicobacter pylori— вызывает воспалительные изменения в слизистой оболочке ДПК, что приводит к повышению чувствительности к факторам агрессии.
Наиболее значимыми причинами заболевания в настоящий момент считают инфекцию Helicobacter pylori и наследственную предрасположенность. Стоит отметить, что наследуется не сама болезнь, а факторы, предрасполагающие к его развитию.
Симптомы язвы двенадцатиперстной кишки
Ведущие симптомы язвы двенадцатиперстной кишки — боль, диспепсия (расстройство пищеварения), астения и кровотечение (при развитии осложнений).
Болевой синдром
Боли при язве ДПК, как правило, связаны с приёмами пищи: они могут возникнуть как через 0,5-1 час после трапезы (ранние боли), так и спустя 1,5-2 часа после приёма пищи (поздние боли). Также характерны «голодные» боли (болезненные ощущения на голодный желудок) и аналогичные им «ночные» боли.
Пациенты характеризуют болезненные ощущения как ноющие или режущие с постепенным усилением или снижением интенсивности. Как правило, боли носят постоянный характер, проходят или становятся менее интенсивными после приёма пищи, а также антисекреторных и/или антацидных препаратов.
Так же отмечается сезонный характер боли, что совпадает с периодами течения язвенной болезни — фазы ремиссии и обострения. Чаще всего обострение возникает весной и осенью и длится от трёх до шести недель, после чего сменяется периодом ремиссии.
Часть язв (по некоторым источникам, до 25% случаев) вообще протекает без болевого синдрома — т. н. «немые язвы». [2]
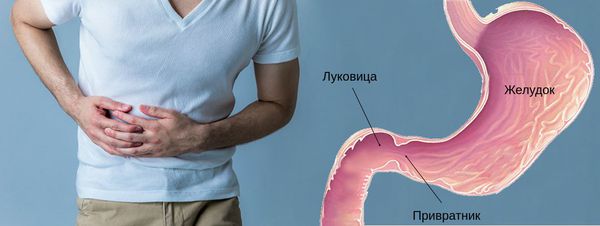
Болезненные ощущения чаще локализуются в эпигастрии, но могут распространятся и на правое подреберье. Наиболее ярко болевой синдром выражен при расположении язвенного дефекта в области луковицы и привратника (перехода между желудком и ДПК).
Пациентам необходимо прислушиваться к своему организму и при длительном болевом синдроме (более 3-4 недель), сезонности приступов боли и их связи с приёмами пищи следует обязательно обратиться к врачу.
Синдром диспепсии
Диспепсия проявляется целой группой симптомов, связанных с нарушениями пищеварения. Они тоже связаны с приёмами пищи и носят сезонный и периодичный характер.
Чаще всего встречаются следующие проявления (расположены по убыванию их частоты):
- изжога (испытывают 60-80% больных);
- отрыжка кислым;
- тошнота;
- рвота;
- запор.
Иногда симптомы диспепсии преобладают над болевым синдромом.
Астенический синдром
Астения проявляется повышенной утомляемостью, плохим настроением, незначительным снижением веса: не смотря на повышенный аппетит, больные стараются ограничивать себя в еде, опасаясь усиления болей.
Кровотечение
Хотя кровотечение из язвы относится к осложнениям язвенной болезни, иногда оно может быть первым и единственным симптомом наличия язвенного дефекта в ДПК. Проявляется либо рвотой с примесью свежей и/или изменённой крови по типу «кофейной гущи», либо стулом чёрного цвета, напоминающего дёготь, с резким неприятным запахом — милена.
При наличии данного симптома требуется немедленно обратиться за медицинской помощью. Так как именно это осложнение приводит к наибольшей летальности при язвенной болезни. Игнорировать его нельзя!
Обострения язвы
Первые симптомы при обострении язвенной болезни: боль, диспепсия (расстройство пищеварения), астения и при осложнённом течении — кровотечение. Частота обострений при хроническом течении: 1-2 раза в год, как правило весной и осенью.
Патогенез язвы двенадцатиперстной кишки
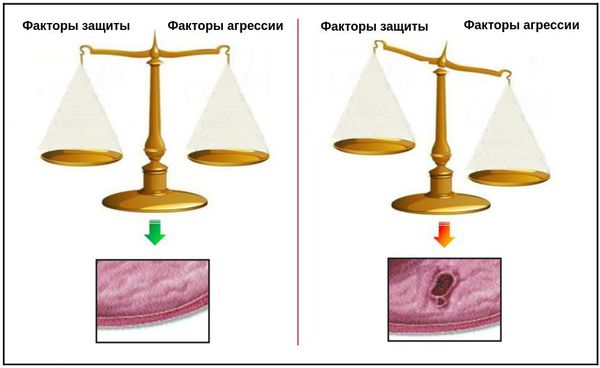
В основе патогенеза язвенной болезни ДПК лежит лежит дисбаланс между факторами агрессии и защитными свойствами слизистой оболочки ДПК. Данный факт наглядно иллюстрируют «весы», предложенные H. Shay и D.C.H. Sun. [1] Будет ли развиваться язва ДПК или нет, зависит от того, какая чаша перевесит — «агрессии» или «защиты».
Основными факторами агрессии являются:
- соляная кислота и её гиперпродукция;
- пепсиноген и пепсин;
- увеличение массы обкладочных клеток;
- гиперпродукция гастрина; [5]
- нарушение эвакуации содержимого из желудка и ДПК;
- инфекция Helicobacter pylori;
- токсические вещества (курение, алкоголь, лекарства).
Противостоят им факторы защиты:
- выработка и качественный состав защитной слизи;
- секреция бикарбонатов;
- регенераторная активность эпителиальных клеток слизистой;
- адекватное кровоснабжение слизистой;
- достаточное содержание простагландинов в кишечной стенке (уменьшается при приёме НПВС).
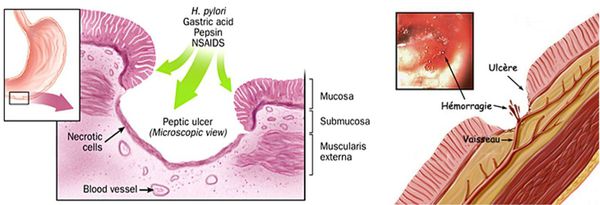
Низкая сопротивляемость факторам агрессии, как правило, носит наследственный характер. При длительном воздействии агрессивной среды (прямое разрушающее действие соляной кислоты и пепсина) на слизистую оболочку с низкой защитой и способностью к восстановлению происходит локальное разрушение слизистого барьера, а затем и слизистой оболочки с образованием сначала поверхностного дефекта. Затем происходит разрушение стенки кишки до подслизистого и мышечного слоя с образованием язвы, а при осложнениях (пенетрации или перфорации) разрушаются все слои кишечной стенки. При попадании в зону язвенного некроза крупного кровеносного сосуда, язва осложняется кровотечением.
Из всех факторов, снижающих способность слизистой к защите и восстановлению, ведущую роль играют:
- снижение толщины и качества слизистого барьера и бикарбонатного буфера, который поддерживает кислотно-щелочное равновесие и не даёт агрессивному содержимому контактировать с эпителием напрямую;
- снижение способности слизистой к регенерации;
- нарушение кровотока;
- длительный приём НПВС.
После образования язвенного дефекта в слизистой в ответ на чрезмерную агрессию и повреждение начинают активироваться факторы защиты и регенерации. Развивается местная воспалительная реакция, усиливается кровоток, происходит лейкоцитарная инфильтрация слизистой по краям язвенного дефекта. Дно язвы покрывается фибрином, который защищает кишечную стенку от дальнейшего повреждения кислотой и пепсином. По краям язвы повышается способность клеток эпителия слизистой к делению, и постепенно происходит эпителизация язвенного дефекта (от краёв к центру).
Когда растущий новый эпителий слизистой сходится в центре, на месте язвенного дефекта образуется рубец. У детей и подростков заживления язвы может протекать без формирования рубца, и в месте язвы происходит восстановление полноценной слизистой.
В области рубца, образующегося на месте язвы, слизистая оболочка уже неполноценная. Часть функциональных клеток замещается клетками соединительной ткани и не может полноценно выполнять свою защитную функцию, а также быстро регенерировать. Поэтому при следующем преобладании факторов «агрессии» над факторами «защиты» происходит повторное образование язвенного дефекта слизистой. При хронических рецидивирующих язвах дефекты слизистой, как правило, образуются в том же месте. Таким образом, фаза ремиссии сменяется фазой обострения.
Классификация и стадии развития язвы двенадцатиперстной кишки
В настоящий момент общепринятой классификации язвенной болезни ДПК не существует. Однако в клинической практике принято различать это заболевание по следующим критериям:
- Клиническая форма:
- острая;
- хроническая.
- По локализации:
- язвы луковицы ДПК;
- постбульбарные язвы.
- По сочетанию с инфекцией Helicobacter pylori:
- язва луковицы, ассоциированная с Helicobacter pylori;
- идиопатическая язва — при отсутствии инфекции Helicobacter pylori.
- По характеру заболевания:
- первичная язва — как самостоятельное заболевание;
- вторичная язва — как следствие другого заболевания («стрессовых», лекарственных, других хронических заболеваний и эндокринных патологий).
- По размеру:
- малые — ≤ 0,5 см;
- средние — 0,6-1,9 см;
- большие — 2,0-3,0 см;
- гигантские — > 3,0 см.
- По наличию осложнений:
- без осложнений;
- с кровотечением;
- с перфорацией;
- с пенетрацией;
- с рубцовым стенозом.
В течении хронической язвенной болезни ДПК различают несколько стадий. К основным относятся:
- период обострения — острая язва;
- период рубцевания — язва в фазе заживления и рубцевания;
- период ремиссии — отсутствие клинических и эндоскопических проявлений язвенной болезни (язвенного дефекта).
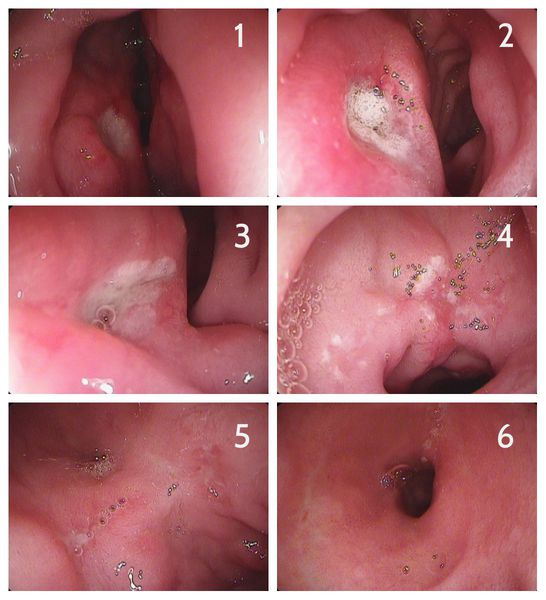
В зависимости от характерных признаков заболевания при проведении эндоскопии (ЭГДС) стадии язвенной болезни выглядят следующим образом: [3]
- острая фаза — язва округлой формы размером от 1-2 мм до нескольких см с чёткими краями, выраженным воспалительным валом в виде кольца, дно покрыто фибрином, один из краёв подрытый, слизистая вокруг гиперемирована;
- фаза стихания воспаления — воспалительный вал менее выражен, края чёткие, форма овальная, дно в центре покрыто фибрином, по краям появляются ярко красные грануляции, слизистая вокруг гиперемирована, имеются мелкие радиальные складки;
- начало заживления — края язвы становятся плоскими, форма становится вытянутой или щелевидной, воспалительный вал не дифференцируется, дно язвы на 2/3 покрыто свежим эпителием, в центре сохраняется тонкий белый налёт, слизистая вокруг слабо гиперемирована, имеются чёткие радиальные складки;
- заживления — язва в виде щели или округлая, размеры значительно уменьшились, нет угла наклона между краем язвы и дном, в центре расположен маленький участок с белым налётом, окружающая слизистая розовая, наблюдается конвергенция складок;
- свежий рубец (красный рубец) — дно язвы полностью покрыто свежим розовым эпителием, налёта нет, при близком осмотре в новой слизистой видно много мелких сосудов;
- старый рубец (белый рубец) — воспалительных изменений нет, слизистая вокруг розовая, рубец имеет белесоватый цвет.
Осложнения язвы двенадцатиперстной кишки
В стадии обострения язвенная болезнь может осложнятся кровотечением, перфорацией или пенетрацией. В стадии рубцевания и ремиссии может возникнуть такое осложнение, как рубцовый стеноз ДПК, вплоть до кишечной непроходимости.
Кровотечение
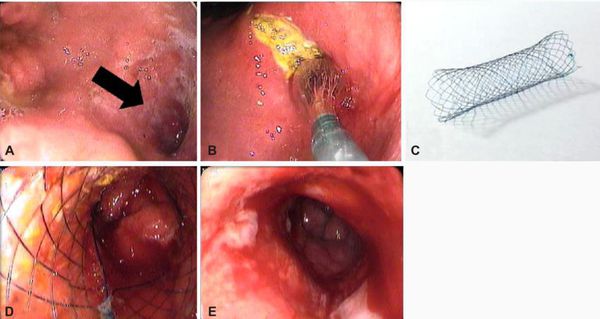
Кровотечение из крупных сосудов, попавших в зону язвенного дефекта, является наиболее частым и грозным осложнением язвенной болезни — встречается в 15-20% случаев. Большинство кровотечений развиваются при расположении язвы на передней стенке луковицы ДПК и в постбульбарных отделах. Проявляется выделением изменённой крови по типу «кофейной гущи» при рвоте и/или с изменённым стулом по типу «мелены» (чёрный жидкий стул). В клиническом анализе крови будут изменятся показатели красной крови: падает гемоглобин, снижается уровень эритроцитов и гематокрита. Неинтенсивные кровотечения могут давать положительный результат кала на скрытую кровь. Данный вид осложнения нуждается в экстренной эндоскопической или хирургической помощи. [2] [5]
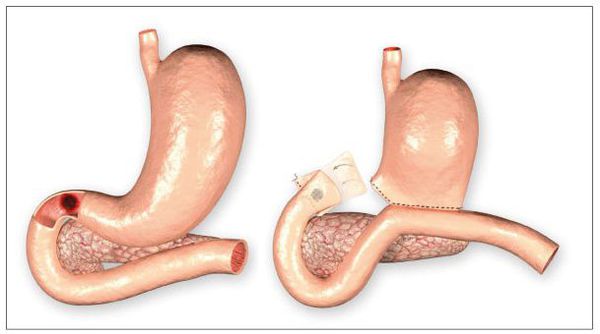
Перфорация
Данное осложнение представляет собой нарушение целостности стенки ДПК в месте язвенного дефекта. Оно возникает при распространении язвы вглубь стенки. Так, образуется отверстие, соединяющее просвет кишки с брюшной полостью. Его возникновение проявляется остро возникшей «кинжальной болью» с последующим развитием перитонита (как результат излития содержимого кишечника в брюшную полость). Встречается в 5-15% случаев. Требует хирургического лечения. [2] [5]
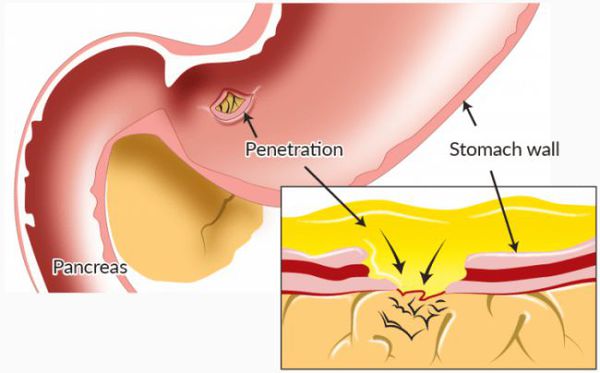
Пенетрация
При разрушении стенки ДПК в месте язвенного дефекта и фиксации его с близлежащим органом происходит разрушение тканей данного органа. Иными словами, язва проникает в соседние ткани. Чаще всего пенетрация распространяется на поджелудочную железу, малый сальник, печень, желчный пузырь и протоковую систему.
При этом осложнении боли теряют связь с приёмом пищи и становятся более интенсивными и постоянными. В анализе крови происходят воспалительные изменения. Такое осложнение устраняется хирургическим методом. [2]
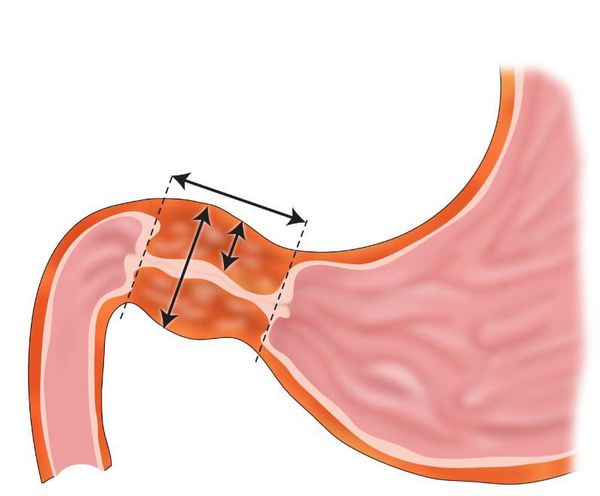
Стеноз
При формировании грубых рубцовых изменений стенки ДПК происходит сужение и в дальнейшем полное перекрытие просвета кишки. Это приводит к переполнению желудка содержимым и, как следствие, рвотам. Стул при этом отсутствует — развивается клиника высокой кишечной непроходимости. [2] [5]
Малигнизация — трансформация доброкачественных клеток в злокачественные — для язвенной болезни ДПК, в отличие от язв желудка, не характерна.
Диагностика язвы двенадцатиперстной кишки
К какому врачу обратится при наличии симптомов
При подозрении на язвенную болезнь двенадцатиперстной кишки следует обратиться к терапевту и/или гастроэнтерологу. В случае развития осложнений потребуется консультация хирурга.
Постановка диагноза «Язвенная болезнь ДПК» основывается на сборе анамнеза, оценке наследственной предрасположенности к заболеванию, клинической картине и инструментальных методах обследования.
К обязательным обследованиям относятся: [6]
- ЭГДС — «золотой» стандарт диагностики язвенной болезни;
- РН-метрия — для определения кислотообразующей функции желудка;
- определение инфекции Helicobacter pylori;
- клинический анализ крови — помогает заподозрить и дифференцировать осложнения язвенной болезни при их стёртом течении;
- анализ кала на скрытую кровь — для обнаружения кровотечений малой интенсивности.
К вспомогательным методам относятся:
- рентгенография с контрастом — применяется при подозрении на осложнения язвенной болезни (пенетрации, перфорации, рубцовой деформации ДПК со стенозом) или на локализацию язвы в постбульбарных отделах;
- определение уровня гастрина и паратгормона — проводится при часто рецидивирующих язвах (более двух обострений в год) для уточнения причины заболевания. У многих пациентов с язвой секреция кислоты повышается в ответ на стимуляцию секреции желудочного сока пентагастрином. Часто у пациентов с синдромом Золлингера — Эллисона (результат опухоли, секретирующей гастрин) наблюдаются значительная гиперсекреция кислоты, и обычно имеются множественные язвы двенадцатиперстной кишки. [5]
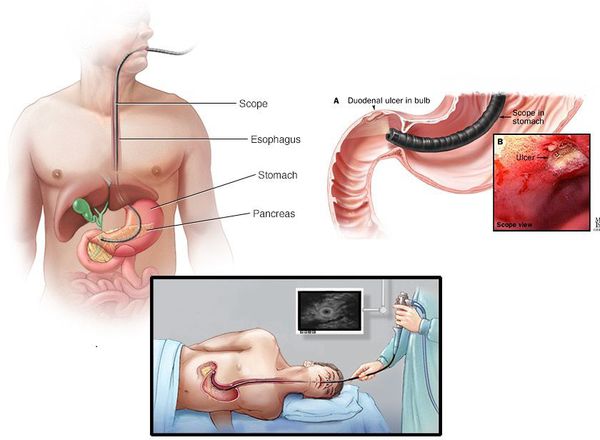
Несколько слов об ЭГДС
Данный вид исследования оброс множеством мифов и предрассудков. Какие же ощущения на самом деле испытывает человек при проведении эндоскопа через глотку, пищевод, желудок и ДПК:
- ощущение тошноты и рвотный рефлекс, похожие на ощущения при осмотре горла при помощи шпателя или ручки ложки (обычный осмотр при ОРЗ);
- ощущение застрявшего комка в горле (как будто вы что-то плохо прожевали и попытались проглотить). В редких случаях могут быть болезненными;
- распирание, вздутие и тяжесть в животе при инсуфляции желудка воздухом;
- ощущение движения или шевеления внутри живота при манипуляции эндоскопом;
- иногда появляется чувство нехватки воздуха, чаще субъективного характера (так как дыхательные пути эндоскоп не перекрывает).
Никаких других ощущений при проведении ЭГДС не возникает. Их сила и выраженность строго индивидуальна и зависит от многих факторов. Но если правильно себя вести, слушаться подсказок медицинского персонала и хорошо подготовиться к исследованию, то процедура проходит с минимальными затратами времени и минимумом неприятных ощущений.
Как следует вести себя во время ЭГДС:
- Хорошо подготовьтесь к исследованию. Процедура проводится строго натощак, последний приём пищи возможен за 6-8 часов до исследования. Это позволит эндоскописту как можно быстрее осмотреть всю поверхность слизистой и обнаружить даже минимальные изменения на ней. Также это поможет снизить рвотный рефлекс и тошноту.
- При проведении эндоскопа через рот и глотку старайтесь не трогать его языком. Иначе это затрудняет проведение эндоскопа (современные аппараты очень гибкие) и повышает рвотный рефлекс, так как часть рвотных рецепторов расположена как раз на языке у его корня.
- Старайтесь глубоко и равномерно дышать ртом, не замирайте и не останавливайте дыхание. Глубокие и равномерные вдохи и выдохи успокаивают и отчасти снижают тошноту. Дышать лучше сразу ртом, так как во время самого исследования трудно переключить дыхание, а при дыхании через нос происходит рефлекторный отёк слизистой и выделение слизи, в результате чего нос закладывает, и дыхание сбивается.
- Крепко обнимите себя за живот, не размахивайте руками. Это поможет сосредоточиться на дыхании и не будет мешать эндоскописту руками.
- Старайтесь не сопротивляться проведению эндоскопа и не мешать медицинскому персоналу. Тем самым вы существенно сократите время процедуры. Также старайтесь не срыгивать воздух: уменьшиться время на инсуфляцию, а следовательно и вся процедура.
ЭГДС считается «золотым стандартом» диагностики язвенной болезни ДПК, так как с его помощью язва чётко видна как дефект слизистой оболочки (частота выявления близка к 100%), есть возможность проследить все стадии течения заболевания, возможно проведение биопсии, диагностики инфекции Helicobacter pylori и определение уровня кислотности. В случае обнаружения такого осложнения, как кровотечение, проводится эндоскопический гемостаз. Также с помощью ЭГДС можно обнаружить и другие заболевания (онкологию, полипы, гастрит и т.д.).
Если пациент не в силах немного потерпеть (длится исследование обычно 3-6 минут) и преодолеть свои страхи, то возможно выполнение ЭГДС под наркозом.
Отказ от проведения данного исследования повышает риски неточной постановки диагноза и назначения неадекватного лечения. А при несвоевременной диагностике осложнений всё может закончиться для пациента фатально.
Лечение язвы двенадцатиперстной кишки
К обязательным мероприятиям при лечении я звы желудка и двенадцатиперстной кишки относятся:
- соблюдение щадящей диеты (механическое и химическое щажение);
- исключение таких факторов агрессии, как курение, алкоголь;
- снижение дозы или ограничение приёма некоторых лекарств (НПВС).
Медикаментозное лечение
Медикаментозное лечение направлено на снижение уровня соляной кислоты, защиту и повышение регенерации слизистой ДПК. Для снижения кислотности применяются ингибиторы протонной помпы (ИПП) как «золотой» стандарт лечения и Н2-гистамино блокаторы. [6] Для повышения защитных свойств слизистой применяются обволакивающие средства и антациды. Для повышения регенерации слизистой используются препараты висмута и сукральфата. При наличии инфекции Helicobacter pylori проводится эрадикационная терапия первой или последующих линий. [6] В меньшей степени применяются:
- препараты, регулирующие моторно-эвакуаторную функцию желудка и кишечника — назначаются при язвенной болезни, сочетающейся с рефлюксами и недостаточностью пилорического сфинктера;
- психотропные препараты — применяются для купирования депрессии и стрессовых факторов, когда болезнь протекает очень длительно, и присоединяется психосоматический компонент.
В случае развития осложнений применяются эндоскопические или хирургические методы лечения.
Хирургическое лечение
Хирургические методы сводятся к лечению таких осложнений, как:
- перфорация — проводится ушивание язвенного дефекта или удаление повреждённого участка кишки и желудка с наложением анастомоза;
- пенетрация — производится удаление повреждённых тканей и части кишки с наложением анастомоза;
- рубцовый стеноз — выполняется резекция (частичное удаление) с наложением анастомоза.
К эндоскопическим методам относится в первую очередь эндоскопический гемостаз. Данный метод позволяет в большинстве случаев остановить кровотечение из язвы и профилактировать его рецидив (при остановившемся кровотечении). [4] При рубцовом стенозе и сужении просвета ДПК иногда может применятся стентирование (при противопоказаниях к полостной операции).
В целом курс медикаментозного лечения при обострении язвенной болезни или при впервые выявленной язве длится 1-2 месяца. К хирургическим и эндоскопическим методам прибегают только при развитии соответствующих осложнений.
Экстренная помощь при приступе
Экстренная помощь проводится при осложнениях язвенной болезни (кровотечение, прободение, стеноз просвета ДПК). При развитии этих осложнений необходимо обратиться в клинику для консультации хирурга. При выраженном болевом синдроме, падении артериального давления, слабости и других признаках внутреннего кровотечения необходимо вызвать скорую помощь для оказания неотложной медицинской помощи.
Для уменьшения болевого синдрома в качестве препаратов экстренной помощи применяются альгинаты и антациды и/или быстродействующие препараты из группы ингибиторов протонной помпы (ИПП) — рабепразол.
Диета при язвенной болезни
В период обострения язвенной болезни ДПК применяется щадящая диета с протёртым вариантом готовки блюд. В основе диеты лежат следующие принципы:
• Механическое щажение обеспечивается за счёт выбора пищевых продуктов с небольшм содержанием в них грубой клетчатки, непродолжительного пребывания пищи в желудке и специальной кулинарной обработки продуктов (тушение, готовка на пару, измельчение пищи до консистенции пюре).
• Химическое щажение основано на повышении содержания жиров растительного происхождения и белков животного происхождения (творог, сыр, яйца, отварные мясо и рыба) на фоне физиологической нормы углеводов, витаминов, микроэлементов, так как жиры тормозят желудочную секрецию, а белки инактивируют соляную кислоту.
• Термическое щажение достигается исключением слишком холодной и горячей пищи, которая травмирует слизистую желудка, оптимальная температура горячих блюд +30-40 ° С.
• Ограничение объёма одновременно принятой пищи с целью предупреждения перерастяжения желудка: пищу принимают 5-6 раз в день и небольшими порциями. Приём пищи должен соответстввать ритму желудочной секреции и проводиться с интервалом 3,5-4,5 часа.
Исключаются продукты, сильно повышающие выработку соляной кислоты желудком. Такие как: солёные приправы, крепкие мясные, рыбные или овощные бульоны, чёрный хлеб, мягкий хлеб и выпечка, газированные напитки, крепкий чай, кофе.
Рекомендуются продукты, обладающие средним уровнем стимуляции выработки соляной кислоты: отварное мясо, рыба, большинство ягод и фруктов и слабым уровнем: яйца всмятку, белые сухари или подсушенный хлеб (из муки тонкого помола), каши, сладкие фрукты и овощи.
В щадящей диете с протёртой пищей в ассортимент блюд включают:
• творог пресный, сыр неострый и нежирный, протёртый;
• супы протёртые из сборных овощей (кроме щей и борща), супы овоще-крупяные, молочные крупяные, с вермишелью или измельченными макаронами;
• овощи отварные протёртые – кабачки, цветная и брюссельская капуста, томаты, морковь, свекла (обязательное исключение белокочанной капусты, репы, редьки, редиса и бобовых, которые богаты растительными волокнами и эфирными маслами);
• спелые фрукты и ягоды сладких сортов (после тепловой обработки);
• компоты с протёртыми сухофруктами;
• хлеб пшеничный подсушенный.
Блюда готовят на пару, отваривают, разваривают до мягкости, пюрируют, измельчают, подают в тёплом виде.
Рекомендуемые блюда щадящей диеты с непротертой пищей те же, что и для варианта, описанного выше. Блюда готовят на пару, отваривают, размельчают до мягкости, но не измельчают, подают в теплом виде 5-6 раз в день.
В период ремиссии рекомендуется придерживаться основных принципов здорового питания. При этом исключаются крепкие мясные и рыбные бульоны, грибной отвар, пряности, острые блюда, маринованные и копчёные продукты, обладающие раздражающим действием на слизистую оболочку и способные повышать образование соляной кислоты в желудке. Ограничивается сдобное тесто, пироги, блины, кофе, минеральные воды и напитки, содержащие углекислоту в большом количестве. Вредным является длительное (свыше 10-15 минут) использование жевательной резинки.
Физиотерапия и лечебная гимнастика при язвенной болезни
Эффективность методов физиотерапии при язвенной болезни ДПК не доказана, так же как и лечебной гимнастики. Поэтому эти методы в лечении язвенной болезни не применяются.
Прогноз. Профилактика
В большинстве случаев при своевременном лечении и соблюдении основных принципов профилактики прогноз благоприятный. При частых рецидивах и развитии осложнений прогноз, соответственно, неблагоприятный. Онкологического потенциала язвенная болезнь ДПК не несёт.
В основе профилактики лежат такие направления, как:
- оздоровление образа жизни — отказ от вредных привычек (алкоголь, курение), улучшение эмоционального фона;
- улучшение условий труда — ограничение или полное исключение вредных факторов;
- организация рационального питания;
- медикаментозная профилактика;
- санаторно-курортное лечение в оздоровительных учреждениях гастроэнтерологического профиля.
Питанию отводится особая роль в профилактике язвенной болезни. Оно должно быть сбалансированным, без строгих ограничений. Принимать пищу следует 4-5 раз в день в одно и то же время. Стоит избегать, а лучше полностью ограничить продукты, вызывающие чувство изжоги или боль в животе.
Нужно помнить и о таких простых, но в то же время важных рекомендациях, как приём пищи в спокойной обстановке, не спеша, сидя, тщательно прожёвывая еду. Это способствует лучшему пропитыванию пищи слюной, которая нейтрализует соляную кислоту. [2] [6]
Медикаментозная профилактика предполагает уничтожение Helicobacter pylori и возможное назначение невсасывающихся антацидов за месяц до начала предполагаемого обострения. Профилактические приёмы ИПП и Н2-гистамино блокаторов не проводятся в связи с наличием у этих групп препаратов побочных эффектов, проявляющихся при длительном приёме.
Можно ли полностью вылечить язву
Язвенная болезнь двенадцатиперстной кишки — это хроническое рецидивирующее заболевание, поэтому при нарушении баланса между предрасполагающими факторами и защитными свойствами слизистой оболочки ДПК болезнь может проявиться снова.
Источник