- Препараты от гепатоза печени
- Основные группы препаратов для лечения гепатоза печени
- Фосфоглив® – современный препарат для лечения гепатоза и восстановления печени
- Жировой гепатоз печени — симптомы и лечение.
- Жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП) — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
- Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
- Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
- Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
- Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
- Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
- Прогноз. Профилактика
Препараты от гепатоза печени
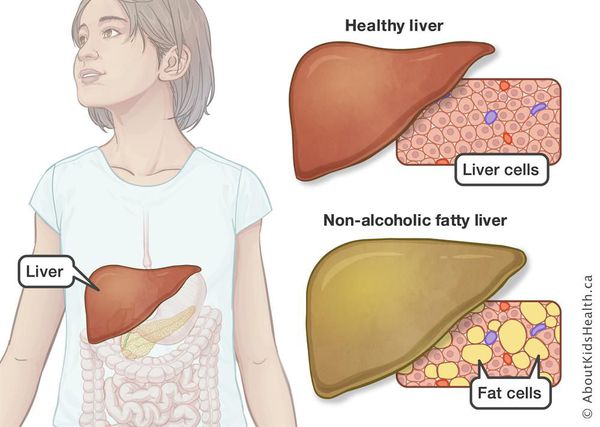
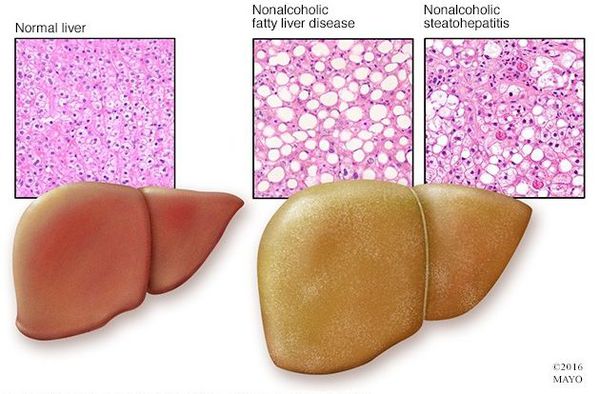
Гепатоз (жировая дистрофия) – это стадия заболевания печени, при которой в ее клетках (гепатоцитах) происходит изменение обмена веществ, приводящее к накоплению в них жиров (липидов). В результате этого может развиться воспаление, что приведет к нарушению функций и повреждению клеток печени. При грамотной и своевременной терапии данная стадия заболевания является обратимой.
Несмотря на обилие внешних причин, приводящих к жировой дистрофии печени (гепатозу), главные внутренние причины гибели клеток печени универсальны. Это в первую очередь воспаление и свободные радикалы, образующиеся вследствие накопления жира. Для лечения жирового гепатоза вместе с обязательными рекомендациями по изменению питания (диета «стол № 5») применяются средства из группы гепатопротекторов. Конкретный препарат при гепатозе или комбинацию лекарств врач подбирает индивидуально с учетом состояния больного.
Основные группы препаратов для лечения гепатоза печени
Гепатопротекторы. К этой фармакотерапевтической группе относятся разнородные лекарственные средства, препятствующие разрушению клеточных оболочек (мембран) и ускоряющие восстановление гепатоцитов.
- Гепатопротекторы растительного происхождения. К ним относятся препараты, содержащие:
- силимарин или экстракт расторопши,
- глицирризиновую кислоту, которую получают из корня солодки.
Такие препараты содержат в составе вытяжки (экстракты) из растений. Подобные лекарства применяются при гепатозе (или, как еще говорят, жировой дистрофии печени) и при ее токсическом поражении, например лекарственном. К данной группе относится и препарат для лечения гепатоза Фосфоглив®, который входит в подгруппу средств на основе глицирризиновой кислоты.
- Гепатопротекторы животного происхождения. Основой таких лекарств является гидролизат печени крупного рогатого скота или свиней. Эти гепатопротекторы обладают детоксикационными и восстанавливающими свойствами. Средства применяются в комплексном лечении алкогольных гепатозов, гепатитов и цирроза.
- Гепатопротекторы, содержащие урсодезоксихолевую кислоту. Действующее вещество препаратов из данной группы регулирует иммунологические реакции и уменьшает цитотоксическое воздействие желчных кислот. Средства с урсодезоксихолевой кислотой обладают холелитолитическим действием, т. е. способствуют растворению камней в желчном пузыре, желчегонным, гипохолестеринемическим (понижающим содержание холестерина в крови) и иммуномодулирующим эффектом. Данные препараты применяются обычно при желчекаменой болезни, заболеваниях желчевыводящих путей и в комплексном лечении токсических поражений печени, острых и хронических гепатитов.
- Гепатопротекторы, содержащие аминокислоты. Такие препараты содержат незаменимые аминокислоты, а также их производные. К ним относятся:
- метионин,
- адеметионин,
- аргинин,
- орнитин.
Данные биологически активные соединения входят в состав клеток нашего организма и участвуют в процессе выработки липидов, белков и нуклеиновых полимеров. Препараты от гепатоза печени на основе аминокислот обладают детоксикационным и восстанавливающим действием.
- Гепатопротекторы, содержащие эссенциальные фосфолипиды. Такие гепатопротекторы получают из соевых бобов, они содержат фосфатидилхолин – вещество природного происхождения, являющееся основным действующим веществом фосфолипидов – структурных элементов клеточных оболочек гепатоцитов. Фосфолипиды встраиваются в поврежденные мембраны гепатоцитов и восстанавливают их целостность. Длительное применение гепатопротекторов из данной группы помогает улучшить состояние больных с жировым гепатозом, хроническим гепатитом, токсическими поражениями печени.
Фосфоглив® – современный препарат для лечения гепатоза и восстановления печени
В число показаний к применению препарата Фосфоглив® входит гепатоз или, как еще его называют, жировая дистрофия печени. Средство способствует восстановлению гепатоцитов и обладает противовоспалительной активностью. Механизм действия препарата обусловлен его уникальным 1 комплексным составом и фармакологическими свойствами компонентов. Лекарство от гепатоза печени содержит:
- глицирризиновую кислоту, которая как раз действует на причину гибели клеток печени так как обладает противовоспалительным, антиоксидантным и антифибротическим действием.
- эссенциальные фосфолипиды, которые встраиваются в поврежденные клеточные мембраны и восстанавливают их. Также фосфолипиды в составе препарата Фосфоглив® выполняют важную транспортную функцию, позволяя глицирризиновой кислоте лучше усваиваться и достигать клеток печени. Таким образом, оба компонента препарата взаимно дополняют действие друг друга и улучшают общую эффективность препарата.
Под противовоспалительным и антиоксидантным прикрытием, которое обеспечивает глицирризиновая кислота, фосфолипиды оказывают свой эффект полноценнее и быстрее, чем в препаратах, содержащих только фосфолипиды.
Курс лечения Фосфогливом® составляет от 3 до 6 месяцев. В большинстве случаев достаточно 3 месяцев приема Фосфоглива®, а до 6 месяцев его продлевают в случаях, если требуемый результат лечения еще не достигнут.
Препарат может применяться на всех стадиях поражения печени 2 .
- По данным государственного реестра лекарственных средств, Фосфоглив® является единственным гепатопротектором, содержащим глицирризиновую кислоту.
- В соответствии с инструкцией по медицинскому применению препарата Фосфоглив®.
Источник
Жировой гепатоз печени — симптомы и лечение.
Препараты и ТОП-10 продуктов для лечения и профилактики жирового гепатоза печени (ЖГП)
Жировой гепатоз печени характеризуется тяжелым течением и опасными осложнениями. Чтобы избежать осложнений, нужно знать, что собой представляет жировой гепатоз печени, симптомы и лечение этого заболевания.
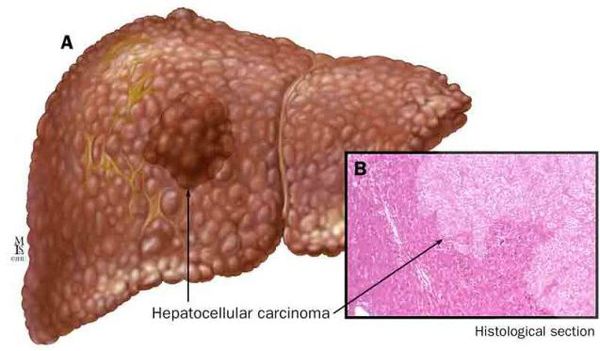
Что это такое?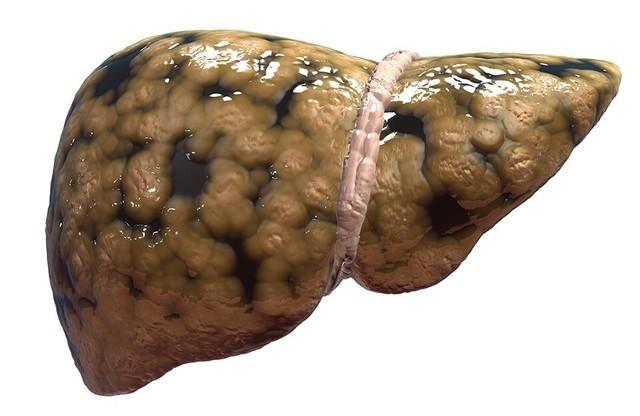
Среди внешних причинных факторов, приводящих к накоплению жира в печени и, соответственно, гепатозу являются:
— злоупотребление алкоголем, а это более 50 мл крепких спиртных напитков (водка, коньяк, виски), более 250 мл вина или 500 мл пива в сутки;
— прием некоторых групп лекарств (систематический или даже короткий), таких как антибиотики, противогрибковые препараты, оральные контрацептивы, обезболивающие и противовоспалительные.
Также, в зоне риска прогрессирования гепатоза находятся люди, имеющие:
— избыточный вес, когда индекс массы тела (ИМТ) составляет более 25. Чтобы его вычислить нужно вес разделить на рост в квадрате. Например: при весе 65 кг и росте 158 см ИМТ=65кг/(1.58м*1.58м)=26, что выше предельного и нужно похудеть не меньше, чем на 7-10 кг.
— истощение, быстрое похудание.
Быстрое похудение (более 1 кг в неделю) опасно тем, что печень «забьётся» жиром, поэтому худеть нужно в темпе 0.5-1 кг в неделю.
Также фактором риска гепатоза являются предиабетические нарушения (когда уровень сахара в крови натощак от 6.1 до 6.7 ммоль/л) и, соответственно, сам сахарный диабет. Способствовать развитию жирового гепатоза также могут и другие заболевания.
Медики утверждают: «Жировой гепатоз — не приговор, а обратимое состояние». Важно лишь вовремя распознать жировой гепатоз печени, симптомы и лечение которого лежат в поле деятельности терапевта, гастроэнтеролога и узкоспециализированного врача-гепатолога.
Симптомы жирового гепатоза печени
В 80% случаев, заболевания печени бессимптомны, поскольку в печени нет болевых окончаний и чаще всего врач уже видит осложнившееся течение гепатоза печени. Но обязательно стоит обратиться к врачу, если у вас есть выше перечисленные факторы риска (избыточный вес, длительный прием лекарств, диабет, любите вкусно поесть и выпить) или такие симптомы жирового гепатоза как:
1. Тяжесть, болезненность в правом подреберье
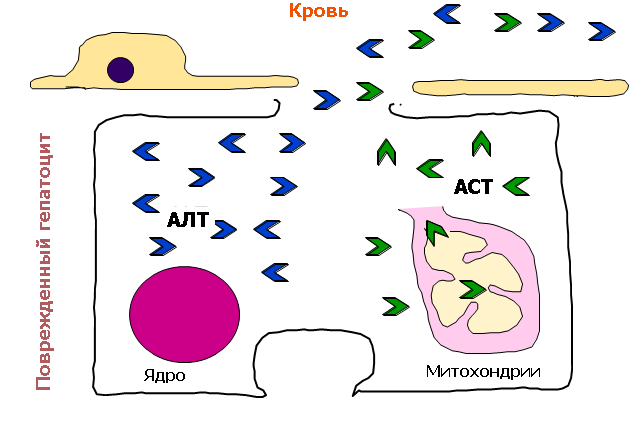
2. Повышение активности печеночных ферментов АСТ и/или АЛТ, обнаруженные при биохимическом анализе крови
3. Изжога, тошнота, рвота после жирной, острой, жареной пищи, спиртных напитков
4. Желтушность (иктеричность) кожи и склер глаз
5. Появление на коже и видимых слизистых оболочках точечных кровоизлияний (геморрагий)
6. Общая слабость
7. Снижение работоспособности
8. Запоры, поносы, их чередование, примесь жира в каловых массах (стеаторея)
9. Вторичные изменения в других органах — в сердце, почках, селезенке, поджелудочной железе.
Как диагностируют жировой гепатоз печени
- анализы крови — общий, биохимический, коагулограмма (определение показателей свертывания)
- анализы мочи — общий, на желчные пигменты
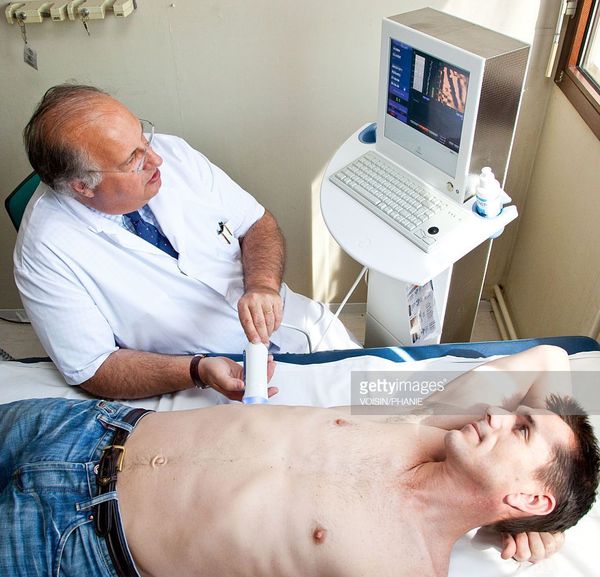
- УЗИ
- радиоизотопная сцинтиграфия
- компьютерная томография (КТ)
- магнитно-резонансная томография (МРТ)
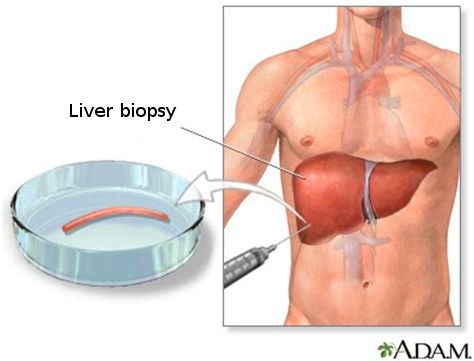
- биопсия печеночной ткани.
Лечение ЖГП
Трудности своевременного распознавания жирового гепатоза достаточно легко компенсируются его простым лечением и профилактикой.
Лечение жирового гепатоза идет в двух направлениях:
— Изменение образа жизни:
1. Физическая активность не менее 40 минут в день). Это могут быть бег или ходьба на 3-5 км, или равная этому физическая активность. Главное, чтобы занятия были ежедневными и регулярными.
2. Изменение в рационе и питании. Нужно исключить или на 80% уменьшить потребление жирной пищи, а также хлебобулочных и сладких продуктов. Полностью отказаться от алкоголя.
Более подробно о диете при гепатозе можно узнать ниже в статье, а также из так называемой диеты «стол N5».
Обычно, таких изменений в жизни достаточно, чтобы избавиться от жирового гепатоза печени за 6-12 месяцев. Однако, как показывает статистика, только 1 из 5 человек имеет силу воли полностью изменить свой подход к образу жизни.
Тогда что делать, если жировой гепатоз вызван лекарствами или вирусами, а также хроническим заболеванием, таким как сахарный диабет? А если нет силы воли или 6-12 месяцев кажутся немыслимо долгим сроком и хочется избавиться от гепатоза печени быстро? Тогда есть вариант ускорить выздоровление путем приема помощников для печени — гепатопротекторов. Ниже их перечень.
Препараты для лечения и профилактики жирового гепатоза
Мы подобрали для вас список самых эффективных препаратов по мнению врачей:
- Фосфоглив
- Эссенциале форте и его аналоги
- Карсил (Легалон)
- Липоевая кислота (Октолипен)
- Адеметионин (Гептрал)
- Урсодезоксихолевая кислота (Урсофальк).
Общие рекомендации для профилактики жирового гепатоза печени
В профилактике жирового гепатоза имеет значение не только прием лекарств, защищающих и восстанавливающих печень, физическая активность (например, ходьба 40 минут в день, 3-5 км или 7-10 тысяч шагов), но и правильное питание.
Топ-10 продуктов для профилактики ЖГП
1. каши — рисовая, овсяная, гречневая
2. овощи сырые, отварные или запеченные
3. ягоды некислые свежие или в виде компотов, киселей, желе
4. нежирные сорта мяса
5. нежирная рыба
6. супы с добавлением круп и овощей
7. мед
8. молоко и кисломолочные продукты
9. хлеб, желательно вчерашний, черствый
10. отвар шиповника.
Все эти продукты включены в диетический стол N5, разработанный советским диетологом Певзнером для пациентов с заболеваниями печени. Для профилактики ЖГП следует отказаться от приема алкоголя, переедания, употребления острых, жирных и жареных блюд.Всегда одинаково важно учитывать при наличии жирового гепатоза печени — симптомы, лечение, профилактику и диагностику.
В лечении значительную роль играет Фосфоглив. Этот препарат достаточно новый, но проверенный в клинических исследованиях. Фосфоглив влияет на причины повреждений печени (воспаление), патогенез (механизм) ЖГП, облегчает его течение, ускоряет восстановление печени и предотвращает осложнения (фиброз, цирроз).
Мы рекомендуем Фосфоглив из-за его комплексного действия: лечения и восстановления печени.
Для эффективного лечения и быстрого эффекта, заметного уже через 2 недели, лучше начать с 10 дней инъекций Фосфоглива, которые по назначению врача можно сделать в процедурном кабинете поликлиники или дневном стационаре. Например, режим может быть таким: 5 рабочих дней подряд инъекции, 2 выходных прием капсул, потом еще 5 дней инъекций и далее 3 месяца по 2 капсулы Фосфоглива 3 раза в день. Либо делать инъекции через день. Проделав 10 дней инъекции, дальше Фосфоглив принимается 3 месяца по 2 капсулы 3 раза в день.
После курса лечения Фосфогливом эффект сохранится надолго, но все же не забывайте придерживаться здорового образа жизни. Иначе, через год-другой снова придется профилактически начать прием Фосфоглива. Лекарства помогают печени быстрее восстановиться и не дать ей снова заболеть гепатозом, но здоровый образ жизни избавит от затрат на лечение!
Источник
Жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП) — симптомы и лечение
Что такое жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, врача общей практики со стажем в 14 лет.
Определение болезни. Причины заболевания
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит) — это неинфекционное структурное заболевание печени, характеризующееся изменением ткани паренхимы печени вследствие заполнения клеток печени (гепатоцитов) жиром (стеатоз печени), которое развивается из-за нарушения структуры мембран гепатоцитов, замедления и нарушения обменных и окислительных процессов внутри клетки печени.
Все эти изменения неуклонно приводят к:
- разрушению клеток печени (неалкогольный стеатогепатит);
- накоплению жировой и формированию фиброзной ткани, что вызывает уже необратимые, структурные (морфологические) изменения паренхимы печени;
- изменению биохимического состава крови;
- развитию метаболического синдрома (гипертоническая болезнь, ожирение, сахарный диабет);
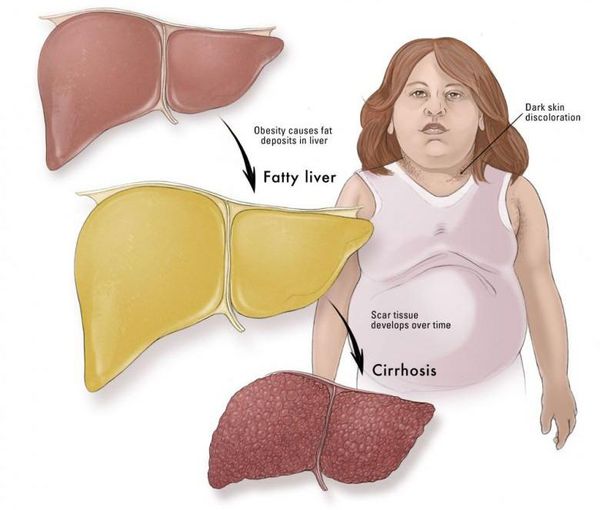
- в конечном итоге, циррозу.
Метаболический синдром — широко распространённое состояние, характеризующееся снижением биологического действия инсулина (инсулинорезистентность), нарушением углеводного обмена (сахарный диабет II типа), ожирением центрального типа с дисбалансом фракций жира (липопротеинов плазмы и триглицеридов) и артериальной гипертензией. [2] [3] [4]
В большинстве случаев НАЖБП развивается после 30 лет. [7]
Факторами риска данного заболевания являются:
- малоподвижный образ жизни (гиподинамия);
- неправильное питание, переедание;
- длительный приём лекарственных препаратов;
- избыточная масса тела и висцеральное ожирение;
- вредные привычки.
Основными причинам развития НАЖБП являются: [11]
- гормональные нарушения;
- нарушение жирового обмена (дисбаланс липопротеидов плазмы);
- нарушение углеводного обмена (сахарный диабет);
- артериальная гипертензия;
- ночная гипоксемия (синдром обструктивного апноэ сна).
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %. [3]
Ожирение определяется по формуле вычисления индекса массы тела (ИМТ): ИМТ = вес (кг) : (рост (м)) 2 . Если человек, например, весит 90 кг, а его рост — 167 см, то его ИМТ = 90 : (1,67х1,67) = 32,3. Этот результат говорит об ожирении I степени.
- 16 и менее — выраженный дефицит массы;
- 16-17,9 — недостаточная масса тела;
- 18-24,9 — нормальный вес;
- 25-29,9 — избыточная масса тела (предожирение);
- 30-34,9 — ожирение I степени;
- 35-39,9 — ожирение II степени;
- 40 и более — ожирение III степени (морбидное).
Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
У 50-75% больных могут появляться симптомы общей (хронической) усталости, снижение работоспособности, недомогание, слабость, тяжесть в области правого подреберья, набор веса, длительное повышение температуры тела без всякой причины, красные точки на коже в области груди и живота. Печень часто увеличена. Возникают расстройства пищеварения, повышенное газообразование, кожный зуд, редко — желтуха, «печёночные знаки».
Часто НАЖБП сопутствуют заболевания желчного пузыря: хронический холецистит, желчнокаменная болезнь. Реже, в запущенных случаях, возникают признаки портальной гипертензии: увеличение селезёнки, варикозное расширение вен пищевода и асцит (скопление жидкости в брюшной полости). Как правило, данные симптомы наблюдаются на стадии цирроза печени. [7]
Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
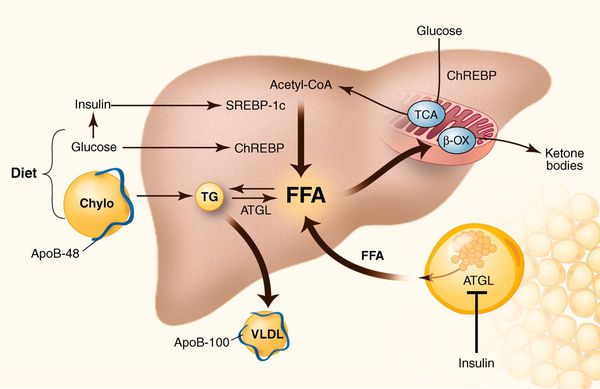
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
- избыточное поступление свободных жирных кислот (FFA) в печень;
- усиленный синтез свободных жирных кислот печени;
- пониженный уровень бета-окисления свободных жирных кислот;
- снижение синтеза или секреции липопротеинов очень высокой плотности. [7]
У пациентов с ожирением в ткани печени повышенно содержание свободных жирных кислот, что и может быть причиной нарушения функций печени, так как жирные кислоты химически активны и могут привести к повреждению биологических мембран гепатоцитов, образуя в них ворота для поступления в клетку эндогенного жира, в частности липидов (преимущественно низкой и очень низкой плотности), а транспортом является сложный эфир — триглицерид. [2]
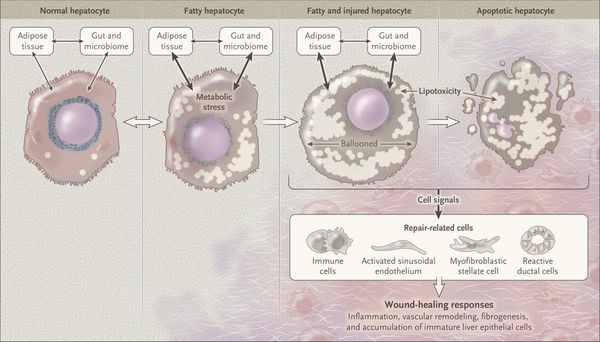
Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз. [2]
Также важное патогенетическое значение в формировании НАЖБП имеет индукция цитохрома P-450 2E1 (CYP2E1), который может индуцироваться как кетонами, так и диетой с высоким содержанием жиров и низким содержанием углеводов. [7] CYP2E1 генерирует токсические свободные радикалы, приводящие к повреждению печени и последующему фиброзу.
Кроме того, патогенетическое значение в формировании НАЖБП имеет эндотоксин-опосредованное повреждение, которое, в свою очередь, усиливает выработку провоспалительных цитокинов (ФНО-α, ИЛ-6 и ИЛ-8), приводящих к нарушению целостности мембран гепатоцитов и даже к их некрозу [9] , а также к развитию воспалительной клеточной инфильтрации как в портальных трактах, так и в дольках печени, что приводит к стеатогепатиту.
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
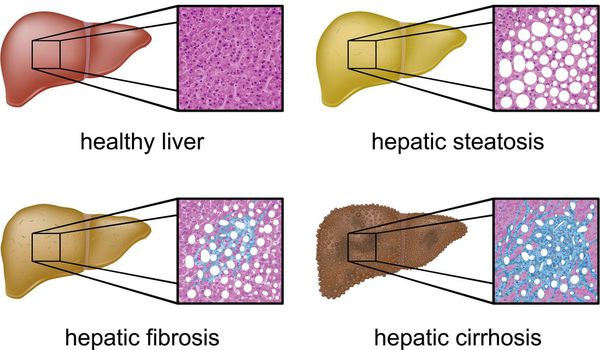
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt: [9] [10] [11]
- I степень (мягкий НАСГ) — стеатоз крупнокапельный, не более 33-66% поражённых гепацитов;
- II степень (умеренный НАСГ) — крупно- и мелкокапельный, от 33% до 66% поражённых гепацитов;
- III степень (тяжелый НАСГ) — крупно- и мелкокапельный, больше 60% поражённых гепацитов.
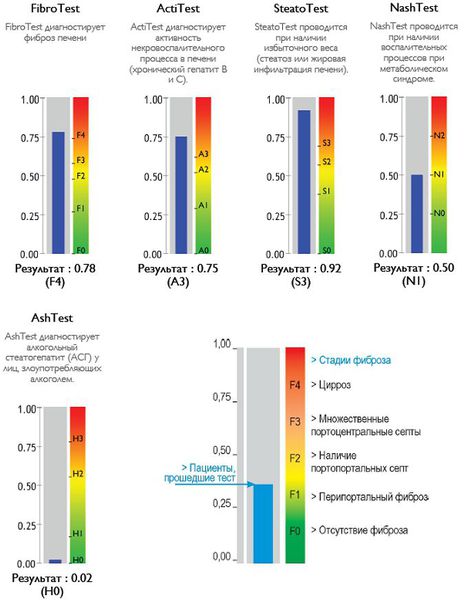
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
- S1 (до 33% жировой инфильтрации);
- S2 ( 33-60% жировой инфильтрации)
- S3 (более 60% жировой инфильтрации)
- F1,F2, F3, цирроз.
Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному. [9] Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных изменений, инфекционных, аутоиммунных и генетических заболеваний (в том числе болезней накопления) с помощью общеклинических, биохимических и специальных тестов. [7]
Далее проводится оценка выполняемых печенью функций (метаболическая/обменная, пищеварительная, детоксикационная) по способности выработки определённых белков, характеристикам жиров и углеводов. Детоксикационная функция печени оценивается преимущественно при помощи С13-метацетинового теста и некоторых биохимических тестов.
Кода первые два этапа завершены, исследуется структурное состояние печени при помощи УЗИ [4] , МСКТ, МРТ и эластометрии (FibroScan), при необходимости исследуется морфологическое состояние — биопсия печени. [3]
С помощью эластометрии исследуется эластичность мягких тканей. Злокачественные опухоли отличаются от доброкачетсвенных повышенной плотностью, неэластичностью, они с трудом поддаются компрессии. На мониторе FibroScan более плотные ткани окрашены в голубой и синий цвет, жировая ткань — жёлто-красный, а соединительная ткань — зелёный. Высокая специфичность метода позволяет избежать необоснованных биопсий.
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
С учётом механизма развития заболевания разработаны схемы курсового лечения НАЖБП, направленные на восстановление структуры клеточных мембран, обменных и окислительных процессов внутри клеток печени на молекулярном уровне, очистку печени от внутриклеточного и висцерального жира, который затрудняет её работу.
В процессе лечения производится:
- коррекция углеводного, жирового (липидного) обмена веществ;
- нормализация процессов окисления в клетке;
- влияние на основные факторы риска;
- снижение массы тела;
- улучшение структуры печени на обратимых стадиях.
После лечения наступает заметное улучшение дезинтоксикационной (защитной), пищеварительной и метаболической функции печени, пациенты теряют в весе, улучшается общее самочувствие, повышается умственная и физическая работоспособность.
Курсовые программы лечения занимают от трёх до шести месяцев и подбираются в зависимости от степени выраженности метаболических нарушений. К ним относятся:
- программа «Лайт»;
- программа «Медиум»;
- программа «Премиум»;
- индивидуальная программа лечения — разрабатывается на основании сопутствующих заболеваний, текущего состояния пациента и необходимой интенсивности лечения.
Программы включают в себя предварительное обследование, постановку диагноза и медикаментозное лечение, которое состоит из двух этапов:
- инфузионная терапия с пролонгацией приёма препаратов внутрь, подбор диеты и физической активности;
- сдача контрольных анализов и оценка результатов.
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
Профилактика НАЖБП предполагает правильное питание, активный образ жизни и регулярную календарную диспансеризацию.
К правильному питанию можно отнести включение в свой рацион питания омега-3 полиненасыщенных жирных кислот, коротких углеводов, ограничение потребления приправ, очень жирной и жаренной пищи. Разнообразие рациона питания также является ключевым моментом полноценного питания. Показано потребление продуктов, богатых растительной клетчаткой.
Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю физическим упражнениям.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.
Источник