Корь — симптомы и лечение
Что такое корь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
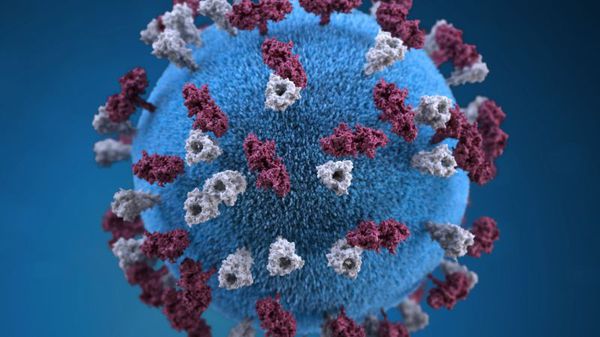
Корь (Measles) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости). [2] [5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Привитая (переболевшая) и имеющая иммунитет мать передаёт его своему ребёнку (до 3-х месяцев), то есть у таких детей имеется врожденный иммунитет, который постепенно снижается и к 10 месяцам исчезает – дети становятся восприимчивыми к заболеванию. Болеют преимущественно дети (переносящие заболевание относительно благоприятно), однако в последнее время всё чаще поступают сообщения о развитии кори у взрослых, у которых заболевание протекает крайне тяжело (причины — массовый отказ от профилактических прививок).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори. [1] [3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
Симптомы кори
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
- синдром выраженной общей инфекционной интоксикации;
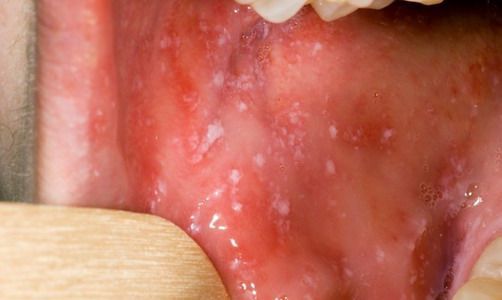
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
Характерные жалобы больных: нарастающие слабость, вялость, снижение аппетита, нарушения сна, «песок в глазах», отёчность нижних век, иногда насморк, повышенная температура тела (до 39°С). Далее присоединяется першение в горле, появляется сухой кашель, одышка, могут быть боли в животе, диарея (наслоение вторичной флоры), появляется сыпь (с её появлением усиливаются синдромы общей инфекционной интоксикации и поражения респираторного тракта).
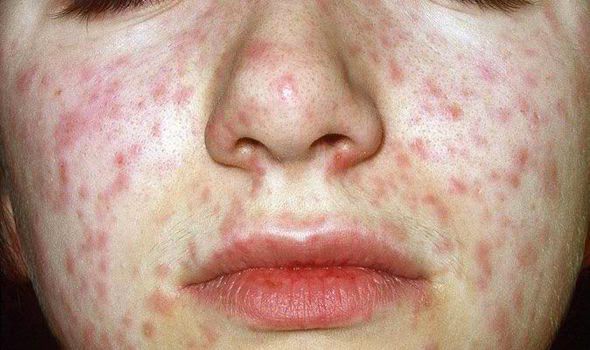
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4] [5]
Источник
Научная электронная библиотека
Перетрухина А. Т., Блинова Е. И.,
Глава 9. ПРЕПАРАТЫ, ПРИМЕНЯЕМЫЕ ПРОТИВ КОРИ
Возбудитель кори относится к вирусам семейства Paramyxoviridae, рода Morbillivirus.
Диаметр вириона 120-250 нм. Вирус имеет липопротеидную оболочку, в которую встроены с наружной стороны гликопротеиды — гемагглютинин и F-белок. В отличие от других парамиксовирусов не имеют нейраминидазы. Геном представлен одной цепью РНК негативной полярности.
Вирус содержит несколько антигенов. Антигены наружной оболочки могут быть отделены от антигенов сердцевины при разрушении очищенного вируса жирорастворителями и детергентами. Вирус имеет общие антигенные детерминанты с вирусом чумы собак и рогатого скота. У людей, переболевших корью, появляются антитела к указанным вирусам.
Вирус обладает гемагглютинирующей, гемолитической и симпластообразующей активностью. Из лабораторных животных к вирусу кори восприимчивы только обезьяны. Наиболее чувствительными клеточными культурами являются первичные культуры почек обезьяны и эмбриона человека. Вирус может быть адаптирован и к клеткам почки собак, телят, клеткам амниона человека и к перевиваемым культурам клеток человеческого (HeLa, KB, FL) и обезьяньего (Vero, MS, BSC1) происхождения. Он оказывает на клетки характерный цитопатический эффект с образованием гигантских многоядерных клеток-симпластов, включающих до 100 ядер, и синцитиев. В зараженных клетках формируются включения — ацидофильные в цитоплазме, базофильные в ядре. В зараженных культурах появляется гемадсорбция.
Вирус проникает в верхние дыхательные пути и размножается в клетках эпителия слизистой оболочки носоглотки, трахеи и бронхов. Он попадает в кровь и вызывает поражения эндотелия сосудов. В результате экссудации сыворотки в эндотелий капилляров эпидермиса и локального некроза клеток эндотелия появляется сыпь. В полости рта обнаруживаются пятна Бельского-Коплика-Филатова — везикулы, образовавшиеся в результате некроза эндотелиальных клеток слизистой оболочки полости рта. Происходит генерализованная гиперплазия лимфоидной ткани, в лимфатических узлах, миндалинах, аденоидах, селезенке обнаруживаются многоядерные гигантские клетки. Они обнаруживаются в кожных поражениях и пятнах Бельского-Коплика-Филатова.
В клиническом течении типичной кори выделяют четыре периода: инкубационный, катаральный (продромальный), высыпания и пигментации.
Инкубационный период при кори продолжается от 9 до 17 суток, может удлиняться до 21 дня.
Начальный период заболевания составляет 3-4 дня и именуется катаральным. Заболевание начинается остро с повышения температуры до 38-39 °С, появления катаральных явлений со стороны верхних дыхательных путей, конъюнктивита и признаков интоксикации. Интоксикация проявляется головной болью, вялостью, слабостью, анорексией, беспокойством, плохим сном.
Кардинальным симптомом кори катарального периода являются пятна Бельского-Коплика-Филатова на слизистой оболочке щек напротив коренных зубов в виде мелких беловато-серых точек, окруженных тонкой полоской гиперемии.
К концу катарального периода состояние больного улучшается, лихорадка снижается. Период высыпания начинается на 4-5 сутки болезни с появлением на коже пятнисто-папулезной сыпи. В этот период состояние больных опять ухудшается, температура вновь повышается, катаральный синдром и проявления интоксикации усиливаются.
По завершении высыпания наступает период пигментации. Угасание элементов сыпи происходит в том же порядке, в котором они появлялись. Сыпь начинает бледнеть и затем приобретает коричневый цвет. Пигментированная сыпь держится 7-10 суток, одновременно наблюдается мелкое отрубевидное шелушение. Общее состояние больных улучшается, температура тела нормализуется, катаральные явления постепенно исчезают.
У взрослых людей корь протекает тяжелее, чем у детей, с выраженной лихорадочной реакцией и интоксикацией. Сыпь ярче и обильнее.
После перенесенного заболевания остается прочный (пожизненный иммунитет).
Лабораторная диагностика основана на выделении вируса и постановке серологических реакций с определением вируснейтрализующих, комплементфиксирующих и антигемагглютинирующих антител в парных сыворотках крови по нарастанию титра антител. В основном эти методы используют для подтверждения диагноза ретроспективно, так как в период разгара заболевания постановка диагноза кори по симптоматическим признакам не вызывает затруднений.
При необходимости изоляции возбудителя и проведении молекулярно-генетических исследований вирус выделяют на клеточной культуре и экстрагируют РНК, а затем проводят ОТ-ПЦР и определение генотипа.
Профилактика заключается в разобщении больных, лиц, контактировавших с больными и здоровых на срок не менее 4 суток. Мероприятия в отношении контактирующих лиц осуществляют с учетом прививочного и эпидемиологического анамнеза. Лица, ранее перенесшие корь или вакцинированные, карантинно-изоляционным мероприятиям не подлежат.
Основной мерой профилактики кори является активная иммунизация живой вакциной, изготовленной из аттенуированных штаммов вируса. Согласно календарю, прививка против кори проводится в возрасте 12 месяцев, ревакцинация — в 6 лет, с охватом не менее 95 % детского населения. В связи с осуществлением программы ликвидации кори проводится широкая иммунизация лиц в возрасте до 35 лет, ранее не болевших корью, не привитых или привитых однократно.
Живая коревая вакцина
Коревую живую вакцину, применяемую для профилактики кори, получают на клеточных культурах почек морских свинок, человеческих диплоидных клетках эмбриона или фибробластах японских перепелок из вакцинного штамма «Ленинград-16» («Л-16»). Основное действующее начало — вышеуказанный штамм вируса кори, ослабленный в результате многократных пассажей в тканевой культуре. Вакцина контролируется на бактериальную стерильность, биологическую активность, отсутствие случайных возбудителей, которые могут попасть из культуры ткани, специфичность, иммуногенность,безвредность и токсичность. Вакцину выпускают в сухом виде.
Коревая сухая живая вакцина имеет вид желтовто-розовой массы. Вакцину фасуют в ампулы или флаконы по 1, 2, 5 и 10 прививочных доз. Непосредственно перед употреблением вакцину разводят прилагаемым к каждой ампуле или флакону растворителем. Растворенная вакцина имеет вид прозрачной, иногда слегка опалесцирующей, розоватой или бесцветной жидкости. Никаких посторонних примесей содержаться не должно.
Вакцина предназначена для создания искусственного активного иммунитета против кори у детей, не болевших ранее. Прививке подлежат дети в возрасте от 1 года до 8 лет.
Срок годности коревой вакцины — 1 год. Затем вакцина может быть переконтролирована в изготовившем ее институте. При сохранении физических свойств и биологической активности срок годности может быть продлен на 3 месяца.
Вакцина паротитно-коревая культуральная живая сухая
Вакцина предназначена для профилактики кори и эпидемического паротита. Представляет собой смесь жидких полуфабрикатов коревой и паротитной вакцины, изготовленных методом культивирования аттенуированных штаммов вируса кори «Ленинград-16»
(«Л-16») и вируса эпидемического паротита «Ленинград-3» («Л-3»), на первичной культуре клеток эмбрионов японских перепелов.
Имеет вид однородной массы розового цвета. Содержит не более 25 мкг антибиотика гентамицина сульфата в одной прививочной дозе.
Вакцина стимулирует выработку антител к вирусам кори и паротита через 3-4 недели и 6-7 недель, соответственно. Препарат соответствует требованиям ВОЗ.
Прививки проводят двукратно в возрасте 12 месяцев и 6 лет детям, не болевшим корью и эпидемическим паротитом.
Экстренную профилактику проводят детям с 12 месячного возраста, подросткам и взрослым, имевшим контакт с больным корью или эпидемическим паротитом, не болевшим этими инфекциями и не привитым против них в соответствии с календарем прививок. При отсутствии противопоказаний вакцину вводят не позднее, чем через 72 часа после контакта с больным.
Непосредственно перед использованием вакцину разводят растворителем для коревой, паротитной и паротитно-коревой культуральных живых сухих вакцин из расчета 0,5 мл растворителя на одну прививочную дозу вакцины.
Вакцина должна полностью раствориться в течение 3-х мин. Растворенная вакцина должна иметь вид прозрачной жидкости розового цвета.
Не пригодны к применению вакцина или растворитель в ампулах с нарушенной целостностью, маркировкой, а также при изменении их физических свойств (цвета и прозрачности и пр.), при истекшем сроке годности, при неправильном хранения.
Растворенная вакцина используется немедленно и хранению не подлежит.
Проведенную вакцинацию регистрируют в установленных учетных формах с указанием наименования препарата, даты вакцинации, дозы, предприятия-изготовителя, номера серии, даты изготовления, срока годности, реакции на прививку.
Вакцинация может быть проведена одновременно (в один день) с другими календарными прививками (против полиомиелита, гепатита В, коклюша, дифтерии, столбняка) или не ранее, чем через 1 месяц после предшествующей прививки.
После введения препаратов иммуноглобулина человека прививку против кори и паротита проводять не ранее, чем через 2 месяца. После введения паротитно-коревой вакцины препараты иммуноглобулина можно вводить не ранее, чем через 2 недели; в случае необходимости применения иммуноглобулина ранее этого срока вакцинацию против паротита и кори следует повторить.
Вакцина выпускается по 1 прививочной дозе в ампуле. Упаковка содержит 10 ампул.
Вакцину хранят в закрытых помещениях, обеспечивающих защиту препарата от солнечных лучей, влаги, плесени, грызунов и др., при температуре ниже 8 °С.
Срок годности вакцины — 12 месяцев.
Вакцина против кори, эпидемического паротита и краснухи
Вакцина предназначена для активной иммунизации против кори, эпидемического паротита и краснухи с 12 месячного возраста.
Представляет собой лиофилизированный комбинированный препарат аттенуированных вакцинных штаммов вируса кори («Schwarz»), эпидемического паротита («RIT 43/85», производный «Jeryl Lynn») и краснухи («Wistar RA 27/3»), культивируемых раздельно в культуре клеток куриного эмбриона (вирусы кори и паротита) и диплоидных клетках человека (вирус краснухи). Вакцина соответствует требованиям Всемирной организации здравоохранения по производству биологических препаратов, требованиям к вакцинам против кори, эпидемического паротита, краснухи и живым комбинированным вакцинам. Прививочная доза вакцины содержит не более 25 мкг неомицина сульфата.
Вакцина представляет собой беловатую или слегка розоватую массу в виде таблетки. Растворитель (вода для инъекций) — прозрачная бесцветная жидкость. Непосредственно перед применением во флакон с препаратом вносят содержимое прилагаемого шприца или флакона с растворителем. Растворенный препарат представляет собой прозрачную жидкость от светлооранжевого до светлокрасного цвета.
Данную вакцину можно вводить одновременно (в один день) с АКДС и АДС вакцинами, живой и инактивированной полиомиелитной вакциной, вакциной против Н. ifluenzae типа В, живой вакциной против ветряной оспы, при условии инъекции препаратов отдельными шприцами в разные участи тела. Другие живые вирусные вакцины вводят с интервалом не менее 1 мес.
Вакцину хранят в холодильнике при температуре от 2 до 8 °С или в морозильной камере. Растворитель хранят при температуре от 2 до 25 °С; замораживание растворителя не допускается. Транспортирование препарата осуществляют при температуре 2-8 °С.
Срок годности вакцины — 2 года. Дата окончания срока годности указана на этикетке флакона и упаковке. Препарат с истекшим сроком годности применению не подлежит.
Гамма-глобулин сыворотки человеческой крови
для профилактики кори
Препарат содержит большое количество антител различной специфичности против многих вирусов и бактерий и назначается с целью профилактики ряда инфекционных заболеваний. С успехом применяется для профилактики полиомиелита, инфекционного гепатита, краснухи, паротита, коклюша, менингококковой инфекции.
Исходным материалом для получения противокоревого гамма-глобулина служит венозная кровь доноров, а также плацентарная кровь и экстаркты плацент, полученных от здоровых рожениц. Допускается использование абортной крови, причем полученный из нее гамма-глобулин выпускается отдельными сериями.
Из крови готовится сыворотка, которая после обычной обработки подвергается фракционированию спирто-водными растворителями для выделения гамма-глобулина.
Готовый препарат представляет собой прозрачную или слегка опалесцирующую жидкость, бесцветную или желтоватую.
Гамма-глобулиновая фракция составляет 97 % общего белка препарата. Каждая ампула содержит одну дозу — 3 мл 10 % белкового раствора.
Препарат хранится при температуре 2-10 °С в темном месте.
Срок годности препарата — 3 года, со времени получения сыворотки, из которой он приготовлен.
Коревой гемагглютинирующий антиген
Готовится из вируссодержащей культуральной жидкости, полученной при выращивании вакцинного штамма «Ленинград-4»
(«Л-4» или «Эдмонстон») вируса кори в культуре клеток и обработанной Твином-80 и эфиром или ультразвуком.
Действующим началом препарата являются гемагглютинины вируса кори. Применяется он для определения коревых антител в гамма-глобулинах и сыворотках с помощью РТГА.
Специфичность его проверяется в РН противокоревым стандартным гамма-глобулином.
Срок годности жидкого препарата — 9 месяцев, сухого — 1 год.
Источник