- Лекарственные препараты при кардиогенном шоке
- Истинный кардиогенный шок
- Лекарственные препараты при кардиогенном шоке
- Лечение кардиогенного шока : Гиповолемия.
- Лечение кардиогенного шока : Вазопрессорные npeпараты.
- Кардиогенный шок
- МКБ-10
- Общие сведения
- Причины
- Патогенез
- Классификация
- Симптомы кардиогенного шока
- Осложнения
- Диагностика
- Лечение кардиогенного шока
- Прогноз и профилактика
Лекарственные препараты при кардиогенном шоке
1. Истинный кардиогенный шок:
• адекватное обезболивание;
• симпатомиметики;
• фибринолитические препараты и гепарин;
• низкомолекулярные декстраны (реополиглюкин);
• нормализация КЩС;
• вспомогательное кровообращение (контрпульсация).
2. Рефлекторный шок:
• адекватное обезболивание;
• прессорные препараты;
• коррекция ОЦК.
3. Аритмический шок:
• адекватное обезболивание;
• электроимпульсная терапия;
• электростимуляция сердца;
• антиаритмические препараты.
4. Ареактивный шок:
• адекватное обезболивание;
• симптоматическая терапия.
Так как терапия различных видов кардиогенного шока не является принципиально отличной от лечения осложнений ОИМ, а лишь его дополняет, остановимся на некоторых отдельных вопросах.
Истинный кардиогенный шок
Основная сложность лечения истинного кардиогенного шока заключена в патогенезе — 40% и более миокарда левого желудочка погибло. Как оставшиеся живые 60% заставить работать в режиме двойной нагрузки, при условии, что гипоксия, неизбежный спутник любого шокового состояния, сама по себе является мощным стимулятором работы сердца? Вопрос сложный и на сегодняшний день до конца не решенный. Логично начинать лечение с сердечных гликозидов, но в эксперименте и в клинике доказано, что их эффективность при данной патологии минимальна. Гормоны. Их минимальный и довольно кратковременный клинический эффект можно уловить только при использовании субмаксимальных доз на уровне 2000 —3000 мг преднизолона или его аналогов. Чем реально можно помочь больному пережить острейшую фазу истинного кардиогенного шока?
Единственной группой препаратов, обладающих определенным положительным эффектом при данной патологии, являются симпатомиметики. Препараты данной группы оказывают специфическое воздействие на сердечно-сосудистую систему: повышают тонус кровеносных сосудов в системе микроциркуляции (это создает дополнительное сопротивление работе сердца!) и стимулируют бета-рецепторы сердца, вызывая развитие положительного инотроп-ного и хронотропного эффектов. Главная задача врача при использовании препаратов данной группы — подобрать такую дозу и такой препарат, чтобы положительное воздействие на сердце перекрывало отрицательное действие на систему микроциркуляции.
Препаратом выбора при лечении истинного кардиогенного шока является допмин (дофамин, допамин). Он представляет собой симпатомиметический амин, который, очевидно, в организме является предшественником норадреналина. Допмин в малых дозах стимулирует сердечные бета-рецепторы, вызывая заметный инотроп-ный эффект с возрастанием УО, но без увеличения ЧСС. Потребность миокарда в кислороде на фоне использования малых доз допмина возрастает, но в то же время и полностью компенсируется за счет увеличения коронарного кровотока. Воздействие допмина на кровеносные сосуды полностью отличается от действия других сим-патомиметиков. В малых дозах он расширяет кровеносные сосуды почек (профилактика преренальной формы ОПН) и кишечника, в то же время, тонус других кровеносных сосудов, таких, как вены кожи и мышц, остается неизменным. Общая резистентность периферического кровообращения несколько понижается, но тахикардия не развивается, так как увеличенный объем сердца компенсирует понижение резистентности.
Допамин выпускается в ампулах по 5 мл, содержащих в 1 мл 40 мг активного вещества. Вводят допмин в/в, капельно, обычно в дозе от 2 до 10 мкг/кг/мин, предварительно содержимое ампулы (200 мг) разводят в 400 мл реополиглюкина или 400 мл 5—10% р-ра глюкозы или 400 мл изотонического р-ра натрия хлорида (допмин нельзя смешивать со щелочными растворами). Такое разведение создает концентрацию допмина 500 мкг/ 1 мл или 25 мкг/1 капля. Зная это, нетрудно расчитать необходимую скорость введения препарата в кап./мин.
Примечание. 1 мл раствора содержит 20 капель. При скорости вливания 2—4 мкг/(кг • мин.) дофамин оказывает положительное действие на бета1-адренорецепторы, стимулируя сократительную способность миокарда и дофаминовые рецепторы в почках, что увеличивет почечный кровоток (В. В. Руксин, 1994).
При скорости инфузии 4—10 мкг\кг*мин. проявляется стимулирующее действие препарата на бета2-адренорецепторы, что приводит к расширению периферических артерий (снижению постнагрузки) и дальнейшему нарастанию сердечного выброса. При данной дозировке происходит заметное увеличение МОС, без какого-либо увеличения АД и ЧСС и нормализации почечного кровотока.
При скорости введения свыше 20 мкг\кг*мин. превалируют альфа-стимулирующие эффекты, нарастает ЧСС и постнагрузка, а сердечный выброс снижается.
Подбор необходимого количества препарата осуществляется индивидуально. Инфузии производят непрерывно в течение от нескольких часов до 3—4 суток. Среднесуточная доза обычно 400 мг (у больного массой 70 кг).
Источник
Лекарственные препараты при кардиогенном шоке
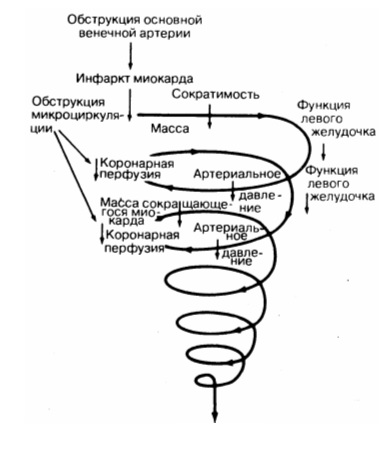
Лечение при кардиогенном шоке направлено на прерывание порочной связи (см. рис. 190-2), вследствие которой нарушение функции миокарда приводит к уменьшению артериального давления, снижению коронарного кровотока и дальнейшему ухудшению функции левого желудочка. Эта цель поддержания коронарной перфузии достигается путем повышения артериального давления с помощью вазопрессоров (см. ниже), применением внутриартериальной баллонной контрпульсации и регулированием объема крови таким образом, чтобы поддерживать оптимальный уровень давления наполнения левого желудочка (примерно 20 мм рт. ст.).
Этого можно достичь либо инфузией кристаллоидов, либо повышением диуреза. У больных со сроками инфаркта миокарда не более 4 ч реперфузия, достигающаяся с помощью тромболитической терапии и/или чрескожной транслюминальной коронароангиопластики, может значительно улучшить функцию левого желудочка.
Лечение кардиогенного шока : Гиповолемия.
Это легко поддающееся коррекции состояние у некоторых больных с инфарктом миокарда вносит вклад в развитие гипотензии и сосудистого коллапса. Потеря жидкости может быть следствием предшествующего лечения диуретиками, ограничения потребления жидкостей на ранних стадиях заболевания и/или рвоты, связанной с болевым синдромом или применением диуретиков. Кроме того, может наблюдаться состояние относительной гиповолемии, заключающееся в остром уменьшении сократимости левого желудочка и нарушении его функции вследствие инфаркта миокарда; в этих случаях для поддержания сердечного выброса необходимо увеличить сосудистый объем. Вследствие того что этот процесс протекает стремительно, времени для компенсаторного восстановления жидкости обычно не хватает, что приводит к развитию относительной гиповолемии у больных с нормальным объемом жидкости. У больных с острым инфарктом миокарда и гипотензией очень важно вовремя распознать гиповолемию и скорректировать ее, не прибегая к более сильнодействующим средствам, использующимся обычно для лечения по поводу гипотензии. Если давление наполнения левого желудочка сохраняется в пределах нормы, жидкость следует вводить до тех пор, пока не удастся добиться максимального увеличения сердечного выброса. Последнее, как правило, достигается при значениях давления наполнения левого желудочка, равных примерно 20 мм рт. ст.
Оптимальный уровень давления наполнения левого желудочка имеет давление заклинивания легочного ствола, однако может существенно варьировать у разных больных. Идеальный уровень давления у каждого больного достигается с помощью очень аккуратного введения жидкости под тщательным постоянным контролем за оксигенацией и сердечным выбросом. При достижении плато сердечного выброса (см. рис. 190-3, В) дальнейшее увеличение давления наполнения левого желудочка будет лишь увеличивать признаки застоя и уменьшать общую оксигенацию. Центральное венозное давление отражает скорее давление наполнения правого желудочка, чем левого желудочка. Нет необходимости регистрировать его в данной ситуации, поскольку функция левого желудочка при остром инфаркте миокарда почти всегда нарушается в большей степени, чем функция правого желудочка.
Лечение кардиогенного шока : Вазопрессорные npeпараты.
Существует множество препаратов для внутривенного введения, которые можно использовать для повышения артериального давления и сердечного выброса у больных с кардиогенным шоком. К сожалению, при их использовании возникает множество проблем; ни один из этих препаратов не способен повлиять на исход заболевания у лиц с установленным кардиогенным шоком. Изопротеренол, синтетический симпатомиметический амин, в настоящее время редко используется для лечения больных с шоком при инфаркте миокарда. Хотя этот препарат увеличивает сократимость миокарда, он одновременно вызывает периферическую вазодилатацию и увеличение частоты сердечных сокращений. В результате его действия увеличивается потребность миокарда в кислороде и уменьшается коронарная перфузия, что может привести к расширению зоны ишемического повреждения. Норадреналин является потенциальным -адренергическим препаратом, имеющим мощное сосудосуживающее действие. Он также обладает адренергической активностью и поэтому может увеличивать сократимость. Норадреналин эффективно повышает артериальное давление. Однако он вызывает увеличение постнагрузки, кроме того, увеличение сократимости, наблюдающееся при его применении, способствует значительному повышению потребности миокарда в кислороде. Этот препарат целесообразно использовать в критических (безнадежных) ситуациях. Его также можно применять у больных с кардиогенным шоком и сниженным периферическим сопротивлением сосудов. Норадреналин следует назначать в минимально возможных дозах (начинать инфузию со скорости 2-4 мкг/мин), необходимых для поддержания артериального давления на уровне 90 мм -рт. ст. Если артериальное давление не удается поддерживать на заданном уровне при введении норадреналина. в дозе 15 мкг/мин, вероятность того, что большие дозы препарата дадут эффект, очень мала.
Источник
Кардиогенный шок
Кардиогенный шок – это крайняя степень проявления острой сердечной недостаточности, характеризующаяся критическим снижением сократительной способности миокарда и перфузии в тканях. Симптомы шока: падение АД, тахикардия, одышка, признаки централизации кровообращения (бледность, уменьшение кожной температуры, появление застойных пятен), нарушение сознания. Диагноз ставится на основании клинической картины, результатов ЭКГ, тонометрии. Цель лечения – стабилизация гемодинамики, восстановление сердечного ритма. В рамках неотложной терапии используются бета-блокаторы, кардиотоники, наркотические анальгетики, оксигенотерапия.
МКБ-10
Общие сведения
Кардиогенный шок (КШ) – острое патологическое состояние, при котором сердечно-сосудистая система оказывается неспособной обеспечить адекватный кровоток. Необходимый уровень перфузии временно достигается за счет истощаемых резервов организма, после чего наступает фаза декомпенсации. Состояние относится к IV классу сердечной недостаточности (наиболее тяжелая форма нарушения сердечной деятельности), летальность достигает 60-100%. Кардиогенный шок чаще регистрируется в странах с высокими показателями кардиоваскулярной патологии, слабо развитой профилактической медициной, отсутствием высокотехнологичной медпомощи.
Причины
В основе развития синдрома лежит резкое понижение сократительной способности ЛЖ и критическое уменьшение минутного выброса, что сопровождается недостаточностью кровообращения. В ткани не поступает достаточного количества крови, развиваются симптомы кислородного голодания, снижается уровень артериального давления, появляется характерная клиническая картина. КШ может отягощать течение следующих коронарных патологий:
- Инфаркт миокарда. Выступает основной причиной кардиогенных осложнений (80% всех случаев). Шок развивается преимущественно при крупноочаговых трансмуральных инфарктах с выходом из сократительного процесса 40-50% массы сердца. Не возникает при инфарктах миокарда с малым объемом пораженных тканей, поскольку оставшиеся неповрежденными кардиомиоциты компенсируют функцию погибших клеток миокарда.
- Миокардит. Шок, влекущий за собой смерть пациента, встречается в 1% случаев тяжелого инфекционного миокардита, вызванного вирусами Коксаки, герпеса, стафилококком, пневмококком. Патогенетический механизм – поражение кардиомиоцитов инфекционными токсинами, образование противокардиальных антител.
- Отравление кардиотоксическими ядами. К числу подобных веществ относится клонидин, резерпин, сердечные гликозиды, инсектициды, фосфорорганические соединения. При передозировке этих препаратов происходит ослабление сердечной деятельности, урежение ЧСС, падение минутного объема до показателей, при которых сердце неспособно обеспечить необходимый уровень кровотока.
- Массивная ТЭЛА. Закупорка крупных ветвей легочной артерии тромбом — тромбоэмболия ЛА — сопровождается нарушением легочного кровотока и острой правожелудочковой недостаточностью. Расстройство гемодинамики, обусловленное чрезмерным наполнением правого желудочка и застоем в нем, приводит к формированию сосудистой недостаточности.
- Тампонада сердца. Тампонада сердца диагностируется при перикардите, гемоперикарде, расслоении аорты, травмах грудной клетки. Скопление жидкости в перикарде затрудняет работу сердца ‒ это становится причиной нарушения кровотока и шоковых явлений.
Реже патология развивается при дисфункции папиллярных мышц, дефектах межжелудочковой перегородки, разрыве миокарда, сердечных аритмиях и блокадах. Факторами, повышающими вероятность сердечно-сосудистых катастроф, являются атеросклероз, пожилой возраст, наличие сахарного диабета, хроническая аритмия, гипертонические кризы, чрезмерные физические нагрузки у пациентов с кардиогенными заболеваниями.
Патогенез
Патогенез обусловлен критическим падением артериального давления и последующим ослаблением кровотока в тканях. Определяющим фактором выступает не гипотония как таковая, а уменьшение объема крови, проходящей по сосудам за определенное время. Ухудшение перфузии становится причиной развития компенсаторно-приспособительных реакций. Резервы организма направляются на обеспечение кровью жизненно-важных органов: сердца и головного мозга. Остальные структуры (кожа, конечности, скелетная мускулатура) испытывают кислородное голодание. Развивается спазм периферических артерий и капилляров.
На фоне описанных процессов происходит активация нейроэндокринных систем, формирование ацидоза, задержка ионов натрия и воды в организме. Диурез снижается до 0,5 мл/кг/час и менее. У больного выявляют олигурию или анурию, нарушается работа печени, возникает полиорганная недостаточность. На поздних стадиях ацидоз и выброс цитокинов провоцируют чрезмерную вазодилатацию.
Классификация
Заболевание классифицируется по патогенетическим механизмам. На догоспитальных этапах определить разновидность КШ не всегда представляется возможным. В условиях стационара этиология болезни играет решающую роль в выборе методов терапии. Ошибочная диагностика в 70-80% случаев оканчивается смертью пациента. Различают следующие варианты шока:
- Рефлекторный – нарушения вызваны сильным болевым приступом. Диагностируется при небольшом объеме поражения, т. к. выраженность болевого синдрома не всегда соответствует размерам некротического очага.
- Истинный кардиогенный – последствие острого ИМ с формированием объемного некротического очага. Сократительная способность сердца снижается, что уменьшает минутный объем. Развивается характерный комплекс симптомов. Смертность превышает 50%.
- Ареактивный – наиболее опасная разновидность. Сходен с истинным КШ, патогенетические факторы выражены сильнее. Плохо поддается терапии. Летальность – 95%.
- Аритмогенный – прогностически благоприятен. Является результатом нарушения ритма и проводимости. Возникает при пароксизмальной тахикардии, АВ блокадах III и II степени, полных поперечных блокадах. После восстановления ритма симптомы исчезают в течение 1-2 часов.
Патологические изменения развиваются ступенчато. Кардиогенный шок имеет 3 стадии:
- Компенсации. Уменьшение минутного объема, умеренная гипотония, ослабление перфузии на периферии. Кровоснабжение поддерживается за счет централизации кровообращения. Пациент обычно в сознании, клинические проявления умеренные. Присутствуют жалобы на головокружение, головную боль в сердце. На первой стадии патология полностью обратима.
- Декомпенсации. Присутствует развернутый симптомокомплекс, перфузия крови в головном мозге и сердце снижена. Уровень АД критически мал. Необратимые изменения отсутствуют, однако до их развития остаются минуты. Больной находится в сопоре или без сознания. За счет ослабления почечного кровотока уменьшается образование мочи.
- Необратимых изменений. Кардиогенный шок переходит в терминальную стадию. Характеризуется усилением имеющейся симптоматики, выраженной коронарной и церебральной ишемией, формированием некрозов во внутренних органах. Развивается синдром диссеминированного внутрисосудистого свертывания, на коже появляется петехиальная сыпь. Возникают внутренние кровотечения.
Симптомы кардиогенного шока
На начальных стадиях выражен кардиогенный болевой синдром. Локализация и характер ощущений сходны с инфарктом. Пациент жалуется на сжимающую боль за грудиной («как будто сердце сжимают в ладони»), распространяющуюся на левую лопатку, руку, бок, челюсть. Иррадиации по правой стороне тела не отмечается.
Дыхательная недостаточность проявляется полной или частичной утратой способности к самостоятельному дыханию (цианоз, частота дыхания менее 12-15 в минуту, беспокойство, страх смерти, включение в процесс дыхания вспомогательной мускулатуры, втягивание крыльев носа). При развитии альвеолярного отека легких изо рта больного выделяется белая или розоватая пена. Человек занимает вынужденное положение сидя, с наклоном вперед и упором руками в стул.
Отмечается снижение систолического АД ниже 80-90 мм рт. ст., пульсового — до 20-25 мм рт. ст. Пульс нитевидный, слабого наполнения и напряжения, тахикардия до 100-110 ударов/минуту. Иногда ЧСС падает до 40-50 уд/мин. Кожа пациента бледная, холодная и влажная на ощупь. Выражена общая слабость. Диурез снижен или полностью отсутствует. На фоне шока происходит нарушение сознания, развивается сопор или кома.
Осложнения
Кардиогенный шок осложняется полиорганной недостаточностью (ПОН). Нарушается работа почек, печени, отмечаются реакции со стороны пищеварительной системы. Системная органная недостаточность является следствием несвоевременного оказания больному медицинской помощи или тяжелого течения болезни, при котором предпринимаемые меры по спасению оказываются малоэффективными. Симптомы ПОН – сосудистые звездочки на коже, рвота «кофейной гущей», запах сырого мяса изо рта, набухание яремных вен, анемия.
Диагностика
Диагностика осуществляется на основании данных физикального, лабораторного и инструментального обследования. При осмотре больного кардиолог или реаниматолог отмечает внешние признаки заболевания (бледность, потливость, мраморность кожи), оценивает состояние сознания. Объективные диагностические мероприятия включают:
- Физикальное обследование. При тонометрии определяется снижение уровня АД ниже 90/50 мм рт. ст., пульсовый показатель менее 20 мм рт. ст. На начальной стадии болезни гипотония может отсутствовать, что обусловлено включением компенсаторных механизмов. Сердечные тоны глухие, в легких выслушиваются влажные мелкопузырчатые хрипы.
- Электрокардиография. ЭКГ в 12 отведениях выявляет характерные признаки инфаркта миокарда: снижение амплитуды зубца R, смещение сегмента S-T, отрицательный зубец T. Могут отмечаться признаки экстрасистолии, атриовентрикулярной блокады.
- Лабораторные исследования. Оценивают концентрацию тропонина, электролитов, креатинина и мочевины, глюкозы, печеночных ферментов. Уровень тропонинов I и T повышается уже в первые часы ОИМ. Признак развивающейся почечной недостаточности — увеличение концентрации натрия, мочевины и креатинина в плазме. Активность ферментов печени увеличивается при реакции гепатобилиарной системы.
При проведении диагностики следует отличать кардиогенный шок от расслаивающей аневризмы аорты, вазовагальных синкопе. При расслоении аорты боль иррадиирует вдоль позвоночника, сохраняется на протяжении нескольких дней, носит волнообразный характер. При синкопе отсутствуют серьезные изменения на ЭКГ, в анамнезе — болевое воздействие или психологический стресс.
Лечение кардиогенного шока
Пациенты с острой сердечной недостаточностью и признаками шокового состояния экстренно госпитализируются в кардиологический стационар. В составе бригады СМП, выезжающей на подобные вызовы, должен присутствовать реаниматолог. На догоспитальном этапе проводится оксигенотерапия, обеспечивается центральный или периферический венозный доступ, по показаниям выполняется тромболизис. В стационаре продолжают лечение, начатое бригадой СМП, которое включает в себя:
- Медикаментозную коррекцию нарушений. Для купирования отека легких вводят петлевые диуретики. Чтобы уменьшить сердечную преднагрузку, используют нитроглицерин. Инфузионная терапия проводится при отсутствии отека легких и ЦВД ниже 5 мм рт. ст. Объем инфузии считается достаточным, когда этот показатель достигает 15 единиц. Назначаются антиаритмические средства (амиодарон), кардиотоники, наркотические анальгетики, стероидные гормоны. Выраженная гипотония является показанием для применения норадреналина через шприц-перфузор. При стойких нарушениях сердечного ритма применяется кардиоверсия, при тяжелой дыхательной недостаточности – ИВЛ.
- Высокотехнологичную помощь. При лечении пациентов с кардиогенным шоком используют такие высокотехнологичные методы, как внутриаортальная баллонная контрапульсация, искусственный желудочек, баллонная ангиопластика. Приемлемый шанс выжить пациент получает при своевременной госпитализации в специализированное отделение кардиологии, где присутствует необходимая для высокотехнологичного лечения аппаратура.
Прогноз и профилактика
Прогноз неблагоприятный. Летальность составляет более 50%. Снизить этот показатель удается в случаях, когда первая помощь пациенту была оказана в течение получаса от начала болезни. Уровень смертности в таком случае не превышает 30-40%. Выживаемость достоверно выше среди пациентов, которым было проведено хирургическое вмешательство, направленное на восстановление проходимости поврежденных коронарных сосудов.
Профилактика заключается в недопущении развития ИМ, тромбоэмболий, тяжелых аритмий, миокардитов и травм сердца. С этой целью важно проходить профилактические курсы лечения, вести здоровый и активный образ жизни, избегать стрессов, соблюдать принципы здорового питания. При возникновении первых признаков сердечной катастрофы требуется вызов бригады скорой помощи.
Источник