- ЭКСТРАСИСТОЛИЯ: этапы лечения
- Экстрасистолия — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы экстрасистолии
- Патогенез экстрасистолии
- Классификация и стадии развития экстрасистолии
- Осложнения экстрасистолии
- Диагностика экстрасистолии
- Лечение экстрасистолии
- Этиотропное лечение
- Хирургическое лечение
- Прогноз. Профилактика
ЭКСТРАСИСТОЛИЯ: этапы лечения
Экстрасистолия (ЭС) является наиболее часто встречающимся видом нарушений ритма и диагностируется у пациентов с самым широким спектром заболеваний, не только кардиологических. Вместе с тем клиническое значение ее у разных больных весьма неодинаково, поэт
Экстрасистолия (ЭС) является наиболее часто встречающимся видом нарушений ритма и диагностируется у пациентов с самым широким спектром заболеваний, не только кардиологических. Вместе с тем клиническое значение ее у разных больных весьма неодинаково, поэтому лечение ЭС требует дифференцированного подхода. В данном сообщении будут изложены основные принципы лечения различных видов ЭС.
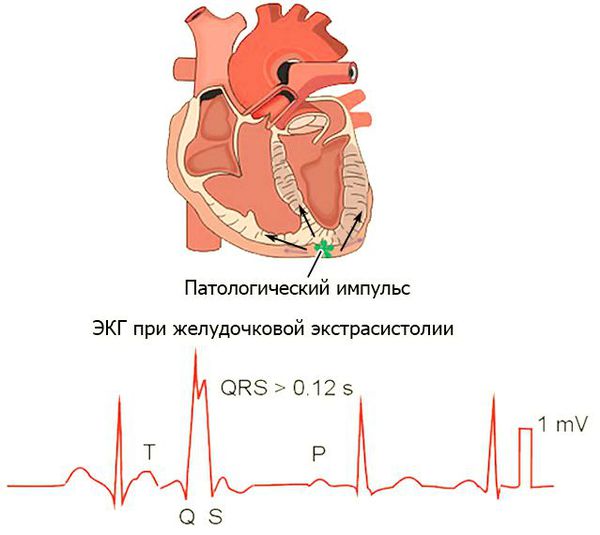
Первым этапом, необходимым для выбора адекватного лечения, является точная диагностика ЭС с определением ее происхождения (желудочковая или наджелудочковая). Заподозрить наличие у больного ЭС несложно в том случае, когда она субъективно ощущается. Нередко наиболее неприятной для больного является «безобидная» функциональная ЭС. При желудочковой экстрасистолии (ЖЭС) симптомы бывают более выраженными, видимо, ввиду увеличения длительности паузы (чувство «остановки сердца» и более сильного первого постэкстрасистолического сокращения сердца). Для постановки диагноза ЭС достаточно стандартной ЭКГ в сочетании с холтеровским мониторированием (ХМ). Диагностика наджелудочковой экстрасистолии (НЖЭС) может затрудняться при наличии на ЭКГ широкого (Ё 0,12 с, за счет аберрантного проведения) комплекса QRS, в большинстве случаев — по типу блокады правой ножки пучка Гиса; «ранней» НЖЭС (наложение зубца Р на предшествующий Т может вызвать ошибку в идентификации зубца Р); блокированной НЖЭС (преждевременный зубец Р, не проведенный на желудочки). Для дифференцировки ЖЭС и НЖЭС с аберрантным проведением следует использовать сравнение формы и интервала сцепления с ранее регистрировавшимися экстрасистолами.
Постоянство интервала сцепления и формы зубца Р (при НЖЭС) либо комплекса QRS (при ЖЭС) является признаком монотопности ЭС. Необходимость в более точной топической диагностике ЭС возникает в случае хирургического лечения, которому предшествует электрофизиологическое исследование (ЭФИ). Индукция с помощью локализованного стимула экстрасистол, полностью идентичных «естественным», подтверждает точность топического диагноза.
ХМ проводится с целью верификации диагноза ЖЭС (особенно при наличии редких экстрасистол, которые не удается зафиксировать на стандартной ЭКГ), определения моно- и полиморфности ЭС и главным образом для определения количества ЭС в течение суток, их распределения по времени суток и связи с различными факторами. Допустимым считается наличие не более 30 ЭС в ч. Может использоваться менее длительный мониторный контроль (например, для оценки эффективности проводимого лечения). ЭС может быть также впервые выявлена при проведении различных нагрузочных ЭКГ-проб. При наличии четкой анамнестической связи возникновения ЭС с нагрузкой эти пробы могут быть проведены специально для верификации диагноза ЭС (чаще желудочковой); в этих случаях должны быть созданы условия для возможного проведения реанимации. Связь ЖЭС с нагрузкой с большой вероятностью указывает на их ишемическую этиологию.
В то же время идиопатическая ЖЭС может подавляться физической нагрузкой.
Вторым этапом — и одним из важнейших — на пути к подбору адекватной терапии при ЭС является определение ее этиологии, знание которой, помимо возможности проведения этиотропной терапии при ряде заболеваний, позволяет определить прогностическое значение ЭС у конкретного больного и выбрать антиаритмический препарат. Поэтому должны быть использованы все возможности для постановки этиологического диагноза, который в терапевтической практике имеет гораздо большее значение, чем определение электрофизиологического механизма ЭС (reentry или триггерная активность).
В первую очередь необходимо выявить те причины ЭС, которые могут быть устранены (возможна эффективная этиотропная терапия), без чего терапия ЭС не будет успешной:
1. Злоупотребление чаем, кофе, алкогольными напитками (включая пиво), интенсивное курение, прием психостимуляторов, наркотиков, метилксантинов, трициклических антидепрессантов, тиазидных и петлевых диуретиков, кавинтона, ноотропила, гормональных контрацептивов, использование ингаляционных β-адреномиметиков. Больной сам может отметить связь перебоев в работе сердца с одним из этих факторов, в этом случае, наряду с недооценкой, возможно и преувеличение их роли. В случае достаточно острого развития ЭС необходимо исключить гипокалиемию, в том числе обусловленную приемом диуретиков. Не следует забывать о возможном аритмогенном действии антиаритмических препаратов IA, IС, III классов и сердечных гликозидов (они способны провоцировать не только ЖЭС, но и НЖЭС).
2. Гипертиреоз (скрининг гормонов щитовидной железы обязателен у больных с ЭС).
3. Миокардит, в том числе в рамках инфекционных (включая инфекционный эндокардит) и аутоиммунных заболеваний. Связь первого эпизода и «обострений» экстрасистолии, которая течет волнообразно (с периодами ремиссии) с интеркуррентными инфекциями, является наиболее характерным признаком перенесенного в анамнезе миокардита, который привел к формированию постмиокардитического кардиосклероза или сохраняет активность (кардиосклероз предлагают рассматривать лишь как одну из фаз течения латентного миокардита). При отсутствии явных клинических признаков миокардита в пользу данного диагноза могут свидетельствовать: неспецифические признаки воспаления; антитела к миокарду (особенно класса IgM), вирусам Коксаки группы В, ЕСНО, цитомегаловирусу, вирусу Эпштейна–Барр, ВИЧ (до 10% инфицированных страдают миокардитом), стрептококкам; неспецифические изменения зубца Т на ЭКГ и нарушения проводимости, нередко на разных уровнях; признаки перикардита в сочетании с мозаичными нарушениями сократимости, субклинической клапанной регургитацией, умеренной дилатацией камер (возможно — только предсердий), умеренным снижением фракции выброса; повышение уровня тропонина Т (определяется лишь в течение первого месяца болезни); снижение уровня интерферона и повышение фактора некроза опухоли (являются дополнительными маркерами иммунного миокардита). Наиболее точным методом диагностики вялотекущего миокардита, единственным проявлением которого может быть ЭС, является биопсия миокарда (в большинстве учреждений не выполняется).
При отсутствии признаков миокардита и одновременном наличии воспалительного очага, который трудно «сбросить со счета» при попытках выявить этиологию ЭС, уместно сделать предположение о токсико-инфекционной миокардиодистрофии.
Диагноз «постмиокардитический кардиосклероз», который подразумевает завершенность процесса воспаления и невозможность этиотропного лечения, оправдан при выявлении признаков воспалительного поражения миокарда без иммунологических маркеров текущего воспаления. Следует отметить возможность существования триггерного механизма ЖЭС, чувствительной к верапамилу или β-блокаторам, у больных с постмиокардитическим кардиосклерозом.
4. Анемия. Ее значение для развития ЭС может недооцениваться, в то же время на фоне повышения уровня гемоглобина течение ЭС значительно улучшается.
При остальных заболеваниях, сопровождающихся ЭС, возможности этиотропной терапии значительно ограничены (нередко ее проведение невозможно), однако постановка точного этиологического диагноза сохраняет свое значение. К подобным причинам ЭС относятся следующие факторы:
- ИБС. ЭС может служить ранним клиническим проявлением инфаркта миокарда, носить реперфузионный характер (и в этом случае она не требует лечения), отражать электрическую нестабильность в зоне постинфарктной аневризмы (напоминает инфарктный QRS) и быть проявлением диффузного кардиосклероза. При проведении тредмил-теста имеет значение появление парных ЖЭС при ЧСС
А. В. Недоступ, доктор медицинских наук, профессор
О. В. Благова, кандидат медицинских наук, доцент ММА им. И. М. Сеченова
Источник
Экстрасистолия — симптомы и лечение
Что такое экстрасистолия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Белоус А. В., кардиолога со стажем в 7 лет.
Определение болезни. Причины заболевания
Экстрасистолией (лат. «extra» — вне, снаружи + греч. «systole» — сокращение, сжатие) называют внеочередное сокращение сердца, преждевременное по отношению к основному его ритму [1] [4] .
Эта патология может быть как функционального, так и органического происхождения. Чаще всего экстрасистолы носят функциональный характер, то есть возникают в отсутствие серьёзного структурного поражения сердца.
Факторы, провоцирующие функциональные экстрасистолы:
- стрессовые ситуации;
- чрезмерные физические нагрузки;
- курение, употребление алкоголя и наркотических веществ;
- злоупотребление крепким кофе и чаем.
Экстрасистолы органического происхождения могут возникать на фоне следующих состояний:
- ишемической болезни сердца — стенокардии, острого инфаркта миокарда или же постинфарктного кардиосклероза;
- воспалительных заболеваний, поражающих сердце — эндокардите, миокардите, перикардите;
- пороков сердца;
- гипертрофии миокарда, которая развивается чаще всего при артериальной гипертонии;
- поражениях сердца при системных заболеваниях — гемохроматозе, саркоидозе, амилоидозе, аутоиммунных заболеваниях.
Экстрасистолы встречаются у 65-70 % здоровых людей, а при длительном мониторировании ЭКГ — практически у всех [15] .
Экстрасистолия относится к числу самых безобидных аритмий, и сама по себе не влияет на продолжительность жизни, а зачастую не влияет и на самочувствие. Однако её безобидность относительна: хотя сама по себе экстрасистолия ничем не угрожает, но при наличии органического заболевания желудочковая экстрасистолия может привести к серьёзным осложнениям, прежде всего — к фатальным аритмиям.
Именно по этой причине желудочковая экстрасистолия более опасна чем предсердная или атриовентрикулярная экстрасистолия.
Симптомы экстрасистолии
Симптомы при экстрасистолии могут отсутствовать, особенно если она возникает на фоне органического заболевания сердца. Частые симптомы, которыми проявляется экстрасистолия:
- толчки и сильные сердечные удары;
- ощущение замирания в груди;
- перебои в работе сердца.
Функциональные экстрасистолы могут возникать на фоне неврозов или при нарушении работы вегетативной нервной системы. При этом присутствует:
- бледность кожных покровов либо гиперемия (покраснение) лица;
- приливы жара;
- тревога;
- повышенная потливость;
- чувство нехватки воздуха, страх, нарушение сна, дрожь в теле.
Патогенез экстрасистолии
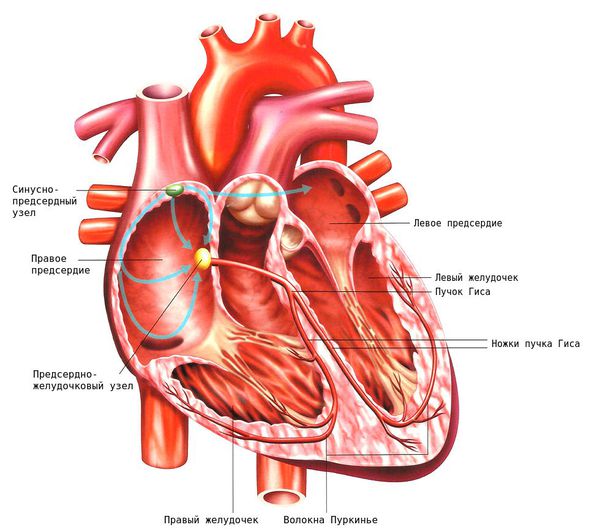
Сердце — полый мышечный орган, у человека и теплокровных животных имеет четырёхкамерное строение [13] . Сердце способно самостоятельно сокращаться через определённые промежутки времени. Эта функция называется автоматизмом и возможна благодаря возникновению электрических импульсов в самом сердце, точнее в его проводящей системе.
Проводящая система сердца — это комплекс специальных клеток, обеспечивающих возникновение и распространение электрического импульса по миокарду. Благодаря этому становится возможным последовательное, координированное сокращение миокарда. Проводящая система сердца представлена синусным узлом, атриовентрикулярным узлом (между предсердиями и желудочками), пучком Гиса с левой и правой ножкой, волокнами Пуркинье.
Один из механизмов развития экстрасистолии — повторный вход волны электрического возбуждения [4] .
При развитии в отдельных участках миокарда патологических процессов электрические свойства этих участков миокарда и проводящей системы сердца могут существенно отличаться друг от друга. К таким патологическим процессам относятся ишемия, дистрофия, некроз, кардиосклероз, а также значительные метаболические нарушения. Возникает разная скорость проведения электрического импульса и развиваются однонаправленные блокады проведений и участки замедленного распространения электрических импульсов.
Возбуждение этого участка может повторно распространяться на рядом лежащие отделы сердца ещё до того, как к ним вновь подойдет очередной импульс из синоатриального узла. Возникает повторный вход волны возбуждения в те отделы сердца, которые только что вышли из состояния рефрактерности («нечувствительности»), в результате чего наступает преждевременное внеочередное возбуждение сердца — экстрасистола.
Другой механизм развития экстрасистол — патологический автоматизм, когда электрические импульсы зарождаются не там, где это предусмотрено нормальным ходом процесса.
Классификация и стадии развития экстрасистолии
Классификация экстрасистол по локализации:
- синусовые — исходят из области около синусового узла, расположенного в стенке левого предсердия;
- предсердные — источником является миокард правого или левого предсердий;
- узловые — возникают в узле проводящей системы, располагающемся между предсердиями и желудочками;
- желудочковые — появляются в миокарде правого или левого желудочков;
Классификация экстрасистол по этиологическому фактору:
Классификация по количеству очагов экстрасистолических импульсов:
- Монотопные мономорфные экстрасистолы — из одного источника возникновения, на ЭКГ имеют одинаковую форму.
- Монотопные полиморфные экстрасистолы — из одного источника возникновения, но имеют разную форму, скорость проведения и пути распространения импульса в желудочках.
- Политопные экстрасистолы — исходят из нескольких очагов, разные экстрасистолические комплексы, которые отличаются друг от друга по форме.
Классификация экстрасистол по количеству:
- Одиночные экстрасистолы — экстрасистолические сердечные циклы редкие и возникают нерегулярно.
- Аллоритмии — вид аритмии, при котором происходит чередование основного ритма и экстрасистол с определённой последовательностью. Выделяют следующие типы:
- бигеминия — экстрасистола следует после каждого нормального сокращения;
- тригеминия — после двух основных комплексов;
- квадригеминия — после трёх нормальных комплексов;
- пентагеминия — экстрасистолы регулярно повторяются через четыре сердечных цикла.
- Парные — две экстрасистолы подряд.
- Групповые — более двух, но менее пяти (часто такие эпизоды называют «пробежками», если частота сердечных сокращений в эпизоде соответствует тахикардии – 100 и более сокращений в минуту).
Классификация желудочковых экстрасистол по Лауну-Вольфу-Райяну по степени их негативного влияния на прогноз:
- 0 — отсутствие желудочковых экстрасистол;
- I — до 30 экстрасистол за час мониторирования;
- II — более 30 экстрасистол за час мониторирования;
- III — полиморфные экстрасистолы;
- IVa — парные мономорфные экстрасистолы;
- IVb — парные полиморфные экстрасистолы;
- V — пробежки желудочковой тахикардии (три и более комплексов подряд).
В международной классификации болезней утверждена следующая кодировка экстрасистолии:
- I49.1 — Преждевременная деполяризация предсердий ;
- I49.2 — Преждевременная деполяризация, исходящая из АВ-соединения ;
- I49.3 — Преждевременная деполяризация желудочков ;
- I49.4 — Другая и неуточнённая преждевременная деполяризация [5] .
Осложнения экстрасистолии
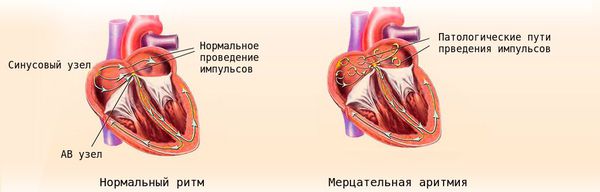
Наджелудочковая экстрасистолия не связана с повышенным риском внезапной смерти, однако в редких случаях она может стать причиной суправентрикулярной тахикардии — разновидности аритмии, приводящей к резкому и продолжительному увеличению частоты сердечных сокращений. Кроме того, у больных с пароксизмами фибрилляции предсердий именно предсердные экстрасистолы могут «запускать» эти пароксизмы фибрилляции — волны хаотического повторного возбуждения в предсердиях, опасные риском развития сердечной недостаточности[10].
Имеются отдельные публикации, где было показано, что желудочковые экстрасистолы могут свидетельствовать о повышении риска смерти в будущем. Эти случаи затрагивали экстрасистолии, возникающие при физических нагрузках, особенно на этапе восстановления [11].
На сократительной функции желудочков очень частые желудочковые экстрасистолы могут сказываться негативно, однако это возможно в основном при очень большом количестве экстрасистол — десятки тысяч. При значительном структурном поражении сердца желудочковые экстрасистолы могут косвенно указывать на повышенный риск внезапной сердечной смерти.
Диагностика экстрасистолии
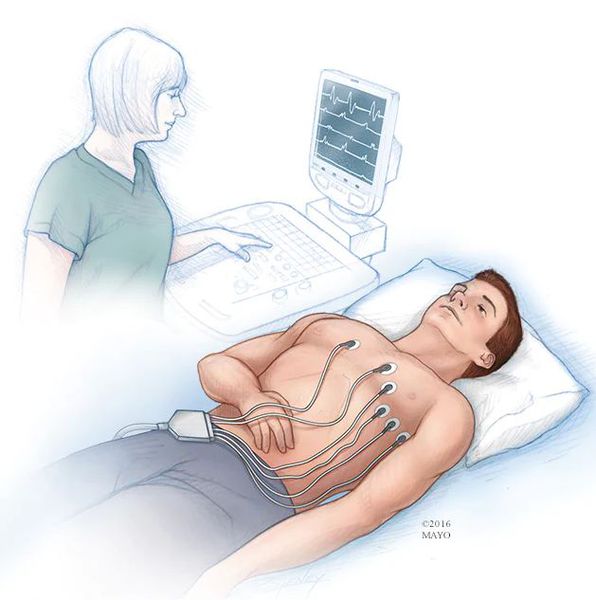
Заподозрить экстрасистолию можно при наличии жалоб пациента на перебои в работе сердца. Экстрасистолы распознаются при пальпации пульса, а также при выслушивании сердца фонендоскопом, однако определить источник экстрасистолии (суправентрикулярная или желудочковая) таким путем невозможно. Основной метод диагностики экстрасистолии — это электрокардиография и суточное мониторирование ЭКГ, т. е. запись электрических потенциалов сердца с поверхности тела [2].
Таким образом, диагностика экстрасистолии включает:
- Сбор анамнеза. Врач уточняет обстоятельства, при которых появляется аритмия — на фоне эмоциональных или физических нагрузок, в покое, во время сна, после обильного приёма пищи; длительность и частоту эпизодов, приём медикаментов, наличие заболеваний, в том числе перенесённых ранее, вредных привычек.
- Физикальное обследование — измеряется артериальный пульс и давление, проводится аускультация («выслушивание»), пальпация («ощупывание»), перкуссия («простукивание») сердца и сосудов.
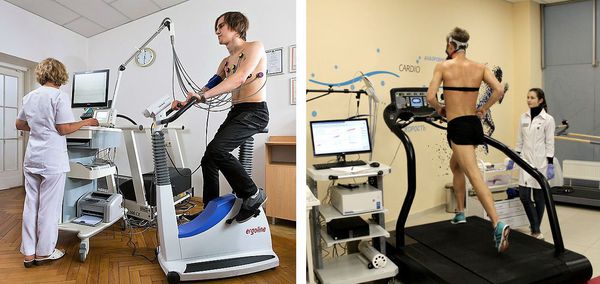
- Инструментальные исследования — стандартная электрокардиография, холтеровское мониторирование ЭКГ за сутки и более при необходимости, эхокардиография (УЗИ сердца), ЭКГ с нагрузкой (велоэргометрия, тредмил-тест).
Велоэргометрия регистрирует ЭКГ и показатели артериального давления на фоне физической нагрузки и после её завершения. Во время диагностики пациент вращает педали специального тренажёра (велоэргометра) с возрастающей скоростью, либо идет по ленте движущейся дорожки (тредмил). Нагрузка при этом возрастает постепенно.
С помощью двух последних методов выявляют экстрасистолы, возникающие именно при физических нагрузках.
Также для уточнения диагноза могут потребоваться лабораторные исследования:
- клинический анализ крови для выявления анемии;
- биохимический анализ крови для обнаружения почечной или печёночной недостаточности, повышенного уровня глюкозы;
- электролитный состав крови для определения повышенного или пониженного уровня калия;
- скрининг функции щитовидной железы с исследованием гормонального статуса — тиреотоксикоз и гипотиреоз могут приводить нарушениям ритма сердца;
- исследование репродуктивной системы — нарушение менструального цикла, а также наступление перименопаузы и менопаузы, особенно обусловленное патологическими гормональными изменениями, может опосредованно приводить к нарушению баланса в вегетативной системе и провоцировать возникновение нарушений ритма сердца;
- исследование надпочечников — эти органы принимают непосредственное участие в регуляции электролитного баланса, нарушение их функции может приводить к изменению концентраций электролитов в крови (калия, натрия, хлора, кальций, фосфора), электролитному дисбалансу в миокарде и к появлению экстрасистол.
Лечение экстрасистолии
Лечение экстрасистолии может быть медикаментозным, либо хирургическим (радиочастотная аблация). Кроме того, врач пытается выявить причины экстрасистолии и воздействовать на них (этиотропное лечение). Далеко не всегда экстрасистолия вообще требует лечения.
Этиотропное лечение
Поиск причин и воздействие на них составляет основу данного подхода, который, однако, не всегда возможно реализовать. При экстрасистолии вегетативного происхождения показана консультация невролога или психотерапевта. Часто применяемые в таких ситуациях успокоительные растительные сборы (пустырник, валериана, мелисса, настойка пиона) не имеют серьёзной доказательной базы.
Психотропные препараты применяются либо тогда, когда есть отчётливая связь между психоэмоциональными нарушениями и экстрасистолией, либо (чаще), когда экстрасистолия усугубляет фоновую тревожность или депрессию. Это могут быть как транквилизаторы, так и антидепрессанты.
Если есть основания думать, что экстрасистолия вызвана приёмом лекарственных средств, например диуретиков, противоаритмических препаратов, бета-адреностимуляторов или антидепрессантов, то возможна их пробная отмена.
В случаях, когда экстрасистолия протекает бессимптомно или малосимптомно, её лечение обычно не требуется [3]. В том случае, если пациент субъективно плохо переносит экстрасистолию, а самих экстрасистол достаточно много (тысячи), возможна лекарственная терапия. Препарат выбирают в зависимости от вида экстрасистолии и частоты сокращений сердца. Экстрасистолия обычно хорошо поддаётся лечению антиаритмическими препаратами. В клинической практике применяют классификацию антиаритмических препаратов по E. Vaughan- Williams:
1. Класс I. Мембраностабилизирующие препараты, блокаторы натриевых каналов. Подразделяются на классы Ia, Ib и Ic.
- класс Ia Хинидин , Новокаинамид, Дизопирамид, Аймалин ;
- класс Ib Лидокаин , Дифенин , Мексилетин ;
- класс Ic Флекаинид, Пропафенон , Этацизин , Аллапинин.
5. Класс II. Бета-блокаторы Пропранолол , Метопролол , Атенолол , Бисопролол . Устраняют влияние симпатической нервной системы на миокард.
6. Класс III. Средства, увеличивающие продолжительность потенциала действия, блокаторы калиевых каналов ( Амиодарон , Соталол , Дронедарон .
7. Класс IV. Блокаторы кальциевых каналов Верапамил , Дилтиазем .
Прочие средства, не вошедшие в классификацию, но применяющиеся для лечения аритмий (препараты калия, Аденозин , сульфат магния, сердечные гликозиды).
Если экстрасистолы на фоне достаточно длительной терапии или их число многократно уменьшается, может быть предпринята пробная отмена лекарственного препарата. В части случаев экстрасистолия после этого не возобновляется.
Для назначения антиаритмического средства и подбора его дозировки проводится суточное ЭКГ-мониторирование. В дальнейшем, что оценить эффективность лечения и исключить развитие побочных эффектов, необходим контроль за количеством экстрасистол в ходе выполнения повторного суточного мониторирования ЭКГ [6] .
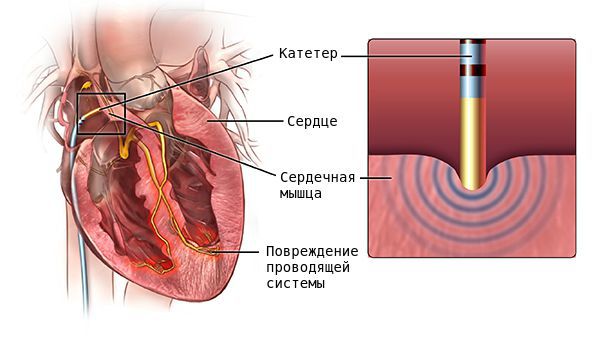
Хирургическое лечение
В случае неэффективности медикаментозой терапии и при наличии большого количества экстрасистол (десятки тысяч за сутки), возможно выполнение радиочастотной катетерной абляции (РЧА). В ходе вмешательства выявляется локализация очага аритмии и его последующее устранение с помощью строго локального радиочастотного воздействия на определенный участок миокарда. РЧА была внедрена в начале 1980-х годов и стала методом выбора для лечения многих аритмий, заменив многие оперативные вмешательства на открытом сердце и став альтернативой лекарственной терапии [8] .
Прогноз. Профилактика
Прогноз зависит от наличия органического поражения сердца и от степени нарушения функции желудочков. Риск аритмической смерти значительно увеличен, если частая желудочковая экстрасистолия регистрируется у больных, перенесших инфаркт миокарда, особенно при низкой сократимости сердца [16] .
При серьёзном органическом поражении миокарда (например, при низкой сократимости левого желудочка после перенесенного инфаркта миокарда) существует риск развития тяжелых желудочковых нарушений сердечного ритма, способных привести к смерти. Это желудочковая тахикардия и фибрилляция желудочков. При отсутствии органического поражения сердца экстрасистолия существенно прогноз не отягощает.
Профилактика заключается в предотвращение тех заболеваний сердца, на фоне которых экстрасистолия часто развивается, а также тех воздействий, о которых известно их проаритмогенное влияние:
- кардиомиопатию;
- ишемическую болезнь сердца;
- миокардит;
- метаболические, электролитные и других нарушения.
Также для профилактики следует:
- исключить медикаментозную, пищевую и химическую интоксикации;
- отказаться от курения, употребления алкоголя и крепкого кофе;
- нормализовать режим труда и отдыха, отрегулировать режим сна, питание, заниматься умеренной физической активностью, постараться минимизировать воздействие стрессов.
Лекарственные препараты следует принимать под строгим контролем врача. Своевременная диагностика и лечение заболеваний сердца и других органов — залог успешной профилактики. При появлении симптомов экстрасистолии следует обязательно обратиться к врачу [14] .
Источник