- Цикловита
- Область применения
- Вопрос-Ответ
- После родов и лактации (10 месяцев) у меня не регулярный менструальный цикл. Скажите, пожалуйста, поможет ли прием Цикловита® в этой проблеме?
- Врач посоветовал прием Цикловита®. В инструкции написано, что надо принимать с 1-го дня цикла. Что это значит?
- Мне рекомендовал врач принимать Цикловита® для восстановления регулярного цикла. Сейчас 12 день цикла. Как мне начать прием Цикловита®?
- Врач-гинеколог назначил Цикловита®, так как у меня не регулярные менструации, может не быть по 30-40 дней. Анализы и УЗИ ничего не показывают. Как мне принимать Цикловита® при длительности цикла более 28 дней?
- Я принимала Цикловита® для регулярного цикла. Недавно выяснила, что у меня беременность. Может ли сказаться прием витаминов из этого состава на беременности?
- Препараты для восстановления менструального цикла
- Обезболивающие препараты
- Оральные противозачаточные препараты
- Прогестины
- Даназол
- Менопаузальная гормонотерапия (МГТ)
Цикловита
ЦИКЛОВИТА® — ЕДИНСТВЕННЫЙ 1 двухфазный витаминно-минеральный комплекс для девушек и женщин репродуктивного возраста с различными нарушениями менструального цикла, проявляющимися в виде:
- предменструального синдрома (ПМС — нагрубание молочных желез, отеки, акне, перепады настроения);
- боли при менструации;
- частые и обильные менструации;
- скудные и редкие менструации.
Курсовой прием 2 ЦИКЛОВИТА® способствует:
- Восстановлению регулярного менструального цикла3;
- Облегчению симптомов ПМС 3,4 ;
- Нормализации баланса гормонов 4 .
В основу разработки ЦИКЛОВИТА® легла схема циклической витаминотерапии, предложенная ведущими специалистами в области акушерства и гинекологии. Принцип циклической витаминотерапии заключается в использовании в определенную фазу менструального цикла специальных доз определенных витаминов, способствующих нормализации уровня половых гормонов. Правильная работа половых гормонов возвращает менструальный цикл в свой привычный ритм и снижает риск появления нежелательных симптомов. Циклическая витаминотерапия широко используется в гинекологической практике.
ЦИКЛОВИТА® содержит два типа таблеток:
ЦИКЛОВИТА® — 1 (принимается по 1 таб. х 1 раз в день с 1-го по 14-й день цикла) и ЦИКЛОВИТА® — 2 (принимается по 1 таб. х 2 раза в день с 15-й по 28-й день цикла) для приема в соответствующие фазы менструального цикла.
Область применения
ЦИКЛОВИТА® рекомендуется в качестве биологически активной добавки к пище – дополнительного источника витаминов А, С, D, Е, группы В (В1, В2, В6, В12, кальция пантотената, никотинамида, фолиевой кислоты), липоевой кислоты, минеральных элементов (селена, меди, марганца, йода, цинка), рутина и лютеина для женщин репродуктивного возраста.
Потребность в дополнительном источнике витаминов и минералов у женщин может возникать при повышенных нагрузках, в период перед менструациями, после перенесенных гинекологических заболеваний, во время длительного приема гормональных контрацептивов и многих других ситуациях.
Вопрос-Ответ
После родов и лактации (10 месяцев) у меня не регулярный менструальный цикл. Скажите, пожалуйста, поможет ли прием Цикловита® в этой проблеме?
Нарушения менструального цикла могут иметь место в течение первых нескольких месяцев после лактации. Если Вы не страдали нарушением цикла до беременности и родов, прием ЦИКЛОВИТА® может способствовать восстановлению правильного ритма менструаций. Перед приемом ЦИКЛОВИТА® рекомендуем Вам обратиться к врачу-гинекологу для исключения другой патологии, которая может вызвать нарушения менструального цикла.
Врач посоветовал прием Цикловита®. В инструкции написано, что надо принимать с 1-го дня цикла. Что это значит?
Первый день цикла – это первый день менструации. Согласно листку-вкладышу, принимать необходимо следующим образом: ЦИКЛОВИТА®-1 с 1-го дня менструального цикла в течение 14 дней, после чего перейти к приему ЦИКЛОВИТА®-2 в течение последующих 14 дней.
Мне рекомендовал врач принимать Цикловита® для восстановления регулярного цикла. Сейчас 12 день цикла. Как мне начать прием Цикловита®?
Прием ЦИКЛОВИТА® разделен на две фазы цикла (ЦИКЛОВИТА-1 с 1-го по 14-ый день цикла и ЦИКЛОВИТА-2 с 14-го по 28-ой день цикла), в соответствии с потребностями женского организма в витаминах и минералах в эти периоды. Вы можете начать прием ЦИКЛОВИТА-2 со второй фазы, то есть с 14 дня цикла. В следующий месяц начать уже с 1-го дня цикла ЦИКЛОВИТА-1.
Врач-гинеколог назначил Цикловита®, так как у меня не регулярные менструации, может не быть по 30-40 дней. Анализы и УЗИ ничего не показывают. Как мне принимать Цикловита® при длительности цикла более 28 дней?
При продолжительности менструального цикла более 28 дней, согласно листку-вкладышу, принимать необходимо следующим образом: ЦИКЛОВИТА®-1 с 1-го дня менструального цикла в течение 14 дней, затем принимать ЦИКЛОВИТА-2 в течение последующих 14 дней, после чего сделать перерыв в приеме БАД и приступить к новому курсу приема ЦИКЛОВИТА®-1 с 1-го дня следующего менструального цикла.
Я принимала Цикловита® для регулярного цикла. Недавно выяснила, что у меня беременность. Может ли сказаться прием витаминов из этого состава на беременности?
В состав ЦИКЛОВИТА® входят витамины и минералы, необходимые для нормального функционирования репродуктивной системы. Содержание всех компонентов соответствует рекомендованным суточным нормам потребления для не беременных женщин. Поэтому, рекомендуем в связи с наступлением беременности, прекратить прием ЦИКЛОВИТА® и обратиться к врачу за рекомендацией специального витаминно-минерального комплекса, предназначенного для беременных женщин.
Источник
Препараты для восстановления менструального цикла

Обезболивающие препараты
Препараты при нарушении менструального цикла включают нестероидные противовоспалительные лекарственные средства. Их действие направлено на блокировку веществ, которые усиливают маточные сокращения. Также они держат под контролем факторы, которые отвечают за сильные кровотечения.
Существует много нестероидных противовоспалительных препаратов, наиболее распространенными являются: Аспирин, Ибупрофен, Понстел и другие. Стоит принять во внимание, что длительный прием таких препаратов может вызвать возникновение желудочных язв, а также стать причиной инфаркта.
При желудочных заболеваниях можно использовать Ацетаминофен, Памприн. Данные препараты оказывают более эффективное действие, чем нестероидные обезболивающие.
Оральные противозачаточные препараты
В перечень препаратов при нарушении менструального цикла часто входят оральные контрацептивы. Данные средства назначают при обильных кровотечениях, болезненных менструациях, а также при аменореи.
Они снимают болезненные симптомы при эндометриозе, а также предотвращают возможность образования раковых опухолей. Оральные противозачаточные препараты можно принимать циклами.
Также существуют контрацептивы непрерывного дозирования. Они выпускаются в форме таблеток, по 28 шт. в упаковке. В течение трех недель нужно принимать гормональные таблетки, а остальные 7 дней – неактивные.
Комбинаторные контрацептивы могут вызвать ряд побочных эффектов, среди которых: мигрень, тошнота, болезненные ощущения в груди. Принимать такие препараты при нарушении менструального цикла не стоит женщинам, которые страдают от сердечных заболеваний, диабета, нарушений метаболизма.
Прогестины

Препарат предназначен для кратковременного лечения нарушений менструального цикла, а также хронических заболеваний органов таза.
Внутриматочная система ЛНГ-ВМС .
Данное устройство можно использовать не только в целях контрацепции, но и в качестве препарата при нарушении менструального цикла, в том числе при меноррагии или дисменореи.
Систему устанавливают в полости матки. В течение 5 лет она выделяет вещество прогестин левоногестрел. В течение нескольких месяцев после внедрения системы кровотечения могут стать более обильными. В дальнейшем менструации становятся скудными либо полностью пропадают. Система может вызывать ряд побочных эффектов: головные боли, тошноту.
Прогестин в инъекциях (Депо-Провера) назначают при обильных менструациях, а также для снятия болезненных ощущений при эндометриозе. Не рекомендуется принимать данный препарат тем, кто страдает от избыточного веса, заболеваний печени.
Даназол
Данный препарат при нарушении менструального цикла применяется в случае сильных кровотечений. Это вещество синтетического происхождения, которое подавляет эстроген. Имеет побочные эффекты, среди которых: оволосение лица, увеличение массы тела.
Также данный препарат может стать причиной дестабилизации уровня холестерина. Поэтому он не подходит для длительного применения.
- Консультация гинекологом-эндокринологом
- Определение причин и коррекция выявленных нарушений
- Экспертное УЗИ органов малого таза
Источник
Менопаузальная гормонотерапия (МГТ)

Почему же процент женщин, принимающих МГТ, остается невысоким?
Крупное американское исследование WHI (Women’s Health Initiative, 2002 г.) вызвало драматический период в судьбе менопаузальной гормонзаместительной терапии, что способствовало резкому сокращению МГТ в большинстве стран мира, появлению страхов и сомнений в отношении пользы и рисков.
Преждевременное завершение части исследования по менопаузальной гормонзаместительной терапии (МГТ) привлекло к себе всеобщее внимание. Как женщины, так и врачи чувствовали себя обманутыми, так как терапия, которая до этого считалась полезной для здоровья в долгосрочной перспективе, теперь оказалась опасной. Отличающийся от фактического изложения пресс-релиз предварительной работы прогремел в СМИ за неделю до того, как сама статья стала доступна для большинства читателей. Сообщалось, что исследование было остановлено в связи с повышенным риском развития рака молочной железы, связанным с заместительной гормональной терапией. На самом деле, в скорректированном анализе связь МГТ и рака молочной железы не была статистически значима!
Последующий углубленный анализ результатов WHI показал, что МГТ характеризуется благоприятным профилем пользы/риска у более молодых женщин, которые начинают терапию в близкие к менопаузе сроки. Эти результаты характеризовались сходным защитным воздействием терапии в отношении ИБС и снижения общей смертности, которые были продемонстрированы ранее в крупномасштабных наблюдательных исследованиях с участием относительно молодых женщин. После WHI широкое распространение получила так называемая временная гипотеза или гипотеза «окна терапевтических возможностей», согласно которой существует различное влияние МГТ на атеросклероз и связанные с ним клинические события в зависимости от возраста женщины и времени начала использования МГТ по отношению к моменту наступления менопаузы.
Основными недостатки данного исследования являлись:
- Средний возраст участниц исследования — 63 года. Тогда как окончание менструации обычно отмечается в 50 лет, то есть позднее начало терапии.
- Выбор не естественных для человека конъюгированных эстрогенов (конъюгированные эстрогены не содержат эстрогенов человека, так как их получают из мочи жеребых кобыл, и их эффекты немного отличаются от натуральных).
- Выбор в качестве прогестагена — медроксипрогестерона ацетата (эффекты данного препарата отличаются от эффектов натурального прогестагена, а идеальный прогестаген, добавляемый к принимаемым в климактерии эстрогенам, должен противостоять лишь нежелательным эффектам эстрогена на эндометрий, причем в минимальной дозе).
- Высокие дозы эстрогенов и прогестагенов (в настоящее время действует принцип минимально-эффективной дозировки).
- Неточная интерпретация данных исследования.
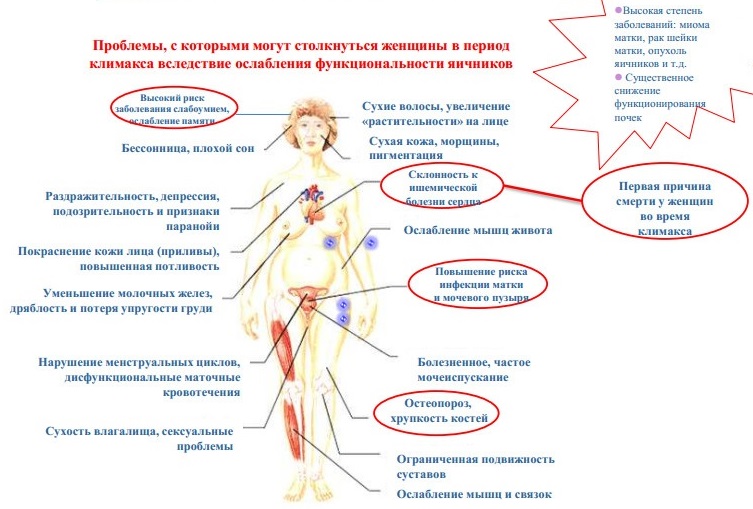
Что же происходит с женским организмом в 45-55 лет?
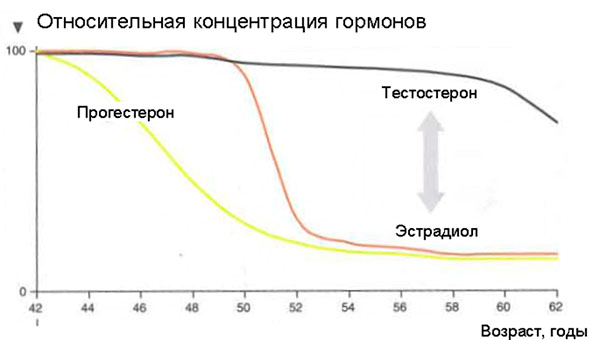
Что будет если МГТ не проводить?
А зачем нужно так «рисковать» и принимать «страшные» гормональные препараты при наступлении менопаузы? Ведь это естественный процесс, может, пусть все идет, как заведено природой? — Но тогда мы неизбежно столкнемся с заболеваниями, которые также предопределены природой.
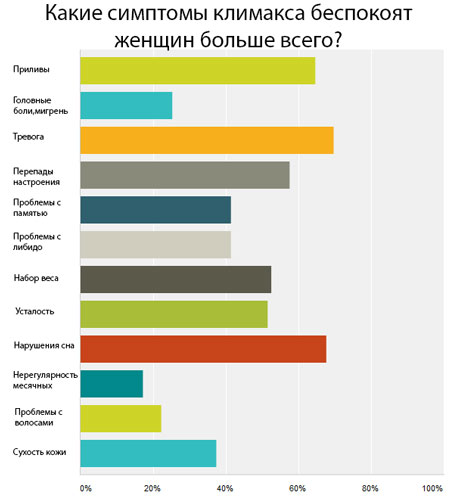
Сначала появляются ранние симптомы:
- вазомоторные – приливы, повышенная потливость;
- психологические – депрессивные симптомы, раздражительность, возбудимость, расстройство сна, слабость, ухудшение памяти и снижении концентрации внимания;
- общие физические – слабость, головные боли, мышечно-суставные боли, «ползание» мурашек на коже;
- урогенитальные и сексуальные – зуд, жжение, сухость, диспареуния, нарушение мочеиспускания;
- влияние эстрогенов на кожу – 30% коллагена теряется в первые 5 лет после менопаузы, начинается выпадение волос.
Через некоторое время появятся и поздние нарушения, связанные с длительным дефицитом половых гормонов:
- метаболические – центральное, абдоминальное отложение жира (ожирение), инсулинрезистентность и риск сахарного диабета 2 типа;
- сердечно-сосудистые – дисфункция эндотелия, повышение общего холестерина, триглицеридов, ЛПНП-ХС и снижение ЛПВП-ХС (инфаркты и инсульты);
- скелетно-мышечные – ускорение потери костной ткани (остеопения, остеопороз), повышен риск переломов, саркопения (уменьшение мышечной ткани);
- урогенитальные симптомы – атрофический вульвовагинит, учащенное мочеиспускание, циститы, недержание мочи, дизурия.
Какое обследование проводится перед МГТ
Перед назначением менопаузальной гормональной терапии необходимо обследование (впрочем, которое необходимо проводить хотя бы раз в год и без терапии всем сознательным женщинам старше 45 лет).
- уточнение личного и семейного анамнеза: гистер- или овариэктомия, раки репродуктивных органов, тромбозы, остеопороз/переломы, сердечно-сосудистые заболевания, заболевания ЖКТ, диабет, деменция, заболевания щитовидной железы, курение/алкоголизм, питание, физические нагрузки;
- общее обследование: индекс массы тела, артериальное давление, клинический анализ крови, биохимический анализ крови, липидограмма;
- гинекологическое исследование: онкоцитология (РАР_тест), УЗИ органов малого таза на 5-7 день менструального цикла либо в любой день при отсутствии менструаций (при толщине эндометрия до 4 мм МГТ не противопоказана, до 7 мм – прогестагены 12-14 дней и контроль УЗИ на 5-й день «менструации»; > 7 мм – гистероскопия и диагностическое выскабливание);
- обследование молочных желез – маммография на 5-10 день менструального цикла либо в любой день при отсутствии менструаций (после 40 лет ежегодная);
- гормональное обследование: ТТГ.
Дополнительные обследования (при соответствующих данных анамнеза):
- УЗИ печени;
- кровь на тромбофилические мутации;
- гемостазиограмма +Д-димер;
- денситометрия поясничного отдела позвоночника и шейки бедра;
- колоноскопия;
- гормоны на 2-3 день менструального цикла (прогестерон на 20 день), ФСГ, Е2, Пролактин, АМГ, ингибин В;
- витамин D, кальций;
Когда пора начинать менопаузальную гормональную терапию?
Как только появится дефицит! Потому что каждый день, прожитый без гормонов, наносит необратимый удар. Атеросклероз, который запустился, уже не остановить. МГТ, назначенная с опозданием, замедлит прогрессию, но она не гарантирует избавления от болезни. Чтобы не упустить момент, надо пройти тест на определение не только овуляции, но и фолликулостимулирующего гормона (ФСГ), который вырабатывается в гипофизе. Когда у женщины снижаются эстрогены, она еще может менструировать, но это не означает, что у нее достаточное количество гормонов. Поэтому Международное общество по менопаузе рекомендует женщинам, начиная с 35 лет, определять уровень фолликулостимулирующего гормона. И, когда он повышается больше 25 мЕд/л и/или появляются нарушения цикла – пора начинать МГТ.
Но проблема в том, что диапазон нормы ФСГ огромен, и для каждой женщины уровень свой. В идеале нужно сдать анализы крови на гормоны в период максимального расцвета – с 19 до 23 лет. Это и будет вашей индивидуальной идеальной нормой. А начиная с 45 лет ежегодно сверять с ней результаты. Но даже если вы впервые слышите о ФСГ – лучше поздно, чем никогда: в 30, 35, 40 лет имеет смысл выяснить свой гормональный статус, чтобы ближе к критическому возрасту было, на что ориентироваться.
Как самостоятельно понять, что пришло время МГТ?
Уровень эстрогенов снизился, если:
- сбился цикл;
- определение кислотности (pH) влагалища (норма 3,8 – 4,4, при менопаузе выше 5-6);
- появились папилломы;
- кожа и слизистые оболочки сухие;
- поднимается давление;
- уменьшилось сексуальное влечение;
- пропала уверенность в себе;
- лишний вес не поддается диетам;
- внутренняя сторона плеч стала дряблой;
- привычные физические нагрузки кажутся слишком тяжелыми.
Препаратов огромное количество, какие из них наиболее безопасны?
Действует принцип «минимальности» и «натуральности»!
Для менопаузальной гормональной терапии применяются различные препараты, которые могут быть разделены на несколько групп:
- эстроген-гестагенные комбинации (их существует очень большое количество, это основная группа препаратов для МГТ);
- эстрогены (монотерапия), применяются исключительно у женщин с удаленной маткой (также эстрогены используются местно – во влагалище для лечения симптомов атрофического вагинита).
«Натуральные» эстрогены – это препараты эстрогенов, которые по химической структуре идентичны эстрадиолу, синтезируемому в организме женщин. Благодаря современным технологиям создан синтетический эстрадиол, но по своей химической структуре он идентичен натуральному Эстрадиол–17b.
На сегодняшний день таким критериям более всего соответствует препарат Фемостон. Препараты линейки фемостона имеют различные дозировки, что укладывается в один из основных постулатов современной концепции МГТ – использование наименьшей возможной дозировки, которая сохраняет эффективность.
Препараты для двухфазной терапии – когда еще есть месячные
Фемостон 1/10 и Фемостон 2/10
В состав Фемостона 1/10 входят 28 таблеток. 14 белых, содержащих 1 мг Эстрадиола, и 14 серых, содержащих 1 мг Эстрадиола и 10 мг Дидрогестерона.
Состав Фемостона 2/10 отличается только количеством Эстрадиола
Препараты для монофазной терапии – когда месячные отсутствуют
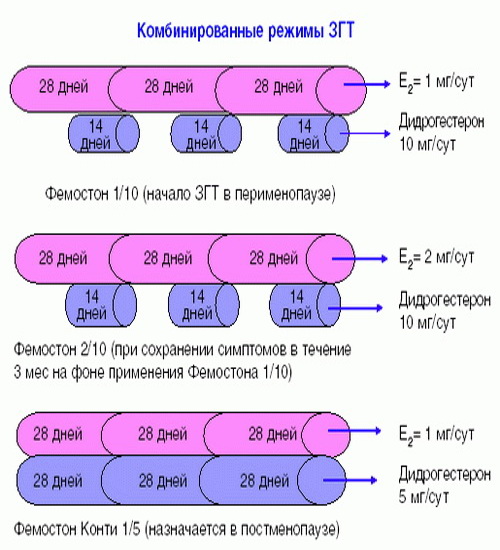
В состав Фемостона конти 1/5 входят 28 таблеток, содержащих 1 мг Эстрадиола и 5 мг Дидрогестерона.
В состав Фемостона мини 0,5/2,5 входят 28 таблеток, содержащих 0,5 мг Эстрадиола и 2,5 мг Дидрогестерона.
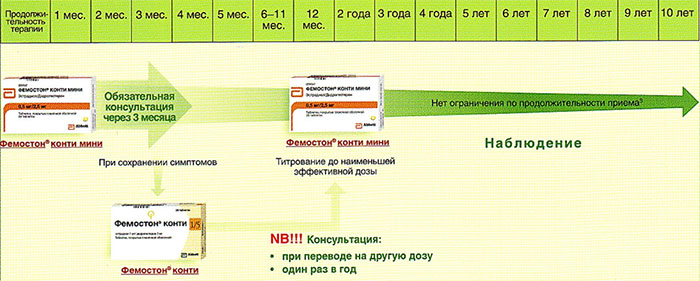
Схемы приема МЗТ
Ниже представлена более подробная схема первоначального назначения препаратов фемостон в пременопаузе (то есть до прекращения менструаций, но при наличии характерных климактерических симптомов). Пациенткам, у которых менструации не прекратились, рекомендуют начинать лечение в первый день менструального цикла. Пациенткам с нерегулярным менструальным циклом целесообразно начинать лечение после 10-14 дней монотерапии прогестагеном («химический кюретаж»).
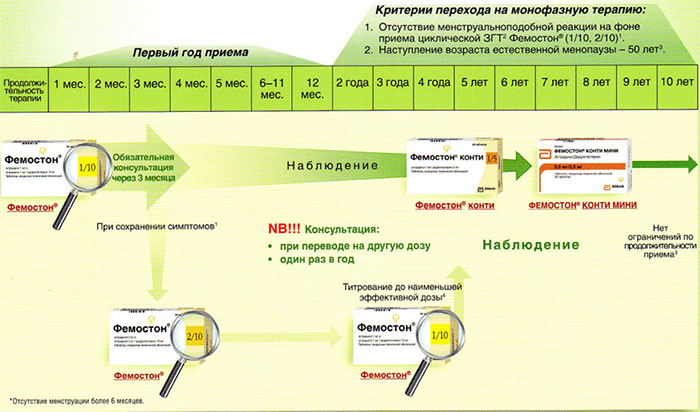
Далее Вашему вниманию представлен алгоритм первоначального назначения препарата фемостон в постменопаузе (то есть когда уже прошел год и более после последней менструации).
Какой способ применения препаратов лучше?
Трансдермальное (накожное) нанесение позволяет избежать первой стадии печеночного метаболизма, благодаря чему колебания концентрации эстрадиола в плазме крови при применении накожных препаратов незначительны. Метаболизм и выведение эстрадиола при трансдермальном введении подобен метаболизму натуральных эстрогенов.
Большинству пациентов желательно использовать оптимальную и наиболее безопасную на сегодняшний день схему: Дивигель накожно + Утрожестан интравагинально.

Схема приема для женщин, у которых сохранена менструальная функция, назначается врачом. Обычно средство прописывают циклом с первого дня после окончания менструации (5 день цикла) в течение 25 дней, после овуляции (c 16 по 25 день цикла) нужно добавлять препараты гестагенов.
Утрожестан – содержит прогестерон микронизированный, существует в двух формах — 100 и 200 мг.
При МГТ в постменопаузе в непрерывном режиме препарат Утрожестан применяется в дозе 100 мг с первого дня приема эстрогенов.
При болях в молочной железе можно добавить прожестожель ежедневно по 1 дозе на каждую молочную железу 2-4 недели.
Противопоказаниями для заместительной гормонотерапии являются:
- диагностированный или подозреваемый рак молочной железы, рак молочной железы в анамнезе;
- диагностированные или подозреваемые эстрогензависимые злокачественные образования;
- вагинальные кровотечения неясной этиологии;
- предшествующая тромбоэмболия вен (тромбоз глубоких вен, тромбоэмболия легочных сосудов);
- активная или недавно перенесенная артериальная тромбоэмболия;
- острые заболевания печени, а также заболевания печени в анамнезе (до нормализации лабораторных показателей функции печени);
- порфирия.
Нужен ли женщинам тестостерон?
Согласно рекомендациям Международного общества по менопаузе (International Menopause Society (IMS)) основное показание для применения тестостерона – лечение уменьшенного сексуального влечения, которое заставляет данную женщину испытывать значительные страдания. До рассмотрения вопроса о проведении терапии тестостероном необходимо решить вопросы, связанные с другими причинами нарушенного сексуального желания и/или возбуждения. К ним относятся диспареуния, депрессия, побочные эффекты лекарственных препаратов, проблемы взаимоотношений и другие проблемы со здоровьем, влияющие на женщину или ее партнера.
В настоящее время возможно применение трансдермальных препартов. На отечественном фармацевтическом рынке существует только один вариант – Андрогель, но его применение у женщин является «off-label», то есть не разрешено инструкцией. Обычно назначается 1/5 пакета в день (то есть 1 г геля/10 мг тестостерона).
Еще более перспективным может стать интравагинальная форма тестостерона, которая также может оказывать благоприятное действие при лечении вульвовагинальной атрофии.
Ключевые положения по применению препаратов тестостерона
- Уровни андрогенов у женщин снижаются с возрастом, при этом нет значительного изменения, связанного с естественной менопаузой.
- Существуют убедительные доказательства того, что андрогены влияют на сексуальную функцию женщины, и что терапия тестостероном может быть полезной для женщин, которые ощутили утрату сексуального желания и/или возбуждения.
- До рассмотрения вопроса о терапии тестостероном женщины должны быть в полной мере обследованы для выявления других, поддающихся лечению причин сексуальной дисфункции, которые должны быть решены.
Самые частые заблуждения:
А как же рак молочной железы, ведь это самая главная причина смерти у женщин?
В этом утверждении много заблуждений. На самом деле рак молочной железы – причина смертности в 4% случаев. Ведущая причина преждевременной смерти – сердечно-сосудистые заболевания (50%), которые запускает инсулинорезистентность. А она возникает на фоне гормональных нарушений.
Что касается самого рака молочной железы, то, когда врачи выявляют его на маммографии, то есть размер опухоли более 1 мм, заболеванию уже более пяти лет. Рак развивается очень медленно. Если вдруг женщина, у которой пока не видно опухоли при маммографии, все же получит гормоны, то препараты лишь помогут проявить существующую онкологию. А так как большинство пациенток на МГТ внимательнее относятся к своему здоровью и регулярно обследуются, опухоль, скорее всего, будет вовремя обнаружена. Что касается статистики, цифры примерно такие: в группе принимающих МГТ 2 случая рака на 1000 женщин. В группе не принимающих — 1. То есть в абсолютных цифрах дополнительный 1 случай на 1000 женщин. При этом все остальные виды рака достоверно снижаются.
Гормоны вызывают побочные эффекты и от них толстеют?
Новые низкодозированные и высокоселективные препараты направлены четко на мишень. Врачи на протяжении многих лет наблюдали за тысячами женщин, которые получали МГТ? Сегодня уже есть уникальные гестагены, метаболически нейтральные, они не приводят к ожирению и вместе с тем не понижают тестостерон, если у женщины нет его избытка. Выработаны и новые схемы лечения. Иногда при применении таблеток с эстрогенами, где-то в 10% случаев, бывают головные боли и боль в венах. В этом случае они заменяются на трансдермальные формы в виде геля.
Зачем мне принимать гормоны, если у меня нет приливов и отличное самочувствие?
Вместе с падением уровня гормонов возникает риск развития возрастных болезней: повышается артериальное давление, возникает ожирение, увеличивается риск развития сахарного диабета второго типа, подагры, остеопороза и онкологических заболеваний.
Вместо таблеток лучше принимать травы и различные фитоэстрогены?
Эффективность данных препаратов по устранению вазомоторных симптомов составляет 30%, что равно эффективности плацебо. При этом данная группа препаратов никаким образом не оказывает профилактического действия на возрастные заболевания (сердечно-сосудистые, онкологические заболевания, остеопороз, ожирение и сахарный диабет).
Источник