Гиперплазия простаты: скальпель или таблетки?
Современная медикаментозная терапия доброкачественной гиперплазии простаты
Л.М.Гориловский, д.м.н., профессор, Д.А.Лахно, к.м.н., НИИ урологии, Москва
Журнал «Медицинский совет» № 7-8 (2010)
Опубликовано на сайте «Ремедиум»
Одним из наиболее распространенных урологических заболеваний мужчин пожилого возраста является доброкачественная гиперплазия предстательной железы (ДГП). По эпидемиологическим данным, распространенность ДГП в большинстве стран достигает 20% у 50-летних мужчин, 50% – у 60-летних, 57% – у 70-летних и 80% – у 80-летних. Средняя обращаемость по поводу ДГП в России, по данным Н.А.Лопаткина и соавт., в 2000 г. составила 113–125 на 100 000 мужского населения. Вероятность подвергнуться оперативному лечению у мужчины в возрасте от 60 лет с гиперплазией простаты и симптомами нижних мочевых путей (СНМП), согласно данным некоторых исследователей, достигает 39% [1].
Таким образом, ДГП является одним из самых распространенных заболеваний, приводящих к оперативному вмешательству. Возрастающая продолжительность жизни ведет к увеличению числа мужчин, страдающих ДГП, а улучшение качества их жизни понижает толерантность к заболеванию, не позволяя продолжать активный образ жизни.
Демографические исследования Всемирной организации здравоохранения, свидетельствующие о значительном росте населения в возрасте старше 60 лет, подчеркивают социально-экономическую значимость и актуальность данной проблемы. Темпы роста данного заболевания существенно опережают рост населения планеты в целом. Следует отметить, что пожилое население обладает большим жизненным, производственным и интеллектуальным потенциалом, который должен в полной мере использоваться обществом.
Прогрессирование ДГП заключается в ухудшении клинических показателей, включая увеличение объема предстательной железы, утяжеление СНМП и снижение максимальной объемной скорости мочеиспускания (Qmax), повышение риска развития острой задержки мочеиспускания (ОЗМ) и возникновение необходимости в оперативном лечении ДГП, а также снижении качества жизни, связанном с ДГП [2].
В связи с тем, что учащенное мочеиспускание, вялая струя мочи, странгурия, ночная поллакиурия, являющиеся основными симптомами ДГП, значительно ухудшают качество жизни, основная задача уролога заключается в своевременной диагностике этих заболеваний и проведении ранних лечебных мероприятий, направленных на повышение качества жизни (Гориловский Л.М., 2004).
Согласно современным представлениям диагностический комплекс при обследовании больного ДГП включает: сбор анамнеза, количественную оценку симптомов и «качества жизни» с помощью Международной шкалы оценки симптомов заболеваний простаты – IPSS (таблица приведена в статье «Аденома простаты: знай свой маневр» – ВМ); исследование уровня простатического специфического антигена (ПСА), мочевины и креатинина сыворотки крови; анализ мочи и секрета простаты; пальцевое ректальное исследование; трансабдоминальное ультразвуковое исследование почек и мочевого пузыря с определением количества мочи; трансректальную ультрасонографию, урофлоуметрию. В некоторых случаях необходимо выполнение уродинамических исследований.
Еще до недавнего времени уролог и пациент с диагнозом ДГП стояли перед выбором: либо проводить оперативное лечение, либо ждать и наблюдать. Под оперативным лечением подразумевались чреспузырная или позадилонная простатэктомия или трансуретральная резекция простаты с ее модификациями. В последнее время, наряду с увеличением частоты заболеваемости ДГП, значительно увеличилось количество методов лечения этих больных. Прежде всего появились лекарственные препараты, с помощью которых можно добиться хорошего эффекта, особенно на начальных стадиях заболевания.
Успехи в познании патогенеза гиперплазии предстательной железы и создании медикаментозных препаратов с патогенетически направленным механизмом действия привели к тому, что лекарственная терапия определенных категорий больных стала по-настоящему эффективной. Современная фармакотерапия позволяет многим пациентам избежать нежелательного оперативного лечения и связанных с ним грозных осложнений, таких как необратимое недержание мочи и потеря сексуальной функции с последующим нарушением качества жизни [3].
И хотя медикаментозное лечение не избавляет пациента от гиперплазии предстательной железы, оно дает возможность значительно уменьшить жалобы, улучшить нарушенное мочеиспускание и нормализовать качество жизни. Лекарственная терапия при симптомах нижних мочевых путей активно применяется в течение 15 лет при ДГП. В начале 1990-х годов появились селективные α-адреноблокаторы длительного действия – теразозин и доксазозин, а несколькими годами позже на фармацевтическом рынке появились первые ингибиторы 5α-редуктазы. Эти две группы препаратов стали основными для лечения ДГП, резко сократив количество трансуретральных резекций простаты. Например, в США число трансуретральных и открытых аденомэктомий уменьшилось с 250 000 в 1987 г. до 88 000 в 2000 г. [4].
При выборе метода лечения врач должен оценить данные инструментальных методов исследования и имеющиеся у пациента проблемы, отраженные в опроснике IPSS. В качестве элемента стандартного обследования подобных больных рекомендуется оценить субъективное восприятие тяжести симптомов ДГПЖ и эффективности его лечения. Это связано с тем, что наиболее частые симптомы нередко не являются наиболее беспокоящими больных [5].
Диагностическими критериями для назначения консервативной терапии при постановке диагноза ДГП служат: суммарный балл IPSS больше 7 и меньше 19; максимальная скорость потока мочи (Qmax) более 5 мл/с; объем остаточной мочи не более 150 мл; наличие противопоказаний к оперативному лечению в связи с сопутствующими заболеваниями; отказ пациента от операции. Согласно 4-й Международной консультации по ДГП (1997) абсолютными показаниями к оперативному лечению являются: задержка мочи; рецидивирующая макрогематурия, обусловленная доброкачественным увеличением предстательной железы; большие дивертикулы мочевого пузыря; почечная недостаточность, камни мочевого пузыря или рецидивирующие инфекции мочеполового тракта, обусловленные инфравезикальной обструкцией [6].
Группой выбора для симптоматического лечения обструктивных симптомов ДГП являются блокаторы α-адренергических рецепторов, воздействие которых направлено на элементы автономной нервной системы, которые являются составляющими в динамическом компоненте инфравезикальной обструкции при ДГП. Альфа-адреноблокаторы уменьшают симптоматику и улучшают уродинамические показатели, однако в настоящее время не продемонстрировано подобное их воздействие в отношении остановки прогрессии ДГП и уменьшения риска необходимости хирургического лечения ДГП.
Тамсулозин (омник (Astellas Pharma); тулозин (Egis)) – наиболее действенный α-адреноблокатор, использующийся для медикаментозного лечения ДГП. Его уникальные особенности применения (эффективность без побочных воздействий, отсутствие необходимости в титровании дозы, отсутствие влияния на артериальное давление) могут быть обусловлены как относительно низкой терапевтической дозировкой в 0,4 мг при наибольшем α-блокирующем воздействии, так и селективностью к подтипу (α1а-адренорецепторов). Тамсулозин избирательно и конкурентно блокирует постсинаптические α1А-адренорецепторы, находящиеся в гладкой мускулатуре предстательной железы, шейки мочевого пузыря и простатической части уретры. Это приводит к снижению тонуса гладкой мускулатуры предстательной железы, шейки мочевого пузыря и простатической части уретры, улучшая отток мочи. Одновременно уменьшаются симптомы обструкции и раздражения, связанные с доброкачественной гиперплазией предстательной железы.
Способность тамсулозина воздействовать на α1А-адренорецепторы в 20 раз превосходит его способность взаимодействовать с α1В-адренорецепторами, расположенными в гладких мышцах сосудов. Благодаря высокой селективности препарат не вызывает какого-либо клинически значимого снижения системного АД как у пациентов с гипертензией, так и у пациентов с нормальным исходным АД. Биодоступность тамсулозина составляет около 90%, а стабильная концентрация в крови при ежедневном приеме достигается в среднем за 5 дней. Основным местом метаболизма тамсулозина является печень, а важную роль в этом процессе играют ферменты из группы цитохромов. Наиболее часто встречающимися побочными эффектами тамсулозина являются заложенность носа, головные боли и нарушение эякуляции. Большое клиническое значение имеют фармакологические характеристики тамсулозина. Отсутствие значимого действия на сердечно–сосудистую систему позволяет избежать титрования дозы тамсулозина. Таким образом достаточно быстро достигается максимальный клинический эффект от его применения. Клиническая эффективность тамсулозина в стандартной дозе (0,4 мг 1 раз в сутки) была тщательно изучена в нескольких многоцентровых рандомизированных, плацебо–контролируемых, двойных слепых исследованиях, проведенных в Европе и Северной Америке, в которых приняли участие более 1300 пациентов. Эти исследования подтвердили долгосрочный характер эффективности и безопасности тамсулозина в качестве препарата для фармакотерапии доброкачественной гиперплазии предстательной железы [7].
Омник окас представляет собой таблетку с контролируемым высвобождением на основе матрикса с использованием геля неионного типа, что обеспечивает длительное и медленное высвобождение тамсулозина и дает достаточную экспозицию со слабыми колебаниями в течение 24 ч. Благодаря этому обеспечивается круглосуточный эффективный контроль над симптомами нижних мочевых путей.
Данные нескольких международных исследований эффективности применения α-адреноблокаторов свидетельствуют, что многие пациенты, наряду с уменьшением выраженности СНМП, отмечают улучшение половой функции. Предполагают, что причиной подобного эффекта является поливалентный механизм действия α-адреноблокаторов, способствующий улучшению кровообращения органов малого таза и общему повышению качества жизни больного [8].
Как было отмечено выше, при всех своих достоинствах α-адреноблокаторы не способны влиять на прогрессию заболевания. В случае высокого риска прогрессии заболевания (объем предстательной железы превышает 50–60 см3) рекомендовано вводить в терапию ингибиторы 5α-редуктазы. Известно, что ингибиторы 5α-редуктазы способны тормозить прогрессирование заболевания в результате угнетения превращения тестостерона в дигидротестостерон, андроген, который считают основным фактором, влияющим на гиперпластический рост ткани предстательной железы. Ингибиторы 5α-редуктазы не только тормозят дальнейший рост ДГП, но и уменьшают размеры простаты, если она увеличена [9,10]. Из числа применяемых для консервативного лечения мужчин, страдающих ДГП, препаратов лишь ингибиторы 5α-редуктазы способны влиять на патофизиологические механизмы, лежащие в основе заболевания. Существует две изоформы 5α-редуктазы (тип 1 и тип 2). Сегодня в России доступны два препарата из группы ингибиторов 5α-редуктазы, достоверно уменьшающих объем предстательной железы – финастерид и дутастерид. Финастерид, который блокирует 5α-редуктазу 2 типа, известен уже давно, и эффект от его назначения становится очевиден, в среднем, через полгода лечения. Дутастерид является в 45 раз более мощным ингибитором 5α-Р 1 типа, чем финастерид, и в 2,5 раза более мощным ингибитором 5α-Р 2 типа. Он обеспечивает более выраженную супрессию ДГТ в сыворотке (α93% против 70%). Эти характеристики обусловливают более раннее наступление эффекта: уменьшение размера простаты и увеличение Qmax. В западных странах дутастерид под коммерческим названием аводарт был зарегистрирован и разрешен для клинического использования в 2002 г., в России – в 2005 г. Эффективность и безопасность дутастерида была оценена в обобщенном анализе, включавшем 3 плацебо-контролируемых, двухлетних, дважды слепых исследования.
Уже через 2 недели после начала лечения дутастеридом происходило снижение уровня дигидротестостерона сыворотки более чем на 90%, причем это снижение сохранялось до конца исследования. За 2 года объем простаты снизился на 25,7%. Кроме этого, на фоне лечения дутастеридом отмечено стойкое снижение выраженности симптомов заболевания, увеличение Qmax и снижение риска развития ОЗМ на 57% и возникновение необходимости в оперативном лечении на 48% [11]. Для взрослых мужчин, включая пациентов пожилого возраста, рекомендуемая доза при приеме внутрь составляет 500 мкг (1 капс) 1 раз в сут.
Наиболее значимыми побочными эффектами при монотерапии дутастеридом являются: импотенция, изменение (снижение) либидо, нарушение эякуляции, гинекомастия. Анализ данных, полученных в ходе упомянутых выше плацебо-контролируемых исследований, показал, что имевшие место нежелательные явления, как правило, были слабой или умеренной степени выраженности и чаще всего относились к расстройствам сексуальной функции. При этом как в группе приема аводарта, так и в плацебо-группе у подавляющего большинства пациентов (соответственно, у 89 и 94%) расстройств сексуальной функции не было. Следует отметить, что по частоте регистрируемых нежелательных явлений, связанных с приемом препаратов, статистически достоверные отличия между группами дутастерида и плацебо, как правило, наблюдались только в течение первых 6 месяцев терапии. В ходе дальнейшего лечения отличия между группами по наиболее частым нежелательным явлениям исчезали.
Различные фармакологические характеристики и механизм действия α1-адреноблокаторов и ингибиторов 5α-редуктазы служат основой для разработки и применения рациональной комбинированной терапии. Комбинация аводарта (дутастерида) и тамсулозина изучалась в ходе 4-летнего, мультицентрового, рандомизированного исследования «слепым» методом «CombAT». В исследовании принимали участие параллельные группы из 4844 мужчин (средний возраст 50 лет) с клиническим диагнозом ДГП. Показатель по международной шкале проявлений заболеваний простаты составил более 12, объем простаты – более 30 смα, уровень ПСА – 1,5–10 мг/мл, максимальная скорость мочеиспускания (Qmax) – более 5–15 мл/с, минимальный объем выделенной мочи – 125 мг. Ежедневно перорально они принимали тамсулозин 0,4 г; дутастерид 0,5 мг или их совместную комбинацию. Первичной конечной точкой наблюдения в течение 4-х лет было возникновение острой задержки мочи или оперативное вмешательство по поводу доброкачественной гиперплазии простаты. Вторичными конечными точками исследования стал анализ клинической прогрессии ДГП, симптоматики, Qmax, объема простаты, безопасности и переносимости. Результаты комбинированной терапии намного превосходили монотерапию тамсулозином, но не монотерапию дутастеридом. Комбинированная терапия показала не только снижение относительного риска острой задержки мочи или оперативного вмешательства по поводу ДГП, но и значительно лучшие результаты относительно обеих монотерапий в сокращении риска клинической прогрессии ДГП. Данные, полученные в ходе 4-летнего исследования ComBat, говорят в поддержку использования комбинированной терапии тамсулозином и дутастеридом у мужчин с умеренными или выраженными СНМП, развившимися в связи с ДГП [12].
Литература
Источник
Доброкачественная гиперплазия (аденома) предстательной железы
Авторы:
- д.м.н., профессор И.А. Абоян
- к.м.н. С.В. Павлов
- к.м.н. Д.А. Ромоданов
- А.Н. Толмачев
Изложенная здесь информация касается одного из самых распространенных заболеваний у мужчин — аденомы простаты. По поводу этого заболевания к урологам ежегодно обращается более 1,5 миллионов мужчин в России.
Мы считаем, что знакомство с этой информацией позволит Вам и Вашим родственникам лучше разобраться в болезни и своем состоянии.
Если у Вас аденома предстательной железы…
В обычной жизни вопрос о предстательной железе в разговорах не возникает, поэтому Вы можете иметь очень мало сведений об этом внутреннем органе. Как и большинство мужчин, Вы можете почувствовать необходимость узнать о ней только в том случае, если процесс мочеиспускания у Вас изменился или ес-ли Вы узнали, что у мужчин старше 40 лет большая вероятность возникновения «проблем с простатой».
Есть две веские причины получить информацию о Вашей простате и ее заболеваниях:
- «Проблемы с простатой» могут вызывать неприятные симптомы, они не обязательно сопровождают старение. При нормальном диагностировании и лечении большинство таких симптомов могут быть устранены.
- Рак простаты, который поддается лечению при раннем обнаружении, не вы-зывает симптомов на ранней стадии болезни. Ранний рак простаты может быть обнаружен только при регулярном обследовании простаты.
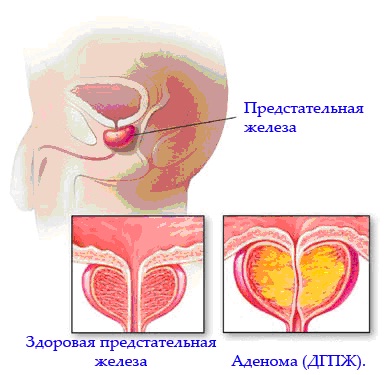
Мы хотим осветить определенное заболевание простаты: незлокачественное увеличение простаты, называемое АДЕНОМОЙ или доброкачественной гипер-плазией простаты (ДГП), которая начинает развиваться после 40 лет. Если Вы находитесь в этой возрастной группе, то эта информация поможет Вам.
Что такое простата?
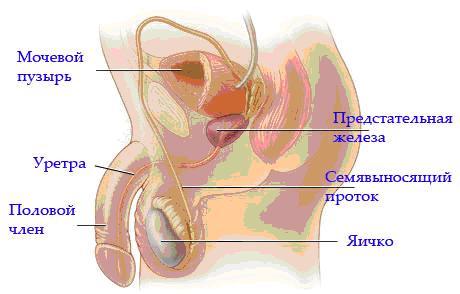
Простата представляет собой железу мужской репродуктивной системы. Она расположена перед прямой кишкой, под мочевым пузырем и окружает мочеиспускательный канал (уретру). Простата мала по величине, весом около 28г. и по размеру и по форме напоминает грецкий орех.
Что такое ДГП?
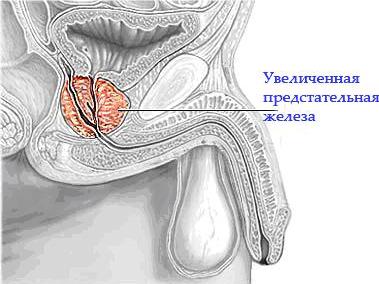
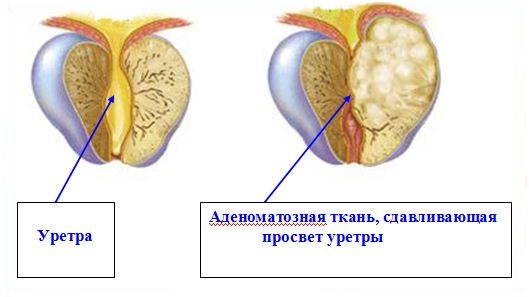
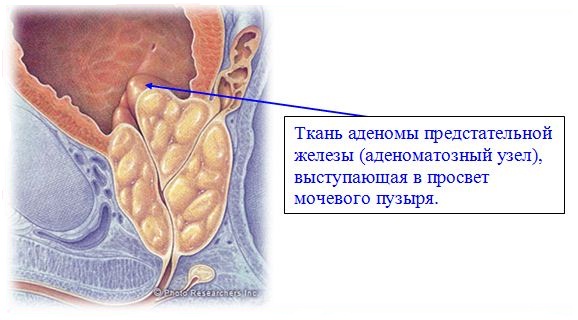
ДГП — это доброкачественная опухоль которая поражает прежде всего лежащую глубоко внутри часть простаты, через которую проходит уретра. Развитие ДГП приводит к сдавливанию уретры и расстройствам мочеиспускания.
Важно отметить, что ДГП не является раком и не ведет к раку, хотя у мужчин может быть как ДГП, так и рак простаты.
Что такое рак простаты?
Рак простаты – это злокачественная опухоль (как правило, аденокарцинома), развивающаяся из ткани желез простаты, которая, как и другие злокачественные опухоли, имеет тенденцию к метастазированию (распространению по организму).
В каком возрасте и как часто встречается рак простаты?
До возраста 40-45лет рак простаты встречается крайне редко. В возрасте старше 50 лет в среднем 17% мужчин (каждый шестой-седьмой) могут иметь рак простаты. И чем старше мужчина становится, тем больше существует вероятность заболеть раком простаты; составляющая в возрасте 70 лет – 30-40%.
Каковы симптомы ДГП?
У многих мужчин это заболевание может не иметь значительных проявлений. Аденома прежде всего воздействует на уретру, затем — на мочевой пузырь. Когда она начинает мешать мочеиспусканию, появляются симптомы раздражения и затруднения.
- слабая струя;
- затруднено начало мочеиспускания;
- прерывистость струи;
- затруднено прекращение мочеиспускания;
- «капание» после мочеиспускания;
- ощущение неполного опорожнения пузыря;
- задержка мочи, т.е. полная неспособность мочиться.
- частое мочеиспускание;
- острая потребность в мочеиспускании, неспособность его отсрочить;
- частое прерывание ночного сна для мочеиспускания;
В начале заболевания симптомы слабые, так как мощные мышцы мочевого пузыря способны усилить сокращения, чтобы вытолкнуть мочу. Это компенсирует сужение уретры.
Постепенно эффективность этих усилий снижается и возникают ощутимые затруднения. Со временем мускулатура мочевого пузыря гипертрофируется, то есть становится больше, а тонус мышц заметно возрастает. Тогда начинают проявляться симптомы раздражения. Уменьшается вместимость моче-вого пузыря. Когда давление простаты на уретру превосходит компенсатор-ное усилие мышц мочевого пузыря, полностью опорожнить его не удается. Это сопровождается ситуациями, требующими лечение.
Как диагностируется ДГП?
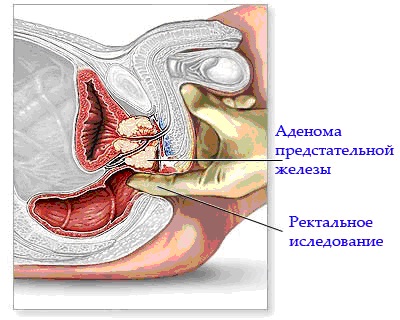
В первую очередь Вам необходимо обратиться к врачу специалисту – урологу и рассказать об истории Вашей болезни и особенностях Вашего мочеиспускания. В обследование обязательно входят прощупывание простаты через прямую кишку, исследование PSA крови – это специальный анализ, позволяющий предположить наличие рака простаты, ультразвуковое исследование предстательной железы как накожное, так и через прямую кишку, урофлоуметрию – аппаратное определение особенностей и характера Вашего мочеиспускания. После выполнения данных исследований врач может сделать заключение о Вашей болезни и необходимости лечения.
Какие исследования проводятся при подозрении на рак простаты?
При наличии подозрения на рак простаты Вам может быть предложено выполнение трансректального ультразвукового исследования простаты (ТРУЗИ) и биопсии простаты.
Что делать, если биопсия простаты не выявила у Вас рак, а ПСА продолжает оставаться высоким?
В этом случае Вам потребуется выполнение повторной биопсии, как правило, не раньше, чем через 3 месяца. К сожалению, биопсия простаты не в состоянии выявить в ста процентах случаев небольшую по размеру опухоль. Повторная биопсия существенно повышает вероятность выявления имеющейся опухоли.
Когда следует лечить ДГП?
ДГП требует лечения, если симптомы проявления болезни являются тя-желыми, причиняющими беспокойство или если серьезно нарушена функция мочевого тракта. Если у Вас ДГП, но симптомы не являются беспокоящими, Вы вместе с вашим врачом можете принять программу «ожидание с наблюдением», при которой Вы проходите обследование один или несколько раз в год, чтобы убедиться, что ДГП не дает осложнений.
Лечение
Какое Вам необходимо лечение – решит только врач-уролог. Лечение ДГП может быть консервативное, т.е. медикаментозное, либо при помощи операции – открытой хирургической или трансуретральной эндоскопической.
Медикаментозное лечение доброкачественной гиперплазии (аденомы) простаты
Медикаментозная терапия занимает важнейшее место в лечении ДГП и базируется на результатах новейших исследований патогенеза заболевания и механизмов действия лекарственных препаратов. В настоящее время не су-ществует четких общепринятых показаний для выбора того или иного вида ле-карственных препаратов.
На этапе обследования пациента необходимо ответить на следующие вопросы:
- можно ли пациенту проводить лекарственную терапию или у него имеются показания к операции?
- каково состояние сердечно-сосудистой системы пациента и насколько велик риск при оперативном лечении?
- согласен ли пациент на операцию?
- какова выраженность симптомов ДГП?
- какой уровень PSA и нет ли признаков рака предстательной железы?
Ответы на эти вопросы, полученные в ходе подробного урологического обследования, позволяют решить вопрос о возможности и эффективности медикаментозной терапии.
На этапе медикаментозного лечения важно определить (согласовать с пациентами) срок предстоящего медикаментозного лечения, это может быть:
- длительное (многомесячное, иногда пожизненное) применение лекарственных средств для уменьшения симптомов болезни и улучшения качества жизни.
- ограниченный во времени курс лечения, проводимый для обеспечения лучшего качества жизни при подготовке пациента к хирургическому лечению.
1. Блокаторы α-адренорецепторов.
ОМНИК (капсулы) – первый оригинальный простат-селективные блока-тор α1А-рецепторов простаты и мочевого пузыря. Препарат характеризуется высокой безопасностью, применяется 1 раз в сутки, лечебный эффект наступает быстро после приема первой капсулы.
В настоящее время существует инновационная лекарственная форма Омника – ОМНИК ОКАС – это таблетки с контролируемым высвобождением активного вещества. Они создают постоянную терапевтическую концентрацию в течение суток, что обеспечивает пациенту спокойный сон и дает больше сил для активного дня. Лекарственная форма ОКАС не имеет аналогов.
Другие α-блокаторы: Дальфаз, Дальфаз 10 мг СР, Кардура, Сетегис.
На фоне лечения у пациентов отмечается увеличение скорости мочеиспускания, снижение количества остаточной мочи, уменьшение частоты мочеиспусканий в ночное время — во время сна.
2. Ингибиторы 5-α-редуктазы.
- Аводарт применяется по 1 таблетке 1 раз в сутки. Оценивать эффективность Аводарта можно не ранее чем через 6 месяцев, Аводарт является одним из редких препаратов, которые вызывают обратное развитие ДГП, приводят к ее уменьшению:
- Проскар.
3. Препараты растительного происхождения.
Лекарства растительного происхождения могут применяться в урологической практике в качестве профилактических средств у пациентов с начальной стадией ДГП, как альтернатива длительному динамическому наблюде-нию.
Необходимо отметить высокую эффективность комбинации Омника и Аводарта – улучшения качества жизни пациента и уменьшение объема ДГП.
Эффективность того или иного препарата не всегда зависит от размеров ДГП. Никогда не нужно назначать лекарство самому себе, только после обследования у уролога пациенту может быть назначен тот или иной препарат, индивидуально подобрана доза препарата.
Как готовится к операции?
Перед операцией все пациенты должны пройти комплексное обследование, включающее не только специальные урологические исследования, но и анализы крови и мочи, электрокардиограмму, флюорограмму, осмотр кардиолога, терапевта, анестезиолога, и часто, по необходимости, хирурга, гастроэнтеролога, невролога, психотерапевта. По результатам обследования и данным осмотра ане-стезиолог определяет вид анестезии – эпидуральная («укол в спину») или общий наркоз.
Вечером накануне операции выполняется очистительная клизма и проводится бритье волос ниже пупка. С позднего вечера накануне операции, а особенно утром, нельзя есть и пить.
Какие бывают операции при лечении аденомы простаты?
Целью любой операции при аденоме простаты является удалении избыточ-ной ткани, которая сужает просвет мочеиспускательного канала, препятствуя нормальному мочеиспусканию. То есть, речь идет не об удалении всей простаты, а только той ткани, которая сдавливает уретру.
Для хирургического лечения аденомы предстательной железы существуют две основные операции:
- Трансуретральная резекция простаты (ТУР);
- Аденомэктомия.
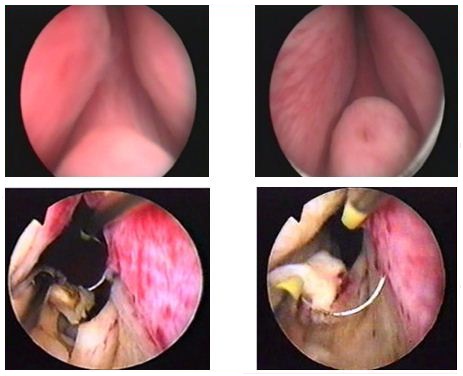
- Трансуретральная резекция простаты.
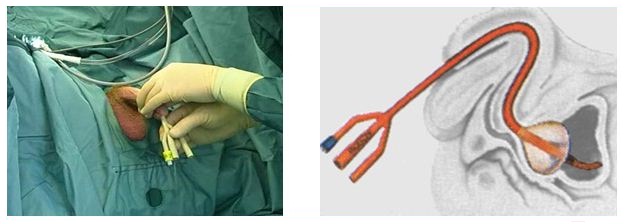
ТУР простаты (или эндоскопическая резекция простаты) – высокотехнологическое вмешательство. Во время операции пациент лежит на спине с разве-денными и согнутыми в коленях ногами. Через наружное отверстие мочеис-пускательного канала врач вводит в мочевой пузырь специальный инструмент — резектоскоп.
Все манипуляции выполняются под контролем зрения. При помощи резектоскопа производится удаление кусочков ткани предстательной железы и коагуляция (прижигание) кровоточащих сосудов.
Полученная ткань направляется на гистологическое исследование. В конце операции в мочевой пузырь через мочеиспускательный канал устанавливается катетер.
При этом виде операции отсутствует разрез снаружи. Следует подчеркнуть, что ТУР простаты – это одна из самых сложных и ювелирных операции в трансуретральной хирургии. Количество ткани, удаляемой во время операции, определяется врачом-урологом, выполняющим операцию, а его решение зави-сит от многих факторов – размеры аденомы, выраженность симптомов болезни, возраст пациента, наличие и выявление сопутствующих заболеваний и т.д.
Аденомэтомия – это открытая операция, во время которой между пупком и лобком производится разрез кожи передней брюшной стенки, подкожно-жировой клетчатки, мышц и передней стенки мочевого пузыря, после чего при помощи пальца врач удаляет аденому простаты. В мочевой пузырь через мочеиспускательный канал устанавливается катетер и дополнительная дренажная трубочка (цистостомическая трубка), которая выводится наружу через операционную рану.
Как протекает послеоперационный период?
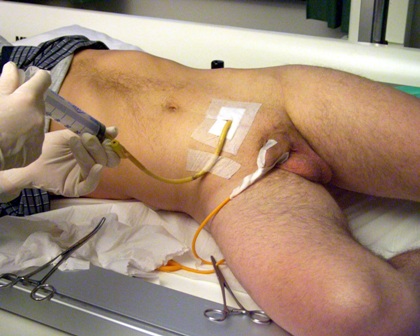
Сразу после операции Вам будет установлена система непрерывного промывания мочевого пузыря (специальным раствором или фурацилином), промывная жидкость поступает по одному из внутренних каналов катетера в мочевой пузырь и выделяется по другому каналу или цистостомической трубке наружу в мочеприемник вместе с мелкими сгустками крови. Длитель-ность функционирования такой системы определяется врачом и может составлять от нескольких часов до 2-3 дней.
Не исключено, что в ближайшее время после операции у Вас появится ощущение, что Вам сильно хочется мочиться — это связано с наличием катетера в мочевом пузыре, баллончик которого может раздражать шейку мочевого пузыря.
Через 1,5-2часа после операции при отсутствии тошноты Вам можно пить (небольшими порциями; до вечера разрешается выпить примерно 200-300мл негазированной воды). Возобновить прием пищи лучше на следующее утро.
После операции избегайте употребления соленых, жареных, копченых продуктов, старайтесь пить не менее 2000мл жидкости в сутки (вода, чай, морс, сок и т.п.). В любом случае режим питания и приема жидкости лучше уточнить у Вашего лечащего врача.
Антибактериальная терапия продолжается обычно до 2-3 месяцев – это зависит от характера заболевания и особенностей заживления тканей.
После ТУР простаты удаление уретрального катера проводится через 2-4 дня. После аденомэтомии — через 7-10 дней, если мочевой пузырь был зашит «наглухо». Если же врач во время операции принял решение установить до-полнительную дренажную трубку, то катетер из мочеиспускательного канала удаляется на 2-3 сутки, а цистостомическая трубка – через 15-20 суток со дня операции.
После удаления катетера моча может быть как светлая, так с примесью крови. Вы можете мочиться часто, небольшими порциями, ощущать жжение и резь в уретре и промежности при мочеиспускании, сильные позывы к мочеиспусканию. Указанные явления обусловлены перенесенной операцией и обычно проходят в течение 6-8 недель. Для уменьшения выраженности и продолжительности неприятных ощущений при мочеиспускании хорошо по-могает прием блокаторов α-адренорецепторов.
Эпизоды появления примеси крови после ТУР простаты могут сохра-няться до трех недель, когда пациент, как правило, уже находиться дома. В та-ком случае Вам следует увеличить объем употребляемой жидкости и избегать тяжелой физической нагрузки, а если Вам кажется, что кровотечение носит угрожающий характер, необходимо немедленно связаться с лечащим врачом или обратиться в стационар.
Заключение от врача–патоморфолога о результатах микроскопического исследования удаленной во время операции ткани можно ожидать через 7-10 дней (в зависимости от того, где выполняется гистологическое исследование). Узнать гистологическое заключение и окончательный диагноз Вы обяза-тельно должны у вашего лечащего врача.
Осложнения после операции.
Любая операция и наркоз всегда сопряжены с определенным риском ос-ложнений, в том числе опасных для жизни, что связанно с Вашим заболеванием, возрастом, индивидуальными особенностями и возможными реакциями организма, которые не всегда можно предусмотреть.
Среди осложнений возможны:
- Кровотечение во время операции или в ближайшем послеоперационном периоде, что может потребовать переливания крови или проведения повторной операции;
- При ТУР возможно повреждение стенки мочевого пузыря, что может потребовать выполнение открытой операции;
- Обострение мочевой инфекции – воспаления простаты, яичек, почек;
- Развития, спустя 1,5-2 месяца, сужения (стриктуры) мочеиспускательного канала;
После операции обязательно выполняется гистологическое исследование всех удаленных во время операции тканей.
Обнаружение среди удаленной ткани раковых клеток возможно даже при нормальном значении ПСА и отрицательном результате биопсии простаты.
Вам обязательно необходимо получить у Вашего врача результаты гистологического анализа и при необходимости продолжить лечение.
После операции, не позднее чем через 3 месяца, мы рекомендуем пройти контрольное обследование, включающее общий анализ мочи, урофлоуметрию, УЗИ с определением остаточной мочи, анализа крови на ПСА.
Заключение.
Доброкачественная гиперплазия (аденома) простаты, к сожалению, неизбеж-ное заболевание для мужчин, но нельзя отчаиваться и принимать болезнь как должное. Своевременное регулярное обследование, вовремя установленный диагноз, позволяет если не предотвратить болезнь, то либо вылечить ее, либо, проводя лечение, обеспечить мужчине достойное качество жизни.
Обращаем Ваше внимание на то, что: лекарственные препараты, медицинские услуги, в том числе методы профилактики, диагностики, лечения и медицинской реабилитации, медицинские изделия, упомянутые на данном сайте – могут иметь противопоказания, проконсультируйтесь со специалистом!
Источник