- Парапроктит острый — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы острого парапроктита
- Патогенез острого парапроктита
- Классификация и стадии развития острого парапроктита
- Осложнения острого парапроктита
- Диагностика острого парапроктита
- Лабораторная диагностика
- Инструментальные методы (КТ, УЗИ и МРТ)
- Лечение острого парапроктита
- Фармакологическая терапия
- Хирургическое вмешательство
- Прогноз. Профилактика
- Парапроктит
- Почему возникает парапроктит?
- Симптомы и признаки парапроктита
- Какие бывают свищи прямой кишки?
- На какие формы и виды подразделяется парапроктит?
- Диагностика парапроктита
- Лечение парапроктита
- Осложнения парапроктита и прогноз заболевания
- Существуют ли народные методы лечения парапроктита?
- Профилактика парапроктита
Парапроктит острый — симптомы и лечение
Что такое парапроктит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьев Д. П., проктолога со стажем в 18 лет.
Определение болезни. Причины заболевания
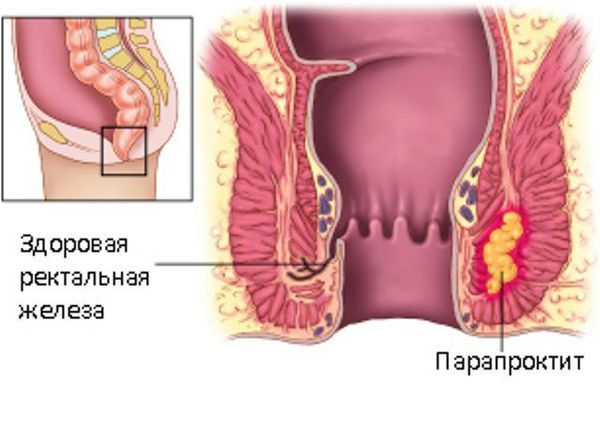
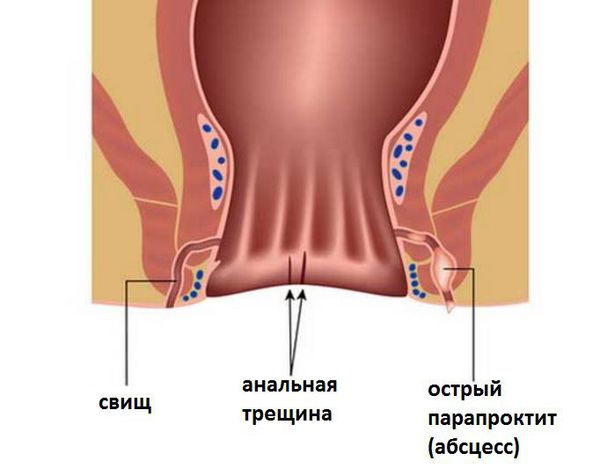
Острый парапроктит — острое воспаление околопрямокишечной клетчатки, обусловленное распространением воспалительного процесса из анальных крипт и анальных желез.
Острый парапроктит (в англоязычной литературе — аноректальный абсцесс) возникает из-за инфекции в криптогландулярном эпителии, выстилающем анальный канал.
Около 30% пациентов с аноректальными абсцессами сообщают о возникновении подобных абсцессов ранее, которые либо разрешались спонтанно, либо требовали хирургического вмешательства.
Частота образования абсцессов выше весной и летом. В разных странах и регионах мира нет четкой статистики.
Ранее высказывалось предположение, что существует прямая связь между образованием аноректальных абсцессов и привычками кишечника, частой диареей и плохой личной гигиеной, однако эта связь остается недоказанной.
Пиковая частота аноректальных абсцессов приходится на 30-40 лет. Мужчины страдают в 2-3 раза чаще, чем женщины.
К образованию абсцессов могут приводить аэробные и анаэробные бактерии. Наиболее часто встречающиеся анаэробы: Bacteroides fragilis, Peptostreptococcus, Prevotella, Fusobacterium, Porphyromonas и Clostridium. Наиболее часто встречающиеся аэробы: Staphylococcus aureus, Streptococcus и Escherichia coli.
В более поздних исследованиях был выявлен метициллин-устойчивый S. aureus (MRSA) как микроорганизм, приводящий к образованию абсцессов. [8] [9]
Приблизительно 10% аноректальных абсцессов могут быть вызваны причинами, не связанными с анальными железами, это:
- болезнь Крона;
- травмы;
- иммунодефицит, вызванный ВИЧ-инфекцией или злокачественными новообразованиями (гематологические, аноректальные);
- туберкулез;
- гнойный гидраденит;
- заболевания, передаваемые половым путем;
- лучевая терапия;
- инородные тела;
- перфорация дивертикула при дивертикулярной болезни;
- воспалительные заболевания кишечника или аппендицит (редкая причина тазово-прямокишечных абсцессов). [1]
Симптомы острого парапроктита
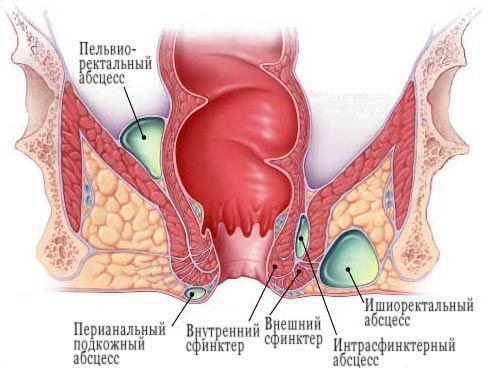
Классические положения аноректальных абсцессов следующие:
- перинальные (подкожные) (60%);
- ишиоректальные (20%);
- межсфинктерные (5%);
- супралеваторные (4%);
- подслизистые (1%).
Клиническая картина коррелирует с анатомическим расположением абсцесса (хотя следует иметь в виду, что подкожный абсцесс иногда не является изолированным поверхностным поражением, а представляет собой внешнее проявление более глубокого абсцесса).
Почти все параректальные абсцессы проявляются болью в области промежности и прямой кишки. Пациенты с подкожным абсцессом обычно жалуются на перианальный дискомфорт и зуд. Боль часто вызывается движением и повышением давления на промежность от сидения или дефекации. При ишиоректальных парапроктитах возникает лихорадка, озноб, выраженная боль в промежности, появление инфильтрата.
До 50% пациентов с парапроктитами могут иметь отек вокруг прямой кишки, а у 25% выделения: кровянистые, гнойные или слизистые. [2] [4] Эти пациенты могут также жаловаться на запор, скорее всего, из-за боли при дефекации, но отсутствие запора или даже диарея не исключают диагноза. Большинство пациентов не сообщают об истории лихорадки или озноба.
Патогенез острого парапроктита
В нормальной анатомии анального канала присутствуют 4-10 анальных желез, лежащих на уровне зубчатой линии, которая разделяет плоскоклеточный эпителий дистально и цилиндрический эпителий проксимально. Считается, что внутренний анальный сфинктер обычно служит барьером для инфекции, проходящей из просвета кишки до глубоких параректальных тканей. Этот барьер может быть прорван через крипты Морганьи, которые проникают через внутренний сфинктер в межсфинктерное пространство. Как только инфекция получает доступ к межсфинктерному пространству, дальше у неё есть доступ к смежным параректальным пространствам. Распространение инфекции может происходить в межсфинктерном, ишиоректальном или супралеваторном пространстве. В некоторых случаях абсцесс остается в пределах внутрисфинктерного пространства. Тяжесть и глубина абсцесса довольно разнообразны, а полость абсцесса часто связана с образованием свищевого тракта.
Аноректальный абсцесс — заболевание, возникающее преимущественно (
90% случаев) из-за обструкции анальных крипт, [4] возможно при повышении тонуса сфинктера. [6] Инфицирование секрета желез приводит к нагноению и образованию абсцесса в анальной железе. Как правило, абсцесс формируется изначально в межсфинктерном пространстве, а затем распространяется вдоль соседних клетчаточных пространств.
Классификация и стадии развития острого парапроктита
Разнообразие анатомических локализаций первичной инфекции выражается в разных клинических проявлениях. Относительно простой перианальный абсцесс следует отличать от более сложных периректальных абсцессов.
Аноректальные абсцессы классифицируются в соответствии с их анатомическим расположением:
- перианальный (подкожный);
- седалищно-прямокишечный (ишиоректальный);
- интерсфинктерный;
- супралеваторный (тазово-прямокишечный).
Перианальные (подкожные) абсцессы представляют собой наиболее распространенный тип, на которые приходится примерно 60% зарегистрированных случаев. [1] [2] [3] [4]
Это поверхностное скопление гноя расположено в подкожной клетчатке и не пересекает наружный сфинктер.
Ишиоректальные абсцессы образуются, когда гнойник через наружный сфинктер распространяется в ишиоректальное клетчаточное пространство. Ишиоректальный абсцесс может распространяться через позадианальное пространство в контралатеральную сторону, образуя так называемый подковообразный абсцесс.
Интерсфинктерные абсцессы, третий наиболее распространенный тип, являются результатом нагноения, возникающего между внутренним и внешним анальным сфинктером. Они могут локализоваться полностью в анальном канале, что приводит к сильной боли и может быть обнаружено только путем ректального обследования или аноскопии.
Супралеваторные (тазово-прямокишечные) абсцессы, наименее распространенные из четырех основных типов, могут образовываться из-за проксимального распространения межсфинктерного абсцесса над мышцей, поднимающей задний проход. Эти абсцессы могут быть диагностированы с помощью компьютерной томографии (КТ) и вызывают тазовые и ректальные боли.
Осложнения острого парапроктита
- формирование свища (фистулы), встречается у 30-60% пациентов с аноректальными абсцессами;
- бактериемия и сепсис, включая гематогенное распространение инфекции;
- недержание кала;
- злокачественные новообразования.
Диагностика острого парапроктита
При оценке жизненно важных систем отклонений, как правило, не находят.
При осмотре промежности отмечается четко выраженный болезненный инфильтрат и гиперемированная кожа, пальпаторно можно определить зону флюктуации (размягчения). [2]
Пациенты с интерсфинктерным абсцессом при пальцевом ректальном осмотре жалуются на локальную болезненность, но иногда осмотр не позволяет идентифицировать межсфинктерный абсцесс.
Редкие супралеваторные (тазово-прямокишечные) абсцессы представляют собой сложную диагностическую проблему. В результате клинического подозрения на интерсфинктерный или супралеваторный абсцесс может потребоваться подтверждение с помощью компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ) или анальной ультрасонографии.
Пальцевой осмотр с анестезией может быть полезен в некоторых случаях, поскольку дискомфорт пациента может значительно ограничить оценку локального статуса.
Дифференциальный диагноз:
- боль в животе у пожилых людей (ишемический колит);
- анальные трещины;
- геморрой;
- воспалительные заболевания кишечника;
- ректальный пролапс.
Лабораторная диагностика
Лабораторная диагностика не является ведущей в постановке диагноза. В общем анализе крови может выявляться, иногда со сдвигом лейкоцитарной формулы влево. 23% пациентов с перианальными абсцессами имеют нормальную температуру и нормальное количество лейкоцитов. [2]
Несмотря на то, что назначение антибиотиков не требуется при вскрытии неосложненных перианальных абсцессов, [21] [22] посев раневого отделяемого, с выделением культуры микроорганизмов, должен проводиться у всех пациентов, с целью выявление новых штаммов бактерий (например, резистентный к метициллину S. aureus ). [1] [2] [8] [9]
Инструментальные методы (КТ, УЗИ и МРТ)
Вспомогательные инструментальные методы требуются при подозрении на абсцесс интерсфинктерный или супралеваторный. [23] [24]
Как правило, использование анальной ультрасонографии ограничивается подтверждением наличия межсфинктерного абсцесса, также может использоваться внутриоперационно, чтобы помочь определить сложный абсцесс или свищ.
КТ обычно используется для диагностики абсцессов супралеваторных. Чувствительность метода 77%. [25]
Трансперинеальная ультрасонография показала хорошие результаты для обнаружения свищей и сбора жидкости в предоперационном планировании с чувствительностью от 85% [26] [27] [28] до 100% [29] или обнаружения хирургически значимого заболевания.
Чувствительность МРТ составляет 91%, что делает его полезным при предоперационном планировании, [30] однако использование МРТ ограничено.
Эндоскопия
Использование эндоскопической визуализации (трансректальной и трансанальной) является отличным способом оценки сложных случаев перианального абсцесса и свища (фистулы). С помощью эндоскопической техники можно четко визуализировать степень и конфигурацию абсцесса и свищей. Эндоскопическая визуализация столь же эффективна, как и фистулография.
Лечение острого парапроктита
Наличие абсцесса является показанием для вскрытия и дренирования. Введение антибиотиков является недостаточным. Задержка хирургического вмешательства приводит к хроническому разрушению тканей, фиброзу и образованию стриктур и может ухудшить анальное удержание.
Адекватный дренаж абсцесса является самым важным фактором в борьбе с прогрессирующей перианальной инфекцией.
Фармакологическая терапия
Рутинное назначение антибиотиков у пациентов с аноректальными абсцессами не требуется, так как нет доказательств ускорения времени заживления или уменьшения частоты рецидивов. Назначение антибиотиков оправдано пациентам с: [1]
- системным воспалительным ответом или сепсисом;
- обширным целлюлитом;
- диабетом;
- иммунодепрессией;
- пороками сердца и протезированием клапанов сердца.
Хирургическое вмешательство
Подготовка к оперативному вмешательству не требуется. Оно проводится под спинномозговой анестезией или наркозом.
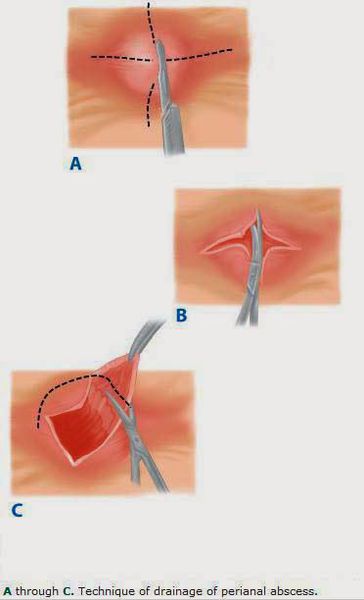
Хирургическое дренирование гнойной полости:
Разрез должен быть сделан как можно ближе к анусу. [1] Гной эвакуируется, а рана заполняется салфеткой с йодопироном. Дренаж устанавливают только для лечения сложных или двусторонних абсцессов. Через 24 часа салфетку удаляют, и пациенту дается указание принимать сидячие ванны три раза в день и после дефекации. Послеоперационные анальгетики и размягчители стула назначают для облегчения боли и предотвращения запора.
Дренирование межсфинктерного абсцесса: в анальном канале делается поперечный разрез ниже зубчатой линии сзади. Выделяется интерсфинктерное пространство и открывается плоскость между внутренним и внешним сфинктерами. Абсцесс вскрывается, оставляется небольшой дренаж, для преждевременного закрытия раны.
Техника дренирования супралеваторных абсцессов определяется положением и этиологией поражения. Оценка с помощью магнитно-резонансной томографии (МРТ) или компьютерной томографии (КТ) может исключать внутрибрюшную или тазовую патологию как возможные источники.
Если супралеваторный абсцесс развивается из ишиоректального абсцесса, то дренирование проводится через ишиоректальную ямку. Если абсцесс был вызван продолжением межсфинктерного парапроктита, то дренирование проводится через слизистую.
Если клиническое состояние пациента не улучшится в течение следующих 24-48 часов, необходима переоценка состояния с помощью КТ или повторной операции. Некоторым пациентам с рецидивирующими, тяжелыми абсцессами может потребоваться формирование колостомы.
Прогноз. Профилактика
Общая смертность от аноректальных абсцессов низкая. [2]
Ранние данные указывали на то, что образование абсцесса повторяется примерно у 10% пациентов, причем свищ формируется почти у 50% пациентов. [1] [2] [12]
Более позднее исследование показало, что у 37% пациентов сформировался свищ или возникал рецидив парапроктита (абсцесса). [6]
Источник
Парапроктит
Парапроктит — это гнойное воспаление тканей, окружающих прямую кишку (околопрямокишечная клетчатка), обусловленное проникновением инфекционного процесса из просвета прямой кишки. Парапроктит может быть как острым, так и хроническим. При остром парапроктите чаще всего формируется гнойный абсцесс, который характеризуется сильной болезненностью в области заднего прохода и промежности. Также могут наблюдаться нарушения дефекации, лихорадка и озноб.
Хронический парапроктит чаще развивается как следствие запущенного (при несвоевременном или недостаточном лечении) острого парапроктита или других инфекционных процессов в прямой кишке и анальной области. При хроническом течении заболевания часто формируются параректальные свищи. Такие свищи представляют собой длительно присутствующие патологические каналы между прямой кишкой и кожей перианальной области или близко расположенными внутренними органами. Стоит отметить, что хронический парапроктит является достаточно распространенным заболеванием, составляя около 20-30% всех заболеваний прямой кишки. При этом чаще парапроктитом болеют мужчины, преимущественно молодого и среднего возраста. Тем не менее, парапроктит может развиться у человека любого пола и возраста.
Почему возникает парапроктит?
Парапроктит является воспалительным заболеванием инфекционной природы, которое возникает при проникновении инфекции в околопрямокишечную клетчатку, в которой в норме отсутствуют какие-либо микроорганизмы. В большинстве случаев инфекцию вызывают бактерии, которые составляют нормальную микрофлору кишечника (кишечная палочка, стафилококки, протеи, стрептококки, энтерококки и некоторые другие). Проникновение этих бактерий через стенку прямой кишки возможно при наличии мельчайших трещин прямой кишки, а также при травмах слизистой оболочки прямой кишки, вызванных какими-либо факторами. Кроме того, предрасполагающими факторами для развития острого парапроктита являются наличие геморроидальных узлов, постоянные нарушения стула (как запоры, так и диарея), острый простатит (воспаление предстательной железы) и наличие каких-либо предшествующих операций, вовлекающих аноректальную область или прямую кишку.
Таким образом, список провоцирующих факторов острого парапроктита достаточно широк и включает в себя:
- Трещины и травмы прямой кишки (например, при запорах)
- Острые инфекции других органов и тканей (например, гнойная ангина)
- Нарушения стула (понос и запоры)
- Системные заболевания, вовлекающие в процесс сосуды (сахарный диабет, атеросклероз)
- Хронические болезни перианального пространства, анального канала или прямой кишки (например, геморрой)
- Предшествующие операции на прямой кишке
- Заболевания, передающиеся половым путем (например, гонорея, развивающаяся при незащищенном анальном сексе)
- Ослабление местного и общего иммунитета
Симптомы и признаки парапроктита
Как правило, первым симптомом острого парапроктита является боль в области прямой кишки и перианальной области, которая может в значительной степени усиливаться во время испражнения. Боль может иметь различную степень интенсивности и распространяться на разные участки тела, окружающие малый таз. Кроме того, со временем болезненные ощущения могут становиться хуже и появляться при движениях или даже при мочеиспускании. Иногда первым симптомом парапроктита может быть высокая температура, однако обычно лихорадка развивается после формирования абсцесса и появления болевого синдрома. Кроме этого, общий интоксикационный синдром, возникающий вследствие инфекционно-воспалительного процесса, будет включать в себя:
- Озноб и лихорадку (чаще умеренная лихорадка)
- Слабость, разбитость и повышенную утомляемость
- Головную боль, боли в мышцах
- Снижение или отсутствие аппетита
Местные признаки острого парапроктита включаются в себя покраснение, припухлость и сильную болезненность при прикосновении к перианальной области. При образовании патологических каналов (свищей) между внутренней частью прямой кишки и кожей будет видно наружное отверстие этого канала. Кроме этого, из свищей могут наблюдаться выделения гнойного, кровянистого или даже калового характера. Чаще всего выделения необильные, однако могут быть болезненными и приводить к дополнительному раздражению и воспалениям в аногенитальной области.
Хронический парапроктит, в отличие от острого, характеризуется менее выраженными симптомами интоксикации и длительным волнообразным течением, при котором между собой чередуются периоды обострения и периоды ремиссии. При наступлении периода обострения хронического парапроктита симптомы напоминают таковые при острой форме заболевания. Наблюдаются повышение температуры, покраснение и сильная болезненность в аногенитальной области и другие вышеописанные признаки. При ремиссии интенсивность этих симптомов может значительно уменьшаться или вовсе отсутствовать, однако при воздействии на организм предрасполагающих или триггерных факторов будет наблюдаться повторное обострение. К таким провоцирующим факторам можно отнести, к примеру, снижение общих защитных свойств организма и травмы прямой кишки. При хроническом парапроктите почти во всех случаях будет присутствовать свищ прямой кишки. Во время ремиссии видимые размеры свища (например, размер его наружного отверстия) будут уменьшаться, однако при этом все так же может наблюдаться выделение слизи или даже каловых масс.
Какие бывают свищи прямой кишки?
Свищи прямой кишки по своему строению разделяются на полные, неполные и внутренние. Полные свищи всегда имеют два сформированных отверстия: внутреннее, открывающееся непосредственно в прямую кишку, и наружное, соединяющее прямую кишку с перианальной областью. У неполных свищей отсутствует или еще не сформировалось наружное отверстие, а у внутренних свищей оба отверстия выходят непосредственно в просвет прямой кишки. Для определения точной структуры свищевого канала необходимо провести специальные рентгенологические исследования с использованием контрастного вещества (фистулография). Знание точной анатомии свищевого хода значительно помогает при проведении хирургического лечения парапроктита, облегчая проведение операции и приводя к лучшим результатам.
Кроме постоянного эстетического дефекта и дискомфорта, свищи также могут крайне легко инфицироваться и воспаляться, приводя к очередному обострению болезни. Необходимо также помнить, что присутствие постоянного воспаления является фактором, предрасполагающим к раковой трансформации и возникновению злокачественных новообразований. Именно вследствие описанных факторов острый и хронический парапроктит нужно обязательно своевременно лечить.
На какие формы и виды подразделяется парапроктит?
Кроме разделения по течению заболевания (острая и хроническая форма), парапроктиты также можно делить по локализации абсцесса:
- Подкожный парапроктит, при котором абсцесс располагается прямо под кожей перианальной области. При таком расположении абсцесса его довольно часто можно пропальпировать рукой, что позволяет врачу быстро предположить диагноз и назначить лечение.
- Подслизистый парапроктит, при котором гнойник располагается внутри под слизистой оболочкой прямой кишки. В этих случаях диагностировать парапроктит при осмотре сложней, однако иногда можно прощупать абсцесс при ректальном пальцевом исследовании.
- Глубокие формы парапроктита, при которых:
Абсцесс расположен рядом с мышцей, поднимающей задний проход — ишиоректальный парапроктит;
Абсцесс расположен глубоко в малом тазу — пельвиоректальный парапроктит;
Абсцесс расположен глубоко позади прямой кишки — ректоректальный парапроктит.
При глубоком расположении абсцесса его невозможно пропальпировать и для диагностики необходимо прибегать к аппаратным методам: ультразвуковому исследованию или компьютерной томографии органов малого таза.
Диагностика парапроктита
При обращении к врачу вас в первую очередь спросят о жалобах, включая жалобы на боли в перианальной области, их интенсивность и давность появления. Врач также спросит вас о любых возможных факторах, которые усиливают или ослабляют боль, о предыдущих операциях, каких-либо травмах прямой кишки, о вашей половой жизни и имеющихся хронических заболеваниях. Если у вас есть или когда-либо были хронические заболевания, в особенности вовлекающие желудочно-кишечный тракт (например, язвенный колит), вам необходимо сообщить об этом врачу.
После сбора анамнеза вам будет проведен осмотр, с помощью которого врач сможет увидеть признаки парапроктита и дифференцировать его с другими возможными состояниями. Кроме этого, осмотр иногда позволяет сразу предположить или поставить верный диагноз. Например, при подкожном парапроктите, когда абсцесс располагается непосредственно под кожей перианальной области, как уже было описано ранее, его можно пропальпировать. Однако другие формы заболевания (подслизистые и глубокие формы) часто невозможно распознать при наружном осмотре, и для этого требуется проведение специфических процедур, включая ультразвуковое исследование или компьютерную томографию органов малого таза. Эти исследования позволяют также оценить точное расположение и размеры абсцесса, наличие свищевых каналов или развитие каких-либо осложнений. При наличии свищевого канала также проводится специальный рентгенологический метод изучения полости каналов с использованием контрастного вещества — фистулография. Оно позволяет определить направление, форму и конфигурацию канала, оценить его протяженность и взаимоотношение с близлежащими органами, а также узнать, куда выходит внутреннее отверстие свища. Данная информация является необходимой перед проведением хирургической операции по иссечению свища и восстановлению нормальной анатомии околопрямокишечной области. Зная эти данные, хирург сможет целенаправленно и быстро провести операцию, улучшая исход, уменьшая сроки восстановления после операции и снижая вероятность развития осложнений.
Врач также назначит вам обязательные лабораторные исследования крови для оценки воспалительного процесса, включая клинический анализ крови и СОЭ. При остром парапроктите и наступлении обострения хронического парапроктита часто можно увидеть увеличение содержания белых кровяных телец (лейкоцитов) и повышение скорости оседания эритроцитов (СОЭ), а также увеличение количества С-реактивного белка. Все эти изменения являются неспецифическими и отражают развитие воспаления в организме.
Лечение парапроктита
Прямое хирургическое вмешательство является наиболее важным и основным методом лечения как острого, так и хронического парапроктита. При наличии абсцесса его незамедлительно вскрывают, полностью удаляют его содержимое и устанавливают дренаж, который необходим для обеспечения постоянного удаления гноя из абсцесса. При этом при любых подобных операциях в аноректальной области обязательно проводится полная анестезия операционной зоны, поскольку необходимо расслабить все мышцы. Чаще всего сегодня используют сакральную или перидуральную анестезию, которые позволяют полностью избавиться от чувствительности в желаемой области, однако в некоторых случаях может потребоваться общий наркоз. Например, при развитии осложнений или подозрении на вероятное распространение инфекции, хирург и анестезиолог могут принять решение о необходимости общего наркоза.
Патологические свищи и другие сообщения (как при острых формах, так и при хронических) также иссекаются с целью очистки и удаления содержимого, после чего проводят восстановление нормальной анатомии. Известно, что чем раньше проводится операция, тем лучше исход и быстрее происходит восстановление пациента. Иногда проведение операции сразу невозможно вследствие крайне высокой степени воспаления и инфицирования. В таких ситуациях сначала назначают консервативное лечение, и лишь позже прибегают к хирургическим операциям. Кроме вышесказанного, необходимо помнить, что любая операция может в редких случаях приводить к нежелательным последствиям. После операций в аноректальной области, например, может некоторое время или постоянно наблюдаться недержание кала.
Кроме хирургического лечения, в обязательном порядке назначаются препараты из группы антибиотиков, которые значительно сокращают период болезни и и предотвращают развитие осложнений. Антибиотики уничтожают непосредственную причину развития парапроктита — бактерии, попадающие в околопрямокишечную клетчатку из просвета прямой кишки. При этом используются антибиотики широкого спектра действия, поскольку обычно заболевание вызвано смешанной микрофлорой кишечника, включающей разные виды микроорганизмов. Кроме антибиотиков, назначаются также нестероидные противовоспалительные препараты (например, ибупрофен или диклофенак) с целью снижения интенсивности болей и уменьшения степени выраженности воспалительного процесса. Используется местная терапия: мази и крема с антибактериальным эффектом.
Осложнения парапроктита и прогноз заболевания
При несвоевременном или неправильном оказании медицинской помощи могут развиться серьезные осложнения острого парапроктита, к которым относятся:
- возникновение хронического парапроктита, который значительно труднее поддается терапии. При хронической форме заболевания формируются свищевые каналы, соединяющие прямую кишку с кожей. Для закрытия этих каналов требуется проведение более сложных хирургических операций.
- образование флегмоны при прорыве абсцесса с инфицированием и гнойным расплавлением обширных участков окружающих тканей. Для лечения флегмон необходимы длительные курсы антибиотиков. Кроме того, флегмонозное воспаление значительно более часто генерализуется.
- прорыв абсцесса в окружающие полые органы (например, во влагалище, прямую кишку или органы мочеполовой системы) с образованием патологических сообщений и развитием воспаления в этих органах.
- развитие воспаления брюшины (перитонит), при котором наблюдается широкое распространение инфекции с крайне высокой вероятностью неблагоприятного исхода.
- развитие сепсиса (генерализованное инфекционно-токсическое заболевание, при котором микроорганизмы попадают в кровь и распространяются по всему организму). Сепсис и перитонит являются наиболее тяжелыми осложнениями парапроктита, непосредственно угрожающими жизни пациента.
При оказании своевременной и правильной медицинской помощи прогноз заболевания является благоприятным. Для того, чтобы вовремя вылечить парапроктит и не допустить развития перечисленных осложнений, при появлении симптомов вам необходимо как можно раньше обратиться к врачу.
Существуют ли народные методы лечения парапроктита?
Как уже было сказано ранее, основой лечения как острого, так и хронического парапроктита является хирургический метод. Чаще всего без оперативного вмешательства вылечить парапроктит не удается. В дополнение к этому, причиной парапроктита являются бактерии, против которых назначаются антибиотические препараты. Использование клизм или свечей, приготовленных на основе трав или других народных средств может быть не только неэффективным, но и привести к дальнейшим травмам и осложнениям. Также не стоит заниматься самолечением, принимая антибиотики без назначения врача. Это может привести к дальнейшему распространению инфекции и развитию резистентности у микроорганизмов, вызвавших заболевание.
Профилактика парапроктита
Специфических способов профилактики парапроктита не существует. Однако, можно избежать действия предрасполагающих факторов, тем самым уменьшая вероятность развития заболевания:
- крайне важно предотвращать возникновение трещин и травм прямой кишки, наиболее частой причиной которых служат запоры. Важно соблюдать правильный режим питания, употребляя достаточное количество продуктов, содержащих клетчатку (растительная пища). Кроме того, если у вас наблюдаются постоянные запоры, необходимо обратиться к врачу для назначения необходимого лечения.
- Необходимо своевременно лечить острые инфекции других органов и тканей, чтобы предотвратить возможное распространение микроорганизмов.
- Кроме запоров, причиной травм прямой кишки может также быть постоянная диарея. Если у вас продолжительное время наблюдается жидкий стул, необходимо обратиться к врачу.
- При наличии любых хронических заболеваний перианального пространства, анального канала или прямой кишки, их нужно своевременно лечить. Наиболее частым заболеванием является геморрой, который также связан с нарушениями стула.
- Для предотвращения развития заболеваний, передающихся половым путем, которые также могут приводить к острому парапроктиту, необходимо использовать средства индивидуальной защиты при каждом половом контакте.
Источник