- Лечение мушек перед глазами
- Откуда берутся мушки в глазах?
- Когда следует обратиться к врачу?
- Как лечат мушки в глазах?
- Мушки перед глазами: причины, лечение и профилактика
- Содержание статьи:
- Что такое мушки перед глазами
- Причины появления мушек перед глазами
- Когда обязателен поход к врачу
- Деструкция стекловидного тела — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы деструкции стекловидного тела
- Патогенез деструкции стекловидного тела
- Классификация и стадии развития деструкции стекловидного тела
- Осложнения деструкции стекловидного тела
- Диагностика деструкции стекловидного тела
- Лечение деструкции стекловидного тела
- Прогноз. Профилактика
Лечение мушек перед глазами
Мушки в глазах — это маленькие точки в поле зрения. Их видно, когда смотришь на яркий объект: белую бумагу или голубое небо. Они раздражают, но не мешают зрению. К ним можно привыкнуть и не обращать внимания. Лишь иногда их становится так много, что их нужно лечить.
Мушки называются так, потому они напоминают назойливых мух, которые летают перед лицом, чтобы вы ни делали. А если постараться сфокусировать взгляд на них, они ускользают.
Откуда берутся мушки в глазах?
Это частички белка, который называется коллагеном. Он расположен в желеобразном веществе на задней стенке глаза — стекловидном теле.
Когда вы становитесь старше, волокна белка, из которого состоит стекловидное тело, сбиваются вместе и образуют комочки. Эти комочки отбрасывают свет на сетчатку, и вы видите мушки. Если вы видите вспышки света, значит в этом месте произошло отслоение сетчатки, и вам срочно нужно обратиться к врачу.
Такие изменения могут произойти в любом возрасте, однако чаще им подвержены люди старше 50 лет. Также в зоне риска люди, страдающие близорукостью или сделавшие операцию по удалению катаракты.
Также мушки могут появиться из-за:
Мелькание мушек перед глазами может быть симптомом серьезных заболеваний:
- отслойки сетчатки;
- разрыва сетчатки;
- кровотечения в стекловидном теле;
- воспаление стекловидного тела или роговицы из-за инфекции или аутоиммунного заболевания;
- глазной опухоли.
Мушки в глазах могут появляться при мигрени. В этом случае зрение искажается таким образом, будто вы смотрите в калейдоскоп. Такой симптом не перепутать с другими видами помутнений, потому что он сопровождается головной болью.
Когда следует обратиться к врачу?
Если у вас иногда перед глазами появляются мушки перед глазами, и они не двигаются, можете не переживать. Консультация офтальмолога необходима в следующих случаях:
- резкое увеличение количества мушек;
- вспышки света перед глазами;
- потеря периферического зрения;
- резкое ухудшение зрения;
- мушки, появляющиеся после глазной операции или травмы;
- боль в области глаз.
Не медлите с походом к врачу, иначе можно потерять зрение.
Как лечат мушки в глазах?
Мушки перед глазами обычно не требуют лечения, если они появляются случайно и очень редко. Если они вас раздражают, уберите их из поля зрения. Для этого подвигайте глазами вверх-вниз и справа-налево. Такие движения запускают течение внутриглазной жидкости, и вместе с ней сдвигаются мушки.
Если мушки мешают зрению, понадобится операция по удалению стекловидного тела — витрэктомия. Разрушенное стекловидное тело удаляют и заменяют его на соляной раствор. У операции есть побочные эффекты: отслойка и разрыв сетчатки, катаракта. Однако вероятность осложнений минимальна, а результат операции принесет вам хорошее зрение без помутнений.
Источник
Мушки перед глазами: причины, лечение и профилактика
Содержание статьи:
Каждый индивидуум испытывал необычный визуальный эффект в виде темных мурашек. Они появляются по различным причинам, но чаще всего беспокоят в преклонном возрасте, после операции катаракта и у больных страдающих близорукостью. Плавающие черные точки более заметны, если человек целенаправленно смотрит на светлую поверхность или на яркий свет. Они отличаются по размеру, форме, консистенции, показателю преломления и подвижности, всплывают вместе или поодиночке. Мушки перед глазами не считаются иллюзиями, а представляют собой реальные энтопические явления.
| Распространенность миодезопсии в общей популяции увеличивается с 24% у взрослых в промежутке от 50 до 59 лет доходит до 87% среди пенсионеров в возрасте от 80 до 89 лет. Мужчины и женщины оказываются затронутыми одинаково. |
Не стоит паниковать. Неприятные проявления после физического или психоэмоционального перенапряжения, как правило, самостоятельно уменьшаются или полностью исчезают, но если интенсивность точек резко прогрессирует, то рекомендуется немедленно обратиться за помощью в медицинское учреждение. Этот клинический признак способен в дальнейшем привести к полной слепоте.
Что такое мушки перед глазами

Оно прикрепляется непосредственно к макуле, зрительному нерву и сосудам. Самое сильное крепление находится у основания гелеобразной структуры, а самое слабое — вдоль ретинальных микрососудов. Оно представляет собой гидратированный внеклеточный матрикс, состоящий в основном из воды (99%), коллагенов и гиалуронана (1%), организованных в гомогенно прозрачный гидрогель. Его объем повышается в течение первого десятилетия жизни, остается стабильным до 40 лет, затем начинает постепенно уменьшаться.
Клеточный состав состоит из гиалоцитов, фиброцитов, макрофагов, ламиноцитов, клеток Мюллера и микроглии. По мере старения гидрогель постепенно вырождается в более жидкое состояние (синхиз), с 20% разжижением в 18 лет до более чем 50% в 80,4 лет. Это сопровождается повышением массы светооптически плотных микроструктур (синерезис). Эти включения, часто называемые перегородками, ламелями, мембранами и тонкими пучками, по-видимому, состоят из природного коллагенового материала и постепенно увеличивают свою плотность и неравномерность.
Причины появления мушек перед глазами
Чтобы понять суть проблемы, необходимо сосредоточиться на анатомии и физиологии. В молодости и у детей внутриглазной гель, находящийся в задней камере прозрачен. Его уникальное физико-химическое состояние поддерживается за счет определенного химического состава и сложного строения биомолекул.
Под воздействием различных агрессивных факторов он становится нефункционален, молекулы теряют организованную архитектонику и распадаются на осколки и фрагменты. Это оказывается существенное влияние на биологический состав и объем стекловидной субстанции. Появляются мелкие включения, не обладающие оптической прозрачностью. Восприятие плывущих предметов случается как от прямой визуализации материальных конденсатов, так и от разжиженных витреальных карманов, которые препятствуют прохождению световых лучей. Пациенты описывают «серый, подобный силуэту или тончайшей паутине» артефакт, он характеризуется как короткий период постоянного импульса после прекращения движения глаз.
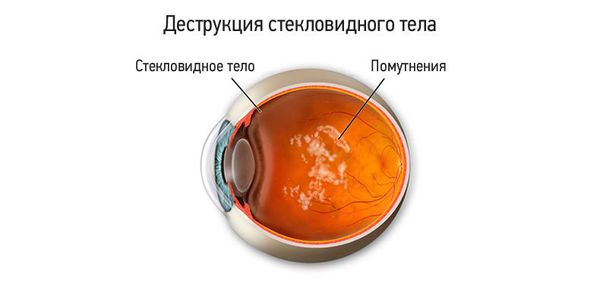
Данная патология получило в офтальмологии название – деструкция стекловидного тела. А плавающие микрочастички воспринимаются индивидуумом как летающая мошкара или осевшие на носу паутинки. При отсутствии фиксации взора они достаточно интенсивно мелькают и быстро мельтешат, а затем медленно плывут в обратном направлении. Кровяные сгустки, скопления опухолевых клеток, кристаллы пигмента, белковые молекулы отбрасывают тень на сетчатую оболочку.
Подобная нозология наблюдается, если внезапно произошло кровоизлияние в желеобразное тело, в него попало лекарство или инородный субстрат. Мелькания довольно распространены у населения, но исторически это не считалось серьезной проблемой среди медиков, заслуживающей терапевтического вмешательства. Это отчасти объясняется тем, что диагноз в значительной степени основан на субъективной самооценке.
Состояния, такие как диабет и миопия ускоряют разжижение и образование интравитреальных агрегатов.
Нарушение визуальной функции от дрейфующего клеточного мусора способно существенно испортить качество жизни, даже если оно не влияет непосредственно на световосприятие.
Когда обязателен поход к врачу
Деструктивные процессы в большинстве случаев необратимы и связаны с природным старением человеческого организма. Они чаще всего манифестируют после 40 лет. Но в последнее время метаморфозы выявляются у молодых девушек и юношей. Дегенеративные молекулярные перестройки фибрилл гидрокомплекса приводят к локализованным скоплениям. При нитчатой форме деструкции сплетения способны склеиваться между собой, уплотнятся и провоцировать видения в виде прозрачных ниточек. После отмирания волокна дают картинку «медузы» или «паука», странные тени блокируют способность ясно видеть. Плотный коллагеновый матрикс мешает передаче фотонов на сетчатку.
Зернистый тип уплотнения манифестирует, если в коллагеновые волокна проникают клетки — гиалоцитов. Внезапно видны плавуны в виде точек и колечек. В этой ситуации требуется консультация у врача. Лучше всего срочно обследоваться у офтальмолога, чтобы минимизировать риск постоянной потери зрения.

По мнению окулистов, серьезная проблема возникает, если гелеобразное вещество частично отделяется от задней стенки глазного яблока.
Многие жалуются на периодические яркие вспышки и огнеподобные мерцания, а также увеличение количества плавающих флоаторов. Клиническая симптоматика спровоцирована равномерным обтеканием по кольцу гелеобразной субстанцией зрительного нерва.
По мере взросления у индивидуума сокращается объема геля, и он легко перемещается во внутренних средах светооптической системы. Иногда практически выходит за ее края.
Патологическая симптоматика возникает при следующих ситуациях:
Источник
Деструкция стекловидного тела — симптомы и лечение
Что такое деструкция стекловидного тела? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сагоненко Д. А., офтальмолога-хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Деструкцией стекловидного тела (ДСТ) называют появление в гелеобразной структуре, наполняющей глазное яблоко, различных включений, помутнений, тяжей или уплотнений, которые тянут внутреннюю оболочку глаза — сетчатку [1] .
Данное состояние часто называют задней отслойкой стекловидного тела (ЗОСТ) и не делают различий между этими двумя диагнозами, так как причины и проявления сходны. При ЗОСТ ввиду склеротических процессов (уплотнения нормальной ткани и снижения её эластичности) в стекловидном теле происходит его сморщивание и отслаивание от прилежащей сетчатки. Патологию можно выявить при проведении инструментальных обследований: офтальмоскопии, ультразвуковом исследовании глазного яблока, оптической когерентной томографии.
Для пациентов деструкция стекловидного тела проявляется различными плавающими «мушками» и «червячками» при взгляде на однородную хорошо освещённую поверхность, например на светлый потолок, стену или небо в солнечную погоду.
Если не убрать причину, которая привела к заболеванию, то его прогрессирование может привести к «тянущему» воздействию на сетчатку, её разрывам и отслоению от подлежащего слоя (пигментного эпителия). Такая ситуация грозит полной и безвозвратной потерей зрения.
Заболевание встречается у каждого четвёртого человека в возрасте после 50-59 лет, и у 87 % людей старше 80 лет [2] . Деструкция стекловидного тела может возникнуть и раньше, особенно при наличии таких патологий, как:
- травмы глаза (контузии, проникающие ранения);
- острые и хронические воспалительные заболевания глаз (например, при хориоретините и увеите);
- близорукость (особенно высокой степени, когда происходит увеличение передне-заднего размера глазного яблока);
- периферические дистрофии и разрывы сетчатки;
- сахарный диабет (первого и второго типа, особенно некомпенсированный) — при заболевании повышается проницаемость стенок капилляров сосудистой оболочки, что приводит к выпотам в полость стекловидного тела, а иногда вызывает массивные кровоизлияния;
- заболевания сердечно-сосудистой системы (атеросклероз, гипертоническая болезнь);
- нарушение кровоснабжения головы в целом и глазного яблока в частности (например, при шейном остеохондрозе и стенозе коронарных артерий);
- интоксикации и лучевая болезнь, для которых характерны кровоизлияния в сетчатку и стекловидное тело;
- общие инфекционные заболевания (токсоплазмоз, сепсис), сопровождающиеся тромбозом сосудов сетчатки и воспалением хориоидеи (задний увеит);
- авитаминозы, недостаток микроэлементов, при которых увеличивается проницаемость и ломкость сосудов сетчатки, в следствие чего плазма и форменные элементы крови выходят в стекловидное тело;
- внутриглазные опухоли;
- паразитарные заболевания (цистицеркоз, эхинококкоз), при которых личинки паразитов с током крови попадают в стекловидное тело.
Причинами нарушения структуры стекловидного тела бывают и развивающиеся серьёзные внутриглазные патологии — кровоизлияние (гемофтальм) или отслойка сетчатки глаза. Эти состояния могут привести к необратимой слепоте.
Симптомы деструкции стекловидного тела
Основная жалоба пациентов — появление в поле зрения на светлом фоне плавающих «мушек», «стеклянистых червячков», «паутинки», которые перемещаются при движении глаз.
При первом возникновении таких симптомов пациенту следует быть особенно настороженным, так как причиной «мушек» может быть разрыв сетчатки, приводящий к её отслоению, или лопнувший сосуд на глазном дне. При продолжении кровотечения глаз может полностью залить кровью и разовьётся опасное состояние, называемое «гемофтальмом».
Данные симптомы обычно носят постоянный характер. Если «точки» появляются периодически и сопровождаются другими проявлениями, например головной болью и слабостью, то можно предположить сосудистую причину заболевания [3] .
Если деструкция сопровождается задней отслойкой стекловидного тела или разрывами сетчатки, то периодически могут возникать «искры», «молнии» или «вспышки». Это происходит из-за уменьшения стекловидного тела в объёме, что в свою очередь, ведёт к «оттягиванию» сетчатки и возбуждению светочувствительных клеток — палочек и колбочек.
Патогенез деструкции стекловидного тела
Для того, чтобы лучше понимать механизм развития деструкции стекловидного тела, обратимся к его строению и составу.
По своей структуре стекловидное тело представляет гелеобразную массу, которая заполняет глаз изнутри и занимает примерно 2/3 его объёма. Его фиксация к внутренним оболочкам осуществляется около хрусталика глаза и диска зрительного нерва. Стекловидное тело содержит до 99 % воды, небольшое количество клеток (гиалоцитов) и белковые коллагеновые волокна. Содержащаяся в нём гиалуроновая кислота обеспечивает вязкость. Кровеносных сосудов в стекловидном теле нет, обменные процессы происходят за счёт осмоса и диффузии — переноса веществ, благодаря разнице в концентрации.
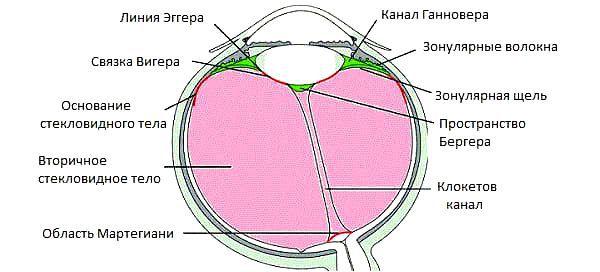
По своей структуре стекловидное тело неоднородно, в нём выделяют следующие образования [4] :
- центральный (Клокетов) канал;
- канал Петри;
- канал Ганновера;
- цинновы связки;
- связку Вигенера;
- пространство Бергера;
- область Мартегиани;
- цистерны (полости)
По составу стекловидное тело — это водный раствор гиалуроновой кислоты, в котором имеются растворимые белки (альбумины и глобулины), неорганический фосфор, аскорбиновая и лимонная кислоты и другие неорганические соединения, присутствующие в крови человека [5] .
К факторам, приводящим к деструкции стекловидного тела, относят возрастные изменения, сахарный диабет, близорукость, увеит, травмы и паразитарные заболевания.
Возрастные изменения. В основе патологических процессов лежит нарушение обмена веществ — снижение доставки кислорода и глюкозы к клеткам, синтезирующим коллаген и гиалуроновую кислоту. При этом в стекловидном теле уменьшается содержание воды, что приводит к его сморщиванию, уплотнению и нарушению первоначальной структуры и прозрачности.
Влияние сахарного диабета. Одним из осложнений сахарного диабета является образование тяжей, при котором не только нарушается прозрачность стекловидного тела, но и возникает тянущее воздействие на сетчатку, которое приводит к её отслойке. Причина развития таких серьёзных нарушений состоит в повышении проницаемости гематоофтальмического барьера, в результате чего в стекловидном теле в разы возрастает содержание белков, глюкозы и мочевины. Коллагеновые волокна при этом уплотняются и становятся основой для образования тяжей [4] .
Близорукость. При близорукости, помимо растяжения сетчатки, из-за увеличения передне-задней оси глаза появляются круги светорассеяния — под действием повышенного светового излучения усиливается перекисное окисление липидов, что ведёт к сбою биохимических и гемодинамических процессов в стекловидном теле. В результате этого в стекловидном теле возникает деструкция, а в сетчатке — очаги периферической дистрофии [7] .
Изменения при увеитах. Проведённые клинические исследования показывают, что у детей с врождёнными увеитами наблюдаются фиброз и помутнения стекловидного тела [7] . Патогенез обусловлен выходом белков в стекловидное тело из окружающей его сосудистой оболочки глаза [8] .
Травмы стекловидного тела. При механических травмах глазного яблока (например, ушибах и контузиях), которые сопровождаются кровоизлияниями в стекловидное тело, основным повреждающим фактором является активация свободно-радикальных процессов с повреждением клеточных мембран, гипоксией, нарушением выработки межклеточного вещества [9] .
Паразитарные заболевания. Личинки ленточных червей попадают в глаз с током крови через сосуды хориоидеи. По мере роста паразитов наблюдается как помутнение стекловидного тела, так и воспалительные явления (иридоциклит, панувеит), которые могут привести к слепоте [10] .
Классификация и стадии развития деструкции стекловидного тела
В зависимости от вида деструкции выделяют следующие формы [20] :
- нитевидная (в стекловидном теле видны волокна) — развивается у пожилых людей при миопии и атеросклерозе;
- зернистая (видны плавающие точки, пузырьки, в том числе сливающиеся в крупные образования) — зачастую появляется на фоне воспалительных заболеваний глаз;
- кристаллическая (видна взвесь из кристаллов) — отложения кристаллов холестерина, тирозина или кальция.
Если патологический процесс захватывает только определённый участок стекловидного тела, то говорят о частичной деструкции, если всю структуру — о полной. Со временем частичная деструкция может перейти в полную.
Стадии заболевания:
- Начальная (разжижение стекловидного тела) — происходит образование оптически пустых пространств, заполненных жидкостью.
- Развитая (сморщивание) — стекловидное тело уплотняется и уменьшается в объёме, утрачивает свою структуру, теряет «каркас», и в нём уже свободно плавают грубые помутнения.
- Задняя отслойка стекловидного тела — стекловидное тело отслаивается от заднего полюса глазного яблока.
Осложнения деструкции стекловидного тела
Осложнения заболевания связаны с воздействием на сетчатку, окружающую стекловидное тело. Уменьшение объёма стекловидного тела, отслоения его от сетчатки или появления в нём тяжей ведёт к разрыву или отслоению сетчатой оболочки.
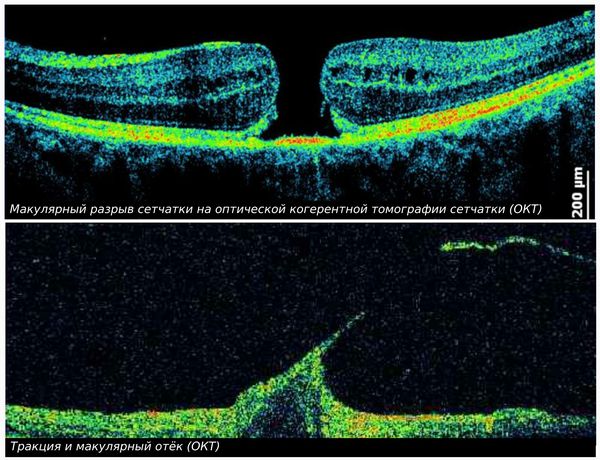
Особенно это опасно при локализации разрыва в центральной части сетчатки — макуле (витреомакулярный тракционный синдром). В результате такого разрыва образуется макулярное отверстие или кистовидный макулярный отёк, существенно ухудшающий центральное зрение человека [11] .
При этом пациент ещё способен ориентироваться в пространстве, так как выпадает центральное поле зрение, а способность видеть по периферии остаётся. Если процесс распространяется и на периферию сетчатки, то зрение теряется полностью. Как правило, это происходит при изменениях на фоне сахарного диабета или как исход воспалительных заболеваний глаз.
Диагностика деструкции стекловидного тела
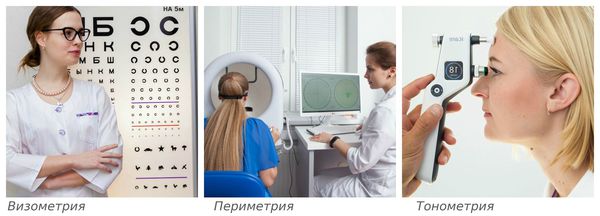
Зачастую постановка диагноза особых сложностей не представляет. Помимо характерных жалоб пациента на плавающие в поле зрения «мушки», «червячки» и «паутинки», выявить заболевание помогут инструментальные методы: визометрия, периметрия, тонометрия и другие исследования.
Визометрия — определение максимально высокой остроты зрения вдаль с коррекцией и без. Исследование проводится с помощью специальных таблиц с буквами или цифрами. Для диагностики детей используют изображения животных и предметов.
Периметрия — исследование полей зрения с помощью периметра. Периметр представляет собой полусферу, внутри которой загораются световые метки. Задача пациента состоит в том, чтобы не отрывая взгляд от центра этой полусферы, увидеть все «огоньки».
Тонометрия — измерение внутриглазного давления. Обследование проводят с помощью помещения на роговицу специальных грузиков (тонометрия по Маклакову) или бесконтактно (пневмотонометром). Суть процедуры cостоит в том, чтобы определить ответ роговицы на внешнее воздействие — чем выше внутриглазное давление, тем сильнее сопротивляемость оболочек глаза к внешнему давлению.
Три исследования, перечисленные выше, не являются специфическими и входят в стандартный осмотр врача-офтальмолога.
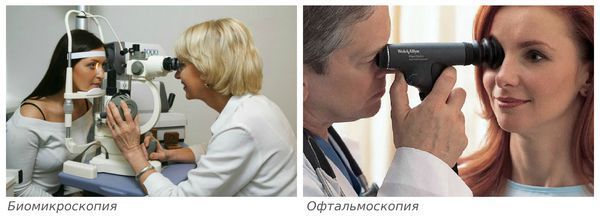
Биомикроскопия — осмотр глаза в щелевую лампу (микроскоп). Определяется изменение однородной структуры стекловидного тела, плавающие помутнения, нити и тяжи.
Офтальмоскопия — осмотр заднего отдела глаза (стекловидного тела и сетчатки), при котором помимо признаков деструкции можно увидеть разрывы и отслоение сетчатки. Офтальмоскопию следует провести при первом появлении плавающих помутнений и установлении диагноза деструкции стекловидного тела. Исследование желательно проводить с применением линзы Гольдмана для исключения дистрофий, разрывов и отслоения сетчатки в периферических отделах [19] .
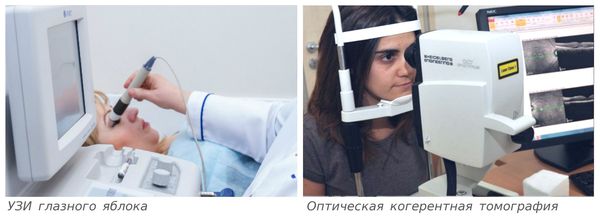
УЗИ глазного яблока — исследование, которое можно проводить при непрозрачности оптических сред. Непрозрачность возникает при помутнении роговицы, катаракте, кровоизлиянии в стекловидное тело. Этим способом можно выявить не только плавающие помутнения и тяжи стекловидного тела, но и отслоение сетчатки, опухоли и инородные тела глаза и окружающих тканей [12] .
ОКТ (оптическая когерентная томография) — метод с наибольшей разрешающей способностью, однако не применимый при непрозрачности оптических сред глаза. Показывает размер, форму и структуру стекловидного тела, мельчайшие изменения в сетчатке, особенно это важно при патологии центральных отделов [13] . В основе метода лежит световое сканирование внутренних структур глаза в высокоточном разрешении (менее 10 микрон) с высокой скоростью (до 100 000 сканов в секунду), которое после компьютерной обработки позволяет получить 2D или 3D модель сетчатки и диска зрительного нерва.
Лечение деструкции стекловидного тела
Целесообразность проведения терапии определяется индивидуально в зависимости от тяжести состояния пациента и выраженности симптомов.
Эффективных методов лечения на данный момент не существует. При отсутствии рисков развития осложнений могут быть назначены витаминные препараты в виде капель и таблеток и средства, улучшающие обмен веществ. Однако данные об их концентрации, накоплении в стекловидном теле и избирательном воздействии на коллагеновые волокна отсутствуют, поэтому клиническая эффективность остаётся недоказанной [14] .
Основное медикаментозное лечение направлено на устранение причин, вызвавших деструкцию стекловидного тела. К таким мерам относят нормализацию уровня сахара и холестерина, устранение воспалительных заболеваний. Терапия проводится смежными профильными специалистами, которые назначают витаминные препараты, средства для улучшения метаболизма и нормализации углеводного и холестеринового обмена.
При выраженных помутнениях и появлении тяжей возможно хирургическое лечение. Лазерная хирургическая операция, направленная на лечение деструкции стекловидного тела, называется витреолизисом.
YAG-лазерный витреолизис — непроникающая процедура, при которой с помощью направленного лазерного излучения крупные плавающие фрагменты расщепляются на более мелкие [15] .
Для проведения одного сеанса витреолизиса потребуется 300-400 вспышек. В зависимости от характера и выраженности деструкции понадобится от одной до пяти процедур.
Витреолизис проходит под местной капельной анестезией. После расширения зрачка и закапывания анестетика лазерный хирург-офтальмолог устанавливает на глаз специальную линзу, которая будет фокусировать луч лазера на фрагментах, которые требуется разрушить.
Перед процедурой нужно тщательно взвешивать все «за» и «против», так как у витреолизиса имеются осложнения и противопоказания [14] .
Противопоказания:
- психические заболевания, эпилепсия;
- непрозрачность оптических сред (помутнение роговицы, катаракта);
- выраженное разрастание сосудов роговицы;
- отслойка сетчатки или сосудистой оболочки.
Осложнения:
- кровоизлияния в сетчатку;
- отслойка сетчатки;
- временное повышение внутриглазного давления;
- катаракта;
- аллергическая реакция на препараты.
Микроинвазивная витрэктомия — полноценное хирургическое вмешательство, при котором собственное стекловидное тело заменяется на силиконовое масло, физиологический раствор или специальный газ [17] . Применяется при наличии сопутствующей глазной патологии (кровоизлиянии в стекловидное тело, разрыве и отслоении сетчатки). Для пациентов, у которых выявлена только деструкция, не используется. Причина состоит в том, что процедура имеет выраженные побочные эффекты и осложнения, в результате которых зрение может стать хуже, чем до операции. Кроме того, витрэктомия в большинстве случаев проводится под общим наркозом, что нужно также учитывать, если у больного есть сопутствующие заболевания, особенно такие как гипертония и сахарный диабет [18] .
Противопоказания к операции:
- непрозрачность оптических сред (помутнение роговицы, катаракта);
- риски общего наркоза;
- заболевания сетчатки и зрительного нерва, значительно снижающие зрительные функции.
Осложнения витрэкомии:
- внутриглазные кровотечения;
- отслоение сетчатки;
- вторичная глаукома;
- воспалительная реакция;
- изменения в роговице;
- развитие катаракты;
- непроходимость сосудов сетчатки.
При выявлении разрывов и дистрофий («решетчатой», «следа улитки» и других) требуется провести профилактическую ограничительную лазерную коагуляцию для снижения будущих рисков развития отслоения сетчатки. При наличии отслоения сетчатки может быть проведено лазерное лечение или операции эписклерального пломбирования или витрэктомии. Выбор процедуры зависит от расположения и объёма нарушений.
Прогноз. Профилактика
Как правило, прогноз при заболевании благоприятный. В большинстве случаев пациент быстро привыкает к появившимся «мушкам» и перестаёт их замечать. Особую категорию составляют больные с тревожно-мнительным типом личности и заболеваниями психики — для них плавающие «паутинки» могут стать неразрешимой проблемой. Такие пациенты настойчиво требуют назначения медикаментозного лечения и проведения хирургической операции, а также активно заниматься самолечением, в том числе с применением сомнительных методик нетрадиционной медицины. В этом случае проблема должна решаться с привлечением смежных специалистов.
Специфической профилактики, предотвращающей деструкцию стекловидного тела, не существует. Важно соблюдать здоровый образ жизни, следить за питанием и лечить сопутствующие заболевания, в первую очередь — атеросклероз, сахарный диабет и воспалительные заболевания глаз.
Источник