- Когда и как защищать печень при приеме лекарств?
- Что такое лекарственное поражение печени?
- Симптомы лекарственного поражения печени
- Какие лекарства, травы и БАДы могут вызвать повреждение печени?
- Кто в зоне высокого риска по лекарственному поражению печени?
- Диагностика и лечение лекарственного поражения печени
- Как предотвратить повреждение печени лекарствами?
- Пять советов по сохранению здоровья печени в эпоху бессистемного применения лекарственных средств
- Лекарственные поражения печени: диагностика, лечение
Когда и как защищать печень при приеме лекарств?
Что такое лекарственное поражение печени?

Вещества, поступающие в кровь из кишечника и из других органов, а также из внешней среды, токсичны для организма, и клетки печени (гепатоциты) при помощи биохимических реакций осуществляют их преобразование в конечные малотоксичные для организма продукты, которые выводятся с желчью или мочой. Большинство лекарств являются жирорастворимыми, они не растворяются водой и их трудно вывести с мочой. Поэтому в этих сложных реакциях используются десятки печеночных ферментов. Ферменты в печени разрушают лекарства и превращают их в водорастворимые формы, которые затем могут выводиться желчью или мочой.
Попадая в печень, химические соединения, содержащиеся в лекарствах, могут повреждать ее клетки, вызывая воспалительную реакцию — гепатит. Кроме того, в процессе преобразования некоторых химических соединений могут образовываться промежуточные токсические соединения — метаболиты, которые также могут вызывать повреждение клеток печени с развитием воспалительной реакции (гепатита).
На практике гепатотоксическими свойствами преимущественно обладают лекарства, БАДы, лекарственные травы, химикаты, растворители и алкоголь. Все они могут приводить к различным поражениям печени. Под лекарственным поражением печени понимают повреждение печени в результате воздействия химических составляющих медикаментов, или их метаболитов, образующихся в процессе их утилизации в печени, при приеме в обычных дозировках.
Лекарственные поражения печени до недавнего времени регистрировались редко, но с увеличением количества людей, имеющих несколько различных хронических заболеваний и вынужденных принимать большое количество лекарств одновременно, а также тех, кто принимает препараты, БАДы или лекарственные травы бесконтрольно без назначения врача случаи развития токсического гепатита значительно участились.
Лекарственное поражение печени бывает легкой, средней или тяжелой степени тяжести, в 50% случаев оно может привести к госпитализации, а в 10% — перейти в хроническое заболевание печени с развитием фиброза или цирроза печени. В редких случаях может развиться опасное для жизни состояние — острая печеночная недостаточность. Например, при приеме парацетамола, в некоторых случаях, даже кратковременного применения максимальной дозы этого лекарственного препарата может быть достаточно, чтобы вызвать острую печеночную недостаточность.
Симптомы лекарственного поражения печени

- АЛТ и АСТ (повышение в 3 раза и более);
- щелочная фосфатаза (повышение в 2 раза и более);
- билирубин (повышение в 2 раза и более одновременно с повышением АЛТ и АСТ).
По мере прогрессирования токсического гепатита к повышению биохимических показателей присоединяются клинические симптомы:
- пожелтение кожи и белков глаз;
- потемнение мочи и белый или серый стул;
- кожный зуд;
- отсутствие аппетита;
- тошнота, рвота;
- усталость;
- боль в животе.
Если на фоне лекарственного поражения печени отмечается нарушение свертываемости крови и головные боли пациент нуждается в срочной госпитализации в стационар.
Симптомы лекарственного поражения печени могут появиться сразу через несколько часов после приема препарата или биодобавки. Также может быть постепенное ухудшение самочувствия в течение нескольких дней или недель регулярного приема, иногда лекарственный гепатит развивается спустя несколько недель после приема медикаментов.
Какие лекарства, травы и БАДы могут вызвать повреждение печени?

На основании полученного опыта врачи разделили все лекарственные препараты на несколько категорий по степени гепатотоксичности. Высокую и среднюю степень гепатотоксичности имеют по мере убывания следующие препараты:
- антибиотики;
- для лечения туберкулеза;
- для лечения сердечно-сосудистых заболеваний (антиаритмические, для лечения гипертонии);
- для лечения центральной нервной системы (транквилизаторы и нейролептики);
- болеутоляющие нестероидные противовоспалительные препараты (НПВС);
- противоопухолевые (цитостатики);
- гормональные;
- гиполипидемические (для снижения уровня липопротеинов низкой плотности, связанных с риском развития атеросклероза сосудов);
- противогрибковые;
- иммуномодуляторы;
- некоторые ингибиторы протонной помпы.
Несмотря на устоявшееся мнение, что натуральные средства не вредят печени, БАДы и лекарственные травы могут быть более опасными для печени, чем химически синтезированные лекарства, из-за отсутствия клинических испытаний их безопасности, неизвестного состава активных веществ и наличия опасных примесей вследствие отсутствия очистки. Например, в Азии, где более распространено лечение травами, поражения печени связанные с их приемом преобладают над лекарственными поражениями печени.
На сегодняшний момент известно более 100 натуральных лекарственных препаратов, имеющих гепатотоксическое действие, наиболее известные среди них добавки с алоэ вера, зеленым чаем, кавой, соком нони и лекарственные растения — окопник, эфедра, сенна, дубровник, чистотел.
Кто в зоне высокого риска по лекарственному поражению печени?

На вероятность поражения печени лекарствами влияет скорость их метаболизма в организме человека. Оказалось, что метаболизм лекарств происходит с разной скоростью, которая зависит от индивидуальных генетических и физиологических характеристик. Среди этих характеристик: пол, возраст, унаследованный состав печеночных ферментов, скорость тока желчи, состав кишечной микрофлоры и рацион. Также метаболизм лекарственных средств замедляют заболевания почек и печени, сердечная недостаточность, нарушение кровообращения.
Различные лекарственные средства могут изменять скорость метаболизма сами по себе. Так некоторые препараты ускоряют метаболизм, в то время как другие стимулируют выработку ферментов, которые уменьшают скорость расщепления препарата.
Риск лекарственного поражения печени усугубляют следующие факторы:
- возраст старше 70 лет;
- врожденные генетические особенности, влияющие на метаболизм лекарств;
- женский пол;
- беременность;
- метаболический синдром (ожирение, диабет, дислипидемия, гипертоническая болезнь);
- наличие хронических заболеваний печени – неалкогольного жирового гепатоза, гепатитов В и С, иммунных и наследственных;
- прием более 3-4 препаратов одновременно;
- доза препарата в сутки более 50-100 мг;
- длительный курс приема;
- одновременный прием алкоголя.
Диагностика и лечение лекарственного поражения печени
Для диагностики лекарственного поражения печени используются биохимические анализы крови, УЗИ гепатобилиарной зоны и эластография печени сдвиговой волной, биопсия печени. Для диагностики очень важно выявление препарата, вызвавшего поражение печени. Поэтому обязательно проинформируйте своего врача о том, какие препараты принимаете, в том числе БАД и натуральные.
Лечение необходимо проводить под наблюдением врача. Главным условием для успешного лечения является своевременное выявление лекарственного препарата, его вызвавшего и прекращение его приема, если это возможно.
Как предотвратить повреждение печени лекарствами?

Эффективная и быстрая проверка здоровья печени в Гастроэнтерологическом центре Эксперт осуществляется по программе ГепатоCheck.
Во время длительного приема лекарств необходимо контролировать биохимические показатели печени не реже одного раза в три месяца.
Также поможет предотвратить лекарственное повреждение печени назначение препарата в минимальной дозировке в начале лечения для проверки реакции организма на него.
Важное замечание по поводу самолечения: пациентам строго не рекомендуется принимать лекарства без назначения врача. Врачи в свою очередь должны учитывать риски поражения печени во время лечения, особенно в группах риска.
При приеме биодобавок и лекарственных трав необходимо соблюдать те же меры предосторожности, что и при приеме медикаментов. Даже витаминные, диетические добавки, БАДы для похудения, могут сказаться гепатотоксичными именно для вас. Избыток железа или витамина А, возникающий на фоне приема профилактических препаратов может привести к значительному повреждению печени. Никогда не стоит принимать добавки, содержащие железо, если не диагностирован его дефицит. Доза витамина А никогда не должна превышать 5000 единиц в день.
Пять советов по сохранению здоровья печени в эпоху бессистемного применения лекарственных средств
- Обсуждайте с лечащим врачом все лекарственные препараты, которые собираетесь принимать, нередко удается найти альтернативную схему лечения с меньшим количеством препаратов. Запомните, чем меньше лекарств вы принимаете, тем лучше.
- Ведите список всех рецептурных и безрецептурных средств, которые принимаете, включая травы, витамины и добавки и берите этот список с собой на прием к каждому врачу.
- При использовании лекарств, отпускаемых без рецепта, внимательно прочитайте этикетку и никогда не превышайте рекомендованное количество. Избегайте принятия максимальной рекомендуемой дозы в течение длительного периода времени без консультации с врачом.
- Если вы принимаете несколько лекарств, убедитесь, что ингредиенты не совпадают; в противном случае вы рискуете получить случайную передозировку.
- Если у вас хроническое заболевание печени, предупреждайте врачей о вашем диагнозе и серьезности заболевания печени для того, чтобы они могли подобрать препараты с наименьшим гепатотоксичным эффектом. Прежде чем начинать прием новых лекарств, проконсультируйтесь с врачом-гепатологом ГЦ Эксперт.
Если у вас остались вопросы после прочтения этой статьи, задавайте их наших врачам-гепатологам или записывайтесь на консультацию.
Источник
Лекарственные поражения печени: диагностика, лечение
*Импакт фактор за 2018 г. по данным РИНЦ
Читайте в новом номере
Лекарственные поражения печени (ЛПП) – разнородная группа клинико-морфологических вариантов повреждения печени на фоне приема медикаментов по медицинским показаниям в обычных терапевтических дозах вследствие как прямого токсического (обычно предсказуемого), так и токсико-иммунологического (идиосинкразического) или аллергического типов воздействий. Спектр клинических проявлений заболеваний печени, вызванных лекарственными веществами, чрезвычайно разнообразен, эти проявления часто имеют сходство с «классическими» формами печеночных болезней. Основу диагностики составляет тщательно собранный анамнез о применяющихся лекарственных средствах. При длительном приеме гепатотоксичных медикаментов при умеренной степени поражения печени целесообразен прием гепатозащитных средств с самого начала лекарственной терапии.
В большинстве случаев для предупреждения ЛПП (одновременно с первого дня приема препарата с известным гепатоповреждающим действием) или для лечения диагностированного ЛПП умеренной и легкой степени тяжести достаточно приема гепатозащитного силимаринсодержащего препарата с высокой биодоступностью (Легалона), подавляющего процессы фиброгенеза, способствующего восстановлению собственных антиоксидантных систем печени, обладающего противовоспалительным, регенеративным и метаболическим эффектами. Длительность терапии – в течение всего времени приема гепатотропного агента.
Ключевые слова: лекарственные поражения печени, гепатопротекторы, силибинин, Легалон.
Для цитирования: Логинов А.Ф., Буторова Л.И., Логинов В.А. Лекарственные поражения печени: диагностика, лечение // РМЖ. Гастроэнтерология. 2016. № 11. С. 721–727.
Для цитирования: Логинов А.Ф., Буторова Л.И., Логинов В.А. Лекарственные поражения печени: диагностика, лечение. РМЖ. 2016;11:721-727.
Drug-induced liver injury: diagnosis and treatment
Loginov A.F. 1 , Butorova L.I. 2 , Loginov V.A. 3
1 Faculty of Postgraduate Education, N.I. Pirogov National Medical Surgical Center, Moscow, Russia
2 I.M. Sechenov First Moscow State Medical University, Russia
3 Outpatient Clinic No. 2 of the Department of Presidential Affairs, Moscow, Russia
Drug-induced liver injury (DILI) is a heterogeneous group of clinical morphological variants of liver damage caused by the drugs in recommended standard therapeutic doses due to the direct toxic (usually predictable), toxic immunological (idiosyncratic) or allergic effect. The range of clinical presentations is wide and often similar to «classic» liver disorders. The diagnosis is based on a detailed history of the drugs used by a patient. Patients with moderate liver damage undergoing long-term treatment with hepatotoxic drugs in outpatient care units should take silymarin to protect their liver against pharmaceuticals as early as possible.
In most cases, hepatoprotective silymarin-containing drug with high bioavailability (Legalon) effectively prevents liver damage (in patients receiving drugs with known hepatotoxic properties) or treats verified mild-to-moderate DILI. This agent inhibits liver fibrosis, recovers intrinsic liver antioxidant systems, and provides anti-inflammatory, regenerative, and metabolic effects. Legalon should be taken throughout the treatment with hepatotoxic drug.
Key words: drug-induced liver injury, hepatoprotector, silybin, Legalon.
For citation: Loginov A.F., Butorova L.I., Loginov V.A. Drug-induced liver injury: diagnosis and treatment // RMJ. Gastroenterology. 2016. № 11. P. 721–727.
В статье освещены вопросы диагностики и лечения лекарственных поражений печени
В последние годы существенно возросло значение лекарственных поражений печени (ЛПП), с этой проблемой сталкиваются врачи всех специальностей. Сложность диагностики ЛПП заключается в том, что клинико-лабораторные проявления и гистологические признаки могут «симулировать» другие заболевания печени или накладываться на уже имеющиеся вирусные и/или алкогольные повреждения печени. В то же время ЛПП необходимо диагностировать в более ранние сроки, т. к. продолжающийся прием лекарственных препаратов способен многократно усилить тяжесть клинических проявлений и существенно повлиять на исход заболевания в целом.
По мнению А.О. Буеверова [1], «истинная распространенность лекарственных поражений печени остается и, по-видимому, останется неизвестной, однако можно констатировать, что в клинической практике данный диагноз формулируется неоправданно редко. Это обусловлено несколькими факторами, среди которых наиболее важное значение имеют:
1) нежелание пациента сообщать о приеме некоторых препаратов (антидепрессантов, нейролептиков и др.);
2) нежелание врачей документировать ятрогенные заболевания.
Общие факторы, предрасполагающие к появлению ЛПП, следующие:
1) назначение лекарственных средств в высоких дозах;
2) дозирование препарата без учета индивидуальных особенностей больного;
3) длительное лечение;
4) полипрагмазия;
5) заболевания печени любой этиологии;
6) фоновые системные заболевания (особенно заболевания почек).
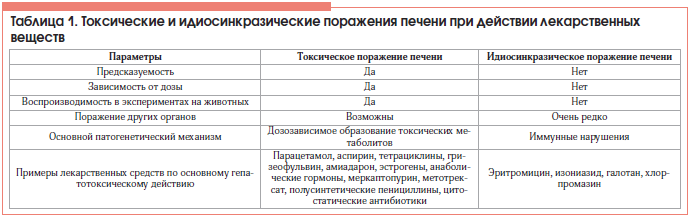
Zimmerman в 1978 г. предложил относить вещества, вызывающие поражение печени, к одной из 2-х групп: 1) облигатные гепатотоксиканты и 2) повреждающие орган лишь у чувствительных индивидов (идиосинкразические) [2].
Облигатные гепатотоксиканты вызывают предсказуемый дозозависимый эффект, как правило, воспроизводимый в опытах на экспериментальных животных.
У небольшой части людей лекарственные вещества, не проявляющие свойства гепатотоксикантов в эксперименте, тем не менее вызывают поражения печени. В основе явления лежат генетически детерминированные особенности метаболизма ксенобиотиков и иные причины повышенной восприимчивости организма к лекарственному веществу. Этот вид патологии не воспроизводится в эксперименте и не носит дозозависимый характер. Критерии, позволяющие различить эти формы, представлены в таблице 1. Но на практике четко провести различия между прямой гепатотоксичностью и идиосинкразией удается не всегда. Более того, у восприимчивых больных некоторые лекарственные соединения, которые прежде причисляли к аллергенам, по-видимому, непосредственно повреждают мембраны гепатоцитов через промежуточные токсические метаболиты.
Токсическое вещество может непосредственно воздействовать на структуру гепатоцита (метаболит парацетамола – N-ацетил-р-бензохинон) и/или оказывать опосредованное влияние на специфические метаболические реакции (например, торможение синтеза белка при применении цитостатических антибиотиков). Большинство прямых гепатотоксикантов вызывают дозозависимый некроз печени, часто при наличии влияний на другие органы (почки). Классическим препаратом с облигатным гепатотоксическим действием является парацетамол.
Основу токсического действия лекарственных веществ на печень составляют повреждения гепатоцитов. Механизмы, лежащие в основе гепатоцитотоксического действия лекарственных веществ (табл. 2), тесно связаны между собой, часто утяжеляют действие друг друга по типу «порочного круга».
Спектр клинических проявлений заболеваний печени, вызванных лекарствами, может быть чрезвычайно разнообразным, однако наиболее часто встречаются острые поражения по типу гепатита (приблизительно в 80% случаев). Хроническое ЛПП может быть самостоятельным заболеванием (например, при многолетнем приеме метилдофы), но обычно развивается как исход острого патологического процесса (при длительном поступлении лекарств или их комбинации).
Тяжесть течения лекарственно-индуцированных заболеваний печени варьирует от бессимптомного повышения уровня трансаминаз до развития фульминантной печеночной недостаточности (ФПН).
Помимо симптомов, характерных для заболеваний печени (желтуха, кожный зуд, «печеночные знаки», кровоточивость, увеличение печени и болезненность при ее пальпации), часто наблюдаются проявления общего характера (тошнота, абдоминальный дискомфорт, снижение аппетита, общая слабость, понижение трудоспособности). Хотя возможно развитие острой печеночной недостаточности, тем не менее в большинстве случаев лекарственные реакции – транзиторные и разрешаются самопроизвольно.
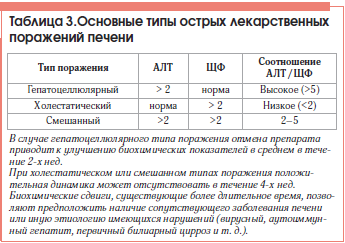
Латентный период при использовании гепатотоксичных дозозависимых препаратов, как правило, короткий (патологические проявления развиваются в пределах 48 ч от начала приема). В зависимости от степени повышения уровней аланинаминотрансферазы (АЛТ) и щелочной фосфатазы (ЩФ) острое повреждение печени классифицируют как гепатоцеллюлярное (цитолитическое), холестатическое или смешанное, сочетающее признаки холестаза и цитолиза (табл. 3).
Чаще, в 2/3 случаев, встречается гепатоцеллюлярный тип повреждения. Повышение активности АЛТ до 5 раз по сравнению с верхней границей нормы рассматривается как умеренная гиперферментемия; в 6–10 раз – как гиперферментемия средней степени, более чем в 10 раз – как высокая. При лекарственно-индуцированных заболеваниях печени повышение уровня АЛТ является наиболее чувствительным тестом ранней диагностики. При митохондриальных гепатоцитопатиях значительно повышается активность аспартатаминотрансферазы (АСТ). В зависимости от основного типа поражения печени клинические симптомы и изменения биохимических показателей могут варьировать в широких пределах.
Острый лекарственный гепатит разной степени тяжести, пожалуй, представляет собой наиболее часто встречающееся повреждение печени, вызванное лекарственными средствами. Как правило, он обусловлен реакциями идиосинкразии, риск развития лекарственного гепатита повышается при длительном и многократном применении препарата. В клинической картине в продромальном периоде преобладают диспепсические нарушения, астенический, аллергический синдромы. С развитием желтушного периода отмечаются потемнение мочи и осветление кала, выявляются увеличение и болезненность печени. Повышение аминотрансферазной активности и уровня ЩФ находится в прямой зависимости от цитолиза и распространения некроза печени. Увеличивается уровень γ-глобулинов в сыворотке. При отмене лекарственного препарата регресс клинической симптоматики происходит достаточно быстро. В ряде случаев лекарственный гепатит несет опасность ФПН, смертность при которой может достигать 70%. Острый лекарственный гепатит описан при назначении противотуберкулезных агентов (в особенности изониазида), аминогликозидов (стрептомицин, амикацин, рифампицин), гипотензивных препаратов (метилдофа, атенолол, метопролол, лабетолол, ацебутолол, эналаприл, верапамил), противогрибковых средств (кетоконазол, флуконазол), антиандрогенных препаратов (флутамид), такрина (обратимый ингибитор холинэстеразы, применяемый при болезни Альцгеймера), клоназепама (противосудорожное средство) [3, 4].
Стеатогепатит. Кортикостероиды, тамоксифен и эстрогены могут выступать в качестве «пусковых» факторов стеатогепатита у предрасположенных лиц, например, больных диабетом, ожирением центрального происхождения или гипертриглицеридемией. Лекарственно-индуцированный стеатогепатит обычно развивается на фоне длительной фармакотерапии (более 6 мес.) и, по-видимому, связан с кумуляцией препаратов. Острые жировые изменения печени могут вызывать тетрациклины, НПВС, а также кортикостероиды, вальпроевая кислота и противоопухолевые препараты. Особенностью стеатогепатита, вызванного некоторыми лекарственными средствами, является его продолжающееся прогрессирование после отмены препарата.
Хронический лекарственный гепатит могут вызывать также повторные назначения нитрофуранов при рецидивирующей мочевой инфекции, клометацин, фенофибрат (гиполипидемическое средство), изониазид (туберкулостатик), папаверин, миноциклин (антибиотик группы тетрациклинов) и дантролен (мышечный релаксант, применяется для устранения мышечных спазмов при церебральном параличе, рассеянном склерозе и травмах спинного мозга). Хронический лекарственный гепатит чаще развивается у лиц, хронически употребляющих алкоголь.
Острый холестаз описан при применении препаратов разных фармакологических групп, в т. ч. эстрогенов, анаболических стероидов, тамоксифена, нейролептиков (хлорпромазин), статинов, антибиотиков (эритромицин, оксипенициллины, фторхинолоны, амоксициллин/клавуланат), антиагрегантов (тиклопидин), антигистаминных (терфенадин) и противогрибковых средств (тербинафин), НПВП (нимесулид, ибупрофен), гипотензивных (ирберсартан) и антиаритмических препаратов (пропафенон) и др.
Изолированный гепатоцеллюлярный холестаз чаще наблюдается при применении половых гормонов и анаболических стероидов. Лекарственно-индуцированная холангиопатия (холестаз в мелких или междолевых протоках) может протекать остро и саморазрешаться после отмены препарата или, напротив, принимать затяжное течение, приводя к дуктопении, а иногда и билиарному циррозу.
Диагностика лекарственных поражений печени
Ранняя диагностика ЛПП представляет особую важность из-за высокого риска прогрессирования заболевания без отмены препарата. Возможность поражений такого рода учитывается при нарушении функции печени у пациентов, принимающих различные лекарственные препараты и препараты альтернативной медицины.
В связи с большим количеством малосимптомных лекарственно-ассоциированных заболеваний печени у больных, получающих гепатотоксичные лекарственные препараты, и при полипрагмазии целесообразно регулярно (не реже 1 р./2 нед., а при длительной терапии – 1 р./мес.) определять активность аминотрансфераз, ЩФ и уровень билирубина в сыворотке крови. Если активность трансаминаз повышена более чем в 3 раза, препарат отменяют. Альтернативой отмены препарата, а также при необходимости продолжения лечения гепатотоксичным препаратом, является снижение дозы гепатотоксиканта с приемом перорального гепатопротектора. Препаратом выбора в такой ситуации являются лекарства на основе силимарина (Легалон). Показание к немедленной отмене препарата – появление у больного лихорадки, сыпи или зуда.
Основу диагностики ЛПП составляет тщательно собранный анамнез о применяющихся лекарственных препаратах с оценкой длительности и дозы получаемых средств, выяснением возможности их приема в прошлом. Следует обязательно уточнить ближайший анамнез, узнать, не имел ли место прием биологических активных добавок к пище. Они формально не являются лекарственными препаратами, однако обычно позиционируются в качестве средств лечения широкого спектра заболеваний, в т. ч. и болезней печени, при этом субстанции, входящие в состав подобных средств, нередко обладают выраженными гепатотоксичными свойствами (табл. 4).
Диагноз поражений печени, ассоциированных с лекарственными средствами, является в большинстве случаев диагнозом исключения. Вариант диагностического алгоритма представлен в таблице 5.
С помощью биохимических и иммунологических исследований, ультрасонографии (а в некоторых случаях и других методов лучевой диагностики) устанавливаются заболевания печени иной этиологии. Но следует помнить, что ЛПП может накладываться на «классическое» заболевание печени и изменять его течение. Попытка повторного воздействия лекарственного вещества недопустима по этическим соображениям. Диагноз подтверждается, если клинические симптомы, изменения биохимических показателей и гистологические признаки поражения печени исчезают или уменьшаются после прекращения приема лекарства. Биопсия печени может быть показана при подозрении на предшествующую патологию печени или при отсутствии нормализации биохимических показателей после отмены лекарственного препарата. Специфических гистологических изменений для ЛПП нет. Нередко обнаруживаются гранулемы, значительная примесь эозинофилов в воспалительном инфильтрате, четкая зона разграничения между участком некроза и непораженной паренхимы. При клинико-морфологических сопоставлениях обращает на себя внимание несоответствие выраженности и объема морфологических изменений с общим относительно удовлетворительным состоянием пациента и умеренными сдвигами показателей печеночных тестов.
Лечение лекарственных повреждений печени
Первым шагом в лечении лекарственно-ассоциированных заболеваний печени должна быть отмена лекарственного средства. В большинстве случаев отмена «виновного» препарата достаточно быстро приводит к существенному улучшению клинико-лабораторных данных.
Но в практической работе это подчас очень сложная для врача задача, например, при проведении химиотерапии у онкологических больных, комплексного противотуберкулезного лечения или лечения нервно-психических заболеваний, болезней суставов, сердца и т. д. Кроме того, многокомпонентная терапия, представляющая собой комплекс потенциально гепатотоксических субстанций, нередко не позволяет конкретизировать вещество, вызвавшее патологическую реакцию.
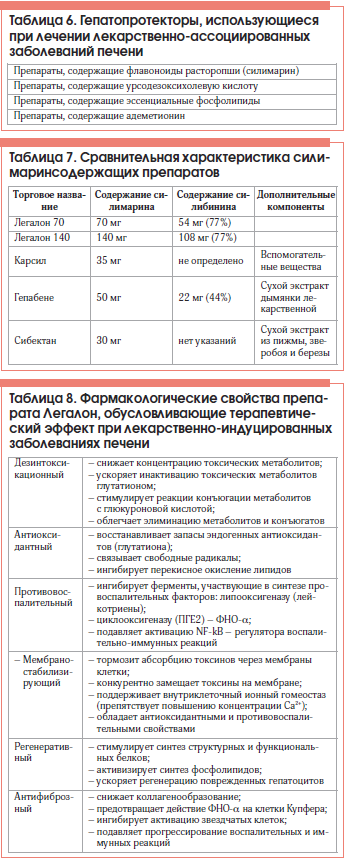
В случае назначения врачом препарата с заведомо известным гепатотоксичным действием (парацетамол, химиотерапевтические средства) или повторного назначения курса медикаментозного лечения, при котором ранее отмечались отрицательные биохимические изменения печеночных проб, с первого дня лечения в терапию включают гепатозащитные средства (флавоноиды расторопши) (табл. 6).
В некоторых случаях предупредить ЛПП можно путем коррекции доз применяемых лекарственных средств. Например, у лиц, хронически употребляющих алкоголь, доза парацетамола не должна превышать 2 г/сут. При реакциях гиперчувствительности следует избегать препаратов, способных вызывать перекрестные аллергические реакции, т. е. представителей той же химической группы, например, фенотиазинов, трициклических антидепрессантов, галогенированных анестетиков и т. д.
Результаты многочисленных экспериментальных и клинических исследований демонстрируют терапевтический эффект при лекарственно-ассоциированных заболеваниях печени некоторых препаратов из группы гепатопротекторов.
Само понятие «гепатопротекторы» по определению является нестрогим и достаточно произвольно трактуется разными специалистами. В наиболее распространенном понимании это класс препаратов, которые независимо от механизма действия повышают функциональную способность клеток печени к синтезу, дезинтоксикации и выведению различных биологических продуктов, поддерживают устойчивость гепатоцитов к различным патогенным воздействиям [5]. Цели назначения гепатопротекторов при лекарственно-индуцированных заболеваниях печени – восстановление и/или поддержание гомеостаза печеночных клеток.
В клинической практике прежних лет в качестве гепатопротекторов применялись самые разные препараты, многие из которых оказались малоэффективными и вышли из употребления. В настоящее время при лекарственно-ассоциированных заболеваниях печени преимущественно используются лекарства, представленные в таблице 6.
Основные требования к «идеальному» гепатопротектору были сформулированы R. Preisig:
– достаточно полная абсорбция;
– наличие эффекта первого прохождения через печень;
– выраженная способность связывать или предупреждать образование высокоактивных повреждающих соединений;
– возможность уменьшать чрезмерно выраженное воспаление;
– подавление фиброгенеза;
– стимуляция регенерации печени;
– естественный метаболизм при патологии печени;
– экстенсивная энтерогепатическая циркуляция;
– отсутствие токсичности.
В практике терапевта, имеющего чаще дело с проявлениями умеренной гепатотоксичности медикаментов, целесообразно использовать не инфузионные, а пероральные формы гепатопротекторов, не требующие пребывания пациентов даже в условиях дневного стационара. Такому условию лучше всего отвечает оригинальный препарат на основе расторопши, содержащие максимальное количество силимарина. Силимарин – общее название химически связанных изомеров флавонолигнана из плодов расторопши. Основными биофлавоноидами в силимарине являются: силибинин, силидианин, силикристин, изосилибинин, среди которых силибинин обладает наибольшей биологической активностью. Полный спект действий силимарина на примере оригинального препарата Легалон отражен в таблице 8. Многочисленные исследования доказали, что силибинин способствует значительному повышению содержания восстановленного глутатиона в печени, тем самым повышая защиту органа от окислительного стресса, поддерживая нормальную дезинтоксикационную функцию печени. Гепатопротективные свойства силимарина (силибинина) связаны не только с восстановлением собственных антиоксидантных систем печени. Силимарин и сам является антиоксидантом благодаря наличию в молекуле фенольной структуры. Силибинин связывает свободные радикалы в гепатоцитах и превращает их в менее агрессивные соединения. Тем самым прерывается процесс перекисного окисления липидов (ПОЛ) и не происходит дальнейшего разрушения клеточных структур. При этом он тормозит как образование малонового диальдегида – маркера оксидантного стресса, так и предотвращает действие ФНО-α на активацию реактивных форм кислорода, что также приводит к прерыванию процесса ПОЛ. Антиоксидантное действие силимарина и торможение реакций ПОЛ отчетливо продемонстрировано in vitro. Флавоноиды расторопши проявляют в 10 раз более высокую антиоксидантную активность, чем токоферол.
Механизм противовоспалительного действия силибинина связан с его способностью ингибировать липооксигеназный путь метаболизма арахидоновой кислоты с подавлением синтеза активных медиаторов воспаления, особенно лейкотриенов В-4 в купферовских клетках. В большом количестве экспериментов была показана способность силимарина подавлять активацию NF-kB в клеточных культурах. NF-kB – ключевой регулятор воспалительных и иммунных реакций, который, связываясь с ДНК, вызывает экспрессию генов.
Важной направленностью метаболического действия флавоноидов расторопши является способность активизировать синтез белков и фосфолипидов и поддерживать процесс регенерации гепатoцитов. Силибинин стимулирует в гепатоцитах активность ядерной РНК-полимеразы А, форсирует транскрипцию и скорость синтеза РНК, что, в свою очередь, приводит к увеличению количества рибосом и к активации биосинтеза структурных и функциональных белков.
Сравнительная характеристика силимаринсодержащих препаратов представлена в таблице 7.
Гепатопротектор Легалон, получаемый из плодов расторопши, включает максимальное количество силимарина и силибинина благодаря запатентованной технологии производства увеличения концентрации силибинина в лекарственном субстрате. Это позволяет достигнуть более высокой по сравнению с аналогичными препаратами биодоступности, т. е. удовлетворяет большинству требований, предъявляемых к гепатопротекторам.
При приеме внутрь препарат Легалон быстро растворяется и поступает в кишечник. После всасывания в кишке через систему воротной вены 85% силибинина через 45 мин поступает в печень и избирательно распределяется в гепатоцитах. В печени силимарин метаболизируется путем конъюгации, не образует активных метаболитов. 80% активного вещества при первом прохождении через печень выделяется с желчью в соединении с глюкуронидами и сульфатами. Вследствие деконъюгации в кишечнике до 40% силимарина, выделившегося с желчью, вновь реабсорбируется и вступает в энтерогепатическую циркуляцию. Максимальная концентрация в желчи в 100 раз выше, чем в плазме. Концентрация силибинина после многократного приема стабилизируется, и препарат в организме не накапливается.
Регенеративный механизм действия Легалона обусловлен возможностью образования комплекса со стероидными цитоплазматическими рецепторами и транспортируется внутрь ядра клетки, где активирует РНК-полимеразу А. При этом силибинин не оказывает влияния на скорость редупликации и транскрипции в измененных клетках с максимальным уровнем синтеза ДНК, что исключает возможность его пролиферативного действия.
Эксперты FDA 1 и EMEA 2 одобрили применение препарата Легалон в качестве гепатопротективного средства с доказанной способностью восстанавливать дезинтоксикационную функцию печени (табл. 8).
Легалоном следует сопровождать лекарственную терапию с первых дней лечения, т. к., по данным многочисленных исследований, более ранний старт гепатопротективной защиты значительно снижает риск хронизации заболевания.
Препарат целесообразно применять у больных с ЛПП с клиническими и биохимическими признаками активности профилактическими курсами при необходимости длительного приема гепатотоксичных препаратов (например, цитостатиков, НПВП, антиаритмических средств, антидепрессантов, контрацептивов и т. д.), при вынужденной полипрагмазии (особая группа риска – женщины после 40 лет). Лекарственную терапию пациентам с указанием в анамнезе на диффузные заболевания печени любой этиологии или страдающим алкогольной и никотиновой зависимостью следует также проводить в сочетании с приемом Легалона. Работникам вредных химических производств рекомендуется профилактический прием препарата.
Способы применения:
1. При ЛПП с умеренно выраженным цитолитическим синдромом: по 70 мг 3 р./сут в течение 3–4 мес.
2. При тяжелых ЛПП: 140 мг 3 р./сут 3–4 нед., с переходом на поддерживающие дозы 70 мг 3 р./сут 3–4 мес.
3. При хронических интоксикациях печени (лекарствами, промышленными, бытовыми гепатотоксичными соединениями): по 70 мг 3 р./сут курсами по 3–4 мес. 2–3 р./год.
4. При необходимости медикаментозной терапии пациентам с диффузными заболеваниями печени любой этиологии: 140 мг 3 раза на время проведения лечения и далее по 70 мг в течение 3–4 мес.
5. Для профилактики ЛПП работникам вредных производств: по 70 мг длительно.
Лечение ЛПП остается традиционно трудной проблемой для практических врачей. Отмена гепатотоксичного препарата зачастую невозможна без создания непосредственной или отсроченной угрозы для жизни пациента, либо без существенного ухудшения качества его жизни. Вместе с тем широко известные данные о способности ткани печени к регенерации позволяют достаточно оптимистично оценивать перспективы и потенциальные возможности патогенетической терапии лекарственно-индуцированных повреждений печени гепатопротекторами.
Заключение
В печени происходит метаболизм большинства лекарственных препаратов. При заболеваниях печени любой этиологии, при длительном применении препаратов, полипрагмазии нарушается ее способность метаболизировать лекарственные средства, поэтому при их назначении в обычных дозировках могут возникать неожиданные токсические реакции.
Возможность токсических эффектов лекарственных препаратов всегда следует учитывать при дифференциальной диагностике печеночной недостаточности, желтухи, повышении уровня трансаминаз. К изолированному повышению маркеров цитолиза на фоне приема лекарств необходимо относиться с большой настороженностью, т. к. это может свидетельствовать о развитии лекарственной патологии печени.
Выявление лекарственных гепатитов по-прежнему остается одной из самых трудных задач медицины. Диагноз устанавливается редко и, как правило, на стадии желтухи или гепатомегалии. Спектр клинических проявлений заболеваний печени, вызванных лекарственными веществами, чрезвычайно разнообразен, эти проявления часто имеют сходство с «классическими» формами печеночных болезней. Основу диагностики составляет тщательно собранный анамнез о применяющихся лекарственных средствах.
Следует иметь в виду (в связи с большим количеством малосимптомных ЛПП), что у больных, получающих потенциально гепатотоксичные лекарственные препараты, целесообразно регулярно определять активность аминотрансфераз, ЩФ и уровень билирубина в сыворотке крови.
Для ускоренного восстановления структуры и функции печени используются гепатопротективные средства. Для амбулаторно-поликлинического звена целесообразно использовать пероральные формы медикаментов на основе силимарина с первого дня лекарственной терапии. Препаратом выбора из силимаринсодержащих гепатопротекторов является оригинальный гепатопротектор Легалон.
1 Управление по контролю за качеством пищевых продуктов и ле-
карственных препаратов (FDA, Food and Drug Administration) – пра-
вительственное агенство, подчиненное Министерству здравоохра-
нения США.
2 Европейское агентство лекарственных средств (EMEA, European
Medicines Agency) – агентство по оценке лекарственных препара-
тов на их соответствие требованиям, изложенным в Европейской
фармакопее.
Источник