- Как лечить опрелости у лежачих больных?
- Причины опрелости у лежачих больных
- Симптомы и этапы развития
- Лечение опрелостей
- Лечение первой стадии
- Лечение второй стадии
- Лечение третьей стадии
- Народные средства
- Профилактика опрелостей
- Паховая эпидермофития — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы паховой эпидермофитии
- Патогенез паховой эпидермофитии
- Классификация и стадии развития паховой эпидермофитии
- Осложнения паховой эпидермофитии
- Диагностика паховой эпидермофитии
- Лечение паховой эпидермофитии
- Прогноз. Профилактика
Как лечить опрелости у лежачих больных?

Причины опрелости у лежачих больных
На возникновение поражения влияет ряд факторов, среди которых:
- Лишний вес – в складках кожи зоны опрелостей возникают чаще всего;
- Аллергия;
- Неправильный температурный режим. Родственникам, ухаживающим за лежачим больным, важно поддерживать оптимальные условия, не перегревать комнату и постоянно проветривать помещения;
- Повышенное значение уровня сахара в крови;
- Отсутствие или недостаточность гигиенических процедур;
- Энурез. Многие тяжелобольные пациенты не способны контролировать естественные отправления организма;
- Повышенная потливость;
- Натертости от постельного или нательного белья.
Для лежачего больного важно подобрать удобную одежду по размеру, каждая натирающая резинка или складка может стать причиной довольно серьезного повреждения кожного покрова.
Наиболее распространено появление опрелостей на следующих участках, на которые следует обратить повышенное внимание:
- Под грудью у женщин;
- В паховой зоне;
- В складках в районе живота и под ним;
- В копчиковой и ягодичной зоне;
- На шее и под подбородком;
- В зоне подмышек;
- За ушами;
- На ладонях и между пальцами ног.
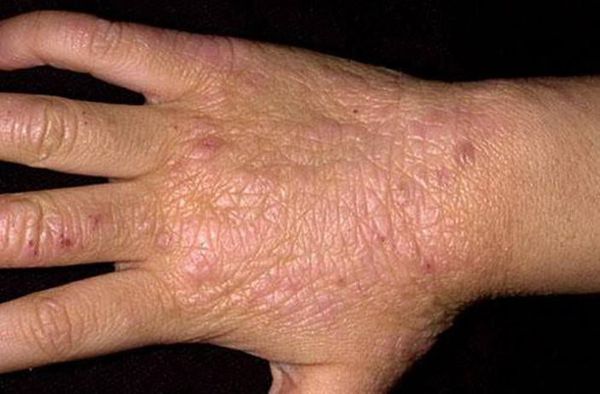
Симптомы и этапы развития
Диагностировать опрелости на коже несложно. В общем случае наблюдаются следующие симптомы:
- Покраснение зоны поражения;
- Отек и повышенное увлажнение;
- Зуд и жжение;
- Боль от сопревшей кожи.
Симптоматика развивается стремительно от появления эритемы (интенсивного покраснения, связанного с расширением сосудов) до возникновения трещин и эрозий. Специалисты выделяются следующие стадии развития опрелостей:
- Возникает покраснение, зуд, появляются первые повреждения кожи;
- Появление язв;
- Развитие незаживающих ран, при этом площадь поражения постоянно увеличивается, возникает неприятный запах.
Лечение опрелостей

Лечение первой стадии
В этом случае лечение сводится к следующему:
- Требуется постоянно очищать кожу больного;
- Проводить воздушные ванны;
- Сбалансировать рацион питания для снижения потоотделения. Вся потребляемая еда и напитки не должны быть горячими;
- Проводить лечение сопутствующих и хронических болезней для улучшения общего состояния больного.
Для ухода за зонами опрелости необходимо использовать мазь на основе цинка и детскую присыпку. Хороших результатов можно добиться путем прогревания лампой Минина. Она подсушит проблемный участок кожи, улучшит кровообращение.
Лечение второй стадии
На этом этапе необходимо подключить медикаментозные препараты. Лечение сводится к следующему:
- Для уменьшения воспаления применяются препараты антисептического действия, это может быть салициловая кислота или фурацилин;
- Для улучшения состояния дермы и активизации регенерационных процессов следует применять мази с содержанием витаминов группы B, например, Декспантенол;
- Препараты антигистаминного типа помогут снять зуд.
Лечение третьей стадии
Лечение запущенных опрелостей должно координироваться врачом. Ухаживающим родственникам необходимо тщательно следовать всем предписаниям. Для снижения воспалительного процесса, и предотвращения развития инфекции часто используются примочки из жидкости Бурова. Точный состав и концентрация раствора определяется врачом.
Народные средства
Для избавления от опрелостей зачастую применяются и народные средства. Однако их использование важно согласовать с лечащим врачом. Для антисептического эффекта и снятия воспаления применяются отвары на основе коры дуба. В этих же целях используется череда, ромашка, крапива. Травяными настоями рекомендуется протирать пораженные участки дважды в сутки. Для быстрого ранозаживления используются масла, а также настойка календулы. Масло перед нанесением во избежание инфицирования необходимо предварительно прокипятить и остудить.
Профилактика опрелостей
Значительно легче предотвратить развитие опрелостей, чем избавится от них. Профилактические меры при уходе за лежачим больным сводятся к ряду мероприятий:
- Водные процедуры необходимо проводить ежедневно, как и воздушные ванны;
- Не забывайте о физической активности. Даже если пациент парализован частично или полностью, необходимо временами переворачивать его, разминать тело;
- Контролируйте состояние белья, как нательного, так и постельного, оно всегда должно быть в сухом состоянии и своевременно меняться;
- Если больной носит подгузник, его необходимо своевременно менять.
В начале развития опрелости хорошо поддаются лечению. При качественном уходе от поражения удастся избавиться в короткие сроки. Помните, как бы ни было сложно ежедневно ухаживать за лежачим больным, пренебрегать проведением ежедневных гигиенических процедур ни в коем случае нельзя. Грамотный правильный уход – залог комфортной жизни пациента без дополнительных осложнений.
Сотрудники компании «Сиделка 24» знают все особенности и тонкости ухода за лежачими больными, чтобы избежать у них появление пролежней и опрелостей.
Источник
Паховая эпидермофития — симптомы и лечение
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 38 лет.
Определение болезни. Причины заболевания
Паховая эпидермофития — грибковое заболевание кожи, характеризующееся зудом и сыпью в области крупных складок кожи, преимущественно паховых.
В отечественной дерматологии паховая эпидермофития (epidermophytia inguinalis, eczema marginatum) выделена в отдельное заболевание, причиной которого является инфицирование паразитарным грибом Epidermophyton floccosum. В мировой дерматологии этот термин не применяется, так как поражение паховых и других складок тела чаще вызывают другие патогенные грибы, такие как Trichophyton rubrum, Trichophyton tonsurans и Trichophyton mentagrophytes. Поэтому в практике применяется термин «микоз крупных складок тела» (Tinea cruris) [1] .
Пути инфицирования:
- Прямой — передача возбудителя непосредственно от носителя или больного при тесном телесном контакте.
- Непрямой — более частый путь заражения через различные предметы, на которых находятся чешуйки кожи с патогенными грибами (простыни, деревянные скамьи, одежда, полотенца, сидения унитазов, лежаки на пляжах, медицинский инструментарий).
- Аутоинокуляция — перенос возбудителя из очагов поражения на руках или ногах.
Факторы риска:
- повышенная температура и влажность (поэтому пик заболеваемости приходится на лето и пребывание в тропическом и субтропическом климате);
- плотно прилегающая к телу одежда;
- ряд хронических заболеваний, таких как сахарный диабет, лимфома, синдром Кушинга;
- гипергидроз (повышенная потливость);
- ожирение;
- иммунодефицит (например, ВИЧ-инфекция);
- семейная и генетическая предрасположенность [2] .
Паховая эпидермофития является распространённым заболеванием. Например, США пациенты с этой патологией составляют до 10-20 % всех посещений дерматологов [3] . Мужчины болеют в три раза чаще, чем женщины. Наиболее часто заболевание отмечается у военнослужащих, заключённых и спортсменов. Заболевание в более редких случаях может встречаться и у детей, особенно страдающих ожирением [4] .
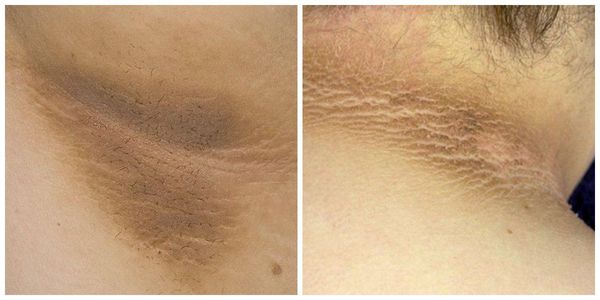
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
- Острое начало заболевания с переходом в вялотекущий хронический процесс в случае отсутствия лечения.
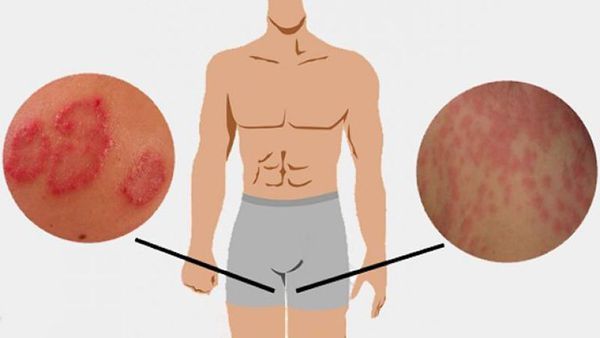
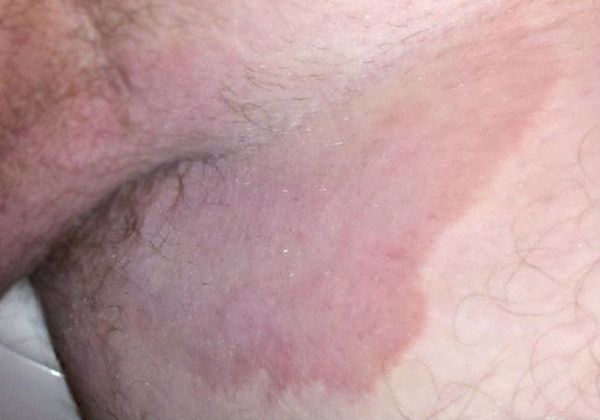
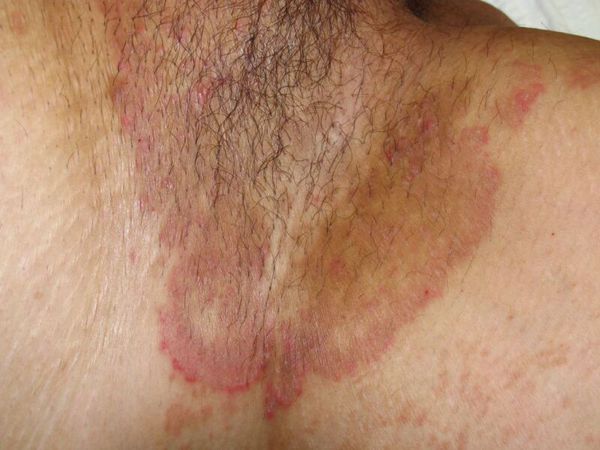
- Появление симметрично расположенных розово-красных пятен, резко ограниченных от здоровой кожи, с шелушащейся поверхностью. Вследствие быстрого периферического роста формируются обширные очаги до 10-15 см в диаметре.
- Формирование кольцевидных или гирляндообразных очагов с периферическим сливным или прерывистым отёчным валиком красного цвета, состоящим из папул, пустул, везикул, чешуек и с центральной зоной видимо здоровой кожи [7] .
- Локализация сыпи в области паховых складок и внутренней поверхности бёдер, причём мошонка у мужчин нередко вовлекается в процесс, а поражения кожи полового члена не наблюдается. Реже высыпания могут локализоваться в подмышечной области, промежности, межъягодичной складке и в складках под молочными железами.
- У части больных могут появляться дополнительные очаги поражения за пределами основного очага — так называемые отсевы.
- Примерно у половины больных имеется микоз стоп.
- Зуд и болезненность в очагах поражения, которая усиливается при ходьбе.
Патогенез паховой эпидермофитии
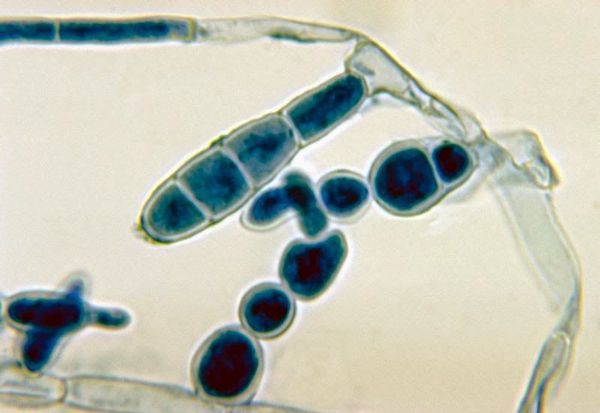
При наличии благоприятных условий патогенный гриб внедряется в кожу и начинает размножаться. Важное значение придаётся продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
После внедрения гриб прорастает в виде ветвистого мицелия. Если скорость отшелушивания (десквамации) эпителия невелика, мицелий гриба распространяется далее по прилегающим участкам кожи. В противном случае происходит либо самопроизвольное выздоровление, либо бессимптомное носительство. Решающим моментом является состояние местной иммунной защиты (макрофагов, Т-клеток, секреции и ммуноглобулина A ) [5] .
Дерматофиты (грибки) содержат молекулы углеводной стенки (β-глюкан). Эти молекулы распознаются рецепторами, такими как Dectin-1 и Dectin-2, которые активируют сходные рецепторы 2 и 4 (TLR-2 и TLR-4) и запускают механизм иммунной защиты [6] .
Определённую роль имеют ненасыщенный трансферрин плазмы (подавляет дерматофиты, связывая их ветвящиеся тонкие трубочки ), комплемент, опсонизирующие антитела (распознают чужие молекулы) и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа. В результате образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной зоной, где кожа выглядит здоровой, так как здесь процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации заболевания не существует. Международная классификация болезней 10-го пересмотра (МКБ-10) в российской редакции определяет заболевание как «эпидермофития паховая», код — В35.6. В оригинальной редакции болезнь называется Tinea inguinalis (Tinea cruris) — микоз складок.
В развитии заболевания можно выделить несколько стадий:
- Инкубационный (скрытый) период — от момента инфицирования до появления клинических симптомов. Длится в среднем около 2-3 недель;
- Стадия активных клинических проявлений различной интенсивности. Продолжается от нескольких недель до нескольких месяцев.
В дальнейшем патологический процесс может развиваться по различным сценариям:
- Переход в хроническую форму с частыми рецидивами заболевания — наиболее частый вариант.
- Самопроизвольное излечение — наступает в редких случаях.
- Бессимптомное носительство — может наблюдаться изначально и без стадии клинических проявлений. Представляет опасность в эпидемиологическом плане [8] .
Без лечения заболевание может продолжаться годами, обостряясь летом или во время пребывания в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Частым осложнением хронической формы паховой эпидермофитии является лихенизация ( утолщение кожи, усиление её рисунка и нарушение пигментации) , возникающая от расчёсов при сильном зуде. Процесс напоминает ограниченный атопический дерматит [8] .
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Применение для лечения препаратов, содержащих стероиды, приводит к появлению так называемого микоза инкогнито, при котором клиническая картина заболевания может кардинально меняться и становиться атипичной [9] . Кроме того, длительное применение этих препаратов может привести к атрофии кожи в очагах поражения и инфицированию пиококками.
Диагностика паховой эпидермофитии
Диагностика паховой эпидермофитии основывается на данных анамнеза, клинической картины и результатах лабораторных и инструментальных исследований [10] .
- Наиболее распространенным и общепринятым методом диагностики является микроскопическое исследование нативного препарата чешуек кожи с очагов поражения, обработанных 10-15 % раствором едкой щёлочи (КОН). С помощью этого исследования можно выявить мицелий и споры гриба [11] . Данный метод позволяет быстро подтвердить диагноз, недостатком является невысокая чувствительность (ложноотрицательный результат наблюдается в 15 % случаев).
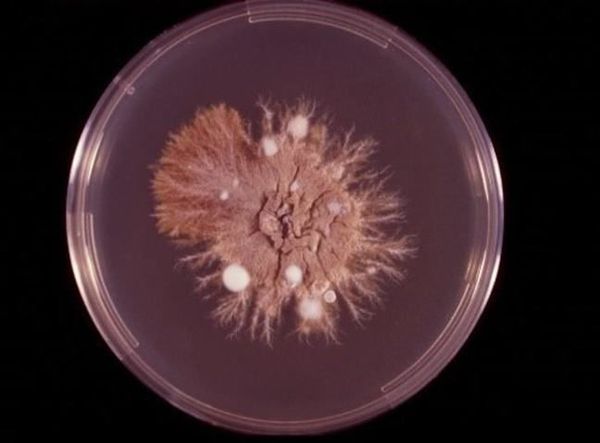
- Культуральное исследование с посевом материала из очагов поражения на специальную среду Сабуро. Позволяет определить вид возбудителя и его чувствительность к антимикотическим препаратам. Недостатком метода является длительность исследования (от 3 до 6 недель).
- В последнее время для диагностики паховой эпидермофитии стал применяться метод определения ДНК возбудителя с помощью полимеразной цепной реакции (ПЦР) [12] . Это самый перспективный метод диагностики, но основным недостатком является дороговизна исследования и наличие специализированной лаборатории.
- В затруднительных случаях может применяться биопсия с очагов поражения с последующим гистологическим исследованием.
- Осмотр лампой Вуда позволяет отдифференцировать паховую эпидермофитию от эритразмы, при которой отмечается кораллово-розовое свечение очагов.
Во всех случаях диагноз заболевания должен быть подтверждён лабораторными методами исследования.
Паховую эпидермофитию следует отличать от следующих заболеваний:
- Эритразма — хронически протекающее заболевание кожи, вызванное бактерией Corynebacterium minutissimum.
- Опрелости (интертриго, интертригинозный дерматит) — дерматит от механического раздражения кожи за счёт трения соприкасающихся складок тела.
- Стрептококковое интертриго — серозно-гнойное воспаление кожи с образованием пузырей, развивающееся в складках кожи. Ч асто возникает у детей и взрослых с ожирением.
- Ограниченный нейродермит — поражение кожи нейроаллергического типа с развитием очагов высыпаний и выраженным зудом , который может проявляться в пахово-бедренных складках, на внутренней поверхности бёдер, на коже мошонки.
- Кандидоз складок — поверхностное поражение кожи, вызванное грибками рода Candida. Чаще возникает у больных с сахарным диабетом.
- Чёрный акантоз — гиперпигментация кожных покровов. С вязан с ожирением.
- Гистиоцитоз Х у детей — генетически обусловленное заболевание, которое характеризуется образованием специфических клеточных гранулём в различных органах и тканях. Часто проявляется кожными высыпаниями.
- Аллергический дерматит крупных складок. Возникает вследствие аллергии кожи к различным веществам, содержащимся в нижнем белье, одежде, дезодорантах, туалетном мыле, медикаментах.
- Инверсионный псориаз складок.
- Себорейный дерматит при его локализации в складках кожи.
- Доброкачественная семейная хроническая пузырчатка Гужеро — Хейли — Хейли. Это наследственный буллёзный дерматоз [8] .
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
- Этиотропное лечение — п рименение средств, направленных на устранение причины болезни : фунгистатических (подавляющих жизнедеятельность гриба) и фунгицидных (уничтожающих грибы).
- Патогенетическое лечение — м ероприятия, направленные на устранение факторов, способствующих развитию заболевания или возникающих в процессе течения болезни.
- Симптоматическое лечение — применение препаратов, влияющих на объективные и субъективные симптомы заболевания [8] .
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов. Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий более сильным фунгицидным действием против различных видов дерматофитов, чем тербинафин. Применяется в форме 1 % крема один раз в день в течение 1-2 недель. Одобрен US Food and Drug Administration ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки [14] :
- ихтиол, раствор 5-10 % — 2-3 раза в сутки наружно в течение 1-2 дней;
- бриллиантовый зеленый, водный раствор 1 % — 1-2 раза в сутки наружно в течение 1-2 дней;
- фукорцин, раствор — 1-2 раза в сутки наружно в течение 2-3 дней;
В последующем назначают пасты и мази, содержащие противогрибковые и глюкокортикостероидные лекарственные средства:
- миконазол + мазипредон — 2 раза в сутки наружно в течение 7-10 дней;
- изоконазол нитрат + дифлукортолон валерат — 2 раза в сутки наружно в течение 7-10 дней;
- клотримазол + бетаметазон, крем — 2 раза в сутки наружно в течение 7-10 дней.
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты [14] :
- ихтиол, раствор 5-10 % — 2-3 раза в сутки наружно в течение 2-3 дней;
- натамицин + неомицин + гидрокортизон, крем — 2 раза в сутки наружно в течение 3-5 дней;
- бетаметазон дипропионат + гентамицина сульфат + клотримазол, мазь, крем — 2 раза в сутки наружно в течение 3-5 дней.
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
- итраконазол 100 мг — 1 раз в сутки в течение 14 дней;
- тербинафин 250 мг — 1 раз в сутки в течение 2-3 недель.
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Важным моментом является борьба с потливостью, которая способствует возникновению рецидивов. Уменьшение гипергидроза достигается ежедневным обмыванием кожи складок прохладной водой или обтиранием влажным полотенцем с последующим тщательным высушиванием. Помимо этого, рекомендуется обтирать кожу 2 % салициловым или 1 % таниновым спиртом с последующей присыпкой 10 % борной пудрой, амиказолом, певарилом, батрафеном, толмиценом [8] .
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения необходимо исключить все факторы риска и соблюдать профилактические меры:
- не пользоваться чужим постельным бельём, полотенцами, мочалками;
- при посещении бассейнов, саун, бань, пляжей использовать простыни, подкладки и др.;
- при посещении общественных туалетов применять специальные накладки на сидения унитазов;
- бороться с ожирением и потливостью;
- стараться не носить тесную и облегающую одежду;
- после купания тщательно высушивать область паха полотенцем или феном;
- при первых признаках заболевания обращаться к врачу [15] .
Источник