НЕЙРОФИБРОМАТОЗ I ТИПА. Проблемы диагностики и лечения
Каковы диагностические критерии нейрофиброматоза? Что является особенностью нейрофиброматоза и затрудняет диагностику? На чем основывается терапия нейрофиброматоза? Нейрофиброматоз I типа (классический, периферический, собственно болезнь Реклингха
Каковы диагностические критерии нейрофиброматоза?
Что является особенностью нейрофиброматоза и затрудняет диагностику?
На чем основывается терапия нейрофиброматоза?
Заболевание характеризуется выраженным клиническим полиморфизмом, прогрессирующим течением, полиорганностью поражений и высокой частотой осложнений, в том числе приводящих к летальному исходу (развитие сердечно-легочной недостаточности вследствие выраженных скелетных аномалий, злокачественное перерождение нейрофибром и др.).
Механизм развития клинических проявлений неизвестен. Существует предположение, что ген «нф 1» входит в группу генов, подавляющих рост опухолей. Снижение или отсутствие выработки продукта гена — нейрофибромина приводит к диспластической или неопластической пролиферации клеток.
Клиническая диагностика нейрофиброматоза I типа основывается на обнаружении диагностических критериев, рекомендованных Международным комитетом экспертов по нейрофиброматозу. Диагноз может быть поставлен при наличии у больного по крайней мере двух из перечисленных ниже признаков: не менее пяти пятен цвета «кофе с молоком» диаметром более 5 мм у детей препубертатного возраста и не менее шести таких пятен диаметром более 15 мм в постпубертатном периоде; две и более нейрофибромы любого типа или одна плексиформная нейрофиброма; множественные мелкие пигментные пятна типа веснушек, локализованные в крупных кожных складках (подмышечных и/или паховых); глиома зрительного нерва; два и более узелков Лиша на радужной оболочке, обнаруживаемых при исследовании с помощью щелевой лампы; дисплазия крыла клиновидной кости или врожденное истончение кортикального слоя длинных трубчатых костей с наличием псевдоартроза или без него; наличие у родственников первой степени родства нейрофиброматоза I типа по тем же критериям.
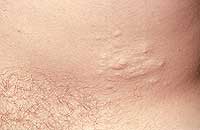
 |
| Рисунок 1. Множественные нейрофибромы |
Особенностью заболевания является специфическая последовательность проявления симптомов в зависимости от возраста пациента, что затрудняет клиническую диагностику нейрофиброматоза I типа в раннем детском возрасте. Таким образом, с рождения или первых лет жизни могут существовать лишь некоторые признаки нейрофиброматоза I типа, такие как крупные пигментные пятна, плексиформные нейрофибромы, скелетные дисплазии. Другие симптомы могут проявиться значительно позднее (к 5–15 годам). При этом степень выраженности клинических проявлений, течение и быстрота прогрессирования нейрофиброматоза I типа у разных больных неодинаковы и колеблются в широких пределах. В настоящее время не установлено, чем обусловлены такие различия.
Нейрофибромы (дермальные, гиподермальные, плексиформные) представляют собой наиболее выраженное проявление болезни Реклингхаузена, их количество иногда достигает нескольких тысяч; плексиформные нейрофибромы могут быть гигантскими, массой более 10 кг. Эти косметические дефекты, как правило, больше всего беспокоят пациентов, даже имеющих системные заболевания. Кроме того, нейрофибромы, особенно плексиформные, связаны с повышенным риском озлокачествления (в 20% случаев, по нашим данным). При локализации в средостении, в брюшной полости, в глазнице они приводят к нарушению функций прилегающих органов. Например, в сентябре 2000 года в отделении наследственных заболеваний кожи ЦНИКВИ был консультирован больной мальчик 8 лет, прибывший из Брянской области в Москву для оперативного лечения по жизненным показаниям; гигантская плексиформная нейрофиброма располагалась в верхнем средостении, деформировала нижнюю 1/3 шеи и являлась причиной затрудненного дыхания и пароксизмальной тахиаритмии.
О развитии нейрофибром известно немногое. Время от времени растет их количество и размеры в ответ на различные стимулы, среди которых ведущее место занимают гормональная перестройка организма: пубертатный возраст, период беременности или после родов, а также перенесенные травмы или тяжелые соматические заболевания. С расширением спектра предлагаемых коммерческих медицинских и косметических услуг значительно увеличилось число обращений больных, указывающих на появление новых опухолей (нейрофибром, неврином, шванном) после ятрогенных вмешательств. Речь идет об удалении опухолей с диагностической или лечебной целью различными методами, в том числе с помощью хирургического иссечения. К ятрогенным осложнениям также приводит назначение физиотерапевтических процедур при лечении различных соматических заболеваний, коррекции скелетных нарушений (всевозможных видов сколиоза, переломов) и нервно-мышечных расстройств (очень часто массаж по различным поводам назначается детям грудного возраста, когда диагностика нейрофиброматоза I типа зачастую невозможна из-за недостаточности клинических проявлений). Но часто заболевание прогрессирует и на фоне кажущегося благополучия. Положение осложняется тем, что у врачей нет возможностей приостановить развитие болезни.
Основной задачей научных исследований представляется разработка методов патогенетического лечения нейрофиброматоза I типа, позволяющих сдерживать появление новых и рост уже имеющихся опухолей, а также предотвращать развитие осложнений.
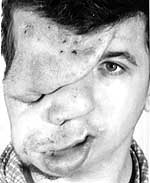 |
| Рисунок 2. Плексиформная нейрофиброма |
В настоящее время для лечения этого заболевания как за рубежом, так и в России используются методы симптоматической терапии, как, например, хирургическое удаление опухолей, коррекция кифосколиоза или лучевая терапия нейрофибром внутренних органов. Кроме того, ученые на Западе сконцентрировались на возможности этиологического лечения, то есть генной инженерии. Особенно далеко это направление продвинулось со времени открытия мутантного гена и расшифровки его первичного продукта — нейрофибромина в 1990 году; на научные изыскания, связанные с этой проблемой, ежегодно выделяются огромные средства.
Первая попытка патогенетического подхода к лечению была сделана V. Riccardi в 1987 г., когда он предложил длительное использование кетотифена (в дозе 2-4 мг в течение 1,5-3 лет) для стабилизации мембран тучных клеток, полагая, что именно дегрануляция этих клеток стимулирует рост опухолей. Однако лечение одним кетотифеном не принесло желаемых результатов: уменьшались субъективные ощущения болезненности и зуда в области нейрофибром, но какого-либо влияния на рост опухолей отмечено не было. Кроме того, при продолжительном приеме препарата наблюдалось снижение количества иммунокомпетентных клеток в периферической крови и ухудшение показателей иммунитета. Существуют различные точки зрения на роль тканевых базофилов в развитии нейрофибром. По мнению некоторых авторов, тучные клетки представляют собой эффекторные клетки противоопухолевого иммунитета. С помощью обычной и электронной микроскопии было показано, что большое количество тканевых базофилов с их активной внеклеточной дегрануляцией наблюдается только на ранней стадии развития нейрофибром. На поздней же стадии, при длительности существования нейрофибром не менее пяти лет, в клеточном матриксе опухолей тучных клеток значительно меньше, дегрануляция их преимущественно внутриклеточная и не сопровождается разрушением клеток.
На основании данных многочисленных исследований нами впервые разработана комплексная методика патогенетической терапии с использованием препаратов из разных групп лекарственных средств. Учитывая то, что клеточный состав нейрофибром в основном представлен шванновскими клетками, фибробластами, тучными клетками и лимфоцитами, а межклеточное вещество в активно растущих, особенно плексиформных, — кислыми мукополисахаридами, для лечения нейрофиброматоза I типа мы выбрали следующие препараты. Стабилизатор мембран тучных клеток, кетотифен, мы назначали по 2-4 мг короткими курсами по два месяца. Чтобы избежать осложнений, в первые две недели приема препарата использовался фенкарол по 10-25 мг три раза в день. В качестве антипролиферативного препарата применялись тигазон в дозе не менее 1 мг на килограмм массы тела или аевит до 600 000 МЕ с учетом переносимости. Также курсами применялась лидаза (мукополисахаридаза) в дозе 32-64 Ед в зависимости от возраста внутримышечно, через день, на курс 30 инъекций.
Вышеуказанные препараты использовались комплексно в различных сочетаниях или в виде монотерапии в зависимости от формы нейрофиброматоза I типа, жалоб, течения, а также возраста и пола больных. Обязательно лечение проводилось в периоды прогрессирования заболевания, то есть при появлении новых опухолей и/или росте уже имеющихся, как правило сопровождающемся зудом или ощущением болезненности в их проекции, а также с целью предотвращения активизации заболевания во время планируемых операций на опухолях. Повторные курсы лечения с интервалами в два месяца назначались при наличии у больных крупных плексиформных нейрофибром или болезненных неврином. При этом, как правило, курсовое применение тигазона (или аевита) в виде монотерапии чередовалось с сочетанным применением стабилизаторов мембран тучных клеток и инъекций лидазы. Предлагаемое лечение хорошо переносилось больными.
В единичных случаях наблюдались незначительное повышение уровней печеночных показателей в повторных биохимических анализах крови при приеме тигазона (у одной больной) и очаговая аллергическая реакция на введение лидазы (у двух пациентов из 60), которая проявлялась воспалением тканей в месте инъекций. В этих случаях препараты отменялись, назначалось симптоматическое лечение.
В результате проводимой терапии нам, как правило, удавалось приостановить прогрессирование заболевания; наблюдалось уменьшение (сморщивание) нейрофибром и неврином вплоть до полного исчезновения некоторых опухолей (особенно активно уменьшаются плексиформные нейрофибромы — на ранней стадии своего развития — и невриномы).
Полученные результаты удовлетворяют исследователей и позволяют рекомендовать вышеуказанную методику патогенетического лечения нейрофиброматоза I типа для повсеместного применения. Разработанная нами комплексная методика патогенетического лечения впервые дает возможность оказать больным медикаментозную помощь.
Источник
Что такое плексиформная нейрофиброма?
Последнее время мы получаем много вопросов не только по программе раннего доступа к препарату Селуметиниб, но и по плексиформным нейрофибромам в целом. Поэтому сегодня мы публикуем ответы детского онколога Национального медицинского исследовательского центра детской гематологии, онкологии и иммунологии имени Дмитрия Рогачева Юлии Александровны Мареевой на самые частые вопросы относительно плексиформных нейрофибром.
- Что такое плексиформная нейрофиброма? Каким образом и в каком возрасте она обычно проявляется? В чем ее опасность? Влияет ли ее наличие на другие системы и функции организма?
Плексиформная нейрофиброма (ПН)– доброкачественная опухоль, которая формируется в области крупных периферических нервов, в связи с чем чаще всего ПН не видна на поверхности. Однако, в некоторых случаях она образуется под кожей или на поверхности кожи. Термин «плексиформная» происходит от латинского слова plectere, означающего «плетение» или «переплетение», что связано с инфильтративным типом роста (прорастанием в нормальные ткани), которая гистологически выглядит как сплетение или сеть. ПН являются патогномоничными (одним из характерных признаков) для нейрофиброматоза 1-го типа (NF1).
Плексиформные нейрофибромы могут появиться в любом возрасте, в том числе могут присутствовать с рождения. Иногда их не сразу можно заметить, а только по мере роста ребенка.
Если ПН не расположена вблизи жизненно важных анатомических структур (сосуды, соседние органы и тд), то она не опасна. При локализации ПН вблизи жизненно важных структур и увеличении ее размеров могут появиться такие клинические симптомы, как болевой синдром, неврологическая симптоматика, деформация, нарушение функции органа.
2. Может ли обычная нейрофиброма превратиться в плексиформную?
ПН сразу возникает вдоль глубинно расположенных периферических нервов и имеет характерное гистологическое строение. Обычная кожная нейрофиброма не может трансформироваться в плексиформную.
3. Как быстро прогрессирует плексиформная нейрофиброма?
У разных пациентов ПН могут вести себя не одинаково, но обычно это медленный рост в течение нескольких лет.
4. Возможно ли самостоятельно отличить обычную (нейро)фиброму от плексиформной?
Если у пациента с НФ 1 типа, по данным обследования (КТ, МРТ, УЗИ), имеет место образование, которое располагается вдоль нервных сплетений и крупных периферических нервов, вероятнее всего, он столкнулся с ПН. Иногда можно увидеть только поверхностно-расположенную часть ПН, при этом весь объем образования и истинное расположение можно оценить только по данным КТ, МРТ. Это основные отличия ПН от подкожных нейрофибром.
5. К какому врачу необходимо обратиться, чтобы подтвердить наличие плексиформной нейрофибромы? Какие нужны обследования? МРТ, УЗИ, биопсия?
Пациент должен наблюдаться мультидисциплинарной командой специалистов, включая хирурга, онколога, офтальмолога, ортопеда и тд. Диагностика ПН осуществляется посредством МРТ или КТ с внутривенным КУ (контрастным усилением), УЗИ в некоторых случаях также может быть информативным. Если отмечается быстрый рост образования, появление клинических симптомов или настораживающая рентгенологическая картина – показана биопсия образования.
6. Возможно ли диагностировать плексиформную нейрофиброму в рамках дистанционного консультирования (телемедицины)?
В рамках телемедицинской консультации возможно заподозрить диагноз НФ 1 типа, опираясь на клинические проявления (пятна цвета «кофе с молоком», подкожные нейрофибромы и тд) и жалобы, назначить необходимые обследования и выявить/исключить образования, которые могут находиться вне зоны видимости при внешнем осмотре (например, образования вдоль спинного мозга, внутричерепное расположение образования). При наличии длительного анамнеза образования и клинической или генетической картины НФ 1 типа – диагноз ПН может быть очевиден.
Также, в рамках дистанционной консультации, можно предоставить результаты уже проведенного обследования (биопсии, если проводилась, МРТ, КТ, УЗИ).
7. Чем грозит невнимательное отношение к наличию плексиформной нейрофибромы?
В 10% случаях ПН могут приобретать злокачественный характер, поэтому необходимо тщательное наблюдение за внешними признаками ПН (быстрый рост образования, нарастание болевых ощущений и т.д), а также регулярное обследование и осмотр специалистами.
8. Какие доступны варианты лечения? Возможно ли полностью удалить плексиформную нейрофиброму?
К сожалению, не всегда возможно полное хирургическое удаление, вследствие характера роста и расположения ПН (см. выше). После хирургического лечения зачастую наблюдаются рецидивы ПН. В связи с этим, хирургическое вмешательство рассматривается в качестве возможной опции в случаях, когда ПН становятся симптоматическими (болевой синдром, сдавление анатомических структур и тд) и/или вызывают значительный эстетический дефект.
Для терапии жизнеугрожающих неоперабельных ПН у пациентов с НФ 1 типа возможно применение таргетной терапии МЕК-ингибиторами, которая может быть врачами профильных федеральных центров в рамках консилиума по жизненным показаниям.
9. Есть ли разница в подходе к лечению внешних и внутренних плексиформных нейрофибром?
Принципиальной разницы в лечении нет. Есть разница в наблюдении. Если за внешне расположенными ПН легко наблюдать самостоятельно, осуществляя внешнюю визуальную оценку, то для оценки ПН, расположенных не на поверхности, необходимо использовать диагностические методы (КТ/МРТ/УЗИ).
10. Может ли потребоваться операция? Нужно ли оперировать плексиформную нейрофиброму сразу или лучше наблюдать за ростом?
См. ответ к вопросу 8. ПН не требуют хирургического удаления, если нет клинических симптомов. Поверхностно расположенные ПН могут приводить к эстетическим дефектам, в связи с чем наиболее часто подвергаются хирургическому удалению при отсутствии клинических симптомов. При быстром увеличении размеров ПН и подозрении на озлокачествление всегда необходимо проведение биопсии с последующим определением тактики лечения по результатам гистологического заключения
11. Что делать, если плексиформная нейрофиброма является неоперабельной? На что обращать внимание и у каких врачей наблюдаться?
При стабильных размерах и отсутствии клинических проявлений (которые могут быть различными, в зависимости от локализации ПН: болевой синдром, нарушения дыхания, неврологическая симптоматика, функциональные нарушения и т.д.) пациент с неоперабельной ПН может быть оставлен под наблюдением. Обращать внимание необходимо на появление жалоб, изменение размеров и/или скорости роста ПН. Пациент с ПН должен наблюдаться мультидисциплинарной командой специалистов в составе онколога, хирурга, невролога, офтальмолога, при необходимости – ортопеда, врача ЛФК.
12. Как на фармакологическом уровне работает новый препарат «Коселуго»?
Данный препарат зарегистрирован пока только в США, однако в России ведется программа раннего доступа к препарату (примечание от «22/17») «Коселуго» (Koselugo) — коммерческое название препарата Селуметиниб, который является ингибитором митоген-активированных белковых киназ 1 и 2 (MEK1/2). Эти белки являются ключевыми компонентами сигнального пути RAF-MEK-ERK, который часто активируется при онкологических заболеваниях у человека. В норме белок нейрофибромин-1, который кодируется геном NF1, является регулятором данного сигнального пути, но мутация в гене NF1 приводит к патологической активации пути RAF-MEK-ERK. Селуметиниб блокирует активность белковых киназ (MEK) и тормозит рост и пролиферацию клеток, в жизнедеятельности которых активно участвует данный сигнальный путь.
Источник


