- НАРОДНЫЕ СРЕДСТВА ОТ АРИТМИИ: САМЫЕ ПОЛЕЗНЫЕ РЕЦЕПТЫ.
- Лечение отдельными травами и ягодами.
- Лечение сборами трав.
- Другие методы народной медицины.
- Мерцательная аритмия (фибрилляция предсердий) — симптомы и лечение
- Определение болезни. Причины заболевания
- Заболевания, способствующие возникновению мерцательной аритмии
- Факторы образа жизни, способствующие возникновению мерцательной аритмии
- Чем опасна фибрилляция предсердий
- Симптомы мерцательной аритмии
- Патогенез мерцательной аритмии
- Классификация и стадии развития мерцательной аритмии
- Осложнения мерцательной аритмии
- Диагностика мерцательной аритмии
- Лечение мерцательной аритмии
- Экстренная помощь пациентам с острым приступом мерцательной аритмии
- Как вести себя в случае эпизода нарушения ритма
- Профилактика рисков формирования тромбов
- Восстанавливать или не восстанавливать синусовый ритм
- Удержание стабильного сердечного ритма
- Контроль ЧСС
- Препараты для восстановления синусового ритма
- Электрическая кардиоверсия
- Радиочастотная катетерная абляция
- Виды оперативного вмешательства при мерцательной аритмии
- Прогноз. Профилактика
НАРОДНЫЕ СРЕДСТВА ОТ АРИТМИИ: САМЫЕ ПОЛЕЗНЫЕ РЕЦЕПТЫ.
Лечение аритмии народными методами — важный момент на пути к выздоровлению, так как такие методы имеют меньше противопоказаний и оказывают дополнительное положительное влияние на весь организм . Травы можно применять как по отдельности, так и в сборе с другими травами.Рассмотрим по очереди такие рецепты.
ПЕРЕД НАЧАЛОМ ЛЕЧЕНИЯ ОБЯЗАТЕЛЬНО ПОСОВЕТУЙТЕСЬ С ВРАЧОМ.
Лечение отдельными травами и ягодами.
В земле и на ее поверхности растет много полезных трав и ягод, которыми можно нормализовать состояние сердечного ритма.
Шиповник. Советуется взять ложку обычного столового объема с ягодами шиповника, которые очищены от семян , и залить их на десять минут стаканами кипятка, всего два стакана. Такой отвар пить за полчаса до того, как сесть кушать, по половине ложке столового объема несколько раз за сутки. Перед применением советуется отвар профильтровать, остудить и добавить мед в количестве одной ложки, который также положительно действует на сердце.
Мелисса. Оно оказывает успокаивающее средство на сердечную деятельность, так как благодаря настою из этой травы сердцу будет легче справляться со своими функциями. Для его приготовления стоит залить кипятком столовую ложку и укутать эту емкость.
Боярышник. Пять грамм его цветков следует залить кипятком в количестве одного стакана и греть на водяной бане приблизительно 15 минут под закрытой крышкой. После процеживания, отжима и остуживания добавить в отвар жидкость, всего 200 миллилитров, и употреблять за полчаса до употребления пищи. За сутки можно выпить отвар несколько раз. Этот рецепт особенно полезен при мерцательной аритмии.
Лечение сборами трав.
В качестве народных средств от аритмии можно использовать сборы лекарственных трав.Приведем некоторые примеры.
Другие методы народной медицины.
Народные средства, которые помогают бороться с аритмией, включают в себя использование не только лекарственных трав, но и других известных продуктов.
Сбор целебных трав
Пустырник, валериана, ромашка аптечная, птичий горец и сушеница топяная. Эти травы нужно залить кипятком. Валериану лучше всего перемолоть в кофемолке. Такой состав должен настояться пятнадцать минут. Потом нужно сложить в несколько слоев марлю и процедить через нее полученный состав, в который потом стоит добавить воду и мед. Три дня эта настойка должна простоять в темном месте, после чего ее следует в нескольких бутылках положить в холодильник. Первую неделю настой принимается в качестве средства от аритмии по чайной ложке после пробуждения и ближе к вечеру, но лучше на ночь, вторую неделю также, но уже по столовой ложке. После таких двух недель советуется сделать перерыв на десять дней, а затем повторить курс. Рекомендуемое количество курсов – три, в последние два из которых можно принимать по ложке.
Пчелиный мед — вкусно и полезно
Пчелиный мед советуется употреблять в количестве семидесяти грамм каждый день, так как он оказывает положительное влияние на сердечно-сосудистый тонус, повышает гемоглобин и нормализует формулу крови.
При аритмии нарушается нормальная частота или периодичность, с которой сокращается сердце. Обычно при аритмии патологически изменяется частота и ритм сокращений сердца, причем, это может происходить и в том случае, если человек находится в спокойном состоянии. Лечить аритмию с помощью народных средств подходит тем людям, которые не могут принимать некоторые медицинские препараты.
Народные способы лечения аритмии
Рецепт 1. Прекрасное витаминное средство для лечения аритмии
Для лечения аритмии и сердечной недостаточности можно воспользоваться следующей смесью. На терке натираем пол килограмма лимонов, при этом шкурку используем, а косточки удаляем. К лимонной массе добавляем такое же количество меда. С помощью кофемолки перемалываем ядрышки косточек абрикоса, стакан, и добавляем к массе. Все тщательно перемешивается и настаивается в течение недели. Средство принимается дважды в день, перед едой, по столовой ложке.
Рецепт 2. Настой из калины с медом
Калину обыкновенную, три стакана, растираем, помещаем в трехлитровую банку, наливаем туда крутой кипяток, два литра, закрываем крышкой из пластмассы, укутываем и отстаиваем в течение шести часов. После этого, пользуясь дуршлагом и марлей, настой процеживается. К полученному настою добавляется хороший мед, лучше всего, майский, пол литровая банка. До еды, трижды в день, нужно выпивать треть стакана. Курс длится один месяц. Между тремя курсами, которые нужно провести, должен быть перерыв в десять дней. Средство должно храниться в холодильнике.
Рецепт 3. Лимоны, мед и курага
Можно приготовить смесь, в которую входит майский мед, 500 грамм, такое же количество перетертых лимонов с кожурой, но без косточек и молотую курагу — 20 штук. Средство принимается трижды в день, до еды, по чайной ложке. Потом следует сделать перерыв на 15 дней, и повторить курс.
Рецепт 4. Репчатый лук и яблоко
Небольшая головка репчатого лука измельчается, яблоко натирается на мелкую терку. Все смешивается. Средство принимается дважды в день между приемами пищи. Лечение продолжается на протяжении месяца.
Рецепт 5. Перечная мята поможет при аритмии
Если в работе сердца есть перебои, можно спастись с помощью перечной мяты. Чтобы приготовить средство, нужно взять измельченные листья мяты, одну чайную ложку, и залить их стаканом крутого кипятка. Средство настаивается в течение трети часа, после чего его можно пить. Длительность лечения – около года.
Рецепт 6. Поможет настойка шиповника
Если есть мерцательная аритмия, поможет настойка шиповника. Для того, чтобы приготовить лекарство, ягоды шиповника, две столовые ложки, заливаются стаканом кипятка и настаиваются в течение часа. Затем в настой добавляется небольшое количество ягод или цветов боярышника. Употребление лекарственного средства лучше делать утром, важное условие – его свежесть. Употреблять его нужно в течение трех месяцев, а затем делается годовой перерыв. Через год лечение можно по необходимости повторить.
Рецепт 7. Старинная витаминная смесь
Можно приготовить смесь из следующих компонентов: один лимон, кураги — 200 грамм, изюм, 20 грамм, ядра грецких орехов — 50 грамм и майский мед — пять столовых ложек. Из лимона выжимается сок и добавляется к меду и перемешивается. Цедра лимона и курага измельчаются, к ним добавляется изюм и все тщательно перемешивается. Смесь смешивается с мелко покрошенными орехами, туда же добавляется медово-лимонный состав. Все еще раз тщательно перемешивается и настаивается в течение трех часов. Лекарство принимается по утрам, после завтрака, по две столовые ложки. Курс длится один месяц.
Рецепт 8. Грецкие орехи с медом
А можно взять грецкие орехи — 100 грамм, измельчить их с помощью мясорубки, к ним добавить мед — 500 грамм . При наличии аритмии принимается трижды в день по половине столовых ложки.
Рецепт 9. Лечение спаржей
Измельченные корни спаржи, столовую ложку, заварить, используя стакан кипятка, и кипятить в течение двух минут. К горячему отвару добавляется сушеная трава спаржи, 1-2 чайной ложки, и настаивается в течение двух часов. Прием осуществляется на протяжении четырех недель, трижды в день, за пол часа до приема пищи, по две столовые ложки.
Рецепт 10. Лечение аритмии боярышником
Измельченные сухие плоды боярышника — 5 грамм, заливаются стаканом горячей воды, и кипятятся в течение четверти часа. Огонь должен быть слабым. Отвар процеживается, объем доводится до исходного. Употребляется одна столовая ложка средства дважды – трижды в день.
Понравилась статья? Подпишитесь на канал, чтобы быть в курсе самых интересных материалов
Источник
Мерцательная аритмия (фибрилляция предсердий) — симптомы и лечение
Что такое мерцательная аритмия (фибрилляция предсердий)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркушин Д. Е., онколога со стажем в 11 лет.
Определение болезни. Причины заболевания
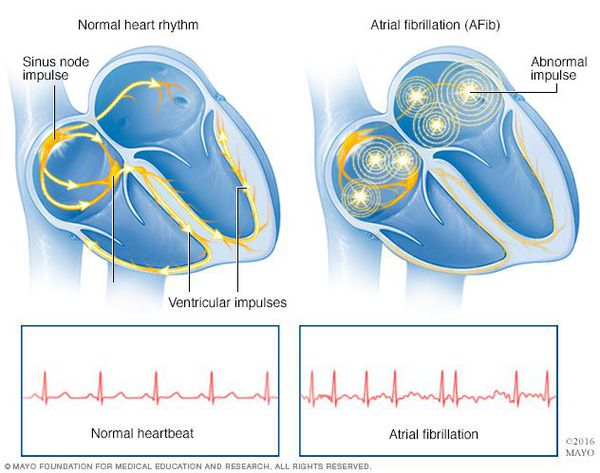
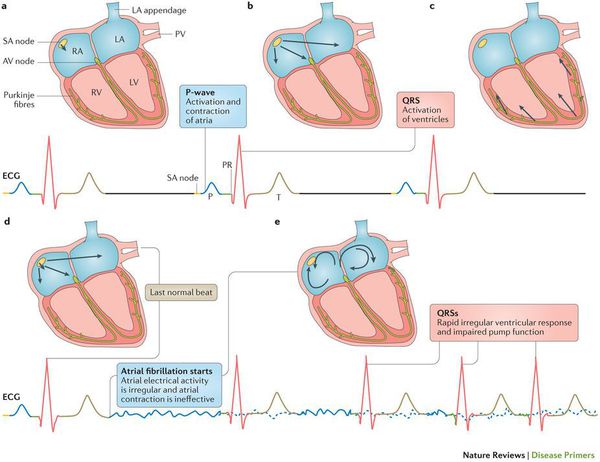
Мерцательная аритмия (фибрилляция предсердий) — нарушение ритма работы сердца, при котором отсутствует механическая систола предсердий и имеет место хаотичная электрическая активность их миокарда, состояние сопровождается нерегулярными сокращениями желудочков и гемодинамическими расстройствами.
Признаки фибрилляции предсердий на ЭКГ:
- отсутствие четко выраженных зубцов Р с их замещением волнами фибрилляции (ff) с различной амплитудой и частотой от 350 до 600 в минуту. Наиболее четко изменения регистрируются в 1 грудном отведении (V1);
- нерегулярные интервалы R-R.
Распространенность фибрилляции предсердий в общей популяции населения составляет от 1 до 2%.
В большинстве случаев развитие фибрилляции ассоциировано с органической патологией органов сердечно-сосудистой системы, создающих субстрат для сохранения фибрилляции, однако появление данного симптомокомплекса не всегда укладывается в какую-либо нозологическую категорию, в такой ситуации говорят об изолированной фибрилляции предсердий.
Строение и физиология сердца:
Заболевания, способствующие возникновению мерцательной аритмии
Среди ассоциированных с данной патологией заболеваний выделяют:
- гипертоническую болезнь;
- поражение и пороки развития клапанного аппарата сердца;
- врожденные пороки сердца;
- хроническую ишемическую болезнь сердца и перенесенный острый инфаркт миокарда;
- выраженную хроническую сердечно-сосудистую недостаточность (2 стадии, II-IV ФК);
- различные варианты кардиомиопатии и кардиомиодистрофии (в том числе токсическую и алкогольную);
- гипер- и гипотиреоз;
- нарушение углеводного обмена и сахарный диабет 1 и 2 типа;
- ожирение;
- синдром Пиквика (возникновение апноэ во сне);
- хроническую болезнь почек.
Факторы образа жизни, способствующие возникновению мерцательной аритмии
Провоцировать возникновение фибрилляции предсердий могут и некоторые лекарственные препараты, наркотические вещества, курение табака, нервно-психическое перенапряжение, оперативные вмешательства на сердце, удар электрическим током, наличие ВИЧ-инфекции.
Чем опасна фибрилляция предсердий
Нарушение может приводить к развитию хронической сердечной недостаточности. Непоследовательное сокращение камер сердца способно значимо влиять на гемодинамику. Отсутствие скоординированного сокращения предсердий может снижать сердечный выброс примерно на 10 %. Такое снижение обычно хорошо переносится, кроме случаев с повышением частоты сокращений желудочков, когда ритм становится слишком частым (например, более 140 ударов/минуту) или когда у пациентов исходно имеется пограничный или сниженный сердечный выброс. В таких случаях может развиться сердечная недостаточность.
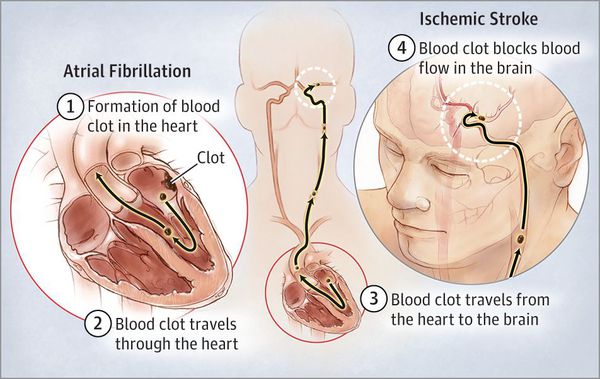
Развитие острого нарушения мозгового кровообращения. Риск развития ишемического инсульта составляет 1,5 % у лиц 50—59 лет и 23,5 % у лиц 80—89 лет. Особенно опасной является пароксизмальная фибрилляция предсердий с частыми срывами синусового ритма. Риск развития тромбоза церебральных сосудов особенно увеличивается в период срыва и восстановления синусового ритма. Выделяют т. н. атеротромботический подтип острого нарушения мозгового кровообращения по ишемическому типу.
Симптомы мерцательной аритмии
При фибрилляции предсердий отсутствует их эффективная механическая систола. При этом желудочки наполняются преимущественно пассивно за счет градиента давления между полостями сердца в период диастолы. В условиях увеличенной частоты сердечных сокращений не происходит достаточного наполнения желудочков, что приводит к гемодинамическим расстройствам различной степени выраженности.
Пациенты предъявляют жалобы на сердцебиение, чувство перебоя в ритме работы сердца, снижение работоспособности, повышенную утомляемость, одышку и сердцебиение при привычной ранее нагрузке. Кроме того, могут усугубляться симптомы уже существующих заболеваний сердечно-сосудистой системы.
Патогенез мерцательной аритмии
Хронические заболевания сердечно-сосудистой системы, а также состояния, характеризующиеся повышенной активностью РААС, вызывают структурное ремоделирование стенок предсердий и желудочков —пролиферацию и дифференцировку фибробластов в миофибробласты, синтез волокон соединительной ткани и развитие фиброза. Процессы ремоделирования камер сердца приводят к неоднородности проведения потенциала действия и к диссоциации сокращения мышечных пучков. При этом нарушается механическая систола предсердий и создаются условия для персистенции этого патологического состояния. [1]
Желудочки производят ненеритмичные сокращения, в итоге кровь задерживается в предсердиях, их объем увеличивается. Уменьшение наполнения желудочков, их частое сокращение, а также отсутствие эффективного сокращения предсердий могут приводить к снижению сердечного выброса и выраженным гемодинамическим расстройствам.
Из-за того, что кровоток в предсердиях замедляется из-за нарушения их механической систолы, а также из-за турбулентного перемешивания крови образуются тромбы, преимущественно в ушке левого предсердия.
Классификация и стадии развития мерцательной аритмии
Клинически различают несколько форм мерцательной аритмии, в зависимости от которых определяется тактика ведения пациента:
| Форма мерцательной аритмии | Описание |
|---|---|
| Впервые выявленная фибрилляцию предсердий | любой впервые возникший эпизод фибрилляции независимо от его причин и длительности |
| Пароксизмальная форма | периодические эпизоды фибрилляции предсердий длительностью до 7 суток с самопроизвольным прекращением |
| Персистирующая форма | эпизоды продолжительностью более 7 суток без самопроизвольного прекращения |
| Длительно персистирующая форма | эпизоды фибрилляции предсердий длятся более 1 года |
| Постоянная форма | присутствует постоянно |
В зависимости от присутствия искусственного клапана и поражений клапанного аппарата выделяют клапанную и неклапанную форму мерцательной аритмии.
Осложнения мерцательной аритмии
Чем опасна фибрилляция предсердий:
- Развитием хроническойсердечной недостаточности. Непоследовательное сокращение камер сердца влияет на движение крови в сосудистом русле. Отсутствие скоординированного сокращения предсердий может снижать сердечный выброс примерно на 10 %. Такое снижение обычно хорошо переносится, кроме случаев с повышением частоты сокращений желудочков, когда ритм становится слишком частым (например, более 140 ударов/минуту) или когда у пациентов исходно имеется пограничный или сниженный сердечный выброс. В таких случаях может развиться серьёзное осложнение мерцательной аритмии — сердечная недостаточность.
- Развитием острого нарушения мозгового кровообращения. Риск развития ишемического инсульта составляет 1,5 % у лиц 50—59 лет и 23,5 % у лиц 80—89 лет [9] . Особенно опасной является пароксизмальная фибрилляция предсердий с частыми срывами синусового ритма. Риск развития тромбоза церебральных сосудов особенно увеличивается в период срыва и восстановления синусового ритма.
Таким образом, наблюдается тесная связь мерцательной аритмией с инсультом и сердечной недостаточностью.
Диагностика мерцательной аритмии
Обязательный минимум диагностики включает:
- ОАК;
- ОАМ;
- общеклиническое биохимическое исследование крови;
- определение общего холестерина и ЛПНП;
- проведение реакции Вассермана;
- определение АЧТВ, ПВ и коагулография для оценки готовности цельной крови к тромбообразованию;
- определение антигена к вирусу гепатита В (HBsAg) в крови;
- определение антител классов М, G (IgM, IgG) к вирусному гепатиту в крови;
- определение антител классов М, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 и 2;
- МНО при терапии варфарином;
- определение группы крови и резус-фактора;
- ЭКГ;
- холтеровское мониторирование ЭКГ, особенно при подозрении на наличие пароксизмальной фибрилляции предсердий;
- проведение ЭХО-КС для оценки функционального и анатомического состояния сердца;
- рентгенографию легких;
- плановую консультацию кардиолога.
Могут применяться дополнительные методы обследования:
- чрезпищеводная ЭХО-КС;
- стресс-эхокардиография со стимуляцией добутамином;
- коронароангиография;
- дуплексное УЗИ сосудов шеи;
- ультразвуковое дуплексное сканирование артерий и вен нижних конечностей;
- внутрисердечное электрофизиологическое исследование;
- определение Т4 свободного и ТТГ;
- КТ и МРТ исследование органов грудной клетки и др. в зависимости от клинической ситуации. [2]
Лечение мерцательной аритмии
Экстренная помощь пациентам с острым приступом мерцательной аритмии
При впервые возникшем эпизоде фибрилляции предсердций каждому пациенту показана госпитализация в стационар круглосуточного пребывания. Госпитализация также показана пациентам с длительностью приступа более 24 часов.
Некоторой части пациентов с нечастыми пароксизмами фибрилляции предсердий допустимо самостоятельно принимать от 450 до 600 мг. Пропафенона однократно (терапия “таблетка в кармане”). Стоит отметить, что такой подход допустим лишь в случае эффективности и безопасности, проверенной при госпитализации.
Как вести себя в случае эпизода нарушения ритма
При возникновении одышки, головокружения, потере сознания, давящей боли за грудиной на фоне приступа самому пациенту или сопровождающему обязательно необходимо вызвать бригаду неотложной помощи.
Целями лечения мерцательной аритмии является:
- профилактика тромбососудистых осложнений;
- улучшение клинического прогноза;
- уменьшение симптомов заболевания и улучшение качества жизни пациента;
- уменьшение частоты госпитализаций.
Профилактика рисков формирования тромбов
Первостепенной задачей терапии фибрилляции предсердий является профилактика тромбососудистых осложнений.
При наличии патологии со стороны венозной системы нижних конечностей пациент должен быть проконсультирован сосудистым хирургом.
Чтобы снизить готовность тромбов к тромбообразованию, применяются прямые и непрямые антикоагулянты.
Показания для антикоагулянтной терапии и выбор препарата определяются риском тромбоэмболии, который рассчитывают по шкале CHADS2. Если сумма баллов по шкале CHADS2 ≥ 2, то при отсутствии противопоказаний показана длительная терапия пероральными антикоагулянтами. Однако антикоагулянтная терапия опасна кровотечениями. Для оценки риска данного осложнения разработана шкала HAS-BLED. Сумма баллов ≥ 3 указывает на высокий риск кровотечения, и применение любого антитромботического препарата требует особой осторожности.
К антикоагулянтам непрямого действия относится антагонист витамина К варфарин. Препарат относится к группе антиметаболитов и нарушает синтез в печени X фактора свертывания.
К прямым антикоагулянтам относят гепарин и низкомолекулярные препараты гепарина (фраксипарин, эноксапарин и др.). Перевод пациентов с непрямого антикоагулянта на прямой рекомендован при необходимости хирургического лечения в связи с удобством коррекции терапевтического диапазона дозы.
К новым непрямым антикоагулянтам относят препараты прямые ингибиторы тромбина (дабигатран) и ингибиторы Xа фактора свертывания крови (препараты из группы ксабанов — апиксабан, ривароксабан, эдоксабан). Препараты обладают эффективностью, сопоставимой с приемом варфарина при минимуме гемморагических осложнений. Доказательная база у препаратов существует на данный момент только по проблеме неклапанной фибрилляции предсердий. Эффективность препаратов относительно клапанной фибрилляции предсердий в настоящее время является предметом клинических исследований. Поэтому при наличии врожденной и приобретенной патологии клапанного аппарата и наличии искусственного клапана сердца единственным препаратом из группы антикоагулянтов по-прежнему остается варфарин.
Восстанавливать или не восстанавливать синусовый ритм
Выбор стратегии ведения проводится индивидуально. Учитывается возраст пациента, выраженность симптомов фибрилляции предсердий, наличие структурной патологии миокарда, физическая активность.
Удержание стабильного сердечного ритма
Длительная терапия фибрилляции предсердий предполагает выбор стратегии — поддержания синусового ритма или контроля частоты сокращений сердца.
При пароксизмальной фибрилляции возможно рассмотреть тактику поддержания синусового ритма.
При персистирующей и постоянной форме, пожилом возрасте, низкой физической активности и удовлетворительной субъективной переносимости фибрилляции большинство специалистов склоняются к тактике контроля ЧСС, т. к. восстановление синусового ритма и его последующий срыв сопровождаются изменениями реологических свойств крови и повышенным риском внутрисосудистого тромбообразования, а тактика поддержания синусового ритма не улучшает отдаленный прогноз у пациентов.
Контроль ЧСС
Стратегия контроля частоты сердечных сокращений предполагает регулярный прием частотоурежающих препаратов из группы сердечных гликозидов, бета-адреноблокаторов, блокаторов Са++ каналов и антиаритмиков III класса (амиодарон, дронедарон), а также используются их комбинации.
При подборе препаратов важно знать, есть ли у пациента трепетание предсердий. Это нарушение часто сочетается с фибрилляцией. Если доктор не учтёт это сочетание при подборе терапии, препараты будут воздействовать только на фибрилляцию, а трепетание сохранится. Это чревато развитием сердечной недостаточности: трепетание приводит к нему быстрее, чем фибрилляция.
Сегодня не существует точного ответа на вопрос о целевом уровне ЧСС при фибрилляции предсердий. Клинические и методические рекомендации основаны на мнении экспертов в области кардиологии.
Первоначально рекомендуется снизить частоту сокращения желудочков до уровня менее 110 ударов в покое и при физической нагрузке. Если урежение частоты сокращения желудочков не приводит к исчезновению ограничений физической активности, то целесообразно снизить частоту их сокращений до 60-80 в покое и 90-115 в минуту при физической нагрузке.
Сердечные гликозиды в большинстве случаев назначаются пожилым пациентам с низкой физической активностью, при тенденции к артериальной гипотонии. Наиболее распространенным препаратом является дигоксин, который принимается ежедневно в дозе 1/2 — 1/4 тб. в сутки.
Из бета-адреноблокаторов применяются:
- Метопролола сукцинат с модифицированным высвобождением в среднетерапевтической дозе 100-200 мг однократно в сутки;
- Бисопролол 2,5-10 мг однократно в сутки;
- Карведилол 3,125-25 мг. 2 раза в сутки;
- Атенолол 25-100 мг. однократно в сутки;
Среди недигидроперидиновых антагонистов Са++ назначают:
- Верапамил суточного распределения (Изоптин СР) 240 мг. 2 раза в сутки с интервалами по 12 часов;
- Дилтиазем 60 мг. 3 раза в сутки;
Из антиаритмиков III класса используют:
- Амиодарон (Кордарон) 100-200 мг. один раз в сутки;
- Дронедарон (Мультак) 400 мг. 2 раза в сутки;
Имеются клинические данные об эффективности омега-3 полиненасыщенных жирных кислот в комплексной терапии фибрилляции предсердий, в частности эйкозапентаеновой и докозагексаеновой. По данным многоцентровых плацебо-контролируемых клинических исследований FORWARD и OPERA, доказано влияние омега-3 полиненасыщенных жирных кислот на снижение риска внезапной смерти и общую летальность пациентов, имеющих хроническую сердечную недостаточность, и пациентов, перенесших острый инфаркт миокарда. [3]
По данным исследования GISSI-Prevenzione, назначение омега-3 полиненасыщенных жирных кислот позволяет снизить рецидивы фибрилляции предсердий уже через 3 недели от старта терапии. Максимальный эффект наблюдается через год непрерывного приема препарата. [4]
Стратегия контроля синусового ритма не исключает стратегию контроля частоты сердечных сокращений. Уменьшение частоты желудочковых сокращений до целевого уровня позволяет уменьшить клиническую симптоматику фибрилляции предсердий во время неизбежных срывов ритма работы предсердий.
Тактика контроля ритма не имеет существенного преимущества перед тактикой контроля частоты сокращений сердца в плане прогноза сердечно-сосудистой смертности, однако значительно уменьшает выраженность клинической симптоматики, возникающей при данном заболевании.
Препараты для восстановления синусового ритма
Для поддержания синусового ритма при фибрилляции предсердий рекомендуется применение следующих препаратов:
- Амиодарон (кордарон);
- Дроненадор (мультак);
- Дизопирамид (ритмодан);
- Этацизин;
- Аллапинин;
- Морацизин (Этмозин);
- Пропафенон (Пропанорм, Ритмонорм);
- Соталол (Соталекс);
- Флекаинид (не зарегистрирован на фармрынке в РФ на данный момент).
При развившемся пароксизме фибрилляции предсердий синусовый ритм восстанавливается спонтанно самостоятельно в течение нескольких часов или суток (до 7 суток).
При выраженной клинической симптоматике заболевания, а также если в дальнейшем будет выбрана стратегия поддержания синусового ритма, необходима медикаментозная кардиоверсия.
Для профилактики тромбососудистых осложнений пациенту предлагается прием 500 мг. ацетилсалициловой кислоты (кишечнорастворимую таблетку необходимо разжевать перед приемом) или 2 тб. (150 мг) клопидогрела.
- У пациентов с выраженным органическим поражением сердца (ИБС, ХСН, выраженная ГЛЖ и др.) медикаментозную кардиоверсию рекомендуется выполнять в/в капельным введением амиодарона.
- Новокаинамид 500-1000 мг. (5-10 ампул) в/в медленно на 20 мл. изотонического раствора или в/в капельное введение или в/вкапельно — 500–600 мг. (5-6 ампул) на 200 мл. физраствора за 30 мин. В связи с возможностью снижения АД его нужно вводить в горизонтальном положении больного, имея рядом приготовленный шприц с 0,3-0,5 мл 1% раствора фенилэфрина (мезатона).
- Возможен пероральный прием новокаинамида для самостоятельной помощи при купировании пароксизма мерцательной аритмии, при условии, что безопасность данного метода была проверена предварительно в стационаре: 1–1,5 г. (4-6 тб) однократно. Через 1 ч (при отсутствии эффекта) еще 0,5 г (2 тб.) и далее каждые 2 ч по 0,5–1 г (до купирования пароксизма). Максимальная суточная доза – 3 г (12 таблеток).
- Пропанорм или ритмонорм вводятся в/в 2 мг/кг (4-6 ампул) на 10-15 мл. физраствора в течение 5 мин. Возможен прием в таблетированной форме — 2 тб. по 300 мг.
Электрическая кардиоверсия
Электрическая кардиоверсия постоянным током быстро и эффективно переводит фибрилляцию предсердий в синусовый ритм. Предпочтение данному виду восстановления синусового ритма отдается при нестабильной гемодинамике (нарастающим симптомам хронической сердечной недостаточности) и появлению ишемии миокарда по ЭКГ/ЭХО-КС.
Радиочастотная катетерная абляция
Радиочастотная абляция — действенный метод восстановления и поддержания синусового ритма. Эффективность этого метода лечения при фибрилляции предсердий составляет до 74 % [10] . Терапевтический эффект достигается за счет точечного воздействия на аритмогенные зоны сердца током высокой частоты (радиочастотная энергия) с температурой 40-55 градусов .
Данные о выполнении радиочастотной абляции в терапии первой линии у пациентов с фибрилляцией предсердий остаются противоречивыми, в то время как у пациентов с рецидивирующей фибрилляцией эта процедура является максимально оправданной и эффективной.
Выявлены неблагоприятные факторы, увеличивающие частоту рецидивов после проведения данной процедуры : дилатация левого предсердия, возраст старше 65 лет, длительность заболевания, количество ранее проведенных процедур, а также недостаточность аортального и митрального клапанов.
Виды оперативного вмешательства при мерцательной аритмии
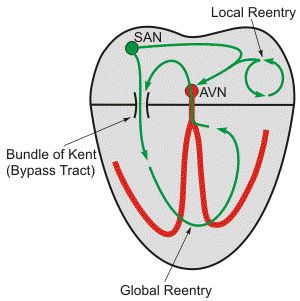
При мерцательной аритмии применяются хирургические методы лечения. Одним из вариантов является операция типа «лабиринта» Кокса. Суть операции заключается в изоляции задней стенки левого предсердия, каватрикуспидального и кавакавального перешейка и исключение из кровотока устья левого предсердия. Таким образом, операция создает электрический лабиринт ходов для распространения возбуждения, через которые импульс из синоатриального узла находит путь к предсердножелудочковому узлу, предотвращая формирование волн «re-entry». Операции типа “лабиринт” Кокса в основном использовались у пациентов, подвергающихся другим открытым операциям на сердце. Выполнение подобных сочетанных операций при мерцательной аритмии приводит к уменьшению рецидивов фибрилляции, трепетания предсердий и предсердных тахикардий, однако не влияет на общую смертность. Отбор пациентов на подобные методы хирургического лечения должен осуществляться на мультидисциплинарном консилиуме специалистов.
Хирургическая изоляция ушка левого предсердия выполнялась кардиоторакальными хирургами в течение нескольких десятилетий, однако проспективные рандомизированные исследования влиянии на частоту развития ишемического инсульта у пациентов после хирургического лечения в настоящее время отсутствуют.
Прогноз. Профилактика
Пароксизмальная и персистирующая формы фибрилляции предсердий могут оказаться, поводом для освобождения от труда с выдачей листка нетрудоспособности. Ориентировочный срок для освобождения от труда с целью купирования приступа — 7-10 дней; для подбора противорецидивной терапии требуется в среднем от 7 до 18 дней. [6] Критериями закрытия листка временной нетрудоспособности являются:
- нормализация синусового ритма или достижение целевого уровня ЧСС 80 или 110 в минуту в случае выбора стратегии ЧСС контроля (в зависимости от наличия симптомов);
- достижение целевого уровня МНО при лечении антагонистом витамина К (2-3, оптимально 2,5);
- отсутствие сердечной декомпенсации;
- отсутствие тромбоэмболических осложнений;
- отсутствие осложнений в виде кровотечений на фоне приема непрямых антикоагулянтов;
- улучшение показателей качества жизни по опроснику SF-36 и шкале EHRA. [7]
Источник