- Холангит. Симптомы и лечение холангита
- 1. Что такое холангит и его причины?
- Причины холангита
- 2. Симптомы заболевания
- 3. Диагностика болезни
- 4. Лечение холангита
- Желчнокаменная болезнь — причины, симптомы и методы лечения
- Распространенность болезни
- Причины возникновения
- Клиническая картина и симптомы заболевания
- Диагностика
- Консервативные методы терапии
- Хирургические методы лечения
- Трансвагинальная лапароскопическая холецистэктомия по методике N.O.T.E.S.
- Однопортовая лапароскопическая холецистэктомия SILS
Холангит. Симптомы и лечение холангита
- печень
- желчевыводящие органы
- желтуха
1. Что такое холангит и его причины?
Холангит – это заболевание, при котором воспаляются желчные протоки. Внутрипечёночные желчные протоки – это специальная система, которая распределяет желчь внутри печени в обеих долях. Правая и левая ветвь протоков, выходя из печени, образуют печёночный проток. Печёночный проток, в свою очередь соединяясь с пузырным протоком, отводящим желчь из желчного пузыря, образуют холедох – так по-научному называется общий желчный проток.
Причины холангита
Склерозирующий холангит принято делить на первичный, хронический и острый. Первичные холангиты являются большой редкостью во врачебной практике: чаще холангит возникает вследствие желчнокаменной болезни, панкреатита, холецистита, опухолей и аномалий развития желчных протоков, а также после операций на внутренних органах брюшной полости.
Рубцевание ткани, повреждения слизистой оболочки и застой желчи способствую развитию заболевания. В подобных случаях бактериальная инфекция или появление паразитов (например, лямблий) может стать триггером хронического или острого холангита.
Первичный склерозирующий холангит не связан с инфекциям, а развивается в результате аутоиммунного воспаления. В результате воспаление происходит сужение внутрипечёночных и внепечёночных внешних протоков. Причины аутоиммунных воспалений до сих пор не известны, но предполагается роль генетики, а также стрессов.
2. Симптомы заболевания
Холангит характеризуется внезапным возникновением. У пациента могут стремительно появиться следующие симптомы холангита:
- Резкое повышение температуры тела, сопровождающееся ознобами;
- Спазматическая боль в правой половине живота;
- Резкое падение артериального давления;
- Тошнота и рвота;
- Слабость.
Кроме того при холангите развивается печёночная недостаточность, которая характеризуется нарушением сознания, кожным зудом и желтухой.
3. Диагностика болезни
В первую очередь врач осмотрит вас и зафиксирует симптомы. Для точной диагностики холангита могут проводиться следующие методы исследования внутренних органов:
- Также проводится дуоденальное зондирование с исследованием желчи. Это проводится для определения возбудителя холангита;
- УЗИ брюшной полости. УЗИ помогает оценить размеры печени и желчных протоков;
- ЭРХПГ (эндоскопическая ретроградная холангипанкреатография). ЭРХПГ позволяет исследовать желчные протоки рентгенологическим методом с помощью контрастирования;
- МРТ и КТ могут дополнить результаты ЭРХПГ.
Также для диагностики холангита проводятся следующие анализы:
- Общий анализ крови (ОАК). С помощью ОАК выявляют воспалительные процессы организма;
- Биохимический анализ крови (БАК). В ходе бак замеряют показатели АЛТ (аланинаминотрансфераза), АСТ (аспартатаминотрансфераза) и ГГТ (гамаглютамилтранспептидаза);
- Общий анализ мочи на желчные пигменты;
- Анализ кала на паразитов.
4. Лечение холангита
Лечение холангита является хирургическим. Сначала устраняют причину застоя желчи и восстанавливают её отток. Операцию обычно проводят лапароскопическим методом.
После этого необходимо снять интоксикацию. Если холангит вызван бактериями или паразитами, то назначаются антибиотики или противопаразитные препараты.
При первичном склерозирующем холангите лечение заключается в приёме препаратов урсодезоксихолевой кислоты.
Для того чтобы холангит не пришлось лечить вовсе рекомендуется профилактика. В первую очередь необходимо своевременное лечение панкреатита, холецистита и желчнокаменной болезни.
Источник
Желчнокаменная болезнь — причины, симптомы и методы лечения
Желчнокаменная болезнь (ЖКБ) — воспалительное заболевание желчевыводящих путей хронического характера, для которого характерно образование камней (конкрементов) в желчном пузыре и протоках.
Распространенность болезни
С каждым десятилетием количество больных с ЖКБ неуклонно растет. Начиная с середины прошлого столетия, каждые десять лет число увеличивается вдвое. В настоящее время более 10% населения планеты страдают от этой патологии. В нашей стране болезнь диагностирована у 15 млн. больных, в США зарегистрировано более 30 млн. больных. Чаще всего недугу подвержены жители развитых стран, причем с возрастом риск возникновения заболевания увеличивается. Среди людей, достигших 45-летия, болезнь развивается у каждого третьего. Количество операций, проведенных по поводу желчнокаменной болезни, в Америке в 70-х годах минувшего века превысило 250 тысяч, в 80-х годах было выполнено свыше 400 тыс. К концу века количество прооперированных больных уже достигало 500 тысяч. Как видите, рост заболеваемости неуклонно растет и сегодня в Америке количество оперативных вмешательств на желчных путях и холецистэктомий достигает 1,5 млн. случаев ежегодно; этот показатель превышает данные обо всех других абдоминальных операциях, и об аппендэктомии в том числе.
Причины возникновения
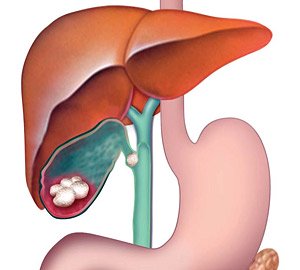
Рис. 1. Патологическая анатомия желчевыводящих путей при ЖКБ — камни в желчном пузыре и обтурация одним из них пузырного протока (схема).
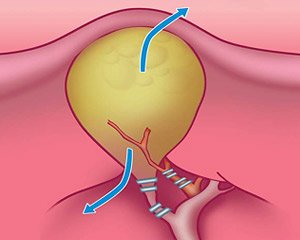
Рис. 2. Этапы лапароскопической холецистэктомии — клипирование пузырного протока и артерии.
Рис. 3. Этап лапароскопической холецистэктомии — пересечение артерии и протока и выделение желчного пузыря из ложа печени.
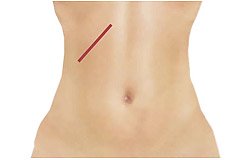
Рис. 4. Вид передней брюшной стенки при открытой холецистэктомии — шов после лапаротомии.
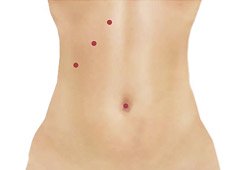
Рис. 5. Вид передней брюшной стенки при лапароскопической холецистэктомии — 4 прокола.
К неблагоприятным факторам, которые могут спровоцировать появление желчнокаменной болезни, можно отнести:
- возраст;
- избыточный вес;
- беременность и роды;
- злоупотребление низкокалорийными диетами, голод, парентеральное питание;
- употребление некоторых медикаментов (эстрогены в постменопаузу, контрацептивные стероиды, цефтриаксон, производные фибратов, октреотид и аналоги и др.)
- наследственность (преобладание литогенных генов, ферментативный дефект синтеза солюбилизаторов, экскреции холестерина)
- болезнь Крона, сахарный диабет, цирроз печени, дуоденальные, холедохиальные дивертикулы, инфекционные заболевания билиарной системы и др.
Следует отметить, что среди пациентов гораздо чаще встречаются женщины. Кроме того, существуют так называемые управляемы факторы: лишний вес, использование различных низкокалорийных диет в целях редуцирования веса. Например, у лиц, страдающих ожирением, заболевание встречается в 33%. Проведенные в США исследования подтвердили, что женщины, чей индекс массы тела (ИМТ) 25-29, имеют больше шансов заболеть. Ситуацию усугубляет наличие различных заболеваний (диабет, ишемическая болезнь сердца, гипертензия). С увеличением ИМТ вероятность возникновения желчнокаменной болезни возрастает. Так у женщин с ИМТ выше 35, риск развития ЖКБ увеличивается в 20 раз. Следует заметить, что низкокалорийные диеты, а также резкое исхудание (уменьшение массы тела на 1,5 кг в неделю), потеря веса более 24% от первоначальной массы — увеличивают риск развития холелитиаза.
Кроме того, огромное значение имеет биохимический состав желчи. Перенасыщение холестерином, состояние пронуклеирующей и антинуклеирующей систем, формирование ядра кристаллизации и др. показатели весьма важны в процессе камнеобразования. Помимо этого, следует учитывать снижение эвакуаторной функции, дисфункцию энтерогепатической циркуляции желчной кислоты. В основе образования холестериновых камней лежит печеночная секреция везикул, которые обогащены холестерином. Однако ни сам механизм развития везикул, ни факторы, которые воздействуют на этот процесс, в настоящее время изучены недостаточно хорошо.
Клиническая картина и симптомы заболевания
Чаще всего первым признаком, заставляющим обратиться пациента к врачу, является болезненность в правом подреберье, различной интенсивности. Режущего или колющего характера, боль чаще всего постоянная, нередко отдает в правую лопатку, поясницу, предплечье. В некоторых случаях (при холецистокоронарном симптоме Боткина) она может иррадиировать за грудину, напоминая приступ стенокардии. Следует учитывать, что интенсивность боли ни в коем случае не является показателем тяжести процесса. Например, в некоторых случаях сильная боль может исчезнуть, а слабая болезненность вовсе не означает легкую форму заболевания.
Нередко состояние больного ухудшается после приема острых или жирных блюд, их употребление увеличивает потребность желчи для переработки пищи, что приводит к сокращению желчного пузыря. При любой форме болезни отмечается увеличение температуры тела. В виде непродолжительных подъемов температура повышается до 37-38°С, при этом часто пациент испытывает боль. Однако при остром приступе, сопровождающемся ознобом, температура может повыситься до 38-40°С.
Диагностика
В основе диагностики лежат результаты инструментальных исследований и данные анамнеза.
- Ультразвуковое исследование (УЗИ) верхнего отдела брюшной полости — проводится для диагностики желчнокаменной болезни и калькулезного холецистита. При исследовании помимо камней в желчном пузыре или протоках определяются размеры желчного пузыря, состояние его стенок, патология печени или поджелудочной железы.
- гастродуоденоскопия — позволяет определить заболевания желудка, пищевода и двенадцатиперстной кишки.
- ретроградная холангиография (рентген-исследование с применением контрастного вещества) проводится при наличии осложнений.
- трансгастральное УЗИ протоков необходимо при диагностике холедохолитиаза.
Консервативные методы терапии
Для выявления ЖКБ, определения степени воспаления в стенке желчного пузыря, а также выбора правильной индивидуальной тактики хирургического лечения, Вы можете прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать полное описание УЗИ органов брюшной полости, желательно гастроскопию, необходимо указать возраст и основные жалобы. В редких случаях при подозрении на камни в протоках, необходимо выполнить эндоскопическое ультразвуковое исследование протоков и поджелудочной железы. При предоставлении вышеперечисленных исследований, я смогу проконсультировать Вас по электронной почте.
При отсутствии ярко выраженных проявлений, либо при однократном приступе желчной колики проводится консервативное лечение, направленное на уменьшение воспаления, улучшение моторики желчных протоков и пузыря, оттока желчи. Кроме того, необходима коррекция обменных процессов, а также устранение сопутствующих заболеваний. Однако тактика терапии зависит от фазы процесса, будь то обострение, желчная колика либо ремиссия. Лечение пациент может получать как амбулаторно, так и в стационаре (терапевтическом отделении или в хирургии). В период ремиссии больным рекомендована медикаментозная терапия, соблюдение диеты, физиопроцедуры, также показано санаторно-курортное лечение.
При повторяющихся приступах желчной колики, которые сопровождаются болями, рекомендуются хирургические способы лечения желчнокаменной болезни — только таким образом можно предупредить развитие осложнений: перитонита при разрыве желчного пузыря, развития механической желтухи и желчного панкреатита при выходе конкремента в печеночный проток, что приведет к обтурации желчевыводящих путей.
Некоторые категории пациентов при лечении ЖКБ используют методы народной медицины. В результате, со слов самих больных, из желчного пузыря с калом выходят камни. Однако отверстие сфинктера Одди, которое отсекает тонкую кишку от общего желчного протока, не более 3-х мм в диаметре. В таком случае камни, видимые невооруженным глазом, в просвет кишечника выйти просто не могут. На самом деле больной может обнаружить «камни», являющиеся не чем иным, как сгустками желчи, которые попадают в кишечник в большом количестве.
Камнеподобные образования размерами с грецкий орех, зеленовато-желтого цвета могут выходить под действием различных желчегонных средств: отваров и настоев травы зверобоя, льнянки, цветков бессмертника, корня одуванчика, стальника, мяты перечной, вахты (трифоли) и др. Таким образом, народные средства обладают лишь желчегонным действием, но камни по-прежнему находятся в желчном пузыре больного. Следует учитывать, что неконтролируемый прием народных средств может привести к нежелательным последствиям. Так, в результате усиления перистальтики, камни в желчном пузыре могут сдвинуться, закупорив проток, что приведет к отеку, развитию приступа острого холецистита, что вызовет, в свою очередь, механическую желтуху и развитие острого панкреатита.
В тех случаях, если воспалительный процесс ярко выражен, а также при длительно существующих камнях, при развитии реактивных изменений в органах, расположенных поблизости (дуоденит, панкреатит, холангит, гепатит), а также при обтурации конкрементом шейки желчного пузыря консервативное лечение может оказаться бесполезным.
Хирургические методы лечения
Сегодня существуют два основных способа хирургического лечения при ЖКБ:
- Лапароскопическая холецистэктомия— при этом методе вмешательство выполняется с помощью лапароскопического оборудования через небольшие разрезы на передней стенке брюшины, через прокол в околопупочной области или трансвагинально. Сегодня лапароскопия признана «золотым» стандартом в абдоминальной хирургии. Среди достоинств этого метода следует отметить отличный косметический результат: на коже остаются только небольшие разрезы. Период реабилитации значительно короче, чем при традиционном оперативном лечении. Пациент начинает ходить в первый день, на вторые сутки разрешается принимать жидкую пищу. Клинику прооперированный больной покидает, как правило, на 2 или 3 день после операции. К работе человек может приступить обычно на 10-14 день.
- Традиционная холецистэктомия — операция открытым способом, проводится вручную, при этом на передней брюшной стенке выполняется разрез длиной 15-20см. В настоящее время хирургическое вмешательство этим способом проводится только при осложнениях ЖКБ (перитоните, перфорации желчного пузыря).
Эти операции выполняются под общим наркозом, при этом происходит удаление желчного пузыря вместе с камнями по одной схеме. При имеющихся одиночного крупного или несколько мелких камней желчный пузырь удаляется полностью. Однако в настоящее время нет определенных гарантий, что камни не появятся снова. Сегодня над этой проблемой работают специалисты всего мира, но нередко в течение полгода конкременты появляются повторно.
Посмотреть видео операций в исполнении профессора Пучкова К.В. Вы можете на сайте «Видео операций лучших хирургов мира».
Трансвагинальная лапароскопическая холецистэктомия по методике N.O.T.E.S.
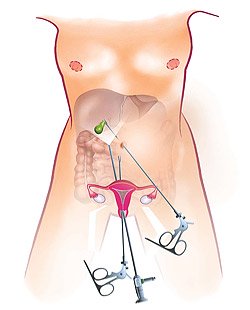
Рис. 6. Схема лапароскопической трансвагинальной холецистэктомии по технологии N.O.T.E.S.
Рис. 7. Вид передней брюшной стенки при лапароскопической холецистэктомии по технологии SILS.
С 2007 г. во Франции, а с 2008 г. в Российской Федерации практикуется уникальный метод удаления желчного пузыря — трансвагинальная холецистэктомия по технологии N.O.T.E.S.. Операция проводится без каких-либо проколов брюшной стенки, соответственно, отсутствуют послеоперационные рубцы. Суть хирургического вмешательства заключается в доступе к пораженному органу через небольшой прокол (1 см) заднего свода влагалища. Вмешательство выполняется с помощью лапароскопического инструментария и оптики, введенных в полость брюшины через этот доступ. После извлечения желчного пузыря через этот же доступ на прокол накладывают один шов. Синтетический шовный материал, используемый при этом, рассасывается в течение 3-4 недель.
Преимущества этого метода заключаются:
- в отсутствии болевого синдрома после проведения операции;
- двигательная активность пациента не нарушена;
- короткий реабилитационный период, госпитализация пациента длится всего один день;
- отличный косметический эффект;
Спустя 7-10 дней по операции человек может приступать к работе, заниматься спортом можно на 14 день. Среди ограничений в послеоперационный период следует назвать необходимость исключения интимных отношений в течение месяца. При этом органы половой сферы (матка, придатки и др.) при проведении трансвагинальной холецистэктомии не затрагиваются, поэтому их функциональность остается без изменений.
Однопортовая лапароскопическая холецистэктомия SILS
Использование методики NOSE невозможно технически в тех случаях, если больные в прошлом перенесли множество оперативных вмешательств на органах малого таза. Поэтому был разработан не менее эффективный метод малоинвазивной холецистэктомии, который с 2008 г. применяется в Америке, а с 2009 г. такие операции стали проводится и отечественными хирургами. Речь идет об удалении желчного пузыря через прокол в области пупка (технология SILS).
Однопортовая лапароскопическая холецистэктомия заключается в проведении операции с использованием специального устройства (порт), представляющего собой аппарат из мягкого пластика, который вводится в брюшную полость через прокол. Диаметр порта 23-24 мм. Именно через него вводятся лапароскопические инструменты, диаметр лапароскопа не превышает 5 мм. По завершении операции на небольшую рану накладывается косметический шов. Хирургическое вмешательство технологии SILS (однопортовая хирургия), в отличие от обычного лапароскопического доступа (многопрокольного), имеет ряд преимуществ:
- меньшее количество проколов на брюшной стенке;
- меньшая болезненность после операции;
- более короткий период реабилитации;
- косметический эффект лучше;
Особенно ощутимы преимущества этого метода проведения операции при множественных конкрементах в желчном пузыре — при обычной методике хирург должен увеличивать прокол для извлечения камней и больного органа.
Выбор подходящего метода хирургического лечения зависит от индивидуальных особенностей и состояния здоровья пациента. Обращение в клинику, где принимают квалифицированные и опытные специалисты, дает гарантию наиболее высокого результата лечения.
Источник