- Лечение паховой грыжи в вопросах и ответах
- Что такое паховая грыжа?
- Виды (классификация) и причины паховой грыжи
- Косые паховой грыжи
- Прямая паховая грыжа
- Симптомы паховой грыжи
- Что такое «невправимая» и «ущемлённая» паховая грыжа?
- Как ставится диагноз паховой грыжи
- С чем можно спутать паховую грыжу?
- Какие существуют способы лечения?
- «Открытая» операция (грыжесечение)
- Лапароскопия
- Какие бывают осложнения операции по поводу паховой грыжи?
- Риск общей анестезии
- Рецидив грыжи
- Послеоперационные гематомы
- Раневая инфекция
- Болезненные рубцы
- Острый панкреатит с госпитализацией
- Почему возникает болезнь?
- Причины и факторы развития панкреатита
- Симптомы
- Мальдигестия и мальабсорбция
- Осложненные формы
- В каких случаях нужно звонить в скорую
- Диагностика
Лечение паховой грыжи в вопросах и ответах
Что такое паховая грыжа?
Паховой грыжей называется заболевание, при котором большой сальник, часть тонкой кишки или какой-то другой орган брюшной полости выбухает под кожу через слабое место в нижней части брюшной стенки. Паховая грыжа встречается в области паховой складки между животом и бедром. Паховая грыжа появляется в виде выпячивания с одной или обеих сторон в паховых областях. Паховая грыжа может возникнуть в любое время от младенчества до зрелости и гораздо чаще встречается у мужчин, чем у женщин. С возрастом вероятность появления паховой грыжи увеличивается.
Виды (классификация) и причины паховой грыжи
Различают два вида паховых грыж, имеющих различные причины.
Косые паховой грыжи
Косые паховые грыжи являются врожденными грыжами и гораздо чаще встречается у мужчин, чем у женщин из-за особенностей внутриутробного развития плода. У мужского плода семенной канатик и оба яичка обычно спускаются через паховый канал в мошонку. Иногда паховые кольца не закрываются как надо сразу после рождения, оставляя слабое место в брюшной стенке. Большой сальник или тонкая кишки могут скользить через слабое паховое кольцо в паховый канал, в результате чего формируется грыжа. Косые грыжи являются наиболее распространенным типом паховой грыжи. Недоношенные дети подвергаются особому риску возникновения косой паховой грыжи, потому что после рождения у них остается меньше времени для закрытия пахового канала.
Прямая паховая грыжа
Прямые паховые грыжи возникают вследствие дегенерации соединительной ткани, ослабления мышц брюшной стенки во взрослые годы. Прямые паховые грыжи встречаются только у мужчин. Грыжи включают прядь большого сальника или тонкую кишку. Прямые грыжи развивается постепенно на фоне перегрузок мышц и ослабления соединительнотканных структур брюшной стенки. Один или несколько из следующих факторов могут вызвать появление грыжи:
- внезапные повороты или растяжение мышц
- подъем тяжелых предметов
- напряжение на унитазе из-за запоров
- увеличение веса
- хронический кашель
Косые и прямые паховые грыжи обычно легко «скользят» назад и вперед через паховый канал и могут быть легко вправимы обратно в брюшную полость нежным массажем.
Симптомы паховой грыжи
Симптомы паховой грыжи включают:
- небольшую выпуклость с одной или обеих сторон в паху, которая может увеличиваться в размере и исчезает в положении лежа; у мужчин грыжа может проявиться в виде опухоли или увеличения мошонки.
- дискомфорт или острая боль в паху, особенно при напряжении, подъеме тяжестей и выполнении физических упражнений.
- ощущение жжения, бульканья, или боли в области выпуклости.
Что такое «невправимая» и «ущемлённая» паховая грыжа?
Невправимой паховой грыжей называется грыжа, которая не может быть вправлена обратно в брюшную полость, при отсутствии болей и воспалительных явлений. Ущемленная грыжа обусловлена отеком и может привести к нарушению кровоснабжения ущемленных органов. Ущемленная грыжа является серьезным заболеванием и требует немедленной медицинской помощи. Симптомы ущемленной грыжи:
- выраженная болезненность, а позднее и покраснение в области выпуклости
- внезапная боль, нарастающая в течение короткого периода времени
- лихорадка
- учащенное сердцебиение
При отсутствии лечения — тошнота, рвота, тяжелая интоксикация. Если при ущемленной грыже не сделана своевременная операция, то состояние может представлять угрозу для жизнеспособности ущемленных петель кишечника. В случае их омертвения часть кишечника должна быть удалена. Ущемленная грыжа – угрожающее жизни пациента состояние. Поэтому при подозрении на ущемленную грыжу следует немедленно вызвать «03» или срочно доставить пациента в хирургический стационар. Не следует пытаться самостоятельно вправить ущемленную грыжу.
Как ставится диагноз паховой грыжи
Для диагностики паховой грыжи, врач тщательно собирает анамнез и проводит медицинский осмотр. Пациента осматривают в положении стоя и лежа. Врач просит пациента покашлять или натужиться, что, при одновременной пальпации в паховой области, позволяет ощутить движение грыжи в паховом канале или мошонке. В положении лежа врач проверяет, вправляется ли грыжа в брюшную полость.
С чем можно спутать паховую грыжу?
Паховую грыжу приходится дифференцировать с липомами паховой области, увеличением лимфатических узлов, водянкой яичка. Правильный диагноз позволяет поставить тщательный сбор анамнеза, хорошее знание клинической картины заболевания. Важное значение имеет «вправимость» грыжи. В сомнительных случаях в диагностике паховой грыжи может помочь УЗИ.
Какие существуют способы лечения?
У взрослых паховые грыжи лечат только хирургическим путем. Операция обычно делается в стационарных условиях, хотя возможно проведение вмешательства в стационаре одного дня. Время реабилитации зависит от размера грыжи, используемого метода, а также возраста и состояния здоровья пациента. Существуют два основных типа операций по поводу паховой грыжи:
«Открытая» операция (грыжесечение)
При грыжесечении пациенту делают местную анестезию, возможно внутривенное потенцирование с участием анестезиолога. Затем хирург делает разрез в паху, перемещает грыжу обратно в живот, иссекает грыжевой мешок и укрепляет паховый канал специальными швами (пластика). Существует множество способов пластики пахового канала (по Бассини, по Постемпскому, по Янову и др.). В последние десятилетия операцию часто дополняют подшиванием синтетической сетки, что значительно уменьшает вероятность рецидива грыжи. Операция с сеткой носит название пластики по Лихтенштейну.
Стоимость «открытой операции» с сеткой — 25 000 руб.
Лапароскопия
Лапароскопическая операция проводится под общим наркозом. Хирург делает несколько маленьких разрезов в нижней части живота и вставляет в брюшную полость лапароскоп — тонкую трубку с крошечной видеокамерой. Камера передает увеличенное изображение из брюшной полости на монитор. Действуя специальными манипуляторами, которые вводятся в брюшную полость через маленькие разрезы, хирург устраняет грыжи изнутри с использованием синтетической сетки.
После лапароскопической операции реабилитация обычно проходит несколько быстрее. Тем не менее, лапароскопическая операция может быть не лучшим вариантом лечения паховой грыжи, если грыжа очень большая или у пациента ранее были операции на брюшной полости.
Стоимость лапароскопической операции паховой грыжи — 45 000 руб.
Активную деятельность и подъем тяжестей после операции ограничивают в течение нескольких недель.
Какие бывают осложнения операции по поводу паховой грыжи?
Операции по поводу паховой грыжи вполне безопасны, и осложнения бывают редко. Знание возможных рисков позволяет пациентам вовремя сообщать о тревожных послеоперационных симптомах врачу.
Риск общей анестезии
Перед операцией врач-анестезиолог, который проводит анестезию, осматривает пациента, опрашивает его об истории болезни и жизни, уточняет наличие аллергии на лекарства, оценивает операционно-анестезиологический риск. Осложнения возникают чаще у пожилых людей и пациентов с сопутствующими заболеваниями. Общие осложнения включают тошноту, рвоту, задержку мочи, боли в горле и головная боль. Более серьезные проблемы включают инфаркт, инсульт, пневмонию, тромбы в глубоких венах нижних конечностей, тромбоэмболию.
Ранняя активизация после операции, как только позволяет врач, поможет уменьшить риск осложнений, таких как пневмония и тромбы.
Рецидив грыжи
Грыжи могут появляться вновь до нескольких лет после операции. Рецидив является наиболее распространенным осложнением паховой грыжи, в результате чего пациентам необходима повторная операция. Рецидивы грыжи происходят реже при использовании синтетической сетки, а также при строгом соблюдении пациентом всех рекомендаций врача после операции, особенно касаемых подъема тяжестей.
Послеоперационные гематомы
Кровотечение в области операции может вызвать сильный отек и посинение кожи вокруг разреза (гематома). В некоторых случаях приходится раскрывать рану для остановки кровотечения. Кровотечение является редким осложнением и происходит менее чем 2 процентов пациентов. Тем не менее, именно поэтому некоторые хирурги считают операцию в стационаре одного дня небезопасной и рекомендуют пациенту пробыть в стационаре под наблюдением хотя бы несколько дней для исключения таких осложнений.
Раневая инфекция
Риск развития раневой инфекции крайне мал и чаще возникает у пожилых людей и людей, которые подвергаются операции по поводу осложненных грыж (ущемленных и др.). Пациент может испытывать лихорадку, выделения из разреза, покраснение, отек вокруг разреза. Послеоперационная инфекция требует назначения антибиотиков, перевязок, а иногда и ревизии раны.
Болезненные рубцы
Иногда пациенты испытывают острые, колющие боли в области послеоперационного рубца или недалеко от него уже после заживления. Боль обычно проходит со временем. Если боль продолжается, может потребоваться введение в область послеоперационного рубца специальных препаратов.
Источник
Острый панкреатит с госпитализацией
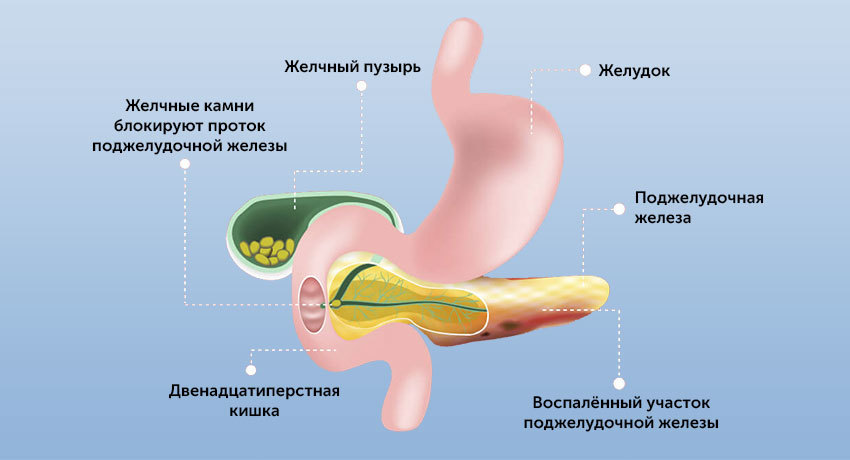
Воспаление поджелудочной железы называется панкреатитом, острым или хроническим.
Поджелудочная железа — орган небольших размеров, но она играет большую роль, как в пищеварении, так и в гормональной регуляции.
Панкреатический сок содержит ферменты, необходимые для переваривания жиров и белков. Он поступает в кишку, где смешивается с желчью.
Отдельные группы клеток поджелудочной железы, называемые островками Лангерганса, вырабатывают инсулин, который необходим для утилизации глюкозы крови. При нарушении их работы развивается сахарный диабет.
Таким образом, воспаление поджелудочной железы представляет опасность как для пищеварительной, так и для эндокринной системы организма.
Большое значение имеет то, как быстро начнется хирургическое лечение. Счет может идти на часы или даже на минуты.
Врачи отделения реанимации и интенсивной терапии, хирургического отделения международной клиники Медика24 имеют большой опыт оказания экстренной помощи и срочного лечения острого панкреатита.
Госпитализация в нашу клинику возможна обычной каретой скорой помощи или реанимобилем, в зависимости от состояния больного.
Консервативное и хирургическое лечение острого панкреатита в нашей клинике позволяет купировать осложнения или избежать их.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в кишку в «недозревшем» виде. В кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Причины и факторы развития панкреатита
- Неправильное питание. Поджелудочная железа относится к пищеварительной системе, поэтому чувствительна к неправильному питанию. Злоупотребление острой, жирной, жареной пищей вызывает повышенную выработку желчи и панкреатических ферментов. Усиленное поступление желчи в кишку становится причиной обратного заброса ферментов в поджелудочную железу, развивается билиарный панкреатит.
- Злоупотребление алкоголем.
- Желчекаменная болезнь, калькулезный холецистит. Выход протока поджелудочной железы находится прямо напротив фатерова сосочка — выхода общего желчного протока (холедоха). Это напрямую связывает билиарный панкреатит с заболеваниями желчевыводящих путей.
- Травмы. Воспаление поджелудочной железы может развиться на фоне травмы или повреждения (например, вследствие хирургического вмешательства).
- Вирусные или бактериальные инфекции. Воспалительный процесс может быть спровоцирован бактериальной инфекцией (кампилобактериями, микоплазмой, др.) или вирусами (Коксаки, гепатита, свинки, др.).
- Прием лекарственных препаратов. Поджелудочная железа чувствительна к приему гормональных препаратов (кортикостероидов, эстрогенов), а также ряда других лекарственных средств.
- Гастрит, гастродуоденит. Повышенная концентрация соляной кислоты в желудке стимулирует выработку ферментов поджелудочной железы и может спровоцировать их раннее созревание с развитием воспалительного процесса. Воспаление желудка (гастрит) зачастую сочетается с дуоденитом — воспалением кишки, из которой оно может распространиться на поджелудочную железу.
- Гельминтоз. Гельминты — это паразиты, которые выделяют в процессе жизнедеятельности токсины, способные спровоцировать воспаление.
- Эндокринные заболевания. Поскольку поджелудочная железа относится не только к пищеварительной, но также к эндокринной системе, ее воспаление бывает вызвано гормональными сбоями.
Симптомы
Острый панкреатит имеет характерные симптомы:
- Боль. Очаг боли может находиться под ложечкой (в эпигастральной области) в левом подреберье или в правом подреберье. Боль обычно отдает в левую лопатку, усиливается в положении лежа. При обширном воспалении поджелудочной железы боль может иметь опоясывающий характер. Боль при остром панкреатите нестерпимая, мучительная, настолько сильная, что может вызвать болевой шок с потерей сознания. Острый болевой приступ часто бывает спровоцирован жирной, жареной пищей, особенно в сочетании с алкоголем.
- Тошнота, рвота. Боль сопровождается тошнотой и неукротимой рвотой с желчью, которая не приносит облегчения.
- Высокая температура, озноб. Острое воспаление вызывает резкое повышение температуры тела до 38 градусов и выше.
- Пожелтение кожи (желтуха). Умеренное пожелтение кожи и склер глаз (желтуха) означает нарушение эвакуации желчи и участие желчевыводящих путей в развитии заболевания.
- Изменение цвета кожи. Характерные симптомы, указывающие на острый панкреатит — синюшные пятна в области пупка, на боках тела, лице, шее. Цвет лица становится сначала бледным, затем серым, землистым. Внизу живота, в области паха кожа приобретает оттенок.
- Потеря аппетита. Отвращение к еде объясняется отсутствием панкреатических ферментов в пищеварительном тракте. Вместо этого они остаются в поджелудочной железе, переваривая ее, или поступают в кровь, вызывая интоксикацию организма.
- Учащение пульса и дыхания.
- Повышенное потоотделение. Кожа становится влажной, покрывается липким, холодным потом.
- Снижение артериального давления. неукротимой рвоты происходит обезвоживание организма, артериальное давление резко снижается на фоне учащенного пульса.
- Вздутие живота. При остром приступе панкреатита происходит вздутие и распирание верхней части живота, напряжение мышц брюшной стенки в левом подреберье.
- Диарея. нарушения пищеварения происходит частый, жидкий, пенистый стул (поносы).
Мы вам перезвоним, оставьте свой номер телефона
Мальдигестия и мальабсорбция
того что панкреатические ферменты не поступают в пищеварительный тракт, развиваются синдромы мальдигестии и мальабсорбции.
Первый связан с нарушением переваривания пищи, а второй — с нарушением всасывания в тонком кишечнике.
При остром панкреатите они проявляются такими симптомами, как:
- обильный, жидкий, зловонный стул,
- сильная, постоянная жажда,
- дрожь в теле,
- холодный пот,
- психическое возбуждение,
- зуд, сухость кожи,
- анемия,
- кровоточивость десен,
- ухудшение зрения,
- судороги,
- боль в костях.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.
острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность. - Дыхательная недостаточность.
На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого. - Почечная, печеночная недостаточность.
Эти осложнения развиваются токсического воздействия ферментов, попавших в кровь. - Сердечно-сосудистаянедостаточность.
Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь. - Перитонит.
Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции). - Расстройства психики.
Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза. - Сепсис.
Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти. - Абсцессы.
Присоединение инфекции вызывает образование гнойников в брюшной полости. - Парапанкреатит.
Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, кишки. - Псевдокисты.
Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем. - Опухоли.
Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
В каких случаях нужно звонить в скорую
В тяжелых случаях заболевания решающее значение имеет то, насколько быстро будет оказана первая медицинская помощь и проведено хирургическое лечение. В отделении реанимации и интенсивной терапии международной клиники Медика24 для этого есть все условия. Главное — это своевременно позвонить.
Звонить нужно безусловно и незамедлительно при наличии таких симптомов, как:
- нестерпимая боль,
- болевой шок, потеря сознания,
- повышение температуры выше 38 градусов,
- тошнота, сопровождаемая рвотой, не дающая облегчения,
- спутанное сознание,
- сильная жажда,
- озноб,
- вздутие и напряжение живота,
- учащение дыхания, пульса, особенно на фоне пониженного артериального давления.
Ни в коем случае нельзя прикладывать согревающие компрессы, а также использовать обезболивающие, потиворвотные или иные препараты.
Острый панкреатит — это крайне серьезное состояние, которое может привести к летальному исходу. Любое самолечение в этом случае опасно и недопустимо.
Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
Вв международной клинике Медика24 проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
- Общее и биохимическое исследование крови. Общий и биохимический анализы крови при остром панкреатите показывают повышение уровня лейкоцитов, СОЭ, пониженный гематокрит (объем кровяных телец), повышение уровня амилазы, липазы, глюкозы, снижение уровня общего белка, альбуминов, глобулинов, повышение уровня белка, мочевины.
- Биохимический анализ мочи. Исследование мочи показывает повышение уровня амилазы, наличие эритроцитов, лейкоцитов, белков.
- Ионограмма. Это исследование показывает снижение уровней кальция, натрия, калия в крови в результате неукротимой рвоты и обезвоживания организма.
- УЗИ поджелудочной железы и органов брюшной полости. Ультразвуковое исследование показывает увеличение поджелудочной железы, участки неоднородности ее ткани, изменение формы, неровность ее контуров, наличие жидкости в брюшной полости, забрюшинном пространстве.
- Рентген. Рентгенография живота и нижней части легких показывает вздутие кишечника, наличие плеврального выпота.
- Лапароскопия. Это визуальный метод обследования. Через прокол в брюшной стенке внутрь вводится миниатюрная видеокамера с подсветкой, изображение с которой поступает на монитор компьютера. С его помощью врач может установить причину закупорки протока поджелудочной железы, исследовать очаг воспаления, обнаружить геморрагический экссудат, участки некроза ткани, кровоизлияния и другие характерные признаки заболевания.
- КТ. Компьютерная томография помогает обнаружить участки некроза ткани поджелудочной железы, псевдокисты, подробно исследовать структуру органа.
- МРТ. томография может быть использована для получения дополнительных диагностических данных.
Мы вам перезвоним, оставьте свой номер телефона
Источник