Бронхоэктазы, не обусловленные муковисцидозом: эпидемиология, диагностика и лечение
Бронхоэктазы относительно нередко встречаются у детей и взрослых и проявляются продуктивным кашлем с отделением гнойной мокроты, который может сопровождаться кровохарканьем. Ведущей причиной бронхоэктазов, не связанных с муковисцидозом, считают инфекции нижних дыхательных путей, в том числе туберкулез, однако всем больным следует проводить тщательное обследование для исключения более редких причин бронхоэктазов. Основной метод диагностики – компьютерная томография высокого разрешения. Лечение бронхоэктазов в значительной степени остается эмпирическим. Важное значение имеет применение физических методов лечения, позволяющих улучшить отхождение мокроты. С этой же целью может быть использован 7% гипертонический раствор хлорида натрия в сочетании с гиалуроновой кислотой. Для лечения инфекционных обострений необходимо применять антибиотики, которые при частых рецидивирующих бронхолегочных инфекциях обычно назначают на длительный срок, в том числе ингаляционно.
Бронхоэктазы встречаются у детей и взрослых, характеризуются стойким расширением бронхов, проявляются рецидивирующими бронхо-легочными инфекциями и могут привести к развитию дыхательной недостаточности и легочного сердца 3. Бронхоэктазы традиционно подразделяют на локальные, в основе которых, как правило, лежит обструкция долевого или сегментарного бронха, и диффузные [3]. Судить об истинной распространенности бронхоэктазов, не связанных с муковисцидозом, в популяции сложно. В США она варьировалась от 4,2 на 100 000 населения в возрасте 18-34 года до 271,8 на 100 000 населения в возрасте ≥75 лет, а расчетное число пациентов с бронхоэктазами составило более 110 000 человек [4,5]. Однако популяционные данные о заболеваемости бронхоэктазами могут быть заниженными. Например, с помощью компьютерной томографии высокого разрешения (КТВР) бронхоэктазы выявляли у 15-30% больных, наблюдавшихся с диагнозом хронического бронхита или хронической обструктивной болезни легких (ХОБЛ) [5,6]. Благодаря применению антибиотиков прогноз у пациентов с бронхоэктазами улучшился [7], тем не менее, это заболевание по-прежнему ассоциируется со значительным ухудшением качества жизни и снижением ее ожидаемой продолжительности, особенно при колонизации дыхательных путей Pseudomonas aeruginosa.
Причины бронхоэктазов
Важную роль в развитии бронхоэктазов, не связанных с муковисцидозом, как у детей, так и взрослых играют пневмонии и другие инфекции нижних отделов дыхательных путей (до 30-40% пациентов), в том числе туберкулез. В связи с этим необходимо обращать внимание на связь симптомов со стороны дыхательных путей с перенесенной бронхолегочной инфекцией, хотя следует учитывать, что хронические симптомы могут появиться не сразу (иногда спустя годы после пневмонии) [8]. У детей и в меньшей степени у взрослых важное значение имеют первичные и вторичные нарушения иммунной функции, ассоциирующиеся с пониженной выработкой антител, такие как вариабельный иммунодефицит, Х-связанная агаммаглобулинемия и дефицит IgA [1]. Предполагать иммунодефицит следует у пациентов с тяжелыми, персистирующими или рецидивирующими инфекциями, особенно имеющими различную локализацию или вызванными оппортунистическими патогенами. Своевременная диагностика дефицита антител имеет важное значение, так как заместительная терапия иммуноглобулином может привести к значительному улучшению функции легких [9].
Другие этиологические факторы бронхоэктазов встречаются значительно реже, хотя их идентификация может оказать существенное влияние на тактику ведения пациентов [1]. К редким причинам бронхоэктазов относят врожденные пороки дыхательных путей, такие как синдром Вильямса-Кемпбелла, трахеобронхомегалия, синдром Марфана и др., и врожденные нарушения цилиарной функции, которые следует исключать у всех пациентов с бронхоэктазами, в том числе взрослых. У детей причиной обструкции дыхательных путей, вызывающей формирование бронхоэктазов, нередко служит аспирация инородных тел [10], которая иногда наблюдается и у взрослых, например, при травме, неврологических заболеваниях, потере сознания, стоматологических вмешательствах [11]. Возможной причиной бронхоэктазов считают аспирацию желудочного содержимого [12].
Центральные бронхоэктазы – это характерный признак аллергического бронхолегочного аспергиллеза, который проявляется также бронхиальной астмой, эозинофилией (в том числе гиперэозинофилией) и повышением уровня общего IgE и IgE- и IgG-опосредованного ответа на Aspergillus fumigatus. С помощью КТВР бронхоэктазы могут быть выявлены и у пациентов с бронхиальной астмой, особенно при наличии необратимой обструкции дыхательных путей и тяжелом течении заболевания [13]. Соответственно, бронхиальную астму можно считать причиной бронхоэктазов, если отсутствуют другие этиологические факторы [1]. В некоторых исследованиях бронхоэктазы выявляли у значительной части пациентов, наблюдавшихся с диагнозом ХОБЛ [5,6,14], тем не менее, этиологическая роль этого заболевания в развитии бронхоэктазов нуждается в подтверждении [1].
Бронхоэктазы встречаются также при системных аутоиммунных заболеваниях [15]. Например, по данным КТВР частота бронхоэктазов достигала 4-8% у пациентов с ревматоидным артритом [16,17]. Она была еще выше при наличии клинических симптомов со стороны дыхательных путей [18,19]. Известна также ассоциация бронхоэктазов с язвенным колитом [20]. У значительной части больных (до 30-40%) причина бронхоэктазов остается неизвестной.
По данным систематизированного обзора 12 исследований, установить причину бронхоэктазов, не связанных с муковисцидозом, удалось у 63% из 989 детей [21]. Основными этиологическими факторами были инфекции (17%), первичный иммунодефицит (16%), аспирация инородного тела (10%), цилиарная дискинезия (9%), врожденные аномалии бронхов (3%) и вторичный иммунодефицит (3%). В то же время у 277 взрослых пациентов, обследованных в Греции, самыми частыми причинами бронхоэктазов были инфекции (25,2%) и туберкулез (22,3%) [22]. У трети больных этиология бронхоэктазов не была установлена. По данным S. Lonni и соавт., проанализировавших в целом 1258 взрослых пациентов, включенных в европейские когорты, бронхоэктазы чаще всего ассоциировались с инфекциями (20%), ХОБЛ (15%), заболеваниями соединительной ткани (10%), иммунодефицитом (5,8%) и бронхиальной астмой (6%) [23].
Клиническая картина
Основным симптомом бронхоэктазов является хронический продуктивный кашель, который развивается более чем у 90% пациентов и может сопровождаться кровохарканьем и редко легочным кровотечением. Мокрота часто имеет гнойный характер и выделяется в большом количестве (до 300-500 мл). При аускультации могут определяться персистирующие влажные хрипы в легких. У большинства пациентов с длительно сохраняющимися бронхоэктазами отмечается одышка. Прогрессирующее ухудшение состояния больных может быть связано с инфекционными обострениями, характеризующимися нарастанием имеющихся симптомов (например, объема мокроты, одышки, кашля, недомогания/слабости, появлением гнойной мокроты) или появлением новых симптомов (лихорадки, плеврита, кровохарканья).
- Персистирующий продуктивный кашель, особенно при наличии любого из следующих факторов: появление кашля в молодом возрасте, сохранение симптомов в течение многих лет, отсутствие курения, ежедневное выделение большого количества гнойной мокроты, кровохарканье, колонизация мокроты Pseudomonas aeruginosa.
- Необъяснимые кровохарканье или непродуктивный кашель.
У пациентов с предполагаемым диагнозом ХОБЛ заподозрить наличие бронхоэктазов, в том числе как причины симптомов, позволяют замедленное купирование инфекций нижних дыхательных путей, частые обострения и отсутствие курения в анамнезе.
У детей предполагать бронхоэктазы необходимо в следующих случаях:
- Хронический продуктивный кашель, особенно сохраняющийся после респираторных вирусных инфекций или сочетающийся с обнаружением бактерий при посеве мокроты.
- Бронхиальная астма, не отвечающая на лечение.
- Наличие в мокроте Staphylococcus aureus, Haemophilus influenzae, Pseudomonas aeruginosa, нетуберкулезных микобактерий или Burkholderia cepacia в сочетании с хроническими симптомами со стороны дыхательных путей.
- Тяжелая пневмония, особенно при неполном разрешении клинических симптомов или рентгенологических изменений. • Коклюшеподобное заболевание, сохраняющееся более 6 мес.
- Повторные пневмонии.
- Локальная хроническая обструкция дыхательных путей.
- Необъяснимое кровохарканье.
- Симптомы со стороны дыхательных путей в сочетании с любыми клиническими признаками муковисцидоза, иммунодефицита или первичного нарушения цилиарной функции.
Диагноз
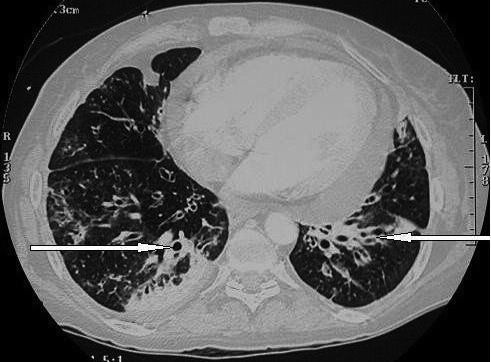
Стандартная рентгенография органов грудной клетки недостаточно информативна в ранней диагностике бронхоэктазов, поэтому отсутствие изменений на рентгенограммах не исключает этот диагноз. Более надежным методом диагностики считают КТВР (рис. 2). К характерным признакам бронхоэктазов, которые могут быть выявлены с помощью этого метода, относят дилатацию бронха, диаметр просвета которого превышает таковой прилегающей легочной артерии. Типично также отсутствие постепенного сужения бронха в дистальном направлении, благодаря чему он приобретает цилиндрическую форму. Утолщение стенки бронха – это частый, но не постоянный признак бронхоэктазов, интерпретировать который бывает сложно [24], так как небольшое утолщение стенки может наблюдаться у здоровых людей, пациентов с бронхиальной астмой, курильщиков [25]. В качестве критерия патологического утолщения стенки бронха предложено считать уменьшение его внутреннего диаметра 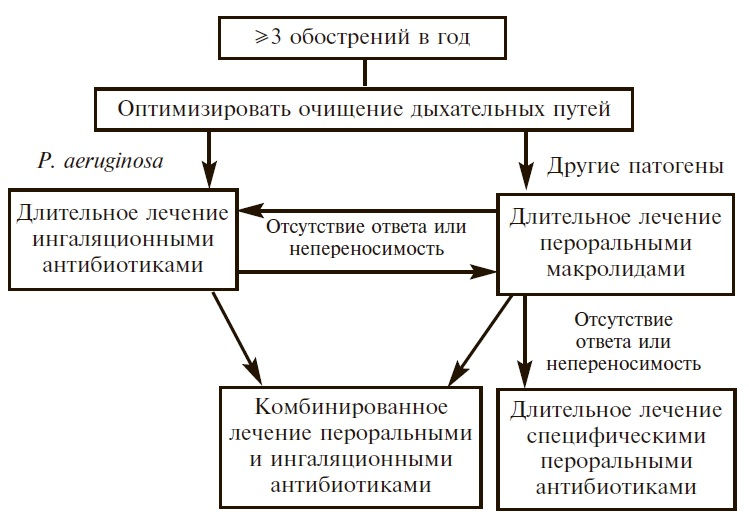
Благодаря широкому применению КТВР бронхоскопия сегодня не играет особой роли в диагностике бронхоэктазов. У детей этот метод может быть использован для выявления и удаления из бронхов инородных тел, а у взрослых – для идентификации микробных патогенов в нижних дыхательных путях, например, при отрицательных результатах повторного посева мокроты и недостаточной эффективности антибиотикотерапии. Результаты цитологического исследования бронхиальных секретов, полученных с помощью бронхоскопии, могут указывать на аспирацию желудочного содержимого (наличие макрофагов, содержащих включения жира) [27].
У всех пациентов с бронхоэктазами следует проводить посев мокроты с целью определения возможных патогенов и их чувствительности к антибиотикам. Как у детей, так и взрослых в мокроте чаще всего выявляют Haemophilus influenzae, реже – другие возбудители, такие как S. pneumoniae, S. aureus и M. catarrhalis [1]. Частота выделения P. aeruginosa у взрослых выше, чем у детей, и достигает 5-31%. Персистирование S. aureus в мокроте (и/или P. aeruginosa у детей) характерно для аллергического бронхолегочного аспергиллеза или муковисцидоза [1]. X. Miao и соавт. провели систематизированный обзор исследований, в которых изучалась частота выделениях различных патогенов из мокроты и бронхоальвеолярной лаважной жидкости (БАЛЖ) у пациентов с бронхоэктазами, не связанными с муковисцидозом [28]. В целом результаты посева мокроты были положительными в 74% случаев, БАЛЖ – в 48%. Как в мокроте, так и БАЛЖ чаще всего обнаружили H. influenzae (29% и 37%, соответственно). P. aeruginosa (28% и 8%), S. pneumoniae (11% и 14%), S. aureus (12% и 5%), M. catarrhails (8% и 10%).
У всех пациентов с бронхоэктазами следует регулярно (по крайней мере ежегодно) определять показатели функции легких, в том числе объем форсированного выдоха за 1 с (ОФВ1), форсированную жизненную емкость легких (ФЖЕЛ) и пиковую объемную скорость выдоха, а также оценивать обратимость бронхиальной обструкции, особенно в более молодом возрасте. Улучшение показателей функции легких может быть объективным критерием эффективности антибиотикотерапии.
В 2014 году европейские эксперты предложили индекс тяжести бронхоэктазов (Bronchiectasis Severity Index – BSI), который позволяет выделить больных с наиболее высоким риском осложнений на основании возраста пациента, показателей вентиляционной способности легких, количества обострений, колонизации P. aeruginosa и др. [29].
Лечение
Ключевую роль в лечении больных с бронхоэктазами играет улучшение эвакуации мокроты с помощью физических методов (мануальные техники, постуральный дренаж и др.) и медикаментозных средств, в частности 7% гипертонического раствора (ГР) натрия хлорида, который вызывает улучшение реологических свойств и эвакуации бронхиального секрета за счет нескольких механизмов, в том числе регидратации слизи вследствие усиления осмоса воды под действием ионов, содержащихся в растворе [30]. Кроме того, ГР ослабляет связи между отрицательно заряженными гликозаминогликанами и ингибирует ENaC- [31]. Эти эффекты также способствуют снижению вязкости бронхиального секрета. Эффективность ГР установлена в нескольких плацебо-контролируемых исследованиях у больных муковисцидозом, у которых ингаляции препарата вызывали улучшение качества жизни и снижение частоты обострений [32]. Ингаляции ГР могут вызывать кашель и бронхообструкцию, для профилактики которой рекомендуют применять ингаляционный бронходилататор. Для улучшения переносимости ГР предложено использовать гиалуроновую кислоту, которая усиливает гидратирующий эффект препарата, предупреждает бронхоконстрикцию, стимулирует движения ресничек и уменьшает неприятный вкус раствора ГР (комбинированный препарат зарегистрирован в Российской Федерации под торговым названием Гианеб®) [33].
В рандомизированном клиническом исследовании у 24 пациентов с бронхоэктазами, не связанными с муковисцидозом, была сопоставлена эффективность однократного постурального дренажа, который проводили отдельно (1) или в сочетании с введением (2) тербуталина, (3) тербуталина и физиологического раствора (0,9%) или (4) тербуталина и ГР (7%) c помощью небулайзера [34]. Применение ГР в дополнение к физиотерапии по сравнению с физиологическим раствором привело к достоверному увеличению массы отделяемой мокроты, уменьшению ее вязкости и облегчало отделение мокроты (оценивали по визуальной аналоговой шкале) (табл. 1). Эти благоприятные изменения ассоциировались с более выраженным увеличением ОФВ1 у пациентов, получавших ГР. Те же авторы опубликовали результаты длительного рандомизированного, перекрестного ис сле дования в котором сравнивали эффективность введения изотонического физиологического раствора и ГР с помощью небулайзера у 32 больных в возрасте в среднем 56,6 лет (16 мужчин) с бронхоэктазами [35]. Длительность ежедневного применения каждого препарата (по 4 мл в день) составляла 3 мес, а длительность отмывочной фазы – 4 недели. Применение ГР по сравнению с изотоническим физиологическим раствором привело к значительному увеличению ОФВ1 (на 15,1 и 1,8% по сравнению с исходным; p ТАБЛИЦА 1. ффективность небулизированного гипертонического раствора (7%) натрия хлорида у больных с бронхоэктазами, не связанными с муковисцидозом
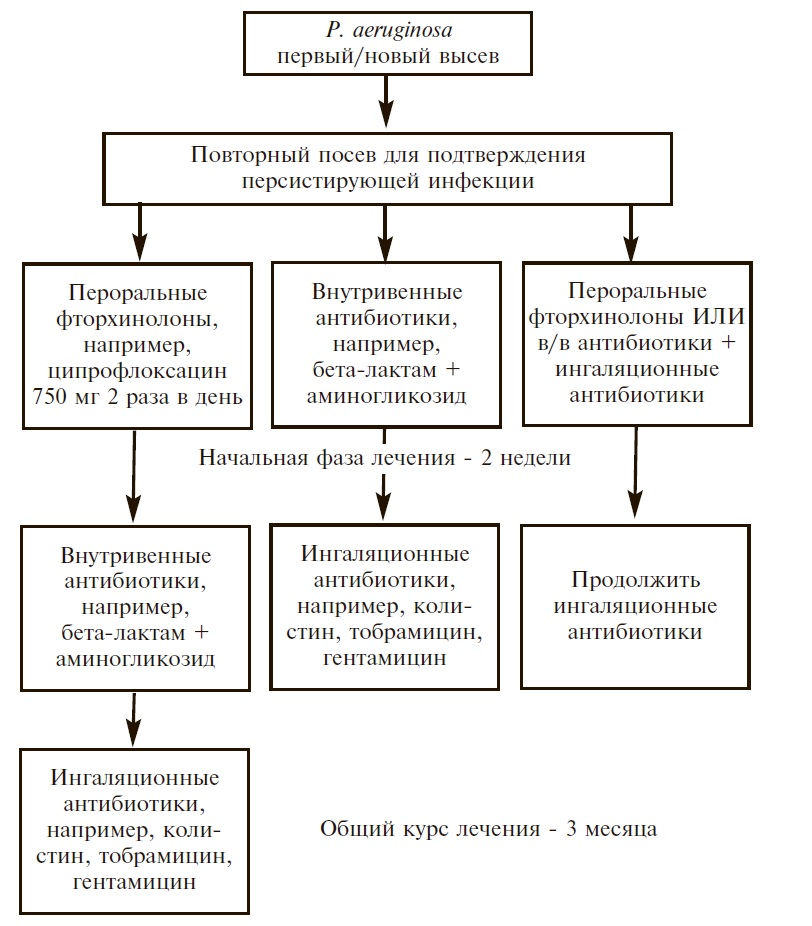 Рис. 3. Варианты эрадикации P. аeruginosa у пациентов с бронхоэктазами [43]
Рис. 3. Варианты эрадикации P. аeruginosa у пациентов с бронхоэктазами [43] J. Yang и соавт. провели мета-анализ 8 рандомизированных контролируемых исследований, в которых изучались эффективность и безопасность длительной терапии ингаляционными антибиотиками (тобрамицином, колистином и др.) у 539 больных с бронхоэктазами [42]. Ингаляционная антибактериальная терапия привела к значительному снижению числа бактерий в мокроте и частоты обострений и увеличению частоты эрадикации P. aeruginosa, однако ассоциировалась с увеличением риска развития бронхоспазма. Сходные результаты были получены другими авторами [45].
В международных рекомендациях по ведению больных с бронхоэктазами мало внимания уделено такому методу, как фибробронхоскопия с санационной целью. Вероятно, с учетом российской практики у большей части больных с обострением бронхоэктазов, требующих наблюдения в стационарных условиях, данный метод может быть востребован [46].
У пациентов с локальными бронхоэктазами, которые не поддаются медикаментозной терапии, возможно оперативное лечение (резекция легких) [47].
Заключение
С помощью КТВР бронхоэктазы относительно нередко выявляют у детей и взрослых с хроническими симптомами со стороны дыхательных путей, прежде всего продуктивным кашлем, сопровождающимся отделением гнойной мокроты и кровохарканьем. Ведущую роль в этиологии бронхоэктазов, не связанных с муковисцидозом, играют инфекции нижних дыхательных путей, в том числе туберкулез, однако всем больным следует проводить тщательное обследование для исключения более редких причин бронхоэктазов. По крайней мере у трети больных установить этиологию не удается (идиопатические бронхоэктазы). Бронхоэктазы часто считают следствием ХОБЛ, хотя по мнению зарубежных экспертов, в частности Британского торакального общества, связь между этими состояниями не установлена, а бронхоэктазы могут быть причиной симптомов у части больных с диагнозом ХОБЛ, особенно некурящих.
Лечение бронхоэктазов в значительной степени остается эмпирическим, так как эффективность многих лекарственных средств, например, ингаляционных глюкокортикостероидов или муколитиков, в рандомизированных контролируемых исследованиях убедительно не доказана. Важное значение имеет применение физических методов лечения, позволяющих улучшить отхождение мокроты. С этой же целью может быть использован 7% гипертонический раствор хлорида натрия в сочетании с гиалуроновой кислотой (Гианеб® по одному флакону 5 мл два раза в день). Для лечения инфекционных обострений необходимо применять антибиотики, которые при частых рецидивирующих бронхолегочных инфекциях нередко назначают на длительный срок, в том числе ингаляционно.
Источник


