- АМЁБИАЗ
- Лечебные препараты от амёбиаза
- Народные средства от амебиаза
- Амебиаз — симптомы и лечение
- Определение болезни. Причины заболевания
- Возбудитель
- Эпидемиология
- Симптомы амебиаза
- Острый кишечный амёбиаз (колит или дизентерия)
- Хронический кишечный амёбиаз
- Внекишечный амёбиаз
- Амёбиаз у беременных
- Патогенез амебиаза
- Классификация и стадии развития амебиаза
- Осложнения амебиаза
- Диагностика амебиаза
- Лечение амебиаза
- Прогноз. Профилактика
АМЁБИАЗ
Амебиаз — протозойная инфекция, характеризующаяся язвенным поражением толстой кишки, возможностью образования абсцессов в различных органах и склонностью к затяжному и хроническому течению . Это заболевание характеризуется эндемичностью (заболевание, свойственное данной местности) и преимущественно распространено в районах с жарким климатом.
Возбудитель заболевания — дизентерийная амеба. Жизненный цикл дизентерийной амебы включает две стадии — вегетативную (трофозоит) и покоя (циста), которые могут переходить одна в другую в зависимости от условий обитания в организме хозяина.
Дизентерийная амеба в организме больного человека встречается в трех формах.
1. Большая вегетативная форма — крупная амеба, очень подвижная. Ее можно обнаружить в острый период болезни или при обострении в кровянисто-слизистых комочках испражнений.
2. Малая вегетативная форма обнаруживается в стуле больных после прекращения острого периода заболевания, характеризуется меньшей величиной и меньшей подвижностью. Этой формой поддерживается цистообразование.
3. Циста — овальной формы, имеет 1—4 ядра, покрыта плотной оболочкой. Вегетативные формы вне человеческого организма быстро погибают, однако и цисты во внешней среде достаточно устойчивы: в испражнениях они могут сохраняться до 4 недель, в воде — до 8 месяцев, что имеет основное эпидемиологическое значение. Высушивание на них действует губительно.
Источником инфекции является человек, больной острой и хронической формой амебиаза, выздоравливающий, цистоноситель. Путь передачи — фекально-оральный. Возможны различные пути распространения амебиаза — пищевой, водный, контактно-бытовой. Факторами передачи возбудителя чаще являются пищевые продукты, особенно овощи и фрукты, реже — вода, предметы домашнего обихода, белье, посуда, игрушки и т. д. Рассеиванию цист амеб способствуют мухи и тараканы.
Человек заражается амебной формой дизентерии через рот и только цистами. Цисты, попав в желудочно-кишечный тракт, под воздействием панкреатического сока освобождаются от оболочки, превращаются в вегетативные формы, которые и внедряются в стенку толстой кишки, преимущественно восходящей части ободочной и слепой, где образуется язвенный процесс. Иногда язвы возникают в прямой и сигмовидной кишках. Язвы бывают глубокие, часто проникающие до серозного покрова, вследствие чего может быть прободение кишечной стенки.
Гематогенная диссеминация амеб вызывает развитие внекишечного амебиаза с формированием абсцессов в печени, легких, головном мозге и других органах. Длительный, хронически протекающий кишечный амебиаз может послужить причиной образования кист, полипов и амебом. Амебомы представляют собой опухолевидные образования в стенке толстой кишки.
Амебиазом болеют люди различного возраста, но, по статистическим данным, чаще мужчины в возрасте 20—50 лет.
Дизентоерийные амебы, паразитируя в кишечнике, поражают преимущественно его слизистую оболочку. В результате воспалительного процесса происходит образование язв. Диаметр язв различный — от нескольких миллиметров до 2—2,5 см. Дно язв покрыто гноем. В тяжелых случаях возможны перфорация кишечной стенки и развитие гнойного перитонита. Заживление язв влечет за собой разрастание соединительной ткани, стеноз и даже полную непроходимость кишечника.
Возможно гематагенное распространение амеб, что приводит к внекишечному амебиазу. Чаще всего поражается печень, в ней возникают очаги некроза, которые затем абсцедируются. Амебные абсцессы могут развиваться в легких, коже, головном мозге и других органах.
Формы заболевания, симптомы, течение болезни
Различают три основные формы заболевания:
1) кишечный амебиаз; 2) внекишечный амебиаз; 3) кожный амебиаз.
Кишечный амебиаз, или амебная дизентерия — основная и наиболее часто встречающаяся кишечная форма инфекции. Инкубационный период продолжается от 1—2 недель до 3 месяцев и более. Заболевание может протекать в легкой, средне-тяжелой и тяжелой формах.
Самочувствие больных остается удовлетворительным. Температура тела нормальная или незначительно повышена. Интоксикация не выражена. Могут беспокоить незначительная слабость, недомогание, быстрая утомляемость, снижение аппетита, кратковременные боли в животе.
Основным симптомом заболевания является расстройство стула. Вначале стул каловый, обильный, со слизью, 4—6 раз в сутки. Затем частота стула увеличивается до 10—20 раз. Стул теряет каловый характер и представляет собой стекловидную слизь, позже туда примешивается кровь, и испражнения приобретают вид «малинового джема». В острой фазе болезни возможны постоянные схваткообразные боли в животе.
В случаях поражения прямой кишки появляются мучительные тенезмы. Живот при пальпации мягкий, болезненный по ходу толстого кишечника.
Острые проявления кишечного амебиаза сохраняются обычно не более 4—6 недель. Затем даже без специфического лечения состояние больных улучшается, колитический синдром купируется. Ремиссия может быть от нескольких недель до нескольких месяцев. Вслед за ней наступает возврат большинства симптомов амебиаза и заболевание приобретает хронический характер.
Длительность хронического амебиаза без специфического лечения возможна десятилетиями. Возможно рецидивирующее и непрерывное течение.
При рецидивирующем течении периоды обострения сменяются периодами ремиссии, во время которых больной чувствует себя хорошо, жалоб не предъявляет.
При непрерывной форме периоды ремиссии отсутствуют, заболевание сопровождается то усилением, то ослаблением клинических симптомов.
При хроническом течении амебиаза развивается астенический синдром. Аппетит понижен или отсутствует, беспокоит неприятный вкус во рту. Больные худеют.
В период обострения стул может быть до 20—30 раз в сутки. Болевой синдром отсутствует или нечетко выражен. Живот обычно втянут. Развиваются симптомы поражения сердечно-сосудистой системы: тахикардия, приглушенность тонов сердца. Может быть незначительное увеличение и болезненность печени.
В запущенных случаях развивается истощение, в результате которой наступает смерть.
При кишечной форме амебиаза возможны различные осложнения: периколиты, перфорация стенки кишечника с последующим перитонитом, гангрена слизистой оболочки, кровотечение, острый специфический аппендицит, стриктуры (сужение) кишечника, выпадение прямой кишки.
Из внекишечных форм амебиаза наиболее часто встречается амебиаз печени. Он может возникнуть в результате перенесенного кишечного амебиаза. Протекает в острой форме или хронически. Может протекать в 2-х формах — амебный гепатит и абсцесс печени.
Амебный гепатит характеризуется болями в правом подреберье, увеличением, уплотнением печени, незначительным повышением температуры. Желтухи может и не быть.
При развитии абсцесса печени эти же симптомы более выражены. Боли в правом подреберье интенсивнее, усиливаются при дыхании, перемене положения тела. Беспокоит слабость, потливость.
Характерен внешний вид больного: исхудание, заостренные черты лица, снижение тургора кожных покровов. Кожа приобретает землистый оттенок, иногда развивается желтуха. Со стороны сердечной системы — приглушенность тонов сердца, снижение артериального давления, тахикардия.
Амебные абсцессы печени могут осложняться гнойными перитонитами, плевритами, перикардитами. Летальность достигает 25 % и выше.
При амебиазе возможно развитие амебной пневмонии, абсцесса легких. Описаны амебные абсцессы селезенки, почек, женских половых органов.
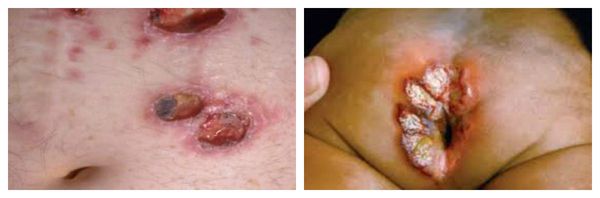
Возможно развитие амебиаза кожи, когда на кожных покровах перианальной области, ягодиц, промежности появляются эрозии, язвы.
Лечебные препараты от амёбиаза
Для лечения амебиаза применяют различные препараты. Все они разделены на три основные группы.
Первая группа — препараты прямого контактного действия, оказывающие губительное действие на возбудителя.
К ним относятся ятрен и дийодохин. Ятрен назначают по 0,5 г 3 раза в день в течение 10 дней. После перерыва курс можно повторить.
Дийодохин применяют по 0,25—0,3 г 3—4 раза в день в течение 10 дней.
Вторая группа — препараты, действующие на тканевые формы амебы. Эффективны при кишечном и внекишечном амебиазе.
Эметин солянокислый. Суточная доза — 1 мг/кг. Вводят внутримышечно и подкожно в течение 5—6 дней. При необходимости курс можно повторить через 45 дней.
Дигидроэметин назначают по 1,5 мг/кг в сутки внутримышечно или подкожно в течение 10 дней. Этот препарат менее токсичный и более эффективный по сравнению с эметином.
Амбильгар (пиридазол) превосходит по своему эффекту эметин и дигидроэметин. Применяется по 25 мг/кг в сутки в течение 7—10 дней. Может давать побочные явления в виде головной боли, нервно-психических нарушений.
Выраженным противопротозоидным действием обладает делагил (хлорохин, резохин). Он хорошо всасывается в кишечнике и концентрируется в печени, поэтому эффективен как при кишечном амебиазе, так и при абсцессе печени. Назначают его в течение 3 недель по определенной схеме:
1 неделя — по 0,75 г в сутки;
2 неделя — по 0,5 г в сутки;
3 неделя — по 0,25 г в сутки.
Есть еще одна схема лечения делагилом: в первые 2 дня по 1 г в день, в последующие 19 дней — по 0,5 г в день.
Третья группа — препараты, которые применяются при лечении всех форм амебиаза.
Назначают метронизадол (флагил, трихопол). При кишечном амебиазе назначают по 0,4 г 3 раза в день в течение 5 дней. При внекишечном амебиазе 1 день — по 0,8 г препарата 3 раза в день, в последующие 5 дней — по 0,4 г 3 раза в день. Некоторые авторы предлагают 10-дневные курсы метронидазола.
Для химиопрофилактики амебиаза в очагах применяют фурамид. Курс лечения — 5 дней. Применяют по 2 таблетки 3 раза в день. Для профилактики фурамид назначают по 2 таблетки в день в течение всего периода, пока существует опасность заражения амебиазом.
Используют антибиотики широкого спектра действия, но их применяют как вспомогательное средство (это тетрациклин, мономицин, метациклин и др.); а при абцессах печени, легких, мозга и других органов — в сочетании с противоамебными средствами. При амебиазе кожи используют мазь с ятреном.
Необходима патогенетическая и симптоматическая терапия.
При развитии анемии назначают препараты железа, кровезаменители, реже — гемотрансфузин, обязательно показан комплекс витаминов: аскорбиновая кислота, витамины группы В.
При тяжелом течении амебиаза проводят инфузионную терапию. Внуривенно вводят глюкозо-солевые растворы, реополиглюкин и др.
Народные средства от амебиаза
В Китае амебную дизентерию издавна лечат ягодами облепихи или боярышника. Настой готовят из расчета 1/4 фунта ягод на 2 стакана кипятка. Настой охладить, процедить и пить несколько дней.
Для лечения амебной дизентерии издавна применяли чеснок. Настойку чеснока готовят из расчета 40 г чеснока на 100 г водки. Употребляют по 10—15 капель 3 раза в день за 30 минут до еды.
Из препаратов растительного происхождения для лечения амебной дизентерии можно использовать травы, обладающие противовоспалительным, антисептическим и противопоносным действием. Они подробнее описаны в разделах «Дизентерия», «Сальмонеллез».
Показаны также растения, богатые витаминами: это шпажник черепитчатый, гречиха посевная, ель обыкновенная, клевер луговой, клюква болотная, морошка, пихта сибирская, рябина обыкновенная, шиповник коричный, яблоня лесная.
Важное значение имеет витаминотерапия (витамины С, группы В, РР, К). Показана стимулирующая терапия в виде переливаний плазмы, крови, гемотерапии. Диета больных должна включать слизистые супы, простые каши, мясные паровые блюда, простоквашу, кефир, сухари, фруктовые соки.
1. Корневище лапчатки прямостоячей — 25,0 г.
Корневище кровохлебки — 25,0 г.
Трава пастушьей сумки — 50,0 г.
Отвар принимают по 1/2 стакана за 20—30 минут до еды 3—4 раза в день.
2. Трава горца птичьего — 20,0 г.
Трава лапчатки гусиной — 20,0 г.
Листья подорожника — 40,0 г.
Настой принимают по 1/2—3/4 стакана 3—4 раза в день за 20—30 минут до еды.
3. Тополь черный (осокорь). Принимать по 40 капель настойки на 1 стакан теплой воды или сырого молока за 1 час до еды 3 раза в день в течение 20—30 дней.
4. Эвкалипт шаровидный, прутьевидный, пепельный подавляет рост дизентерийной амебы. 5 vk 1%-ного спиртового раствора, разведенных в 30 мл воды, ежедневно 3 раза в день за 40 минут до еды.
5. Настой плодов тмина: 20 г залить 200 мл горячей кипяченой воды и нагревать на кипящей водяной бане в течение 15 минут, охладить при комнатной температуре 45 минут, процедить. Объем полученного настоя довести кипяченой водой до 200 мл. Хранить в прохладном месте не более 2 суток. Принимать по 1/2—1/3 стакана 2—3 раза в день после еды.
6. Черемуха обыкновенная — 10 г на 200 мл горячей кипяченой воды. Принимать по 1/2 стакана в день за 30 минут до еды.
7. Щавель конский — 5 г заливают 200 мл горячей кипяченой воды, закрывают крышкой и нагревают в кипящей воде (водяной бане) в течение 30 минут, охлаждают при комнатной температуре 10 минут, процеживают. Объем полученного отвара доводят кипяченой водой до 200 мл. Приготовленный отвар хранят в прохладном месте не более 2 суток. Принимают по 1/3 стакана 2—3 раза в день за 30 минут до еды.
8. Настойка чеснока по 10—20 капель 2—3 раза в день с молоком за 30 минут до еды.
Источник
Амебиаз — симптомы и лечение
Что такое амебиаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Амёбиаз (Amoebic Dysentery) — это острое и хроническое заболевание, которое вызывают патогенные штаммы дизентерийной амёбы. Проникая в организм, они приводят к язвенному поражению кишечника, которое сопровождается умеренно выраженной интоксикацией, нарушениями стула, снижением веса и иногда появлением абсцессов в печени, кишечнике, лёгких и головном мозге. Болезнь может протекать долго, иногда приводит к смерти, особенно у ослабленных пациентов и при отсутствии медицинской помощи.
Возбудитель
- домен — эукариоты;
- ветвь — амёбоподобные;
- тип — Evosea;
- класс — Archamoebae;
- семейство — Entamoebidae;
- род — Entamoeba (энтамёба);
- вид — дизентерийная амёба (Entamoeba histolytica).
Первым описал возбудителя и доказал его патогенность русский учёный Ф. А. Лёш в 1875 году. Сейчас выделено не менее 22 штаммов, из которых 9 являются болезнетворными, а остальные 13, вероятнее всего, не патогенны для человека.
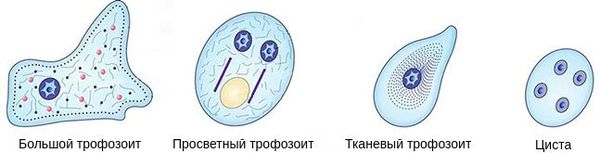
Изменяясь в процессе жизни, амёбы проходят две стадии развития:
- вегетативную, или активную, стадию в форме трофозоита ;
- стадию покоя, или «спящую» стадию, в форме цисты .
Вегетативная стадия подразделяет амёб по функциям и строению на большую вегетативную , просветную и тканевую . Все они, внезапно попадая во внешнюю среду, гибнут в течение 30 минут.
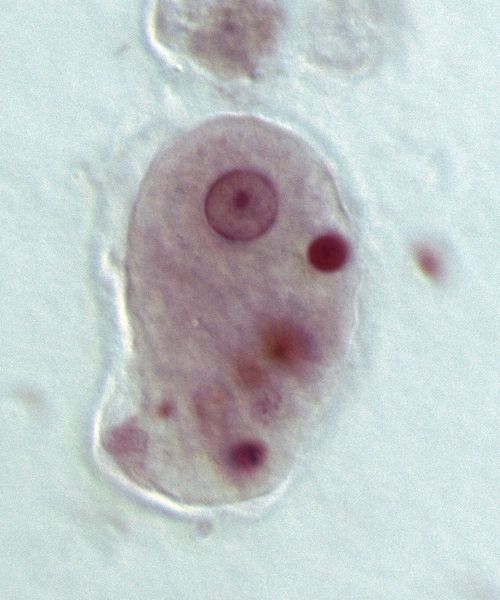
Большие вегетативные трофозоиты (forma magna) достигают 20-60 мкм. Такая форма амёб передвигается за счёт поступательных толчков. Содержит ядро и цитоплазму — основную часть клетки. Цитоплазма разделена на стекловидную прозрачную массу и внутренний жидкий слой с пищеварительными вакуолями, в которых перевариваются захваченные амёбой эритроциты. При остром амёбиазе большие трофозоиты выявляются в свежих испражнениях — «тёплом кале». Способны расщеплять белковые молекулы. Имеют поверхностные пектины, с помощью которых амёбы прикрепляются к слизистой оболочке кишечника.
Просветные вегетативные трофозоиты (forma minuta) гораздо меньше большой формы: они достигают 15-20 мкм. Такие трофозоиты малоподвижны. Имеют одно ядро, которое не видно без окраски. В их цитоплазме содержатся мелкие вакуоли, но уже без эритрофитов. Живут просветные трофозоиты в верхнем отделе толстой кишки, питаются бактериями, размножаются, явного вреда не наносят. Выявляются в кале при остром амёбиазе в начале выздоровления, при хроническом амёбиазе, а также у носителей амёб, но для их выявления нужно проводить глубокие промывания кишечника или исследовать конечные порции каловых масс после приёма солевого слабительного. В нижнем отделе толстого кишечника при постепенном ухудшении условий, например нехватки жидкости, нарушении бактериальной флоры, приёма лекарств или изменения рН среды, обычно переходят в цистную форму, которая постепенно выходит в окружающую среду. Если защитные силы организма ослаблены, просветные трофозоиты могут переходить в большую вегетативную форму и проявлять агрессию.
Тканевые вегетативные трофозоиты образуются из просветной формы, но внешне похожи на вегетативную. Достигают 20-25 мкм, подвижны, паразитируют, проникая в слизистую оболочку толстой кишки, и поражают кишечник. Выявляются только при остром амёбиазе в поражённых органах, в жидком кале обнаруживаются крайне редко — при распаде язв кишечника.
Цисты образуются из просветной формы в нижних отделах толстой кишки. Имеют округлую форму, достигают 8-15 мкм. Неподвижны, покрыты плотной оболочкой из хитина, содержат хроматоидные тельца (РНК с белком) и гликоген. В зависимости от зрелости цист, в них присутствуют от 1 до 4 ядер. Чаще выявляются у больных хроническим амёбиазом и паразитоносителей. Во внешней среде очень устойчивы: в кале при комнатной температуре сохраняются до 2 недель и дольше, при заморозке до − 21°С — не более З месяцев, в воде — до 8 месяцев. При нагревании до 100°С и кипячении быстро погибают. Стандартные бытовые дезинфектанты с хлором почти не действуют на цисты. Повлиять на них могут мыльно-крезоловые препараты, раствор сулемы 1:1000 и 3 % раствор карболовой кислоты [1] [3] [7] [10] .
Эпидемиология
Амёбиаз — широко распространённая болезнь, преимущественно встречается в странах Южной и Западной Африки, Центральной и Южной Америки, а также в Индии, Китае и Корее. В России в основном регистрируются единичные случаи, преимущественно в южных районах, на Кавказе и Дальнем Востоке. Хотя в последнее время заболеваемость на территории нашей страны возрастает. Возможно, это связано с притоком мигрантов из приграничных регионов и развитием туризма.
В среднем в мире ежегодно регистрируется около 50 млн случаев амёбиаза, из которых около 100 тысяч заканчиваются смертью. По количеству умерших эта болезнь занимает третье место среди паразитарных болезней. Примерно 90 % случаев заболевания приходятся на кишечный амёбиаз, остальные формы — внекишечные.
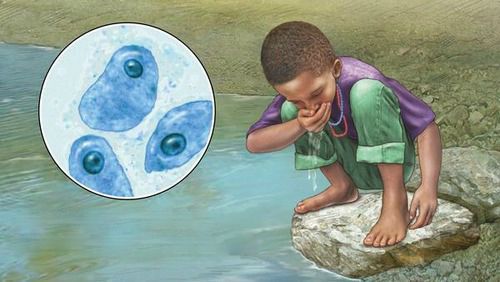
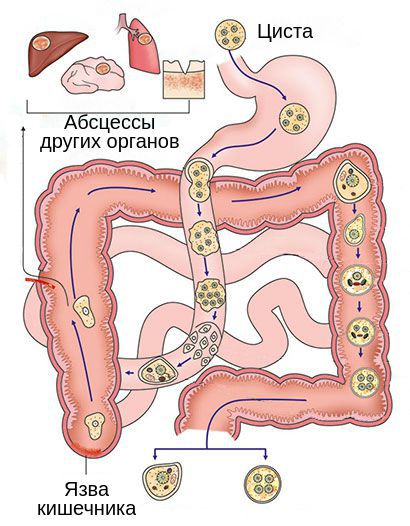
Источник инфекции — человек (больной или носитель). С его фекалиями амёбы в форме цист попадают в окружающую среду.
Механизм передачи — фекально-оральный. Включает водный, пищевой, контактно-бытовой и половой (орально-анальный) пути передачи. Заражение может наступить при попадании в рот любого вещества (воды, пищи, грязи, пальцев рук), которое соприкасалось с фекалиями заражённого человека или содержит какую-то их часть. Механическими распространителями-переносчиками могут быть тараканы и мухи. В крайне редких случаях у гомосексуалистов и пациентов со вторичным иммунодефицитом возможно заражение при попадании амёб напрямую в рану.
Больной амёбиазом рискует передать инфекцию членам семьи, однако такой риск невысок, особенно если человек соблюдает правила личной гигиены: тщательно моет руки после уборной и перед приготовлением пищи.
Ситуации, повышающие риск заражения:
- посещение тропических стран с низким уровнем санитарии;
- взаимодействие с иммигрантами из тропических стран с низкими санитарными условиями;
- пренебрежение правилами личной гигиены;
- употребление сырой, необеззараженной воды из открытых источников и водопроводной системы;
- гомосексуальные контакты;
- наличие психических расстройств.
Иммунитет после перенесённой болезни нестойкий и слабо выраженный, возможны повторные заражения. Даже большое количество образующихся антител, например при амёбных абсцессах печени, не спасают от прогрессирования амёбиаза [1] [2] [5] [6] .
Симптомы амебиаза
Инкубационный период — время появления первых симптомов после заражения — длится от 7 дней до 3-6 недель или нескольких месяцев. Большинство случаев заражения протекает либо бессимптомно (носительство), либо малосимптомно — в лёгкой кишечной форме или субклинически (выявляется по результатам анализов, симптомов нет). Такое состояние может продолжаться много лет, однако всегда есть риск перехода болезни в явную форму.
Острый кишечный амёбиаз (колит или дизентерия)
Заболевание начинается постепенно, с умеренно выраженных болей в животе. Обычно они локализуются в правой и левой подвздошной области. Иногда приобретают схваткообразный характер. При этом возникает несильно выраженная диарея. Количество каловых масс, как правило, невелико и имеет тенденцию уменьшаться. Из-за язвенных дефектов слизистой оболочки кишечника в кале появляются примеси (прожилки) крови. Чем выраженнее процесс, тем больше примеси, вплоть до характерного малинового окраса кала. Присутствует небольшая интоксикация: слабость, недомогание, слабо выраженная лихорадка.
При нетяжёлом остром течении, несмотря на явно выраженную диарею, самочувствие остаётся относительно удовлетворительным. У маленьких детей может быстро развиться обезвоживание и интоксикация, упругость и эластичность кожи снижается, ребёнок худеет, появляются судороги. Процесс продолжается, как правило, в течение 3-6 недель.
Хронический кишечный амёбиаз
Если после этого процесс стихает, остаётся лишь незначительный дискомфорт в животе и неустойчивый стул в течение недели или пары месяцев, может наступить самоизлечение. Однако чаще после периода относительного затишья симптоматика возвращается. И так продолжается десятилетиями: периодически возникает вздутие и боли в животе, в том числе при надавливании, неустойчивый стул с периодами диареи, запоров и появления примеси крови, постепенно увеличивается размер печени, нарастает слабость, появляется тошнота, пропадает аппетит, нарастает истощение. Внешне обращает на себя внимание астеничность и бледность больных. Без лечения такая форма болезни рано или поздно приведёт к осложнениям и преждевременной смерти.
Внекишечный амёбиаз
Выделяют пять форм внекишечного амёбиаза:
- амёбный абсцесс печени;
- плевролёгочный амёбиаз;
- амёбный перикардит;
- церебральный амёбиаз;
- амёбиаз кожи.
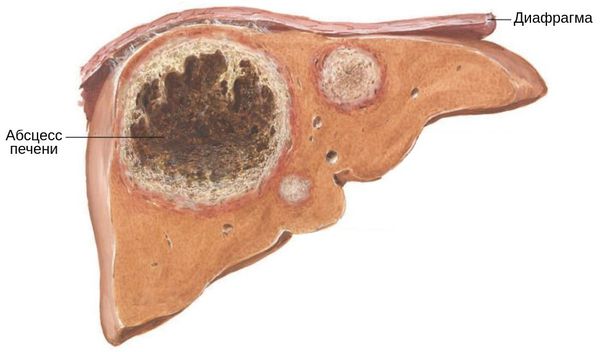
Амёбный абсцесс печени — самая частая форма внекишечного поражения. Может возникнуть как после выявленного ранее или текущего кишечного амёбиаза (до 40 %), так и стать первым проявлением болезни. Чаще возникает у взрослых мужчин, особенно с алкогольной зависимостью .
Как правило, поражается правая доля печени из-за особенностей кровоснабжения. Размеры абсцесса могут достигать 20 см. Внезапно появляется лихорадка неправильного (септического) типа: температура тела быстро увеличивается до 40°C и в течение суток резко падает, иногда до нормы, затем снова увеличивается. Разница таких перепадов в день составляет более 2°C. У детей может быть просто субфебрилитет — 37,1-38,0°C. Подъём температуры сопровождается выраженным ознобом и потливостью (чаще в ночное время). Также возникают сильные боли в правом подреберье, которые иррадиируют в правое плечо и лопатку. В 20 % случаев болей может и не быть, тогда причина болезни может длительно оставаться неясной.
Помимо прочего, печень увеличивается в размерах, пальпация области правого подреберья болезненна, может развиться желтуха — это неблагоприятный признак, указывающий на нарушение работы печени.
Плевролёгочный амёбиаз может возникнуть в двух случаях: при распространении амёб из кишечника через кровь или, что бывает чаще, при прорыве абсцесса печени через фистулу в диафрагму и лёгкие. В результате появляются абсцессы лёгких и специфическая эмпиема плевры — накопление патологической жидкости в плевральной полости, иногда гноя. Возникают боли в грудной клетке, одышка, повышается температура тела, больного знобит, появляются признаки выраженной интоксикации: резкая слабость, потливость, головокружение, тошнота. Нередко присоединяется кровохарканье, иногда с гноем из-за воздействия бактерий.
Амёбный перикардит развивается при прорыве печёночного абсцесса из левой доли в перикард — околосердечную сумку. Развивается тампонада сердца, появляется резкое головокружение, слабость, обморок — чаще летально.
Церебральный амёбиаз возникает при занесении амёб через кровь в головной мозг. Развивается очень быстро. Отличается тяжелейшим течением с практически неизбежным летальным исходом.
Амёбиаз кожи развивающее у больных с ослабленной иммунной системой. Язвенные элементы появляются в районе фистулы, чаще в перианальной области, в области печени и в районе половых органов (при попадании амёб из кала на повреждённые поверхности кожи). Поражения имеют вид эрозий или болезненных язв различной формы и размеров с приподнятыми и подрытыми краями. Дно дефектов чаще красно-багрового цвета, иногда с коричневатым оттенком, запах зловонный.
Амёбиаз у беременных
У беременных, а также в раннем послеродовом периоде, особенно после назначения глюкокортикостероидов, угнетающих иммунитет, амёбиаз протекает тяжелее, чем у небеременных. Возможно развитие фульминантного амёбного колита. Это внезапно возникающее состояние с выраженной интоксикацией, сильными болями в животе, которые вызваны тотальным язвенным поражением слизистой кишечника. Сопровождается кишечным кровотечением , перфорацией кишечника и перитонитом. Риск летальности — до 70 %. Специфического воздействия на плод не отмечено [1] [3] [4] [10] .
Патогенез амебиаза
Входные ворота — ротовая полость. Через неё цисты дизентерийной амёбы попадают в организм. В неизменном виде они проникают через желудок в тонкий кишечник. Там цисты теряют защитную оболочку, в результате чего образуется сначала 4-х ядерный трофозоит — паразит в активной питающейся стадии, а после простого деления — 8 одноядерных амёб, которые продолжают опускаться ниже, достигая верхних отделов толстого кишечника — слепую и ободочную кишку .
В отделах кишечника происходит дальнейшее развитие амёб до просветной формы, их размножение и питание. Они поглощают бактерии и детрит — продукт распада тканей. На этом этапе амёба является сапрофитом и не причиняет организму неудобств.
Так может продолжаться неопределённо долго, однако рано или поздно наступает пусковой момент: снижение иммунитета, проникновение других паразитов, развитие кишечной инфекции, стресс, недостаточное питание и т. п. После триггера амёбы видоизменяются до тканевых форм и вырабатывают разрушающие ферменты, которые повреждают слизистую оболочку толстого кишечника.
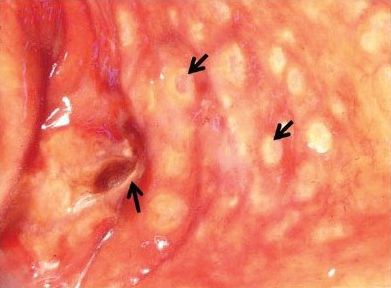
Внедряясь в стенку кишки, амёбы начинают активно размножаться, вызывая ещё большее повреждение и нагноение — микроабсцесс. Со временем абсцесс вскрывается в просвет кишки, а на её стенке образуется язва. Дефекты похожи на кратеры с неровными приподнятыми краями. Воспалительная реакция вокруг язвы выражена слабо, дно дефекта состоит из омертвевшей ткани тёмно-бурого цвета. По степени зрелости язвы могут быть начальными, в стадии разгара или рубцующимися. Они располагаются одиночно или сливаются в обширные эрозии.
В тяжёлых случаях поражение толстой кишки может стать тотальным, однако чаще поражается только слепая и восходящая часть кишечника. При длительном течении болезни в стенке кишки из-за постоянного противостояния разрушительного процесса и регенерации может образоваться очень много соединительной грануляционной ткани. Это способствует утолщению стенки и сужению просвета кишки, т. е. стриктуре кишечника. Паразиты локализуются преимущественно на границе здоровой и отмершей ткани, активно поглощают эритроциты.
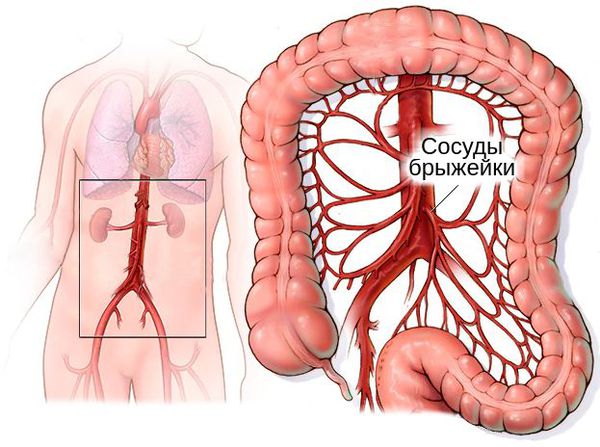
При прогрессировании процесса амёбы проникают в брыжеечные сосуды и через кровь распространяются в различные органы с богатым кровоснабжением. В результате появляется абсцесс печени (в 95 % случаев), головного мозга и лёгких. Этот процесс можно рассматривать как метастазирование. Сначала абсцессы представляют собой небольшие некрозы, но затем они сливаются и образуют обширные участки поражения.
У абсцесса печени есть три условные зоны: область центрального некроза, поражения стромы (каркаса органов) и наружная фибриновая зона, содержащая трофозоиты амёб. В зоне некроза находится детрит, эритроциты и другие вещества, кроме бактерий. Цвет содержимого — от жёлто-коричневого до бурого. Если в кишечнике или печени возникает фистула (патологическое отверстие), возникает амёбное поражение кожи и иногда перианальной области.
В период паразитирования амёбы не гибнут, так как могут избегать агрессивного воздействия иммунной системы. Они нарушают выработку и способствуют распаду иммуноглобулина А, играющего важную роль в защите слизистых оболочек и кожи, тем самым подавляют Т-клеточный иммунитет.
При встрече с нейтрофилами — разновидностью лейкоцитов — амёбы могут поглотить и разрушить эти иммунные клетки. В результате произойдёт выброс ферментов и свободных радикалов, которые усилят повреждение тканей.
В целом иммунитет способен лишь частично и временно ограничить область поражения, но противостоять и победить болезнь самостоятельно он не может [1] [2] [7] [8] .
Классификация и стадии развития амебиаза
По Международной классификации болезней (МКБ-10) выделяют 10 форм болезни:
- A06.0 Острая амёбная дизентерия (острое поражение кишечника).
- A06.1 Хронический кишечный амёбиаз (хроническое поражение кишечника)
- A06.2 Амёбный недизентерийный колит (язвенное поражение толстого кишечника)
- A06.3 Амёбома кишечника (опухолевидное поражение кишечника)
- A06.4 Амёбный абсцесс печени (может быть как осложнение кишечного процесса, так и самостоятельной формой болезни).
- A06.5 Амёбный абсцесс лёгкого (поражение лёгких, иногда с печенью).
- A06.6 Амёбный абсцесс головного мозга (поражение головного мозга, иногда с печенью и лёгкими).
- A06.7 Кожный амёбиаз (язвенное поражение кожи).
- A06.8 Амёбная инфекция другой локализации (аппендикса или головки полового члена).
- A06.9 Амёбиаз неуточнённый.
По классификации Всемирной организации здравоохранения (ВОЗ) формы амёбиаза делят на две группы:
- Бессимптомная форма.
- Манифестная форма:
- кишечный амёбиаз — включает амёбную дизентерию и недизентерийный амёбный колит;
- внекишечный амёбиаз — включает печёночный амёбиаз (острую форму и абсцесс печени), лёгочный амёбиаз и другие внекишечные поражения.
По типу течения болезни выделяют три формы:
- типичная форма — развитие кишечного амёбиаза, амёбной дизентерии или острого амёбного колита;
- атипичная форма — скрытое, бессимптомное течение амёбиаза;
- молниеносная форма — внезапное развитие болезни с признаками выраженной интоксикации, сильными болями в животе, вызванным тотальным поражением слизистой кишечника, кишечным кровотечением, перфорацией кишечника, перитонитом и высокой летальностью.
По тяжести кишечного амёбиаза выделяют три степени:
- лёгкая — медленное начало без признаков интоксикации или её минимальными проявлениями, температура в норме или не превышает 38,0°C, болей в животе нет, стул нормальной консистенции или кашицеобразный до 3-х раз в сутки, кровь в кале отсутствует, чаще поражается один сегмент кишечника, наблюдаются изменения в клиническом анализе крови, осложнений нет;
- среднетяжёлая — подострое начало, в течение недели наблюдается умеренно выраженная интоксикация и фебрильная температура (38-39°C), в животе возникают боли умеренной интенсивности, характерен кашицеобразный или жидкий стул с примесями крови до 10 раз в день, умеренно выраженные признаки воспаления в копрограмме, повышение уровня эозинофилов в крови и скорости оседания эритроцитов, язвенно-некротическое поражение нескольких сегментов толстого кишечника, иногда развиваются осложнения;
- тяжёлая — болезнь начинается остро, выраженная интоксикация и фебрильная температура сохраняются дольше недели, наблюдаются выраженные интенсивные боли в животе, возможно появление тенезмов — резких судорожных болей в области прямой кишки, стул становится жидким с примесью крови и слизи, частота дефекаций — 10 раз в сутки, ярко выражены изменения в клиническом анализе крови и копрограмме, поражается несколько сегментов кишечника, вплоть до тотального, развиваются осложнения.
По наличию осложнений болезнь может протекать:
- без осложнений;
- с кишечными и внекишечными осложнениями [1][4][6][9] .
Осложнения амебиаза
- прободение язвы, чаще в области слепой кишки, с развитием кишечного кровотечения, перитонита и образования абсцессов в брюшной полости;
- амёбный аппендицит;
- амёбома — опухолевое образование-инфильтрат в стенке кишечника, состоит из коллагена, фибробластов и клеточных элементов;
- стриктура кишечника — спаечный процесс, может проявляться запорами и непроходимостью кишечника ;
- анемия и истощение — развиваются при длительном хроническом течении болезни.
- амёбный перикардит — развивается из-за прорыва абсцесса через диафрагму в перикард, может стать причиной тампонады сердца и привести к смерти;
- эмпиема плевры — возникает из-за прорыва абсцесса через кровь или диафрагму в лёгкие, проявляется болями в грудной клетке, кашлем, одышкой, появлением мокроты с кровью и гноем, потрясающим ознобом и лихорадкой, в крови увеличивается уровень лейкоцитов, нейтрофилов и эозинофилов;
- фульминантный амёбиаз — чаще возникает у ослабленных детей и беременных, отличается резким началом с гектической лихорадкой, тотальным поражением кишечника, выраженным токсикозом, кишечными кровотечениями и неблагоприятным прогнозом;
- амёбиаз кожи — развивается у ослабленных больных, чаще в перианальной области;
- амёбиаз головного мозга — характерно острое начало с выраженной мозговой симптоматикой, прогноз неблагоприятный.
Чаще развиваются кишечные осложнения. К факторами риска относятся: иммунодефицитное состояние, ранний детский возраст и беременность [1] [2] [6] [10] .
Диагностика амебиаза
В основе диагностики лежит анамнез — пребывание на опасной в отношении амёб территории, и данные лабораторного обследования, в том числе специфические тесты для выявления возбудителя.
Кишечный амёбиаз сопровождается болями в кишечнике и нарушением стула. Его нужно отличить от:
- острой и хронической кишечной инфекции — шигеллёза, сальмонеллёза , эшерихиоза, кампилобактериоза и др.;
- иных паразитарных заболеваний — лямблиоза , балантидиаза , кишечного шистосомоза и др.;
- воспаления кишечника неинфекционной природы — неспецифического язвенного колита и болезни Крона;
- псевдомембранозного колита — развитие этой болезни связано с длительным приёмом антибиотиков;
- дивертикулита;
- ишемического колита;
- опухоли кишечника (при амёбоме).
Внекишечный амёбиаз нужно отличить от:
Лабораторная и инструментальная диагностика амёбиаза предусматривает:
- Клинический анализ крови . При кишечном амёбиазе наблюдается умеренное повышение уровня эозинофилов и базофилов. При внекишечном амёбиазе — умеренное увеличение уровня лейкоцитов со сдвигом влево до юных форм нейтрофилов, повышение скорости оседания эритроцитов (СОЭ), концентрации эозинофилов и базофилов.
- Биохимический анализ крови . При внекишечном амёбиазе может отмечаться повышение щелочной фосфатазы, общего билирубина, АСТ и ГГТ.
- Копрограмма . В кале обнаруживаются лейкоциты, эритроциты, слизь и различные формы амёб.
- Серологические специфические исследования : реакция иммунофлюоресценции (РИФ) или иммуноферментный анализ крови (ИФА). В основном применяются для диагностики внекишечного амёбиаза, когда не удаётся обнаружить возбудителя в кале.
- ПЦР кала — полимеразная цепная реакция. Это перспективный метод исследования, однако он не даёт информации о болезни или носительстве. С его помощью можно только обнаружить амёбы в кишечнике.
- Копроовоскопия — микроскопическое исследование кала. В данном случае этот метод используют для поиска больших вегетативных форм амёб только в свежесобранном жидком кале, так как уже через 15-25 минут они теряют подвижность и погибают. Чтобы исследование было более достоверным, можно использовать солевое слабительное. Увеличить время хранения кала можно с помощью баночки с консервантом. Желательно применять методы обогащения, например эфирформалиновое осаждение. При исследовании оформленного кала можно выявить просветные формы амёб, а при выявлении цист подойдёт кал более длительного хранения, но диагноз будет под сомнением. При остром амёбиазе в кале чаще выделяют только большие вегетативные амёбы, а в период выздоровления — просветные амёбы и цисты. Большую проблему вызывает морфологическая схожесть дизентерийной амёбы и непатогенным видом амёб, таким как Entamoeba dispar. Отличить их при обычной микроскопии практически невозможно, особенно неподготовленному лаборанту. Поэтому анализы желательно сдавать в специализированных лабораториях.
- Микроскопия материала , полученного при пункции абсцесса. Позволяет обнаружить амёб. При внекишечном амёбиазе материал желательно брать с границы здоровых и поражённых тканей или внутренней поверхности капсулы абсцесса.
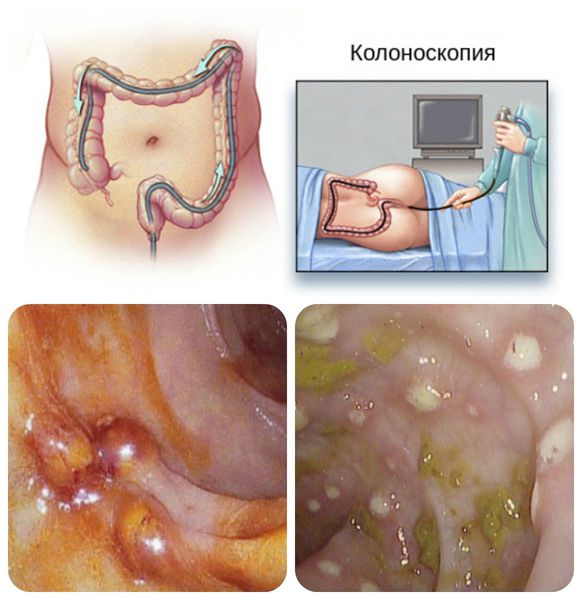
- Ректо- и колоноскопия — визуализация повреждений толстого кишечника. Позволяет обнаружить язвы в кишечнике, амёбому и самих амёб — тех, которые переваривают эритроциты. Как правило, выявляется очаговое поражение.
- УЗИ или КТ органов брюшной полости и грудной клетки. Показаны при подозрении на внекишечный амёбиаз. Выявляют локализацию, размеры и количество абсцессов, позволяют следить за результатом лечения [1][2][7][10] .
Лечение амебиаза
Лечение больных амёбиазом возможно как в стационаре, так и в амбулаторных условиях. Выбор места лечения зависит от тяжести состояния и локализации процесса.
Госпитализации подлежат больные со среднетяжёлым и тяжёлым течением, внекишечной формой болезни, осложнениями, а также по эпидемиологическим показаниям.
Диета показана всем пациентам. Она предполагает механическое и химическое щажение кишечника. Для этого нужно исключить алкоголь, жирную, жареную, острую, копчёную пищу и газировку. Необходим достаточный объём жидкости.
Этиотропная терапия , направленная на уничтожение возбудителя, применяется при любых формах болезни и носительстве. При внекишечном амёбиазе применяются препараты 5-нитро-имидазольной группы, дегидроэметин дигидрохлорид, хлорохин, паромомицин и др. При кишечном амёбиазе — препараты, работающие только в просвете кишечника, например Этофамид, и 5-нитро-имидазолы. Большинство просветных препаратов не зарегистрированы в России.
При больших абсцессах печени (более 6 см) проводятся хирургические манипуляции , направленные на уменьшение и ликвидацию очага — дренирование абсцесса чрескожно или при помощи вакуумного отсоса. В редких случаях показано оперативное вмешательство.
При присоединении вторичной бактериальной флоры к лечению подключают антибактериальные средства. Одновременно с лечением и в период выздоровления назначают заместительные и восстановительные препараты, которые нормализуют микрофлору кишечника — пробиотики и сахаромицеты. Пока эти препараты не имеют достаточной доказательной базы.
- стойкая нормализация температуры тела и качества стула в течение 3-х дней;
- исчезновение выраженной интоксикации;
- нормализация общелабораторных показателей крови;
- отсутствие выраженного воспалительного процесса в кишечнике по данным копрограммы;
- исчезновение язвенного процесса в кишечнике по данным колоноскопии;
- тенденция к нормализации работы печени и уменьшению её размеров.
Реабилитация при амёбиазе лёгкого течения, носительстве и большинстве неосложнённых форм острого амёбиаза среднетяжёлого течения, как правило, не требуется — достаточно непродолжительного соблюдения диеты и приёма пробиотических препаратов.
При тяжёлых, хронических и осложнённых формах требуется длительный период соблюдения диетических рекомендаций, улучшение регенерации слизистой кишечника, восполнение белково-энергетической недостаточности и восстановление микробиоценоза под контролем специалистов — инфекциониста, гастроэнтеролога и диетолога. При развитии необратимой органической патологии может потребоваться помощь хирурга [1] [3] [5] [9] .
Прогноз. Профилактика
При своевременной медицинской помощи пациенту с неосложнённым кишечным амёбиазом прогноз, как правило, благоприятный. При наличии факторов риска, развитии внекишечного амёбиаза и осложнений прогноз серьёзный, вплоть до летального исхода. Вероятность смерти зависит от локализации поражения и исходных показателей здоровья.
Специфическая профилактика не разработана. Профилактический приём химиотерапевтических средств не рекомендуется.
Меры неспецифической профилактики:
- Следить за состоянием системы водоснабжения, не допускать попадания в неё сточных вод и фекалий человека, обеззараживать воду.
- Пить только ту воду и употреблять только ту пищу, в качестве которой уверены. Нельзя пить необеззараженную воду из рек, озёр, фонтанов, из-под крана, употреблять лёд из сырой воды, есть немытые овощи и фрукты, непастеризованные молочные продукты и еду с улицы, особенно в странах с неблагополучной санитарной ситуацией. Воду лучше кипятить.
- Своевременно выявлять и лечить больных и носителей амёб, дезинфицировать место их проживания: кал и грязное бельё обезвреживать с помощью 3 % раствора лизола.
- Совершать акт дефекации только в специально отведённых для этого местах, мыть руки после уборной, перед едой и приготовлением пищи [1][2][6][8] .
Источник