- Фитотерапия для желудка: как справиться с гастритом и язвой
- Содержание
- Травы для лечения желудка
- Купить полынь горькую (трава) на нашем сайте
- Лекарственные растения при гастрите
- Травы при язве желудка
- Растения для профилактики опухолей
- Лечим желудок травами
- Настойка донника при гастрите
- Настойка бадана при язвенной болезни
- Питание при хроническом гастрите: ликбез от диетолога
- Что же способствует возникновению гастрита, может быть названо его причиной?
- Особенности питания при остром гастрите и обострении хронического
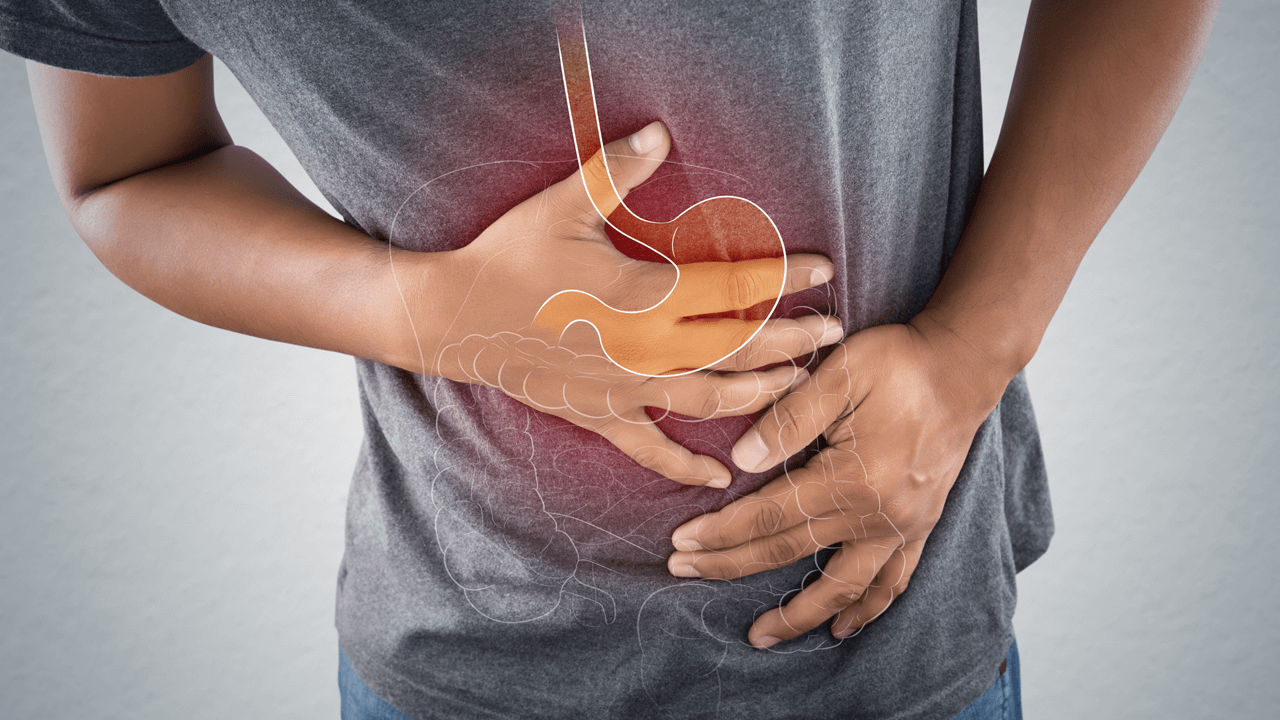
Фитотерапия для желудка: как справиться с гастритом и язвой
У вас часто возникают боли в желудке? Они могут быть вызваны постоянным эмоциональным напряжением, но обычно свидетельствуют о наличии серьёзных заболеваний. Изжога и запах изо рта тоже говорят о том, что желудку срочно нужна помощь. Но как избавиться от неприятных симптомов и победить желудочные болезни?
В первую очередь следует узнать, какое именно заболевание не даёт вам покоя, и выяснить его причины. И только затем — приступать к лечению. В качестве дополнительной терапии принимайте средства на основе трав при болях в желудке. Но какие растения можно использовать при той или иной болезни? Об этом мы и поговорим!
Содержание
Травы для лечения желудка
Хронические заболевания желудка, протекающие в лёгкой форме (гастрит, эрозии и др.) опасны тем, что могут со временем привести к серьёзным последствиям. А запущенная язва и вовсе может спровоцировать прободение стенки желудка! В этом случае врачам даже с помощью операции не всегда удаётся сохранить пациенту жизнь.
Купить полынь горькую (трава) на нашем сайте
Теперь вы понимаете, какие последствия будут, если пустить болезнь на самотёк? Поэтому советуем вам для начала пройти тщательное обследование и только потом приступать к лечению. Неприятные симптомы помогут уменьшить травы, лечащие желудок. Давайте же обсудим, какие растения вам помогут!
Лекарственные растения при гастрите
Гастрит — это заболевание бактериальной природы. Поэтому для лечения болезни понадобятся травы с сильным противомикробным действием. Растения также должны снимать воспаление и оказывать заживляющее действие на слизистую желудка.
Вам интересно, какие травы для лечения желудка эффективны при гастрите? Вот список:
- Полынь рекомендована при хроническом гастрите. Она стимулирует секрецию желудочных ферментов, повышает скорость переваривания пищи. Траву используют для профилактики язвы желудка.
- Донник отличается антибактериальным эффектом, заживляет слизистую, обладает лёгким обезболивающим действием, препятствует газообразованию.
- Листья малины регулируют выработку желудочного сока, улучшая пищеварение, снимают воспаление и спазмы при заболеваниях желудка.
- Зверобой содержит в своём составе натуральные антибиотики, что позволяет ему успешно бороться с хеликобактерной инфекцией. Растение устраняет несварение и тошноту, улучшает аппетит. Его часто применяют, чтобы избавиться от неприятного запаха изо рта.

Травы при язве желудка
Страдаете отсутствием аппетита, голодными болями и чувством дискомфорта после еды? Вам следует посетить гастроэнтеролога, так как велика вероятность того, что у вас язва желудка.
Многих интересует вопрос, можно ли облегчить своё состояние при язвенной болезни, используя лекарственные растения? Конечно, можно! Загляните в аптечку, вдруг у вас есть из следующего списка:
- Тысячелистник применяют в комплексной терапии язвы. Трава останавливает желудочные кровотечения, заживляет раны на слизистой и мышечной оболочках, смягчает боль.
- Мята рекомендована при повышенной кислотности. При её регулярном применении понижается кислотность желудочного сока, в результате уходит чувство жжения в желудке. Благодаря спазмолитическому действию мята нормализует работу мышечной оболочки желудка.
- Бадан останавливает желудочные кровотечения, снимает воспаление, способствует восстановлению слизистой. Настои корня бадана используют также для улучшения пищеварения и борьбы с желудочной и кишечной коликой.
- содержит соединения, которые обволакивают слизистую желудка, создавая защитную плёнку. Растение обладает ранозаживляющим свойством, поэтому часто его используют в лечении язвы.
- Плоды облепихи эффективны при трофической язве. Они успокаивают желудок и стимулируют выработку ферментов.

Растения для профилактики опухолей
Доброкачественные новообразования в желудке понижают эффективность пищеварения и вызывают боль, а раковые опухоли способны убить человека за считанные месяцы. Чтобы снизить риск их развития, можно прибегнуть к помощи фитотерапии.
Но какие растения обладают противоопухолевыми свойствами? Мы рекомендуем следующие целебные травы:
- Чистотел препятствует развитию новообразований, стимулирует правильную работу желудка, снимает воспаление. Его можно применять людям с повышенной, нормальной и пониженной кислотностью.
- Побеги черники усиливают секреторную функцию желудка, предупреждают несварение. Они содержат множество антиоксидантов, поэтому при длительном приёме оказывают противоопухолевое действие.
- Подорожник эффективен при отравлениях, гастрите и язве. Это лекарственное растение применяют для профилактики развития желудочных и кишечных новообразований, а также используют для борьбы с уже появившимися опухолями. Курсовой приём подорожника в сочетании с химиотерапией способствует рассасыванию метастаз.

Лечим желудок травами
А теперь давайте рассмотрим несколько народных рецептов, которые помогут в лечении желудочных заболеваний.
Настойка донника при гастрите
Данное средство поможет наладить микрофлору в желудке и кишечнике, снять воспаление и боль. Оно готовится из травы донника по следующему рецепту:
- измельчите сушёные растения;
- 1 ч. л. порошка донника насыпьте в банку;
- залейте стаканом водки;
- уберите в тёмное место;
- настаивайте 2 недели, периодически взбалтывая;
- процедите.
Средство нужно принимать дважды в день по 1 ч. л.
Настойка бадана при язвенной болезни
Это народное средство лечит язву не только желудка, но и двенадцатиперстной кишки. Как приготовить такую настойку? Следуйте простому рецепту.
- 30 г прополиса натрите на мелкой тёрке;
- добавьте к нему измельчённый корень бадана (1 ст. л.);
- залейте водкой (0,5 л);
- тщательно размещайте;
- настаивайте в течение одной недели при комнатной температуре.
Принимайте такое лекарство на протяжении 3 недель по следующей схеме: 1 ч. л. настойки растворите в небольшом количестве воды (20 мл) и выпейте до еды. Настойку надо принимать 3 раза в сутки.

Помните, что здоровье желудка влияет на степень усвоения питательных веществ, а, следовательно, на состояние кожи и общее самочувствие. Лекарственные травы помогут вам не только улучшить пищеварение, но и справиться с болезнями! Будьте здоровы!
Источник
Питание при хроническом гастрите: ликбез от диетолога
Гастрит – это заболевание, характеризующееся воспалением слизистой оболочки желудка. Более глубокие изменения с распространением на мышечную стенку желудка – это уже язвенная болезнь, которая является значимым фактором риска рака желудка.
Так что, такое часто встречающееся заболевание, как гастрит, без внимательного к нему отношения, может привести к очень неприятным последствиям.
При хроническом течении заболевания, связанных с ним нарушений пищеварения и всасывания может возникать дефицит некоторых витаминов, в частности, вит. В12 и В9, а также дефицит железа. Недостаток перечисленных микронутриентов имеет свои специфические проявления, например, развивается анемия.
Что же способствует возникновению гастрита, может быть названо его причиной?
- Инфицированность хеликобактерной инфекцией ( Helicobacter Pylori ), в первую очередь. Эта хорошо изученная бактерия ассоциирована почти с 95% случаев язвы желудка и признана фактором риска рака желудка. При ее выявлении стоит серьезно отнестись к рекомендациям вашего врача, в том числе в отношении антибактериальной терапии.
- Длительный прием некоторых медикаментов . Аспирин и другие препараты из группы нестероидных противовоспалительных средств обладают выраженным раздражающим действием на слизистую желудка. Реже назначаются препараты для лечения подагры (колхицин) и остеопороза (бисфосфанаты), также способные вызвать воспаление желудка. Даже, казалось бы, безобидные витамины (витамин С, никотиновая кислота) в больших дозах способны вызвать обострение гастрита.
- Чрезмерное употребление алкоголя – прямой путь к гастриту. При исследовании людей, в течение года регулярно употреблявших алкоголь (независимо от крепости!) у 100% из них были признаки гастрита .
- Курение табака кроме заболеваний легких (что логично), также вызывает воспаление пищевода и желудка, является независимым фактором риска гастрита и рака желудка. Это происходит и за счет прямого воздействия смол на слизистую и общим действием аммиака и никотина.
- Все, что способствует повышенной выработке желудочного сока и повышению его кислотности или снижению защитных свойств слизистой желудка, тоже может быть причиной гастрита. Но здесь действие различных факторов очень индивидуально. Стрессовые ситуации, большие порции еды и, наоборот, длительные периоды голодания, даже бег на длинные дистанции, воспалительные заболевания других органов – у разных людей могут стать пусковым механизмом обострения гастрита.
- Несколько обособленно, тоже очень индивидуально, стоит такая причина, как аллергия или непереносимость отдельных продуктов. Употребление молочных продуктов, некоторых злаковых, цитрусовых или бобовых может спровоцировать симптомы гастрита. Но это не делает весь перечень продуктов «вредными» для всех.
С симптомами гастрита сталкивается в течение жизни практически каждый человек.
Это различного характера боли в животе, чаще «под ложечкой», от ноющих до схваткообразных острых, тошнота и рвота, изжога и отрыжка, нарушения стула (как диарея, так и запор), вздутие живота – вот неполный перечень неприятностей, которые несет с собой воспаление желудка.
Гастрит может быть острым, это неприятная, но, как правило, быстро проходящая ситуация. Чаще его провоцирует какой-то яркий фактор. Например, большая порция алкоголя или непривычное употребление жирного жареного мяса, или прием 3-4 порошков от простуды в день.
Хронический же гастрит может протекать бессимптомно, о чем стало известно при анализе планово выполненных гастроскопий. Но стабильность такого гастрита очень неустойчивая и любое, менее выраженное воздействие, может привести к обострению.
Разделение гастрита на гипоацидный (с пониженной секрецией или кислотностью, чаще атрофический) и гиперацидный (с сохраненной или повышенной кислотностью) имеет важное значение не только для постановки грамотного диагноза, но и при выборе терапии и диетического подхода.
Диета при гастрите имеет некоторые общие положения.
Существуют также особенности меню во время обострения и в зависимости от типа секреции.
Итак, что нужно иметь в виду и стараться придерживаться человеку, которого беспокоит гастрит.
- Это тот случай, когда действительно оправдано питание частое и небольшими порциями . 4-5 приемов пищи в течение дня примерно одинакового объема, в период обострения – до 7-8 раз в день. Большие порции способствуют более длительному нахождению пищи в желудке и повышенной секреции желудочного сока.
- Способы приготовления пищи выбирать щадящие, не создающие аппетитную «корочку». Предпочтительны варка в воде или приготовление на пару, тушение, запекание. Стараться не жарить и, однозначно, не коптить продукты.
- Избегать чрезмерного употребления алкоголя (больше 1 порции на прием для женщин и 1-2 порций для мужчин). При обострении необходимо исключить алкоголь полностью, от 2-3 месяцев до полугода
- Хорошо пережевывать пищу . Можно не считать количество жевательных движений, как иногда рекомендуется (от 20 до 33), но обращать внимание на то, с какой скоростью вы едите, не заглатываете ли пищу практически целиком. Отношение к приему пищи, как к серьезному и приятному занятию — залог хорошего пищеварения и сохранения здоровой слизистой. Поэтому еще так важно есть с аппетитом, это способствует гармонизации процесса пищеварения. А болезнь — это всегда дисгармония, дисбаланс
Можно составить примерный список продуктов, допустимых и нежелательных при гастрите. Строгость в отношении последних зависит от стадии заболевания и от индивидуальных отношений с продуктами.
Основой рациона должны стать:
- Источники полноценного белка: нежирные сорта мяса, птицы и рыбы, приготовленные щадящими способами, если и поджаренные, то без панировки, маргарина и избытка любого жира. Яйца лучше вареные всмятку или в виде омлета, не жареные.
- Хлеб предпочтительно не самый свежий, «только из печи», неостывший – такой хлеб вызывает секрецию соляной кислоты еще до того, как попадет в рот. Сдобные булочки, пончики, жареные в масле – тоже за рамками нашего выбора. Во время обострения ограничиваются также грубые сорта хлеба: ржаной, с отрубями. Предпочтение слегка подсушенному белому хлебу, так называемой «вчерашней выпечки», сухому несоленому печенью типа галет.
- Крупы, макароны, картофель и бобовые – практически любые. С ними важнее способ приготовления. Снова выбираем варку, тушение, запекание.
- Супы, приготовленные на некрепком мясном, рыбном или просто овощной отваре, с крупой, овощами, картофелем, Крепкие насыщенные костные бульоны (как и студни) содержат множество экстрактивных веществ, усиливающих секрецию соков как желудка, так и поджелудочной железы, поэтому их стоит ограничивать или исключить во время обострения.
- Молочные продукты выбирать только свежие, не очень кислые. Как ни странно, исследования показали, что цельное молоко, раньше считавшееся чуть ли не лекарством от гастрита, не самый лучший для него продукт. Выяснили, что молоко повышает кислотность желудочного сока. Поэтому выбирать лучше свежие кисломолочные продукты – натуральный йогурт, кефир, нежирную сметану, молодые несоленые сыры. Молочные продукты, богатые пробиотиками (полезными живыми микроорганизмами) в исследованиях показали свою пользу в лечении гастрита
- Овощи допустимы любые. Индивидуально могут быть ограничены или исключены совсем такие овощи, как репа, редька, редис. Иногда большое количество свежих помидоров, особенно со шкуркой может стать причиной обострения. Кабачки, тыква, морковь, свекла, капуста – разрешены. В период обострения их свежие варианты заменяются на приготовленные.
- Фрукты предпочтительно спелые, некислые сорта. Запеченные, в компоте, киселе, в виде фруктового желе фрукты переносятся обычно лучше. Некоторые люди могут реагировать на цитрусовые появлением боли или изжоги, тогда их стоит ограничить или исключить
- Напитки также могут быть очень разными: некрепкий чай, напиток из цикория, овощные соки, компоты или морсы из ягод, фруктов и сухофруктов, кисели. Стоит совсем отказаться от крепкого кофе, сладких газированных напитков. Минеральные воды могут быть элементом терапии при обострении и в стадии ремиссии. Но назначаются они почти как лекарства, с точным указанием вида воды, количества, времени приема, температуры. И без газа.
Особенности питания при остром гастрите и обострении хронического
Когда симптомы очень выраженные и требуется лечение гастрита, наряду с медикаментозной терапией (ее определяет врач!) назначается и диетотерапия или лечебное питание . Без этого компонента невозможно достичь ремиссии, улучшения самочувствия.
Помимо лекарств назначается и диетотерапия .
В остром периоде назначают «Стол №1а». Это не совсем физиологичный рацион, он ограничен по калориям, однообразен, обеднен витаминами. Количество приемов пищи увеличивается до 6-8 в день, пища протертая, пюреобразная, свежие овощи и фрукты исключены совсем, супы только на воде или овощном отваре, «слизистой» консистенции, мясо и рыба исключительно в виде фарша, только вареные или на пару, никакие специи не добавляются, количество соли минимально, хлеба нет, даже подсушенного.
Такого режима можно придерживаться 5-7 дней. Назначение его направлено на максимальную защиту слизистой желудка от любых раздражающих факторов.
Затем режим питания несколько расширяется за счет добавления постных мясных бульонов, сухариков, фруктовых киселей.
Достаточно строгий лечебный режим питания рекомендовано соблюдать до 1,5-2 месяцев, затем постепенно расширять набор продуктов и блюд под контролем самочувствия.
Запрещенными (нежелательными) продуктами остаются:

Кофеин является сильным стимулятором желудочной секреции, поэтому его употребление должно быть ограничено.
- Любые алкогольные напитки. Если обострений нет, через 6-8 месяцев могут быть включены 1-2 порции хорошего вина в неделю.
- Кофе тоже употреблять нежелательно (как и крепкие чаи и насыщенное какао), так как кофеин является сильным стимулятором желудочной секреции. Но в состоянии стойкой ремиссии 1 чашка кофе утром, с молоком допустима. Конечно, при отсутствии неприятных ощущений в ответ.
- Консервы, копчености, колбасные изделия, готовые соусы, сильно соленые продукты, маринады желательно максимально удалить из своего привычного меню. Если есть проблемы с желудком, вероятность негативного воздействия этих продуктов очень велика. К тому же, ни одна система питания не относит их к разряду здоровых. Было исследование, показавшее связь Helicobacter pylori cсолью. Оказалось, вредоносная бактерия очень любит солености и эрадикационная терапия (для устранения этой инфекции) более эффективна при разумном ограничении соли в рационе
- Газированные напитки, как сладкие, так и минеральные воды. Углекислый газ в составе шипучек является сильным стимулятором выработки соляной кислоты, что не способствует нормальной работе желудка. Во многих из них есть также кофеин, про который уже сказано выше. К тому же огромное количество сахара, фруктозы (100г на 1л или 10% раствор глюкозы!) выносят их за рамки безопасных продуктов. Опять-таки, в период ремиссии или здоровому человеку в летнюю жару и в хорошей компании выпить стакан колы со льдом или мохито со спрайтом, разумеется можно. Нужно понимать только, что это редкое и сомнительное для здоровья удовольствие.
- Много разных мнений по поводу специй и горечей. Острый перец, имбирь, куркума, чеснок, лук и другие – богатейшие источники антиоксидантных веществ, которые защищают организм от всего, что можно представить – от УФ-излучения, воспаления до микробов и грибов. Есть даже данные о пользе чеснока и куркумы против хеликобактерной инфекции. При этом замечено, что горечи и пряности могут провоцировать желудочный дискомфорт. В этом вопросе также необходим индивидуальный подход. На период обострения лечебная диета, конечно, лишена всех специй. Но в «холодный» период они должны постепенно возвращаться в рацион, в небольших порциях, чеснок и лук после минимальной термической обработки и присутствовать в питании каждого человека.
- «Грубая еда». Речь идет о продуктах, богатых клетчаткой. Действительно, у некоторых людей сырая капуста, свежие кислые яблоки, отруби, ржаной хлеб, жесткая листовая зелень вызывает неприятные ощущения, симптомы гастрита. Но это не повод исключать их из рациона совсем. Любому человеку рекомендуется сочетать сырые овощи и фрукты с приготовленными. При повышенной чувствительности доля термически обработанных продуктов может быть увеличена. Лечебный стол при гастрите (1а, 1б) предполагает полное исключение свежих продуктов этой группы. Важно найти собственный баланс между пользой овощей и их переносимостью. Так, яблоки сырые можно есть спелые и сладкие, а зеленые кислые – запекать, зеленые листья петрушки и укропа нарезать как можно мельче и добавлять в тарелку с горячим блюдом – они станут мягче, но сохранят витамины. А капуста, несмотря на свою горечь и грубость структуры, содержит витамин U, второе название которого –«противоязвенный» витамин. Выбор хлеба и круп тоже зависит от личных предпочтений. Обострение предполагает отказ от ржаного хлеба и свежей выпечки, допустимы белые сухарики и манная каша. В состоянии ремиссии можно сочетать разные сорта хлеба, но помнить, что именно зерно с минимальной обработкой (и мука из него) приносят нам витамины и микроэлементы, а мука высшего сорта – исключительно калории.
Следуя принципам диетотерапии можно серьезно ускорить выздоровление и побороть гастрит.
Принципов «диеты гастрита» можно придерживаться при возникновении симптомов самостоятельно, особенно если предыдущий опыт работы с врачом в этом направлении. Крайние варианты ограничений (только протертая пища, исключение овощей и мяса, специй) не должны практиковаться больше 5-7 дней, это чревато другими нарушениями обмена.
Обязательно обратитесь к специалисту для выработки плана лечебной диеты именно для вас в конкретной клинической ситуации.
Вам поможет врач-гастроэнтеролог или врач-диетолог.
Источник