Рекомендации по местному лечению диабетических язв стоп
Несмотря на прогресс в современной медицине, проблема лечения незаживающих ран до сих пор остается крайне затруднительной. В процесс заживления включаются различные механизмы. Понимание этих механизмов восстановления целостности ткани, поддержание оптимальной раневой среды позволяет более эффективно осуществлять лечение ран. К важнейшим аспектам, препятствующим заживлению ран, относятся: нарушение кровоснабжения, нарушенный венозный отток, избыточное давление на пораженную зону, инфекции, травмы.
Рис. 1 а). Внешний вид диабетической язвы правой стопы в области наибольшего давления (стадия 3 по Вагнеру);
б). Гангрена большого пальца левой стопы у пациента с сахарным диабетом 2-ого типа тяжелого течения.
Существует множество препаратов местного действия. При этом существенное внимание в наши дни уделяется средствам местного лечения раневых дефектов, таким, как современные интерактивные повязки для лечения ран во влажной среде.
При успешном лечении хронических диабетических язв необходимы условия:
· Компенсация углеводного обмена;
· Разгрузка пораженной конечности;
· Борьба с возможной инфекцией;
· Своевременный выбор верной тактики коррекции ишемии;
· Лечение сопутствующих заболеваний;
· Использование современных средств местного лечения раны.
Данный комплекс методов лечения, прежде всего, направлен на восстановление трофики поврежденных тканей, профилактику критической ишемии и дальнейшего распространения инфекции.
Важным компонентом лечения являются раневые повязки со свойствами, обеспечивающими наиболее благоприятный микроклимат в ране, необходимый для обеспечения оптимального функционирования клеточных механизмов заживления.
· Защита от механических воздействий (давление, удар, трение), от загрязнения и химического раздражения;
· Защита от вторичной инфекции;
· Защита от высыхания и потери физиологических жидкостей (электролитов);
· Сохранение адекватной температуры.
Кроме защиты раны повязка может также активно влиять на процессы заживления благодаря очищению раны, созданию микроклимата, способствующего заживлению и поддержанию раны в состоянии покоя.
Среди современных повязок при лечении некротических и/или инфицированных ран и трофических язв у пациентов с СДС мы отдаем предпочтение готовым к использованию интерактивным повязкам, длительно поддерживающим оптимальный гидробаланс в ране. Такие повязки еще называются гидроактивными. В настоящее время имеется возможность использования различных видов таких современных гидроактивных повязок.
Среди них весьма перспективным мы считаем последовательное применение гидроактивных повязок на основе суперпоглотителей — TenderWet ® active (plus), а также защищенных гидрофильных губчатых повязок с гидроактивными свойствами — HydroTac ® (comfort) и готовых к применению гидрогелевых повязок Hydrosorb ® (comfort). Данные перевязочные средства при соответствующих показаниях могут применяться как в качестве местной монотерапии, так и последовательно.
Повязка TenderWet ® active (plus) представляет собой многослойную раневую повязку, имеющую внешний вид подушечки, содержащей в своем составе целлюлозу и, в качестве сорбционного элемента, порошок полиакрилатного суперпоглотителя. Сорбционный элемент повязки в заводских условиях активируется, посредством пропитывания раствором Рингера, который затем в течение 24-72 часов непрерывно выделяется в рану. Таким образом, повязки на основе суперпоглотителя обеспечивают непрерывное «промывание» раны и, тем самым, способствуют размягчению и самостоятельному отделению участков некроза. Одновременно раневой экссудат поглощается сорбентом. Этот обмен обусловлен более тесным сродством полиакрилата с белками раневого отделяемого, нежели с изотоническим солевым раствором. В связи с этим поглощенный сорбентом раневой экссудат вытесняет из поглотителя раствор Рингера, который, в свою очередь, непрерывно подводится к раневому ложу, стимулируя аутолитическое очищение раны, ее микробную деконтаминацию, а также рост и развитие полноценной грануляционной ткани.
Рис. 2 (а-в) Местное лечение обширной инфицированной язвы правой голени у пациентки с сахарным диабетом 2-ого типа. Положительная динамика течения раневого процесса при использовании интерактивных повязокTenderWet ® active (plus).
В настоящее время используются как «классические» повязки на основе суперпоглотителя, активированные раствором Рингера в условиях производства, так и более современные их аналоги. Так, готовая к использованию повязка на основе суперпоглотителя с продолжительностью действия до 72 часов называется TenderWet ® plus. Все варианты повязок на основе суперпоглотителя могут использоваться как для тампонирования глубоких, так и для лечения поверхностных, особенно, хронических ран.
Рис. 3 (а-в) Местное лечение инфицированной артерио-венозной трофической язвы левой голени у пациентки с сахарным диабетом 2-ого типа тяжелого течения. Динамика течения раневого процесса при использовании интерактивных повязок TenderWet ® plus.
При лечении экссудирующих хронических ран после очищения раневой поверхности от некротического детрита эффективно применяются интерактивные губчатые гидрофильные повязки с высокой сорбционной способностью. Они изготовлены из особого пенополиуретана, который имеет уникальную незамкнутую структуру пор. Размер этих пор постепенно уменьшается по направлению от контактного с раной слоя к поверхности повязки. В состав гидрофильной губки дополнительно включен гидрофильный матрикс. Он усиливает вертикальную абсорбцию раневого отделяемого и уменьшает его десорбцию. Такие повязки позволяют применять их для лечения хронических ран с выраженной экссудацией. Это ускоряет очищение раневой поверхности от инфицированного экссудата и фибрина.
Рис. 4 (а-в) Лечение обширного экссудирующего пролежня 4 стадии, расположенного в крестцовой области, у пациента с тяжелым течением сахарного диабета 2-ого типа при помощи гидрофильных губчатых повязок PermaFoam ® иPermaFoam ® cavity. Отмечается положительная динамика течения раневого процесса.
Существуют анатомические разновидности гидрофильных губчатых повязок для лечения крестцовых, пяточных и локтевых пролежней с дополнительной самофиксирующейся мембраной и особый вариант данной губчатой повязки, созданный для тампонирования раневых полостей. Показанием к смене повязки является ее полное насыщение экссудатом. Это проявляется краевым подтеканием жидкости или деформацией внешнего мембранного слоя повязки. При уменьшении раневой экссудации создается риск чрезмерного высыхания раневого ложа, повреждения грануляций и развития болевого синдрома вследствие естественной раневой адгезии. Поэтому для улучшения гидробаланса в ране и профилактики травматизации ткани при перевязки была разработана принципиально новая повязка с улучшенными свойствами. Такие гидрофильные губчатые повязки, защищенные гидроактивным гелевым слоем, являются инновационными и предназначены для лечения ран в фазе грануляции и эпителизации при умеренной и даже незначительной экссудации. Благодаря таким уникальным свойствам, повязка может находиться на ране до эпителизации и полного закрытия раневого дефекта. Таким образом, основным преимуществом защищенных губчатых повязок является атравматичность и возможность применения их практически не зависимо от уровня экссудации сразу после очищения раны и до полного ее закрытия.
Рис. 5 а). Внешний вид рабочей поверхности гидрофильной губчатой повязки HydroTac ® , защищенной гидроактивным гелевым слоем.
б). Продолжение местного лечения инфицированной артерио-венозной трофической язвы левой голени у пациентки с сахарным диабетом 2-ого типа тяжелого течения с помощью повязки HydroTac ® . Положительная динамика течения раневого процесса. Заживление раневого дефекта.
Гидрогелевые повязки Hydrosorb ® представляют собой фиксированный к полупроницаемой мембране гель из полиуретановых полимеров, способных при контакте с жидкостью сохранять исходную форму и обладающих выраженной увлажняющей и умеренной абсорбирующей способностью. Гель содержит до 60% воды, поэтому такая повязка на протяжении нескольких суток обеспечивает влажную раневую среду и одновременно поглощает избыточное количество раневого отделяемого, которое связывается структурой геля. Благодаря этому обеспечивается оптимальный для заживления раны уровень влажности и, как следствие, — ускоряются процессы гранулирования и эпителизации раны. Более того, поверхность гелевых повязок непроницаема для микроорганизмов и воды. Поэтому они надежно защищают рану от вторичного инфицирования. Гидрогелевые повязки Hydrosorb ® не приклеиваются к раневому ложу даже при длительном применении и легко удаляются без травматизации регенераторного слоя тканей раны. При этом, их структура, в отличие от гидроколлоидов, не разрушается под воздействием поглощенного раневого отделяемого. Поэтому на ране не остается никаких остатков и ее состояние можно легко оценить без предварительного отмывания раневой поверхности. Существенным преимуществом современных готовых к использованию гидрогелевых повязок Hydrosorb ® является их прозрачность, сохраняющаяся даже после продолжительного пребывания на ране. Это позволяет осматривать рану без смены повязки и таким образом обеспечивать не только необходимый для раневого заживления покой, но и высокую экономичность за счет более редких перевязок.
Рис. 6 (а,б) Лечение длительно незаживающей донорской раны, расположенной на задней поверхности правого бедра, у пациентки с сахарным диабетом 2-ого типа тяжелого течения с помощью гидроактивной повязки Hydrosorb ® comfort. Отмечается положительная динамика течения раневого процесса.
Конечно, более удобными в применении и комфортными для пациента являются повязки, снабженные специальным клейким контуром, приспособленным для фиксации к коже. Эту роль, как правило, выполняет наружный слой интерактивной повязки – специальная мембрана, обработанная гипоаллергенным клеем. Такая форма повязки позволяет быстро и удобно фиксировать ее к кожным покровам околораневой области только в том случае, если кожа относительно здорова, т.е. не является истонченной, пораженной дерматитом или чувствительной к компонентам клеевой основы. Если кожа в области раны является проблемной, что нередко сопровождает длительно существующие хронические раны, то необходимо использовать основные типы повязок не имеющие дополнительного адгезивного контура. Каким образом можно фиксировать такие повязки? Существуют дополнительные возможности как адгезивной, т.е. связанной с приклеиванием, так и неадгезивной фиксации стандартных повязок. Для продолжительной и регулярной адгезивной фиксации повязок при лечении пациентов с хроническими, в том числе с обильно мокнущими ранами, может быть эффективно использован гипоаллергенный пластырь Omnifix ® elastic.
Рис. 7 (а,б,в) Внешний вид и последовательное применение адгезивного гипоаллергенного фиксирующего пластыря Omnifix ® elastic для закрепления повязки на подошвенной части стопы у пациента с тяжелым сахарным диабетом.
Благодаря сквозным точечным отверстиям на поверхности, он обладает большей, чем у мембран большинства интерактивных повязок, проницаемостью для паров влаги. В то же время, он является достаточно тонким, прочным и эластичным, чтобы не причинять коже дополнительной травмы. Структура пластыря Omnifix ® elastic позволяет его эффективно использовать на анатомически сложных поверхностях, каковой является стопа пациента с сахарным диабетом. Сложная поверхность стопы у пациента с сахарным диабетом может быть сформирована вследствие развития ее деформации, так называемой стопы Шарко, или в результате операций по поводу гнойно-некротических процессов, осложняющих течение синдрома диабетической стопы на фоне прогрессирующего сахарного диабета. В этих случаях адгезивная фиксация не всегда удобна, а при проблемной коже зачастую противопоказана. Успешно справиться с такой ситуацией позволяет современный фиксирующий когезивный бинт Peha-haft ® с эластичными свойствами.
Рис. 8 (а,б,в). Внешний вид и последовательное применение фиксирующего когезивного бинта Peha-haft ® для закрепления повязки на голени у пациентки с тяжелым сахарным диабетом.
Рис. 8 г. Внешний вид повязки, закрепленной на стопе с помощью бинта Peha-haft ® .
Достаточно полутора-двух туров бинта для формирования надежной циркулярной повязки, которая поможет в течение продолжительного времени успешно фиксировать перевязочный материал даже к самой анатомически сложной поверхности, не потребует завязывания и, кроме того, может сохранять свои функции у пациентов даже при наличии нарастающей в течение дня отечности. Тем самым, сохраняется исходное кровообращение и предотвращается развитие турникетного эффекта, который, как правило, связан с нарастающим отеком и возможным сдавлением сегмента конечности нерастяжимой и завязанной на узел повязкой.
Таким образом, исходя из практики, эффективными можно назвать перевязочный материал и средства его фиксации, выбранные в соответствии со стадией раневого процесса, местоположением, размерами и степенью микробной обсемененности раны. Все они в комплексе должны быть способны поддерживать влажную среду, контролировать раневое отделяемое и препятствовать мацерации краев, хорошо фиксироваться и быть безопасными, а также комфортными при самостоятельном использовании на фоне адекватной и необходимой разгрузки конечности.
Источник
Синдром диабетической стопы
Как сохранить ноги
Подзаголовок статьи может показаться несколько вызывающим. «Как сохранить ноги…» К сожалению, именно на этот вопрос приходится искать ответы тем, кто столкнулся с диагнозом «диабетическая стопа».
КОВАРСТВО ДИАБЕТИЧЕСКОЙ СТОПЫ
Я не сомневаюсь, что название этого грозного синдрома прекрасно известно всем страдающим сахарным диабетом. Врачи наверняка рассказывали о мерах предосторожности и предупреждали о симптомах. Но, увы, диабет трудно контролировать, а развитие синдрома диабетической стопы может занять десятилетия. Медленные изменения не привлекают внимания до тех пор, пока развитие патологии не переходит в «высокую» стадию.
Не хочу никого пугать, но считаю, что эту статистику должен знать каждый больной сахарным диабетом. Это превосходный стимул для строжайшего следования правилам профилактики. Итак
- Диагноз «диабетическая стопа» уверенно занимает первое место по количеству ампутаций в невоенное время.
- Сахарный диабет многократно (до 47 раз!) повышает риск ампутации.
- После проведенной ампутации больные в течение трех лет с вероятностью до 30% подвержены риску ампутации второй конечности.
- Риск повторной ампутации в течение пяти лет возрастает до 51%.
Эти цифры слишком красноречивы, чтобы оставить их без внимания.

ДИАБЕТ РАЗРУШАЕТ СОСУДЫ
Особенность анатомии человека такова, что скачки содержания сахара в крови разрушающе действуют на кровеносные сосуды нижних конечностей. Происходит необратимое повреждение артерий малого диаметра и, соответственно, нарушение кровообращения. Возникает так называемая ишемическая форма диабетической стопы – из-за недостаточного питания деградируют ткани на ногах, образуются и разрастаются незаживающие раны, разрушается костная ткань, нервы, суставы, сухожилия. Нарастает серьезный риск развития гангрены, сепсиса, ампутации.
ДИАБЕТ УБИВАЕТ НЕРВЫ
Высокий уровень сахара в крови приводит к снижению проводимости нервных волокон, расположенных на ступнях. В результате теряется чувствительность и драматически возрастает риск получения случайной травмы. Больной просто не замечает повреждения на ногах, а ишемия не дает возможности ранам заживать. Заболевание прогрессирует.
ДИАБЕТИЧЕСКАЯ СТОПА: ДИАГНОСТИКА
Диагностика при синдроме диабетической стопы – это сложная комплексная медицинская задача. Обязательно проводится аппаратное исследование состояния артерий, определяется состояние костей стопы, анализируется чувствительность – тактильная, температурная и вибрационная. Обязателен бактериальный анализ и, разумеется, развернутый анализ крови.
В клинике сосудистой хирургии установлено самое совершенное на сегодняшний день оборудование, позволяющее быстро и точно определить состояние конечностей и составить адекватную тактику лечения.
ЛЕЧЕНИЕ ДИАБЕТИЧЕСКОЙ СТОПЫ: ПОМНИМ О ДИАБЕТЕ!
Я должен подчеркнуть, что при лечении диабетической стопы необходимо всегда помнить о первопричине заболевания – сахарном диабете. Необходимо квалифицированное наблюдение эндокринолога, строжайшее соблюдение рекомендаций и назначений, а также постоянный контроль уровня глюкозы. Нормализация углеводного обмена – принципиальное условие успешного лечения.
 | Записаться на приём к профессору Матвееву |  |
ЛЕЧЕНИЕ ДИАБЕТИЧЕСКОЙ СТОПЫ: ВОССТАНАВЛИВАЕМ ПРОХОДИМОСТЬ СОСУДОВ
Основная причина поражения стоп – это нарушение кровоснабжения. Соответственно, для устранения последствий ишемии необходимо восстановить функциональность артерий.
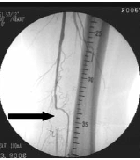
В Клинике сосудистой хирургии применяются методы малотравматичного эндоскопического лечения кровеносных сосудов. Операции баллонной ангиопластики (расширения просвета при помощи вводимого внутрь артерии надуваемого воздухом баллона) и стентирования (установки сетчатого каркаса, жестко фиксирующего просвет артерии).
Восстановление кровоснабжения создает условия для заживления язв и ликвидации воспалительных процессов.
СОСУДИСТАЯ И ГНОЙНАЯ ХИРУРГИЯ: ПРОБЛЕМА ВЗАИМОДЕЙСТВИЯ
Диабетическая стопа относится к патологиям, лечение которых должно быть комплексным и включать проведение операции на сосудах и лечение открытых язв. «Традиционные» клиники достаточно настороженно относятся к такому сочетанию – необходимость одновременного использования методов сосудистой и гнойной хирургии приводит к значительным техническим и организационным проблемам. В результате – нарушение комплексности и снижение качества лечения.
В Клинике сосудистой хирургии мы изначально ориентировались именно на комплексный подход, инфраструктура Клиники позволяет максимально эффективно воздействовать на диабетическую стопу.
ДИАБЕТИЧЕСКАЯ СТОПА: ТОЛЬКО ОПРАВДАННЫЕ ОЖИДАНИЯ
Я не хочу внушать неоправданные надежды. Реальность такова, что при развитии на фоне диабетической стопы гнойно-некротического процесса вероятность ампутации достигает 75%.
Правильное лечение и, прежде всего, восстановление нормального кровообращения, позволяет избежать ампутации при диабетической стопе на 1-3 стадиях.
Если началась диабетическая гангрена (диабетическая стопа 4-5 стадии), задача заключается в минимизации объема ампутации. Я опять повторю про необходимость восстановления кровоснабжения – в этом случае возможно ограничиться удалением необратимо пораженных участков стопы (как правило, один-два пальца). Здесь главное – избежать «высокой ампутации» и сохранить функциональность ноги.
ДИАБЕТИЧЕСКАЯ СТОПА: ПРОФИЛАКТИКА
Основные рекомендации по профилактике диабетической стопы сводятся к заботе о состоянии ног (подробнее – в статье « Рекомендации пациентам с синдромом диабетической стопы »).
Отмечу, что раннее обращение к специалисту позволит избежать тяжелых последствий. Будьте осторожны и внимательны к своему здоровью!
 | Записаться на приём к профессору Матвееву |  |
Диабетическая стопа
Синдром диабетической стопы — явление комплексное. Оно состоит из:
- поражения артерий малого и сверхмалого диаметра;
- повреждения нервных волокон;
- прогрессирующего атеросклероза сосудов;
- разрушения костной ткани;
- снижение устойчивости к инфекциям;
- нарушению процессов заживления и восстановления тканей.
Симптомы диабетической стопы
В результате больные диабетом теряют чувствительность ног. А раз так, травмы стоп становятся практически неизбежными. И это приводит к опасным осложнениям. Пониженный иммунитет провоцирует развитие инфекций, поэтому раны гноятся, воспаляются и долго заживают.
Специалисты различают три формы синдрома диабетической стопы:
- ишемическая форма — преобладают нарушения кровообращения. Характерны боли, формируются язвы;
- нейропатическая форма характеризуется диабетическим повреждением периферических нервов, снижением чувствительности;
- нейроишемическая, смешанная — объединяет симптомы двух вышеперечисленных форм диабетической стопы.

Диабетическая язва стопы — самая частая причина госпитализации людей с диабетом в мире.
Чаще всего синдром диабетической стопы встречается у пациентов в возрасте старше 40 лет.
Ампутации нижних конечностей у больных сахарным диабетом производятся в 17-45 раз чаще, чем у лиц, не страдающих диабетом. При этом 6-30% больных после первой ампутации подвергаются ампутации второй конечности в течение 1-3 лет, через 5 лет — 28-51%.
Диагностика синдрома диабетической стопы включает в себя исследование тактильной и температурной, а также вибрационной чувствительности; измерение давления в артериях ног, рентгенологическое исследование костей стопы, проведение ангиографии сосудов; исследование выделений из ран на бактерии; развернутый анализ крови.
Лечение диабетической стопы

Тем не менее, прогрессирование синдрома диабетической стопы даже при правильном лечении далеко не всегда можно остановить. До сих пор развитие гнойно-некротического процесса на фоне диабетической стопы более чем в 50-75% случаев приводит к ампутациям.
 | В нашей клинике применяются самые современные малоинвазивные методы рентгенангиохирургического, эндовазального лечения синдрома диабетической стопы. Баллонная дилатация пораженных диабетом артерий голени позволяет остановить инфекционный процесс, заживить язвы и избежать диабетической гангрены и ампутации на 1-3 стадиях заболевания. Восстановление проходимости артерий голени у больных с уже начавшейся диабетической гангреной (4-5 стадии) дает возможность ограничить объём операции удалением только необратимо пораженных тканей стопы (чаще всего — одного или двух пальцев), избежать «высокой» ампутации и сохранить ногу. |
У вас диабетическая стопа? Начальная стадия – возможность быстро излечиться!
Лечение диабетической стопы
Лечение диабетической стопы нередко начинают уже на далеко зашедших стадиях болезни, а ведь это тяжелое осложнение сахарного диабета при своевременном начале лечения вполне можно обратить вспять.
Но для этого следует вовремя обратиться к опытным врачам, таким, какие трудятся в центре Д.В. Матвеева. Наши специалисты способны распознать заболевание на ранней стадии и не позволить ему прогрессировать.
Для тщательной диагностики в нашем распоряжении имеется самое современное оборудование, которое позволяет максимально точно определить состояние сосудов, нервов, костей и выбрать наиболее подходящий конкретном пациенту способ лечения. Мы стараемся использовать самые малотравматичные методики, такие как рентген-эндоваскулярная, «внутрисосудистая» хирургия (баллонная ангиопластика, стентирование).
Лечение диабетической стопы не будет эффективным без терапии основного заболевания – сахарного диабета, поэтому участие эндокринолога обязательно. Он сможет нормализовать углеводный обмен и помочь ангиохирургам побороть нарушение кровоснабжения, восстановить функциональность артерий.
Наша цель – сохранение конечности, ее опорной функции, и скорейшее заживление язв и ран.
Источник


