- Постизометрическая релаксация мышц: преимущества методики
- Что нужно знать о постизометрической релаксации
- Как справиться с постоянной тревогой
- Нужно что-то делать. Нужно… принять препарат?
- А если без таблеток?
- Начало учебного года. Как избежать стойкой охриплости голоса у педагога!
- КЛКТ (конусно — лучевой компьютерный томограф)
- Релакционное биоуправление как метод психологической коррекции в лечении и реабилитации пациентов с патологией гортани
- Микрохирургическое эндоларингеальное удаление новообразований гортани с использованием СО2 лазера
- Клинический случай:
- Осиплость голоса при гипотонусной дисфонии
- Диагностика гипотонусной дисфонии
- Причины гипотонусной дисфонии
- Лечение
- Профессиональные заболевания гортани
- Дневные сомнологические исследования (множественный тест латентности сна, тест поддержания бодрствования)
- Боковая киста шеи – бранхиогенная опухоль, причины, диагностика и лечение
- Причины развития боковой кисты шеи
- Признаки и симптомы боковой кисты шеи
- Диагностика боковой кисты шеи
- Лечение боковой кисты шеи
- Особенности развития шейной кисты и лечения в детском возрасте
- Прогноз лечения боковой кисты шеи
- Существует ли профилактика бранхиогенной шейной кисты?
- Клинический случай в отделении гортани ФГБУ НМИЦО ФМБА России
- Вид шеи пациентки до операции
- Снимки МРТ пациентки М.
- Операция по удалению боковой кисты пациентке М.
- Фото пациентки сразу после операции
- Фото пациентки при выписки
- Пациентка через 1 месяц после операции
- Лазерная хирургия
- Преимущества лазерного лечения
- Курируют направление:
- Диагностика
- Восстановление голоса при парезах и параличах гортани
- Причины периферических парезов и параличей гортани:
- Симптомы
- Обследования и лечение
- Фонопедия
- Поллиноз: симптомы, диагностика, причины, лечение
- Причины развития поллиноза
- Симптомы и проявления поллиноза
- Степени тяжести поллиноза
- Диагностика поллиноза
- Особенности проведения аллергических проб у детей
- Лечение поллиноза
- Профилактика поллиноза
- Эндоларингеальная хордэктомия с использованием СО2 лазера при лечении рака гортани
- Клинический случай. Рак гортани Т1
- Клинический случай. Рак гортани Т2-3
- Клинический случай. Рак гортани Т3
- Операция кохлеарная имплантация при аномалиях развития внутреннего уха
- О кохлеарной имплантации при оссификации лабиринта и аномалиях улитки
- Кохлеарная имплантация при аномалиях улитки.
Постизометрическая релаксация мышц: преимущества методики
Постизометрическая релаксация состоит из некоторых диагностических и лечебных приемов мануальной терапии и представляет собой отдельное медицинское направление. Чтобы процедура не только принесла желаемый результат, а еще и не навредила пациенту, выполнять ее должен квалифицированный специалист, владеющий всеми требуемыми знаниями вертеброневрологии и освоивший необходимые навыки.
Что нужно знать о постизометрической релаксации
Постизометрическая релаксация мышц представляет собой эффективный и безопасный метод манипуляционной терапии, используемый как в диагностических, так и в лечебных целях. Приемы могут выполняться специалистом, также допустимо обучение пациентов для самостоятельного их применения при условии консультации с врачом и достаточного уровня владения техникой.
Процедура назначается для устранения различных проблем со здоровьем, среди которых:
боли в шейном отделе и плеч;
Постизометрическая релаксация часто назначается при таких заболеваниях как остеохондроз, грыжа, артрит. Некоторые специалисты утверждают, что процедура способна помочь справиться с венозным расширением вен.
Суть методики заключается в расслаблении мышц после их целенаправленного напряжения, при этом отдаленностьмежду точками прикрепления мышц не меняется. Врач растягивает мышцу, содержащую болевые узелки, а пациенту необходимо приложить усилие, чтобы сократить ее обратно. Среди противопоказаний к проведению процедуры гипертоническая болезнь, легочно-сердечная недостаточность, склонность к образованию тромбов, неврозы, высокая температура и лихорадка. Прежде чем записаться на сеанс, стоит проконсультироваться с врачом, который учтет характер проблемы и индивидуальные особенности организма пациента.
Если Вы хотите освоить перспективную, высокооплачиваемую профессию массажиста и обучиться постизометрической релаксации мышц, стоит окончить специализированные курсы. Наличие диплома позволит Вам начать трудовую деятельность, устроившись работать в массажный салон или открыв частный кабинет.
Источник
Как справиться с постоянной тревогой
Поделиться:
Давайте сразу оговорим, что тревога и страх — разные явления. Хотя эти термины используются как взаимозаменяемые, тем не менее страх — ощущение конкретной угрозы вашему физическому или психологическому состоянию. Тревога же носит более неопределенный характер — вроде и нет никакой опасности, а неприятное состояние напряженности сохраняется часами, днями и даже месяцами.
В сущности, тревожность — это страх неизвестного будущего. Тревожность всегда сочетается с вегетативными симптомами: здесь и сердцебиение, и неприятные ощущения в животе, и влажные потные руки, и, конечно, нарушения сна. Все это сильно влияет на качество жизни и на здоровье в целом.
Читайте также:
Признаки паранойи
Человек (я сознательно избегаю слова «пациент»), страдающий хроническим тревожным состоянием, как правило, испытывает серьезные проблемы в общении с другими людьми. Он как бы заранее ожидает, что окружающие его не поймут и отвергнут, поэтому ему крайне сложно чего-то добиться в жизни.
Для меня было откровением узнать, что страх выступать перед публикой стоит на втором месте после страха смерти. Все артисты в той или иной мере этому подвержены. Это типичная тревожность, потому что никакой реальной опасности на сцене нет. Однако человека бьет нервная дрожь, во рту сухо, а в голове крутятся самые дурацкие мысли типа «а вдруг я слова забуду?» или «струна на скрипке лопнет?». Характерно, что такая тревожность не исчезает с опытом. Трясутся и начинающие артисты, и заслуженные мэтры.
Нужно что-то делать. Нужно… принять препарат?

Может, нам и не светит выйти на сцену Большого театра, но перед аудиторией выступать подчас приходится (например, презентация какого-то продукта или проекта), и это для нас не легче, чем давать концерт.. При этом размер аудитории значения не имеет. Количество часов, потраченных на подготовку, тоже как-то мало помогает справиться с дрожью в голосе и коленях…
Так что же делать? Люди артистические раньше первым делом прибегали к алкоголю, и нередко хронический алкоголизм актеров начинался именно с подобных попыток преодолеть тревожное состояние. Сами понимаете, этот метод рекомендовать не стоит хотя бы из-за того, что любой работодатель имеет право уволить сотрудника, который «лечится» коньячком.
Фармакология предлагает большой набор так называемых анксиолитиков — в переводе с греческого: «способные растворять тревогу». По-другому эта группа называется транквилизаторы. Механизм действия заключается в уменьшении возбудимости подкорковых областей головного мозга, отвечающих за эмоциональные состояния. Наиболее популярны производные бензодиазепина, особенно седуксен (реланиум). Работают такие препараты достаточно эффективно, и их вполне можно применять в экстренных ситуациях.
Но имейте в виду, что в результате их действия ваш интеллект явно не улучшится, а если будете принимать транквилизаторы более 6 месяцев, то привыкание со всеми вытекающими последствиями вам гарантировано. Есть работы, которые говорят, что, питаясь седуксеном и ему подобными, наркоманию можно заработать и за один месяц.
Есть более гуманный способ, к которому в последнее время также прибегают артисты. Дело в том, что тревожные состояния, как правило, сопровождаются выбросом стрессовых гормонов типа адреналина и нор-адреналина. Поэтому вполне логично было попробовать небольшие дозы бета-блокаторов, в частности анаприлина и индерала.
На саму тревогу бета-блокаторы не слишком влияют, зато сердцебиение, дрожь и другие проявления стресса вполне могут убрать. При этом привыкание не отмечено, да и мозги будут в порядке. Конечно, бета-блокаторы имеют свои неприятные стороны, и вам непременно стоит зайти к доктору, чтобы подобрать подходящий препарат.
И не рассчитывайте на всякие травки, пустырники, валерьянки. Никаких реальных клинических исследований по этим, так сказать, препаратам не проводилось просто потому, что их аксиолитическая активность ничтожна. Имейте в виду, что всё, что в самом деле работает для снятия тревоги, продается по очень строгим рецептам и всегда небезопасно для вашей головы.
А если без таблеток?

Да, это возможно, но потребует очень упорной работы. Существует несколько способов.
1. Аутогенная тренировка (АТ). Она была крайне популярна полвека назад и незаслуженно забыта сейчас. Это метод прогрессивного мышечного расслабления в сочетании самовнушения ощущения тепла в различных участках тела. Существует много рекомендаций по АТ в доступной литературе и интернете. Эффективность доказана научными исследованиями. Наверное, это самый простой и понятный способ разобраться со своей нервной системой.
2. Самоаффирмация с глубоким дыханием. В переводе с английского — психологическое «самоутверждение». Так, лет пять назад я попал на обследование в Институт микрохирургии глаза по поводу кровоизлияния в стекловидное тело. Вполне безопасное мероприятие, но совершенно бесчеловечно-механистичное. Чувствуешь себя деталью, которую пропускают по конвейеру. Мерзкое тревожное ощущение. Вспомнил про аффирмацию и начал мысленно повторять на медленном выдохе: «It’s a safe place!» (почему-то по-английски фраза «Это безопасное место!» для меня звучала более убедительно). И это сработало. Успокоился и успешно прошел все надлежащие тесты. Утверждают, что сходным эффектом обладают буддийские мантры, но на этот счет ничего не могу сказать.
3. Метод Н. Коэн. Тренировка за компьютером в виде тестов на скорость реакции. Вам потребуются те задания, где присутствуют сбивающие моменты. Нужно до 8 противодействий на каждые 10 ваших действий, чтобы в результате таких тренировок получить достоверные структурные изменения в головном мозге. Эффект получается за 2–3 недели регулярных тренировок 3 раза в день по 15 минут. Суть тренировки — в принятии быстрых точных решений, несмотря на массивное противодействие. В результате на функциональной МРТ вы сможете увидеть, как, образно говоря, «укрепились ваши нервы».
Тем, кто хочет узнать об этой методике подробнее, рекомендую: N. Kohen. Using executive control training to suppress amygdala reactivity to aversive information // Neuroimage. 125 (2016). 1022–1031.
Финальная врачебная рекомендация: если стрессовая ситуация в вашей жизни возникла внезапно и вы не справляетесь самостоятельно, то короткий курс транквилизаторов вполне обоснован. Если же состояние тревоги сопутствует вам на протяжении длительного периода, то следует поразмыслить, своим ли вы делом занимаетесь, и разумнее всего осуществить соответствующие перемены в своей жизни, прибегнув к методам психологической самокоррекции. И нечего бегать по врачам и психологам!
Источник
Начало учебного года. Как избежать стойкой охриплости голоса у педагога!

Если для многих 1 сентября, начало учебного года – это праздник, которого ждут все первоклассники и студенты, учителя и преподаватели вузов, с этим днем ассоциируется масса позитивного: встреча с друзьями и коллегами, новые впечатления и открытия, то, к сожалению, для них это период, когда появляются проблемы со здоровьем, во многих случаях связанные с нарушениями голоса и острыми респираторно-вирусными заболеваниями. Не случайно бытует мнение, что педагоги — это «особые люди», которые, как правило, из-за гиперответственности и важности своей работы не имеют времени своевременно обратиться за помощью к врачу, забывают, что болезнь легче предупредить, чем лечить.
Именно поэтому нужна скрининг-диагностика нарушения голоса.
В качестве подобного скрининга мы предлагаем всем профессионалам голоса пройти тест D. Boone для самоанализа. Данный тест содержит 20 утверждений, ответ на которые следует давать как положительный (+) или отрицательный (-), исходя из собственных ощущений.
1. Вам часто не хватает дыхания, когда вы говорите.
2. Вы не любите слушать свой голос в записи.
3. Ваш голосовой аппарат устает от частого использования.
4. Незнакомцы по телефону часто думают, что Вы моложе или старше своих лет.
5. При усталости голос становится глухим и слабым.
6. Ваш голос утром и вечером звучит по-разному.
7. После долгого разговора у Вас болит горло.
8. Иногда собеседники плохо Вас слышат.
9. Ваш голос не звучит так хорошо, как звучал ранее.
10. Ваш голос звучит слишком возбужденно.
11. Ваш голос имеет носовой оттенок.
12. Ваш голос иногда срывается.
13. Вас не всегда устраивает Ваш голос.
14. Вы хотели бы изменить свой голос.
15. Вы говорите не своим голосом.
16. Вы часто откашливаетесь.
17. Люди часто неправильно понимают то, что Вы говорите.
18. Незнакомцы по телефону принимают Вас за лицо противоположного пола.
19. Во время аллергии или простуды, Вы можете потерять голос.
20. После долгого разговора Вы чувствуете сухость или першение в горле.
По количеству утвердительных ответов можно оценить показатели здоровья голоса и степень его нарушения.
Если количество положительных ответов от 0 до 2, то нет причин для беспокойств;
3-4 – низкая степень нарушения;
5-8- умеренная;
9 и более – высокая.
Если Вы ответили на 7 и более вопросов положительно, то целесообразно обратиться за консультацией фониатра, для проведения обследования функционального состояния гортани, включающее: видеоларингостробоскопию, акустический анализ голоса. Отделение фониатрии Федерального научно-клинического центра оториноларингологии имеет огромный опыт работы с преподавательским сообществом, и, в случае выявления тех или иных заболеваний гортани, здесь Вам назначат медикаментозное и физиотерапевтическое лечение, занятия с логопедом-фонопедом по постановке голоса, включающие специальные дыхательные, вокальные, голосовые упражнения, тренинг с биологической обратной связью.
Помните, что даже незначительная охриплость голоса у лиц голосо-речевых профессий должна быть вовремя устранена.
Важно не пропустить серьезное заболевание.
Желаем здоровья и благозвучного голоса!
КЛКТ (конусно — лучевой компьютерный томограф)
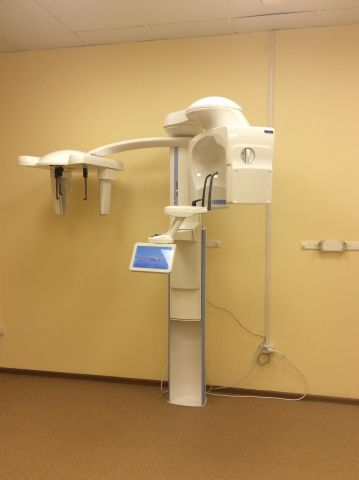
Данный КЛКТ позволяет выполнять весь спектр необходимых исследований для планирования дальнейших стоматологических манипуляций, челюстно –лицевых и реконструктивных хирургических операций, показаний к проведения оперативного вмешательства в ЛОР практике.
Аппарат оснащен большим функциональным диапазоном для решения различных диагностических задач, имеет современное программное обеспечение для обработки полученных данных, возможностью 3D моделирования костных и мягкотканных структур для дальнейшей выработки правильной тактики лечения.
Полученные объемы данных позволяют детально планировать как терапевтическую тактику лечения, так и хирургические манипуляции, в том числе выполнять разметку для протезирования, установки имплантатов, коррекцию прикуса, корректирующих челюстно – лицевых операций, пластических операций.
КЛКТ позволяет объективно оценить патологию ЛОР – органов — получить изображения придаточных пазух носа для оценки воспалительных изменений, оценивать степень искривления перегородки носа, визуализировать индивидуальные особенности развития придаточных пазух носа, височных костей, в том числе структур среднего, внутреннего уха, диагностики онкологических процессов, вариантов индивидуального развития.
При обследовании пациенты получают минимальную лучевую нагрузку, сравнимую с традиционной рентгенографией – в среднем 0,5 мЗв, что позволяет проводить необходимые для врачей динамические исследования с короткими интервалами времени, для оценки результатов стоматологических манипуляций, контроля правильности установки зубных имплантатов, оценки динамики лечения.
Исследование максимально комфортно для пациента, так как пациенту нет необходимости принимать горизонтальное положение – исследование проводится либо в положении стоя, либо сидя, в зависимости от вида исследования.
В отличие от МРТ и КТ, аппарат КЛКТ не имеет замкнутого контура (трубы) — аппарат по своей конструкции оснащен противопоставленной рентгеновской трубкой и детектором, без формирования замкнутого контура, что является крайне важным у пациентов с боязнью замкнутого пространства Пациент во время исследования не помещается в замкнутое пространство. В связи с отсутствием у аппарата КЛКТ магнитного поля, исследования показаны пациентам, у которых существуют в организме металлические включения — стенты, имплантаты, кардиостимуляторы.
Аппарат КЛКТ оснащен установкой телерентгенометрии, позволяющей получать изображения костей черепа в реальном масштабе для дальнейшей разметки под установку имплантатов, коррекцию прикуса и т.д. Исследование проводится в течении 10 минут и имеет крайне низкую лучевую нагрузку.
Результат исследования выдается на цифровом носителе в зависимости от пожелания пациента — либо на CD–диске, либо на флеш-карте. При необходимости распечатывается пленка.
Релакционное биоуправление как метод психологической коррекции в лечении и реабилитации пациентов с патологией гортани
В отделении фониатрии ФГБУ «Научно-клинический центр оториноларингологии ФМБА России» большое внимание уделяют психоэмоциональному состоянию пациентов, обратившихся за помощью с нарушением голоса. Учитывая прямую зависимость между состоянием центральной нервной системы и голосообразующим аппаратом, помощь при различных заболеваниях гортани необходимо оказывать с учетом этой взаимосвязи.
В настоящее время реабилитация пациентов с нарушением голоса в отделении фониатрии ФГБУ НКЦО проводится не только с помощью фонопедической коррекции, но и с помощью новейших методов психотерапевтической работы на основе современных компьютерных технологий. Одной из таких технологий является система релаксационного биоуправления.
Она позволяет:
1. Выявлять пациентов с предпосылками к ситуативной тревожности на ранней стадии заболевания;
2. Заранее прогнозировать симптомы неблагоприятного психоэмоционального напряжения в различных стрессовых ситуациях;
3. Вовлекать пациентов в различного рода профилактические мероприятия, чтобы избежать нарушений голоса, которые обусловлены психогенными факторами.
Микрохирургическое эндоларингеальное удаление новообразований гортани с использованием СО2 лазера
В современной оториноларингологогии успешно используются микрохирургические эндоларингеальные методы лечения пациентов с доброкачественными и злокачественными образованиями с применением СО2 лазера, которые дают возможность хирургу выполнить органосохраняющую, малоинвазивную операцию.
Микрохирургическая эндоларингеальная методика имеет огромное преимущество по сравнению с открытыми операциями:
— минимальная травматизация слизистой и тканей
— высочайшая точность разрезов
— практически бескровное хирургическое вмешательство
— минимальный срок реабилитации
Данный хирургический подход позволяет выполнить вмешательство без интубации трахеи ив значительной мере расширяет возможности в области органосохранного лечения (одновременная коагуляция кровеносных сосудов, импульсный режим СО2 лазера позволяет проводить разрезы без нагревания тканей). После проведения микрохирургического эндоларингеального лечения с использованием СО2 лазера у пациентов наблюдается хороший функциональный эффект – сохранность голоса и глотания. .
В отделении специалисты отделения заболеваний гортани и отделения онкологии ЛОР органов ФГБУ НКЦО ФМБА России успешно проводят микрохирургическое эндоларингеальное лечение при следующих заболеваниях :
— папилломатозгортани взрослым и детям
— доброкачественные и злокачественные опухоли
— дисплазия эпителия II-III степени на фоне хронического гиперпластического
ларингита
— киста гортани
— остаточные опухоли после лучевой терапии
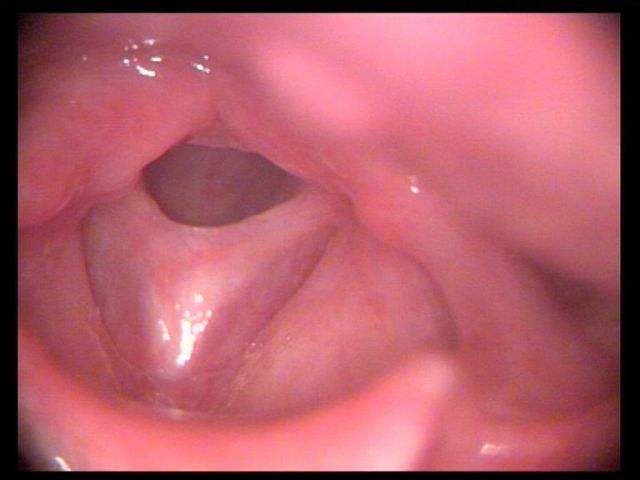
Клинический случай:
 | 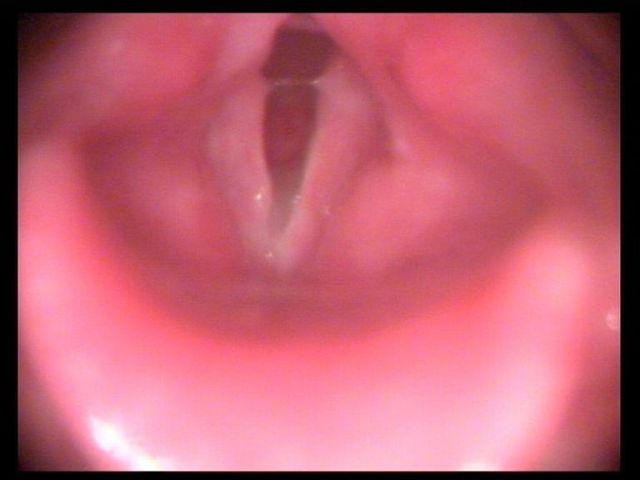 | |||||||||||||||||
| Пациентка А. до лечения | ||||||||||||||||||
 | 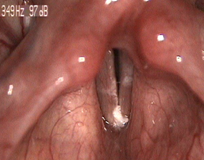 | ||||||||||||||
 | ||||||||||||
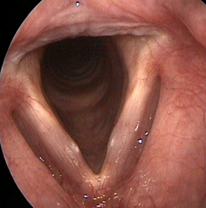 | 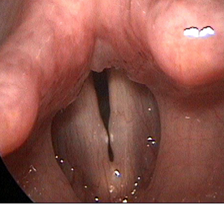 |
| А | Б |
| Рис 4. Узелки обеих голосовых складок. А – вдох, Б – фонация (А, Б – изображение в белом свете) | |
Фониатры Осипенко Екатерина Владимировна и Котельникова Наталья Михайловна совместно с фонопедами Михалевской Ириной Анатольевной и Кривых Юлией Сергеевной проводят эффективное комплексное лечение узелков голосовых складок у детей и взрослых.
На мероприятии были затронуты вопросы профилактики заболеваний гортани и нарушений голоса у детей и подростков. В частности, были обсуждены особенности мутационной дисфонии у мальчиков и девочек (рис 5). На протяжении трех периодов мутации (предмутационный, собственно мутационный, постмутационный) возникают жалобы на понижение голоса, сужение диапазона, нарушение интонирования, осиплость, быстрое утомление, киксы, появление грудного механизма фонации.
 |  |
| А | Б |
| Через 3 месяца после ЛК — повысилась | |
 |  |
Одной из основных причин слепоты в мире является глаукома – повышение внутриглазного давления (ВГД) сопровождающееся оптической нейропатией, приводящей к атрофии зрительного нерва.
Существуют различные формы глаукомы: первичная и вторичная (после травмы, воспаления и др.) . Первичная открытоугольная глаукома является самой опасной, так как протекает бессимптомно , незаметно для пациента. Для своевременного выявления такой глаукомы необходимы профилактические осмотры врача офтальмолога.
В большинстве случаев причиной повышения ВГД является препятствие для тока внутриглазной жидкости (ВГЖ) в углу передней камеры. В некоторых случаях для улучшения оттока ВГЖ и снижения ее секреции эффективным является консервативная терапия. При ее неэффективности разработан целый комплекс патогенетических хирургических операций. Альтернативой хирургии в настоящее время является неинвазивная лазерная хирургия, которая выполняется под местной анестезией и имеет четкую патогенетическую направленность. Открытие угла передней камеры при закрытоугольной глаукоме проводится с помощью лазерной иридотомия. При открытоугольной глаукоме причиной повышения ВГД является препятствие оттока жидкости через дистрофически измененную трабекулярную ткань. С целью улучшения оттока в данном случае эффективна лазерная аргонтрабекулопластика, которая расширяет межтрабекулярные щели.
В последние годы ее заменила более щадящая, эффективная , с возможностью неоднократного повторения селективная трабукулопластика, которая «очищает» трабекулу, воздействуя в основном на пигментные клетки.
Лазерные операции эффективны и в послеоперационном периоде у пациентов с глаукомой. Для усиления эффекта после операции часто применяется лазерная гониопунктура или селективная трабекулопластика.
Все эти операции доступны в нашем центре. Выполняются на современной лазерной установке YAG/SLT (EllexTango, Автралия) , позволяющей ппроводить YAG лазерные операции с длиной волны 1064нм. И селективную трабекулопластику с длиной волны 532 нм.
Нередко, даже после успешно проведенной операции экстракции катаракты, мы встречаемся с таким осложнением как уплотнение задней капсулы хрусталика или вторичной катарактой.
Для восстановления прозрачности оптических сред глаза на базе нашего центра мы применяем метод лазерной дисции (рассечения) задней капсулы хрусталика, отличающийся высокой эффективностью в сочетании с малоинвазивностью.
Процедура лазерной дисцизии задней капсулы хрусталика проводится амбулаторно, на фоне местной анестезии, она абсолютно безболезненна. В ходе лечения используется лазерные установки YAG/SLT(EllexTango, Автралия). Лазерные лучи избирательно локально воздействуют на ткани задней капсулы хрусталика, удаляя мутную часть капсулы. Благодаря такому воздействию удается восстановить прозрачность оптических сред глаза. Большинство больных отмечают мгновенное улучшение зрения непосредственно после операции.
Курируют направление:
Качалина Галина Федоровна – ведущий научный сотрудник отделения офтальмологии, кандидат медицинских наук, врач офтальмолог высшей категории, хирург — офтальмолог.
Касмынина Татьяна Алексеевна — врач офтальмолог высшей категории, хирург -офтальмолог.
Диагностика
В отделении офтальмологии проводится консультативно-диагностическое обследование больных с патологией органа зрения с применением новейших технологий и методов исследования на современном диагностическом оборудовании.
Стандартное медицинское офтальмологическое обследование:
-
- авторефрактокератометрия,
- визометрия
- пневмотонометрия,
- ретинометрия,
- биомикроофтальмоскопия
- периметрия
производится на оборудовании высочайшего класса, отвечающего передовым мировым стандартам (CarlZeissГермания, Shin-Nippon Япония, QuantelMedicalФранция)
Также в отделении производится специализированное офтальмологическое обследование при патологии сетчатки, зрительного нерва и стекловидного тела:
- Оптическая когерентная томография высокого разрешения CirrusOCT (CarlZeissMeditecInc,Германия)
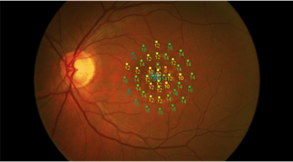
Оптический когерентный томограф с высоким разрешением позволяет детально изучить структуру сетчатой оболочки глаза и зрительного нерва:
-
- Высокое разрешение прибора обеспечивает визуализацию мельчайших деталей строения сетчатки
- Прибор позволяет накладывать карту толщины сетчатки на изображение глазного дна.
- Трёхмерное изображение послойного строения сетчатки обеспечивает четкую визуализацию патологического очага
- Программное обеспечение томографа даёт возможность оценить патологические изменения тканей глаза в динамике.
Данное исследование незаменимо при диагностике патологии сетчатки и зрительного нерва, связанных с отёком, дистрофией, дегенерацией, пролиферацией или демиелинизацией, не фиксируемые при офтальмоскопии, периметрии и других исследованиях
Флюоресцентная ангиография позволяет увидеть весь процесс заполнения сосудов глазного дна контрастным веществом в реальном времени, начиная с ранних стадий и заканчивая самыми поздними. Лазерный сканирующий ретиноангиограф производит съемку с точностью до 5 микрон и точно определяет участки экстравазального выхода красителя при различных патологиях, что способствует уточнению диагноза и дальнейшему определению методов лечения.
Компьютерный периметр снимает информацию о поле зрения человека — пространстве, которое видит глаз человека при неподвижной зрительной фиксации на объект напротив испытуемого. Изменения поля зрения человека связаны с рядом офтальмологических заболеваний, из которых наиболее грозными и приводящими к необратимому ухудшению зрения является глаукома, воспалительные и атрофические изменения зрительного нерва и возрастная макулярная дегенерация сетчатки.
Автоматический периметр позволяет выявить сужение поля зрения и даже незначительные дефекты (скотомы), что способствует раннему обнаружению офтальмопатологии и своевременному лечению.
А-скан оценивает линейные размеры глаза (длина передней камеры, толщина хрусталика длина передне-задней оси глаз), что помогает проводить мониторинг при прогрессирующей близорукости и позволяет рассчитать интраокулярные линзы (ИОЛ) для имплантации при хирургии катаракты.
В-скан позволяет оценить состояние стекловидного тела и сетчатки при воспалительных заболеваниях стекловидного тела, кровоизлияниях в стекловидное тело, отслойке сетчатки, отслойке сосудистой оболочки и других.
Пахиметрия позволяет оценить состояние и толщину роговицы при патологии и составить прогноз хирургического вмешательства.
Восстановление голоса при парезах и параличах гортани
Парезы и параличи гортани — это распространенные патологии голосового аппарата. Они проявляются в полном или частичном расстройстве двигательной функции голосовых складок из-за нарушения иннервации.
 Причины периферических парезов и параличей гортани:
Причины периферических парезов и параличей гортани:
- операции на щитовидной железе, шее, грудной клетке;
- травма гортани;
- пребывание на аппарате искусственной вентиляции легких;
- инфекции;
- образования гортани, шеи, щитовидной железы, пищевода;
- метастазы рака молочной железы;
- увеличение размеров сердца и дуги аорты;
- невриты.
Симптомы
Нарушения голоса при данной патологии проявляются в осиплости или охриплости тембра, снижении силы голоса, уменьшении тонового диапазона, появляется голосовая утомляемость, неприятные ощущения в гортани. Дыхание становится поверхностным, сокращается фонационный выдох. Степень нарушения голоса различна от лёгкой до сильно выраженной, затрудняющей восприятие речи. Все это может привести к невозможности выполнения своих профессиональных обязанностей, осложняет общение в быту. Симптомы изменения голоса не должны оставаться без внимания. Необходимо своевременно обратиться к фониатру.
Обследования и лечение
В отделении фониатрии ФГБУ НКЦО ФМБА России широко используются высокотехнологические эндоскопические методы исследования такие как:
— видеоларингостробоскопия – метод, который позволяет оценить макроморфологическую функцию гортани ( XION medical);
— высокоскоростная видеоларингостробоскопия – метод с высокой четкостью изображения дает возможность получения до 4 000 цветных изображений в секунду и произвести динамическую запись 20 изображений за один период колебаний голосовых складок ( аппарат Richard Wolf);
— видеофиброназофаринголарингоскопия – метод, позволяющий провести диагностику рака in situ, дисплазию эпителия различной степени, а также диагностику предраковых заболеваний гортани с помощью получения полноценного изображения высокой четкости;
— NBI — узкоспектральная эндоскопия – одна из самых современных внедренных в практику технологий, которая дает возможность специалисту визуализировать все изменения сосудистой структуры слизистой оболочки, типичные для новообразований (Olympus OEV261H, CV-170).
С помощью данных современных методов специалист сможет поставить точный диагноз пациенту и назначить ему соответствующее лечение. После этого в кратчайшие сроки необходимо приступать к реабилитации голосовой функции.
Восстановление голоса возможно нехирургическим методом — фонопедией.
Фонопедия
Занятия проводит логопед, прошедший специализацию по фониатрии и фонопедии — фонопед. Фонопедический тренинг включает дыхательные, голосовые и релаксационные упражнения. Их целью является активизация внутренних мышц гортани, формирование косто-абдоминального дыхания, координация фонации и дыхания, снятие чрезмерного напряжения. Данные тренировки не имеют противопоказаний и побочных эффектов. Восстановление голоса основывается на компенсаторных возможностях организма. Продолжительность курса составляет от 2-х до 4-х месяцев.
Наряду с традиционными фонопедическими занятиями возможны и дистанционные, что позволяет оказывать специализированную логопедическую помощь таким пациентам во всех регионах и уголках РФ. Наш опыт ведения пациентов с парезами и параличами гортани показывает, что у всех пациентов после восстановительного обучения наблюдался положительный результат, который заключался в улучшении ларингоскопической картины, увеличении тонового и динамического диапазона, времени максимальной фонации, выносливости голоса, улучшении тембральных характеристик, стабильности звучания. У 48% пациентов улучшилось не только качество голоса, но и восстановилась подвижность голосовой складки.
Коррекционно-педагогические методы восстановления голоса являются высокоэффективными и не имеющими противопоказаний методами реабилитации пациентов с парезами и параличами гортани.
Поллиноз: симптомы, диагностика, причины, лечение
Поллиноз или «сенная лихорадка» — это аллергическое заболевание, с которым наиболее часто обращаются за помощью к аллергологу люди разных возрастов. Поллиноз возникает у человека от контакта с пыльцой различных растений и преимущественно поражает слизистые оболочки глаз и дыхательных путей. В природе очень многие виды растительной или цветочной пыльцы обладают выраженной аллергической активностью, которая у высокочувствительных людей после контактирования с пыльцой становится причиной появления сезонного заболевания с целым комплексом аллергических реакций. Но огромное количество людей на земле может не испытывать никакого дискомфорта от контакта с пылящими растениями. Разве что от наличия у цветущего растения резкого запаха, от которого человек может чихнуть пару раз. Но для людей, страдающих поллинозом, радость от пробуждения природы омрачается развитием аллергии. У многих пациентов с симптомами этого сезонного заболевания полностью нарушается привычный ритм жизни – он не в состоянии работать, учиться и даже заниматься повседневными делами. Отчего же так происходит?
Причины развития поллиноза
Аллергическая реакция – это, прежде всего, реакция иммунной системы человека на попадание некого чужеродного вещества (аллергена) из внешней среды в организм человека. При поллинозе в качестве такого вещества выступает цветочная пыльца растений. У обычного человека, неподверженного ее опасному воздействию, при вдыхании и выдыхании пыльцы не наблюдается никакой иммунной реакции. Но иммунная система пациента с поллинозом после попадания мельчайшей пыльцы, даже в 10 микрон, в дыхательные пути или же на слизистую оболочку глаз или на кожу, включает систему распознавания аллергического вещества, как какого-нибудь болезнетворного вируса или бактерии, после чего начинает от этого «вредного» агента активно защищаться – появляется аллергическая реакция или аллергическое воспаление. Аллергию на пыльцу растений могут иметь от 1 до 15-20% населения, в зависимости от климатической зоны и региональных особенностей. Естественно, что на севере болеют реже, а на юге чаще. Периоды обострения поллиноза напрямую связаны с периодами цветения определенных растений. Аллергическая реакция у пациентов проявляется при цветении ольхи, березы, орешника, дуба, семейства злаковых культур, полыни, амброзии и многих других растений. Симптоматика поллиноза усиливается при ветреной и сухой погоде вследствие увеличения концентрации в воздухе пыльцы. С наступлением сырой и дождливой погоды количество пыльцы снижается и выраженность заболевания уменьшается. Значительную роль в развитии поллиноза играет наследственная предрасположенность. Клинически доказано, что если оба родителя ребенка подвержены аллергическим заболеваниям, то вероятность проявления аллергии у ребенка может достигать 80%, если только один из родителей является аллергиком – 25-40%. В случаях, когда такого заболевания у родителей не наблюдалось – риск развития аллергического заболеваний составляет всего 10 %.
Симптомы и проявления поллиноза
Наиболее частые проявления – это симптомы аллергического ринита, для которого характерны:
— продолжительное чихание- обильное слизистое отделяемое из носа
— зуд в области носа
— першение в ротоглотке
— стекание слизи по задней стенке глотки («постназальный затек»)
— заложенность носа
У большинства пациентов ринит сочетается с аллергическим конъюнктивитом:
— покраснение и отек слизистых оболочек глаз,
— зуд век,
— светобоязнь,
— слезотечение,
— «песок в глазах».
Еще одним проявлением поллиноза может быть пыльцевая бронхиальная астма, когда появляется:
— кашель,
— затрудненное дыхание,
— «хрипы» и/или «посвистывание» в груди,
— удушье.
Несколько реже при поллинозе наблюдаются зудящие высыпания на коже (крапивница) или локальные отеки (отеки Квинке или ангионевротические отеки), отдельные проявления атопического дерматита.
Степени тяжести поллиноза
В зависимости от симптомов поллиноз может иметь легкую, среднюю или тяжелую степень тяжести.
При средне-тяжелом и тяжелом течении могут наблюдаться симптомы пыльцевой интоксикации в виде общей слабости, недомогания, головной боли, снижения аппетита. В случае неадекватного лечения поллиноза или при тяжелом его течении могут появиться осложнения болезни в следствие присоединения вторичной инфекции – гнойный конъюнктивит, гайморит, гаймороэтмоидит, бронхит, пневмония.
У некоторых пациентов реакция на пыльцу растений может сопровождаться симптомами развития пищевой аллергии, причем её проявления будут носить круглогодичный характер. Например, если у пациента наблюдается аллергия к пыльце деревьев, то у него может появиться реакция и на плоды деревьев (яблоки, груши, персики, абрикосы, сливы, орехи и т.д.), а также на сырую морковь и некоторые другие виды продуктов. Это проявляется наличием першения в горле, дискомфорта в области горла, зудом, отечностью в полости рта и в области горла.
Иногда поллиноз и аллергический ринит могут сопровождаться развитием полипозного риносинусита. Необходимо знать, что проявления сезонного аллергического ринита, бронхиальной астмы наблюдаются не только при аллергии на пыльцу растений, но и на плесневые грибы (плесень). Огромное количество микроскопических спор плесневых грибов появляются в воздухе с начала спорообразования — с марта и до середины осени.
Таким образом, поллиноз может протекать и в рамках круглогодичного аллергического ринита (персистирующего аллергического ринита), когда происходит сочетание аллергии к пыльце растений с аллергией к внесезонным аллергенам.
Очень часто поллиноз может скрываться под диагнозами «хронический ринит» или «вазомоторный ринит», что уводит в сторону от выбора правильной тактики лечения.
Диагностика поллиноза
Если у вас возникают подозрения на развитие поллиноза необходимо, прежде всего, обратиться за квалифицированной помощью к терапевту или аллергологу. Очень важно исключить наличие заболеваний, имеющие сходное течение. Прежде всего, это ОРЗ (ОРВИ), острый трахеит или бронхит. Важно помнить, что только опытный аллерголог-иммунолог с помощью современного диагностического оборудования, может с точностью поставить правильный диагноз и назначить адекватное лечение.
Лечение и диагностику поллиноза в Национальном медицинском исследовательском центре оториноларингологии ФМБА России успешно проводят специалисты отделения аллергологии и иммунологии. Прежде всего, для выставления диагноза «поллиноз» аллерголог-иммунолог проводит тщательный сбор и анализ анамнеза пациента, тщательный осмотр. При необходимости врач-оториноларинголог проводит риноскопию для определения состояния носовой полости, ее отечности и сужения носовых ходов.
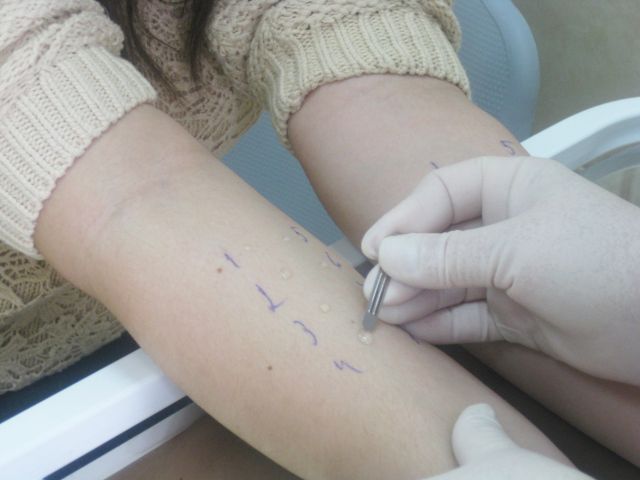
В нашем Центре специалист-аллерголог проводит комплексную аллергодиагностику пациенту для уточнения причинно-значимого аллергена. Аллергообследование проводится с использованием самых современных методов диагностики. Кожные тесты позволяют выявить аллерген уже через 20 минут после начала проведения теста.
Кожное аллерготестирование хорошо себя зарекомендовало и для диагностики бытовой аллергии (аллергии на домашнюю пыль, микроскопического клеща, библиотечную или книжную пыль), аллергии на домашних животных (эпидермальной аллергии), пищевой аллергии.
Кожные тесты – это безопасный и высокоинформативный метод обследования. Такие тесты целесообразно проводить вне обострения аллергического заболевания. В НМИЦО проводится так называемое «прик-тестирование» — это наиболее современный метод кожных тестов. Преимущество «прик-тестирования» по сравнению с классическими скарификационными тестами заключается в меньшей травматизации кожи при более высокой специфичности реакции (т.е. исключается неспецифическая реакция кожи на скарификационное воздействие, уменьшается вероятность «ложноположительного» результата).
Техника проведения пробы заключается в нанесении на кожу предплечья маленьких капель, содержащих различные аллергены. Затем проводится минимальный поверхностный прокол кожи («прик» означает укол), а затем, через 20 минут после нанесения, производится визуальный анализ произошедшей реакции. При наличии аллергии в месте нанесения виновного аллергена возникает волдырная реакция. По размеру волдыря определяется степень реакции.
Кожное тестирование больным поллинозом желательно проводить в осеннее-зимний период. Рекомендуется проведение тестов после прекращения приема противоаллергических средств, так как на фоне приема антигистаминных препаратов происходит «блокировка» кожи и тесты могут показать ложноотрицательный результат. При необходимости пациенту проводится анализ крови на наличие аллергических антител (иммуноглобулинов Е, IgE) к самым разнообразным аллергенам. Этот анализ можно делать пациентам любого возраста вне зависимости от проводимого лечения и фазы заболевания.
Особенности проведения аллергических проб у детей
Аллергические пробы проводят детям, достигшим 5-летнего возраста. Для малышей младше пятилетнего возраста, мы рекомендуем проведение другого метода исследования – специфическое исследование крови на наличие белковых антител – специфических иммуноглобулинов класса Е, которые вырабатываются иммунной системой в ответ на воздействие пыльцы определенного вида. В отличии от кожных тестов, такое исследование можно проводить в течении всего года, не обращая внимание на прием медицинских препаратов и состояние здоровья пациента. Данное исследование является единственным аллергологическим методом выявления поллиноза у малышей.
Лечение поллиноза
Можно ли избавиться от поллиноза навсегда? К сожалению, в настоящее время до сих пор не существует лекарства, которое могло бы полностью вылечить это заболевание. Современная медицина также не может и изменить генотип, формирующий заболевание у пациента. Но значительно облегчить страдания больного поллинозом может. Кроме того, существует особый метод нелекарственной терапии, позволяющий значительно уменьшить или даже предупредить проявления болезни, предотвратить прогрессирование болезни (вчастности, переход аллергического риноконъюнктивита в бронхиальную астму), а в некоторых случаях убрать проявления поллиноза на много лет. Правильное лечение поллиноза подбирает и проводит только аллерголог-иммунолог.
В отделении аллергологии и иммунологии ФГБУ НМИЦО ФМБА России лечение поллиноза проводят опытные аллергологи-иммунологи в соответствии с мировыми стандартами лечения аллергических заболеваний. После того как выявлен причинно-значимый аллерген, пациенту необходимо исключить полностью или ограничить контактирование с данным аллергеном. В период пыления указанного аллергена наиболее радикальный способ лечения – это уехать в другую климатическую зону, туда где этой пыльцы не бывает (высокогорье, северные территории и т.д.) или пыление аллергенных растений происходит в более ранние или более поздние сроки. Не смотря на то, что это является самым эффективным способом избежать проявлений поллиноза, в нашей обычной жизни применить его не всегда возможно. И тогда возникает необходимость в приеме специальных противоаллергических средств в период проявлений болезни. Они могут быть как общего (системного) действия – таблетки, инъекции, так и местного воздействия — спрей для носа, глазные капли, ингаляционные средства.
Аллерголог-иммунолог отделения каждому пациенту производит индивидуальное назначение приема лекарственных терапевтических препаратов, принимая во внимание возраст пациента, тяжесть и клинические проявления болезни, наличие сопутствующих заболеваний. На сегодняшний день, самым успешным и эффективным способом лечения поллиноза, позволяющим не только влиять на возникающие симптомы болезни, но и сделать так, чтобы сезонная аллергия исчезла на несколько лет, либо ее проявления стали минимальными – это аллерген-специфическая (АСИТ) или специфическая (СИТ) иммунотерапия.
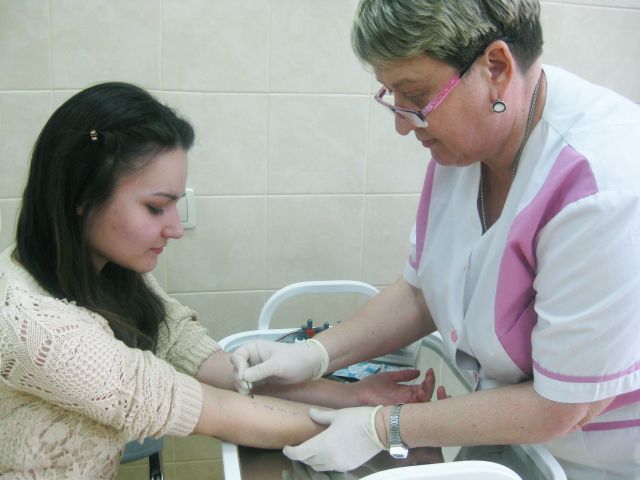
Данное лечение имеет массу нюансов, которое только в грамотных руках специалиста может быть безопасным и эффективным. Для достижения стойкого эффекта в соответствии с международными стандартами лечение должно проводиться в течение 3-5 лет. При этом используются различные методики. Возможно предсезонное введение аллергена (подкожно, в руку) в течение нескольких месяцев по 2-3 инъекции в неделю; возможно использование аллергена пролонгированного характера, который вводится реже – на этапе набора дозы 1 раз в неделю, затем – 1 раз в месяц. Возможно проведение сублингвальной (подъязычной) АСИТ, когда пациент по определенной схеме капает аллерген самостоятельно дома под язык, а к аллергологу-иммунологу периодически приходит для контроля и коррекции проводимой терапии. Этот метод применим и маленьким пациентам, начиная с 5-ти летнего возраста.
Метод АСИТ выбирается аллергологом-иммунологом с учетом индивидуальных особенностей каждого пациента, т.е. исходя из медицинских показаний / противопоказаний и того, какая методика более удобна пациенту.Не проводите лечение поллиноза самостоятельно, не применяйте разрекламированные «волшебные препараты», которые в лучшем случае – не принесут никакого эффекта лечения, а в худшем случае могут нанести Вашему организму и жизни непоправимый вред!
Профилактика поллиноза
Профилактика развития поллиноза проста:
— по возможности, в период цветения переехать в другую климатическую местность;
— в период обострения, без крайней необходимости, не выходить на улицу, исключить загородные прогулки, особенно в ветряную погоду;
— прогулки на открытом воздухе только в вечернее время суток, желательно после дождя или в пасмурную погоду;
— регулярная влажная уборка квартиры, увлажнение оконных сеток;
— удаление из жилого помещения ковров, ковровых покрытий, мягких игрушек;
— исключение любой фитотерапии (лечения растительными компонентами), соблюдение диеты, исключение меда и других продуктов пчеловодства, при аллергии к пыльце деревьев
– исключение в сезон пыления любых плодов деревьев, сырой моркови, при аллергии к пыльце злаковых трав
– исключение из рациона пищевых злаков (в т.ч. хлеба, злаковых каш, отрубей и т.д.), при аллергии к пыльце сложноцветных
– нерафинированное подсолнечного масла, майонеза, халвы, цикория, бахчевых культур.
Эндоларингеальная хордэктомия с использованием СО2 лазера при лечении рака гортани
В Научно-клиническом отделе заболеваний верхних дыхательных путей ФГБУ НМИЦО ФМБА России успешно проводится лечение доброкачественных и злокачественных опухолей гортани, в том числе и рака гортани 1-2 стадии, а в некоторых случаях и 3 стадии заболевания.
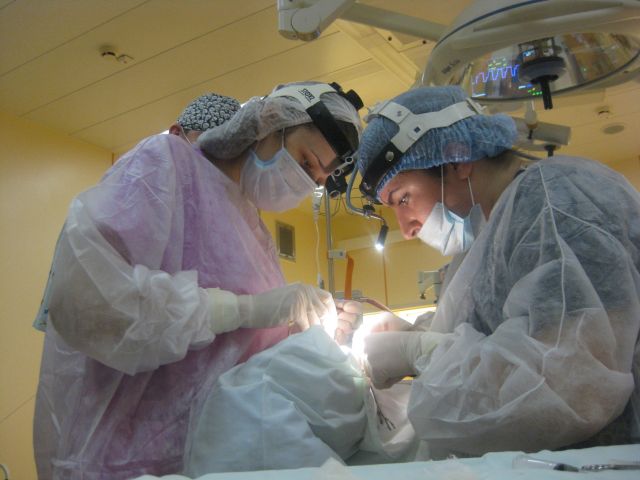
При проведении операционных вмешательств хирурги Центра используютмикроскоп с высокой разрешающей способностью, позволяющий четко видеть границы опухолевого процесса, модель СО2 лазера фирмы «Lumenis» последнего поколения с глубиной поражения до 0.2 мм, что в свою очередь, позволяет с высокой точностью удалить опухоль без травматизации при этом окружающей здоровой ткани,высокочастотный аппарат искусственной вентиляции легких, обеспечивающий выполнение сложнейших операций без наложения трахеостомы.
При разных стадиях рака гортани для каждого пациентаподбирается индивидуальный метод хирургического вмешательства, а именно разные типы эндоларингеальной хордэктомии (эндоскопическая резекция гортани) от I до VI типа. Выбор типа хордэктомии соответствует степени поражения, локализации и объема удаляемой голосовой складки с опухолевым процессом. Данный метод относится к щадящим хирургическим операциям, обеспечивающий хороший онкологический и функциональный результат, в некоторых случаях с полным восстановлением функций гортани, а также быструю реабилитацию пациента в послеоперационном периоде без дополнительных агрессивных методов лечения.
Хордэктомии по 1-2 типу проводятся при раке Т1, что позволяет полностью сохранить голосовую функцию гортани.
Клинический случай. Рак гортани Т1
Пациентка К., рак гортани Т1, до операции
Пациентка К., рак гортани Т1, после операции
Хордэктомия по 3 типу проводится пациентам с раком гортани Т2-3, так же позволяет провести операцию без наложения трахеостомы и с незначительным нарушениемголосообразования.
Клинический случай. Рак гортани Т2-3
Хордэктомия по 4 типу проводится пациентам с раком гортани Т3.
Клинический случай. Рак гортани Т3
Операция кохлеарная имплантация при аномалиях развития внутреннего уха
О кохлеарной имплантации при оссификации лабиринта и аномалиях улитки
Диаб Х.М., Кондратчиков Д.С., Пащинина О.А., Умаров П.У., Михалевич А.Е.
Эффективная коммуникация является одним из важнейших аспектов полноценного образа жизни современного человека. Наиболее эффективным способом адаптации глухих пациентов в мире звуков является кохлеарная имплантация (КИ). Десятки тысяч пациентов по всему миру обрели возможность слышать после установки кохлеарного имплантата. Суть метода заключается в прямой электрической стимуляции нейронов спирального ганглия внутреннего уха (речевой процессор кодирует звуки в последовательность электрических импульсов, которые передаются на имплантат, электроды имплантата стимулируют нейроны слухового нерва, а сигналы, полученные головным мозгом через слуховой нерв, воспринимаются как звук). Поэтому абсолютным противопоказанием к КИ является наличие ретрокохлеарной причины отсутствия слуха (патология слухового нерва или ствола головного мозга).
Классическая методика кохлеарной имплантации включает:
- С-образный разрез в заушной области.
- Вскрытие сосцевидного отростка (антромастоидотомия) и подготовка ложа для имплантата в височно-теменной области.
- Открытие барабанной полости через лицевой карман (задняя тимпанотомия).
- Снятие костного навеса над окном улитки и открытие тимпанальной лестницы улитки или наложение кохлеостомы (Рис. 1).
- Установка импланта в костное ложе и введение активного электрода в улитку (Рис. 2), ушивание раны.
На современном этапе развития отохирургии возможно успешное проведение имплантации даже пациентам с частичной оссификацией (когда просвет улитки заполнен костной тканью, а не жидкостью, вследствие перенесенного менингита или перелома височной кости) и аномалиями внутреннего уха.
Кохлеарная имплантация при кохлеарной оссификации.
У 80% пациентов, перенесших бактериальный гнойный менингит, потеря слуха сопровождается оссификацией структур внутреннего уха.
Во втором оториноларингологическом отделении Заболеваний Уха успешно выполняются импланатции (в том числе и бинауаральные) пациентам с частичной или полной оссификацией базального завитка (Рис.3).



Но, несмотря на все успехи в данном направлении, не следует забывать, что отсрочка операции после перенесенного гнойного менингита может привести к полной облитерации улитки, трудности или невозможности введения активного электрода в спиральный канал улитки и, соответственно, неудовлетворительным результатам слухоречевой реабилитации у таких пациентов.
Этим продиктовано выполнение кохлеарной имплантации в кратчайшие сроки и с двух сторон. В НКЦО впервые в России выполнена одномоментная двусторонняя кохлеарная имплантация 6-месячному ребенку с менингитом в анамнезе. Эта операция позволила малышу обрести бинауральный слух и развиваться без отставания от сверстников [Диаб Х. М., Дайхес Н. А., Сираева А. Р., Кондратчиков Д. С., Пащинина О. А., Поляков Д. П. Одномоментная билатеральная кохлеарная имплантация у шестимесячного ребенка с менингитом в анамнезе. Вопросы современной педиатрии. 2015; 14 (4): 519–521].
Кохлеарная имплантация при аномалиях улитки.
Причины возникновения пороков развития внутреннего уха остаются недостаточно изученными, а реабилитация этих больных является трудной проблемой современной медицины.
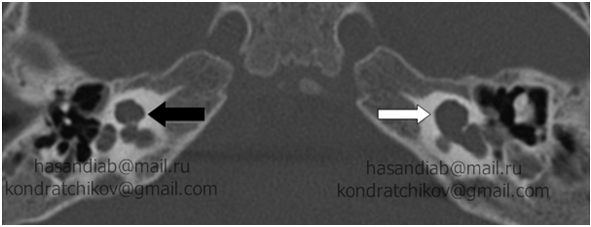
— Общая полость. Отсутствует разделение между преддверием и улиткой, оба этих образования формируют большую кистоподобную полость.
— Неполное разделении улитки Iтипа. Наблюдается полное отсутствие стержня улитки от основания до вершины, сама улитка, таким образом, представляет собой обширную полость);
— Неполное разделение улитки II типа или аномалия Мондини. Визуализируется слияние апикального и среднего завитков улитки с сохранением отграничения базального завитка и сохранением 1,5 завитка. При этом размер улитки в большинстве случаев остается нормальным. Ганглионарные клетки остаются интактными в области стержня улитки в базальном завитке.
Дополнительную трудность при проведении хирургического этапа КИ пациентам с аномалиями внутреннего уха вызывает интроперационная ликворея, которая возникает при отсутствии разделения между улиткой и внутренним слуховым проходом (Гашер-синдром, Рис. 8). При наличии Гашер-синдрома возможно ошибочное введение активного электрода имплантата во внутренний слуховой проход. Применяемые в нашем отделении хирургические приемы позволяют избежать этого осложнения и добиться максимально корректного расположения электродной решетки в улитке (Рис. 9).
Через 1 месяц после имплантации производится подключение речевого процессора и настройки по результатам телеметрии нервного ответа. Дальнейшая работа по слухоречевой реабилитации имплантированных пациентов производится совместно с сурдологом и сурдопедагогом.
Источник

 Читайте также:
Читайте также: 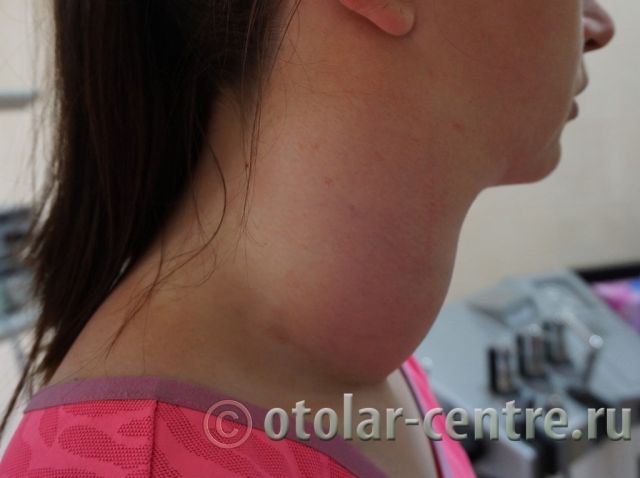 Боковая киста шеи или бранхиогенная опухоль (название заболевания произошло от греческого слова «kystis»- пузырь) относится к врожденным доброкачественным опухолевым образованиям, которая является следствием патологического эмбрионального развития плода. Многолетние исследования указывают на прямую связь с аномальным внутриутробным развитием плода на начальном сроке беременности.
Боковая киста шеи или бранхиогенная опухоль (название заболевания произошло от греческого слова «kystis»- пузырь) относится к врожденным доброкачественным опухолевым образованиям, которая является следствием патологического эмбрионального развития плода. Многолетние исследования указывают на прямую связь с аномальным внутриутробным развитием плода на начальном сроке беременности.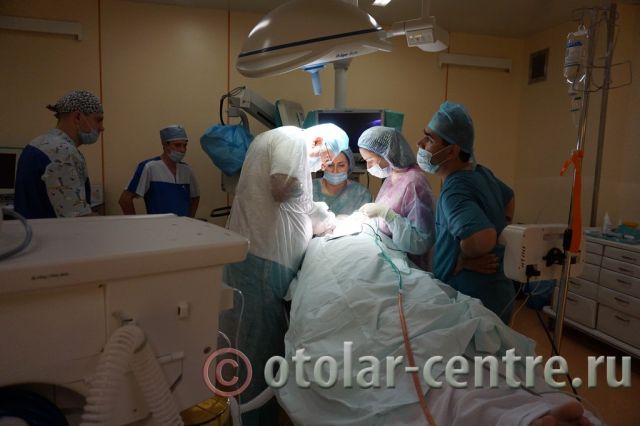 Для подтверждения диагноза «боковая киста шеи» необходим дифференциальный подход к медицинскому обследованию с применением современного диагностического оборудования – компьютерная томография, УЗИ и при необходимости пункция.
Для подтверждения диагноза «боковая киста шеи» необходим дифференциальный подход к медицинскому обследованию с применением современного диагностического оборудования – компьютерная томография, УЗИ и при необходимости пункция.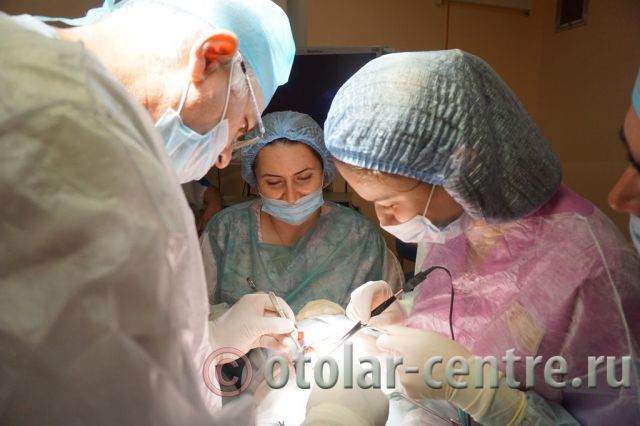 Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением.
Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением. Причины периферических парезов и параличей гортани:
Причины периферических парезов и параличей гортани: