- Помогают ли питание, массаж, лечебная физкультура, занятия спортом?
- Упражнения при деформациях грудной клетки
- Все физические упражнения направлены на решение следующих задач:
- Предлагаемая программа упражнений
- Упражнения на растяжку и мобилизацию
- Силовые упражнения
- Деформации грудной клетки
- Причины
- Воронкообразная деформация грудной клетки (впалая грудь)
- Этиология развития воронкообразной деформации
- Клинические проявления
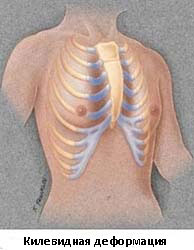
- Килевидная деформация
- Этиология
- Клинические проявления
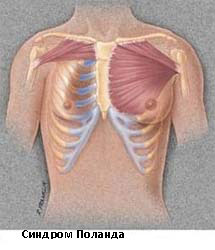
- Синдром Поланда
- Синдром Жена
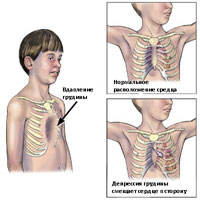
- Дефекты грудины
- Диагностика
- Лечение
Помогают ли питание, массаж, лечебная физкультура, занятия спортом?

— Лечебная физкультура, массаж и занятия спортом помогают лишь при деформациях, полученных в результате внешнего механического воздействия.
— Витаминные и гормональные препараты могут помочь, если деформация вызвана нарушением обмена веществ или общего гормонального развития
Однако это не означает , что занятия спортом исключаются , как неэффективный метод. Более того спорт, массаж, гимнастика являются необходимым (но не достаточным!) атрибутом лечения, они необходимы для полного восстановления пациента.
Применение метода Насса в коррекции воронкообразной деформации грудной клетки позволило пациенту заниматься спортом во время восстановительного периода, что сделало коррекцию деформаций еще более эффективной. Лечебная физкультура и массаж показаны в тот период, когда пациенту установлена пластина : это способствует развитию мышц, а также формированию правильной осанки. Достаточное внимание к физическим упражнениям позволяет достичь отличных результатов в коррекции воронкообразной деформации грудной клетки.
Упражнения при деформациях грудной клетки
По статистике, на каждую 1000 детей 6-8 имеет врожденные деформации грудной клетки. Причиной деформаций грудной клетки принято считать аномальное разрастание хряща между ребрами и грудиной, которое выгибает грудину внутрь или наружу. В первом случае аномалия называется воронкообразной деформацией (Pectus Excavatum), во втором – килевидной деформацией (Pectus Carinatum). В некоторых случаях эти деформации эффективно поддаются лечению с помощью неинвазивных методов, в том числе лечебной физкультуры.
По мере тренировки мышц, деформация грудной клетки может быть уменьшена, или по крайней мере не усугубляться. Кроме того, интенсивная закачка, особенно в области торса, позволяет увеличить мышечную массу и создать хороший косметический эффект — искривление становится менее заметным.
Все физические упражнения направлены на решение следующих задач:
- Увеличить подвижность и гибкость позвоночника и грудной клетки.
- Растянуть все укороченные структуры.
- Укрепить мышцы для более амплитудного хода грудной клетки.
- Восстановить нормальную осанку.
Упражнения мобилизуют подвижность суставов, растягивают мягкие ткани вокруг грудины, чтобы они не препятствовали перемещению грудной клетки. Помимо мобильности суставно-связочного аппарата, улучшается тонус мышц.
Предлагаемая программа упражнений
Упражнения на растяжку и мобилизацию
1. Вытягивание прямых рук в положении стоя на коленях.
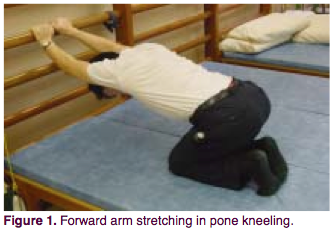
Пациент располагается в позе на согнутых коленях, руки вытянуты вперед. Придерживаясь за шведскую стенку на высоте 50-80 см, медленно опускайте верхнюю часть тела, а лопатки ведите в направлении к полу. Должно чувствоваться, как происходит растяжка в передней подмышечной впадине и плече. Держать 8 секунд (можно глубоко дышать, увеличивая растяжку грудной клетки), затем расслабиться. Повторить 20 раз. Такие подходы нужно делать по 4 раза в день.
Цель упражнения – растянуть все передние мышцы грудной клетки, особенно большую грудную мышцу.
2. Вращение верхней частью туловища в положении стоя.
Пациент становится боком к стене. Ближайшую к стене руку положить на стену на уровне немного выше плеча. Вращаем тазом в противоположную сторону, при этом не отрывая руку от стены. Растяжение должно чувствоваться в передней части плеча и верхней части грудной клетки. Держите 8 секунд. Затем можете расслабиться и вернуться в исходное положение. Отдохните и продолжайте с другой руки. В день нужно делать 4 подхода по 20 повторений.
Это упражнение дает наибольший диапазон движения грудных позвонков, позволяя потянуть в разные стороны связки, мышцы и суставы в области грудины.
3. Сгибание верхней части туловища в положении сидя.

Пациент в положении сидя. Выполняются наклоны вбок. При наклоне в каждую сторону противоположная рука тянется над головой в сторону наклона. Должно чувствоваться растяжение противоположной части туловища. Фиксируйте положение 8 секунд (в это время можно глубоко дышать), вернитесь в исходное положение. Упражнения повторять по 20 раз 4 раза в день. Цель упражнения — такая же, как и во втором упражнении.
Силовые упражнения
4, 5. Упражнение с отягощением в положении лежа.
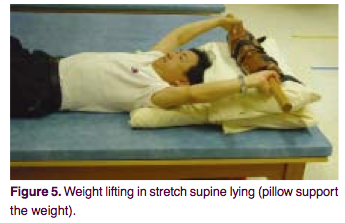
Пациент располагается в положении лежа на спине. Под спину надо подложить валик из пенополиуретана около 10 см в диаметре. Если использование валика слишком болезненно — просто лечь плашмя. Руки вытянуть назад за голову и ухватиться ими за перекладину шведской стенки или за какой-либо тяжелый груз на расстоянии 10 см от земли. После этого, глубоко вдохнуть и постараться приложить максимальное усилие, как бы поднимая перекладину стенки или груз. Зафиксируйте положение на 8 секунд, затем расслабьтесь. 10 таких повторений составляют одну серию. Нужно делать по 3 серии 4 раза в день.
При таком положении, когда руки зафиксированы, передняя грудная стенка поднимается, в основном, за счет грудной мышцы. Максимальное напряжение при приложении усилия на подъем, заставляет мобилизоваться окружающие мышцы, участвующие в процессе дыхания. Валик, подложенный под спину, помогает развернуть и расправить грудной отдел позвоночника, корректируя грудной кифоз.
6. Растяжка верхней части корпуса, лежа на животе.

Пациент ложится на живот. Под живот можно подложить 1-2 подушки. Руки за головой. Ноги можно зафиксировать на шведской стенке. Глубоко вдохнуть и поднять верхнюю часть корпуса, сохраняя руки за головой. Прогнуться. Удерживайте такое положение 8 секунд, затем расслабьтесь. 10 таких повторений составляют одну серию. Нужно делать по 3 серии 4 раза в день.
Цель упражнения — усилить верхние мышцы спины, сбалансировать мышечную силу. Это позволяет предотвратить грудной кифоз и сохранить красивую осанку.

Пациент располагается на животе и начинает делать отжимания. Самый простой вариант — поднимать только туловище, более трудный — поднимать все тело целиком, и самый продвинутый вариант — в верхней фазе отжимания делать хлопок в ладоши, отрывая руки от пола. Начните с первого варианта. Если он будет получаться легко — переходите к следующему. Одна серия составляет 10 повторений. После каждой серии — отдых. В общей сложности надо делать по 30 повторений 4 раза в день.
Цель упражнения — общее укрепление мышц грудной клетки. При интенсивных нагрузках улучшается также минерализация костей, силовая закачка стимулирует формирование красивого силуэта.
8. Движения руками вверх-вниз вдоль разных сторон тела.

Пациент находится в положении сидя или стоя. Руки вытянуты. В руках нужно зажать концы эластичной ленты или любого другого эластичного шнура, по своей упругости позволяющего вам сделать максимум 10 повторений упражнения, не более. Медленно отводить руки назад, опуская их до уровня ягодиц. Зафиксировать на 3 секунды. Затем также медленно вернуть руки через верх в исходное положение. Повторить 10 раз (1 серию). После этого отдохнуть и сделать еще 2 серии. В итоге нужно делать по 30 повторений 4 раза в день.
Упражнение служит для укрепления шеи, плеч, верхней части спины, грудных мышц. Его можно рассматривать, как стабилизирующее упражнение для верхней части грудной клетки.
Источник
Деформации грудной клетки
Деформации грудной клетки
Деформации грудной клетки встречаются у 2% людей. Изменения (дефекты) в костных и хрящевых тканях снижают как опорную функцию грудной клетки, так и необходимый объем подвижности. Деформации грудной клетки (грудины и ребер) являются не только косметическим дефектом и вызывают не только психологические проблемы, но и довольно часто приводят к нарушению функции органов грудной клетки (сердечно-сосудистой системы и дыхательной системы).
Причины
Причины деформации грудной клетки могут быть как врожденными, так и приобретенными. Основные причины следующие:
- Кифоз
- Сколиоз
- Хронические обструктивные заболевания легких
- Синдром Марфана
- Аномалии остеогенеза
- Ахондроплазия
- Синдром Тернера
- Синдром Дауна
- Эмфизема
- Рахит
- Килевидная деформация
- Воронкообразная грудь
- Расщепление грудины
- Синдром Поланда
- Синдром Жена
- Врожденные аномалии ребра
- Астма
- Неполное сращение грудины плода
- Врожденное отсутствие грудной мышцы
- Болезнь Бехтерева
- Воспалительный артрит
- Остеомаляция
В клинической практике чаще всего встречаются воронкообразная деформация грудной клетки и килевидная деформация.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Синдром Поланда
Синдром Поланда назван в честь Альберта Поланда, который впервые описал этот вид деформации грудной клетки в результате наблюдений в школе и относится к спектру заболеваний, которые связаны с недоразвитием грудной стенки. Этот синдром включает аномалии развития большой грудной, малой грудной мышц, передней зубчатой мышцы, ребер, и мягких тканей. Кроме того, может наблюдаться деформация руки и кисти.
Заболеваемость синдромом Поланда составляет примерно 1 случай на 32 000 родившихся детей. Этот синдром в 3 раза чаще встречается у мальчиков, чем у девочек, и у 75% пациентов поражается правая сторона. Существует несколько теорий относительно этиологии этого синдрома, которые включают в себя аномальную миграцию эмбриональной ткани, гипоплазию подключичной артерии или внутриутробной травмы. Тем не менее, ни одна из этих теорий не доказало свою состоятельность. Синдром Поланда редко ассоциирован с другими заболеваниями. У некоторых пациентов с синдромом Поланда встречается лейкемия. Существует определенная ассоциация этого синдрома с синдромом Мебиуса (односторонний или двусторонний паралич лицевого нерва, отводящего глазного нерва).
Симптомы синдрома Поланда зависят от степени дефекта и в большинстве случаев это косметические жалобы. У пациентов с наличием значительных костными дефектов, могут быть выбухания легкого, особенно при кашле или плаче. У некоторых пациентов возможны функциональные нарушения и дыхательные нарушения. Легкие сами по себе не страдают при этом синдроме. У пациентов со значительными дефектами мышечной и мягких тканей могут стать очевидными снижение толерантности к физическим нагрузкам.
Синдром Жена
Синдром Жена или прогрессирующая дистрофия грудной клетки, которая обусловлена внутриутробным нарушением роста грудной клетки и гипоплазией легких. Этот синдром был впервые описан в 1954 году Женом у новорожденных. И хотя в большинстве случаев такие пациенты не выживают, но в некоторых случаях оперативные методы лечения позволяют таким пациентам жить. Синдром Жена наследуется по аутосомно-рецессивному типу и не было отмечено наличие ассоциации с другими хромосомными нарушениями.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Диагностика
Диагностика деформаций грудной клетки, как правило, не представляет больших трудностей. На первом плане из инструментальных методов исследования стоит рентгенография, которая позволяет оценить как форму деформации, так и ее степень. КТ грудной клетки позволяет определить не только костные дефекты и степень деформации грудины, но и наличие смещения средостения, сердца, наличие сдавления легкого. МРТ позволяет получить более расширенную информацию, как о состоянии костных тканей, так и мягких тканей и, кроме того, не обладает ионизирующей радиацией.
Функциональные исследования деятельности сердца и легких, такие как ЭКГ, ЭХО- кардиография, спирография позволяют оценить наличие функциональных нарушений и динамику изменений после оперативного вмешательства.
Лабораторные методы исследования назначаются в случае необходимости дифференциации с другими возможными состояниями.
Лечение
Тактика лечения при деформациях грудной клетки определяется степенью деформации и наличия нарушения функций органов дыхания и сердца. При небольшой деформации при воронкообразной грудной клетке или килевидной деформации возможно консервативное лечение – ЛФК, массаж, физиотерапия, дыхательная гимнастика, плавание, применение корсетов. Консервативное лечение не в состоянии исправить деформацию, но позволяет приостановить прогрессирование деформации и сохранить функциональность органов грудной клетки.
При деформации средней и тяжелой степени только оперативное лечение может восстановить нормальную функцию органов грудной клетки.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Источник