Сайт врача Юрия Брызгалова, специалиста по спортивной медицине
Консультации по спортивной медицине
Консультации по лечебной физкультуре
Консультации по массажу
Консультации спортивного психолога
Зарегистрировавшись и оплатив подписку на сайте Вы получите:
- доступ к бесплатному скачиванию любого платного материала;
- бесплатную консультацию врача по применению комплексов упражнений и методике проведения занятий ЛФК;
- 50% скидку на консультацию психолога.
упражнения лфк и массаж при рахите
комплекс массажа
и физических упражнений в период
разгара рахита для ребенка от 3 до 6 месяцев
Упражнение 1. Массаж рук. Исходное положение —
лежа на спине. Левой рукой удерживать правую кисть
ребенка так, чтобы малыш охватывал ваш большой па-
лец. Ладонью правой руки проводить поверхностное
поглаживание вдоль внутренней поверхности предпле-
чья и плеча в направлении от кисти к подмышечной
впадине. Над локтевым суставом массаж не проводит-
ся. Повторить 4-6 раз.
Упражнение 2. Массаж ног. Исходное положение
лежа на спине. Ладонью руки захватить одноименной
голеностопный сустав ребенка снизу, придав всей ноге
положение легкого сгибания в коленном и тазобедрен-
ном суставах. Проводить поверхностное поглаживание
в направлении от стопы к паховой области по наружной
и задней поверхности голени и бедра. В области колен-
ного сустава массаж не проводится. Повторить 4-6 раз.
Упражнение 3. Массаж живота. Исходное положение —
лежа на спине. Ладонью правой руки проводить
мягкие круговые движения вокруг пупка по часовой
стрелке, не оказывая давления на края реберных дуг.
Затем ладони обеих рук расположить параллельно сред-
ней линии живота (поочередно обе руки — то справа, то
слева): правая рука вверху (у реберного края), левая —
внизу (над лобком). Левой рукой проводить поглаживание
по направлению вверх, правой — вниз. Следующим
этапом ладони расположить на боковой поверхности
грудной клетки и проводить поглаживание по направлению
вперед и вниз до лона. Повторить все действия 6-8 раз.
Упражнение 4. Массаж стоп. Исходное положение —
лежа на спине. Удерживая ногу ребенка одной рукой,
большим и указательным пальцем другой руки проводить
поверхностное поглаживание тыльной поверхности
стоны в направлении от пальцев к голеностопному суставу.
Затем фалангами указательного и среднего пальца
выполнить поглаживание боковой поверхности стопы и
подошвы от пальцев к пятке. Повторить 4-6 раз.
Упражнение 5. Рефлекторное упражнение для стоп.
Исходное положение — лежа на спине.
Удерживая ногу ребенка левой рукой за голень, мягко
надавить указательным пальцем правой руки на подошву
у основания II-III пальцев — ребенок согнет пальцы стопы.
Затем большим пальцем правой руки провести по
средней линии стопы сверху вниз до середины
пятки с легким нажимом — ребенок разогнет пальцы.
Провести штриховые движения по наружному краю
стопы от пятки к пальцам — произойдут тыльное сгибание
большого пальца и расхождение остальных пальцев
в виде веера. Повторить все действия 2-4 раза.
Упражнение 6. Поворот со спины на живот.
Исходное положение — лежа на спине.
Левой рукой удерживать левую руку ребенка, а правой
рукой обхватить обе голени снизу. Слегка потянуть
ребенка за руку вперед, выпрямляя при этом ноги и
поворачивая их вместе с тазом вправо до тех пор, пока
он не окажется сначала на правом боку, а затем на животе.
Повторить в другую сторону.
Упражнение 7. Массаж спины. Исходное положение —
лёжа на животе, руки под грудью, голова слегка
повёрнута на бок. Массаж проводится тыльной поверхностью фаланг.
Обе руки расположить в низу спины по
обеим сторонам позвоночника. Поверхностное поглаживание
проводить по направлению вверх и в сторону,
огибая внутренний и нижний край лопаток, до подмышечной впадины .
Повторить 4-6 раз.
Упражнение 8. Массаж ягодиц.
Исходное положение — лежа на животе, руки под грудью, голова слегка
повернута вбок. Проводить поглаживание ягодиц от
больших вертелов до крестца, располагая ладони в верхнее-наружной поверхности бедер. Повторить 4-6 раз.
Упражнение .9. Повторить массаж рук (см. упражнение 1).
Упражнение 10. Упражнение для рук.
Исходное положение — лежа на спине. Обхватить кисти ребенка и,
разгибая руки в локтях, отвести в стороны на уровне
плеч до прикосновения к столу. Затем привести руки к
груди, скрестив их (ребенок как бы обнимает себя).
Повторить 4-6 раз.
Упражнение 11. Повторить массаж ног (см. упраж-
Упражнение 12. Сгибание и разгибание ног.
Исходное положение — лежа на спине.
Обхватить ноги ребенка в нижней трети голени и
согнуть обе ноги в коленных и тазобедренных суставах,
слегка нажимая ногами на живот. Медленно разогнуть
ноги. Повторить 3-4 раза и выполнить попеременное
сгибание ног 3-4 раза. Повторить то же самое для другой ноги.
Упражнение 13. Повторить массаж живота (см. уп-
Упражнение 14. Выкладывание ребенка на живот.
Исходное положение — лежа на животе так, чтобы руки
находились перед грудью, голова была повернута в сторону.
Ребенок должен поднимать и удерживать голову в течение 20 с.
Комплекс упражнений ЛФК и массажа в период реконвалесценции
для ребенка 3—6 месяцев
Упражнение 1. Проводить массаж рук, ног
(поверхностное поглаживание) в течение 2 мин.
Исходное положение — лежа на спине.
Упражнение 2. Проводить массаж живота в течение
2 мин. Исходное положение — лежа на спине. Слегка
согнуть ноги ребенка в коленных и тазобедренных
суставах и развести в стороны. Кроме кругового поглаживания,
проводится растирание: кончиками пальцев про-
водить спиралеобразные движения по всему животу.
Упражнение 3 — сведение лопаток.
Исходное положение — лежа на животе. Осторожно развести руки
ребенка в стороны, согнуть в локтях и отвести плечи
назад, максимально сближая лопатки. Повторить 2-4 раза.
Упражнение 4. Проводить массаж ягодиц в течение
30 с. Исходное положение — лежа на животе. Кроме
поглаживания осуществляются растирание и поколачивание.
Упражнение 5 — приподнимание ног.
Исходное положение — лежа на животе.
Левой рукой захватить оба
голеностопных сустава ребенка, слегка приподнять над
столом, правой рукой фиксируя поясницу. Повторить
Упражнение 6. Проводить массаж ног в течение
4 мин. Исходное положение — лежа на спине. Сначала
проводится поглаживание, затем — растирание. Массаж
левой ноги: правая ладонь спиралеобразно движется по
передней поверхности голени и бедра, левая — по зад-
ней поверхности с легким надавливанием и смещением
кожи. При массаже правой ноги поменять расположение рук.
Снова провести поглаживание и применить
следующий прием — поперечное разминание одной или
двумя руками, располагая пальцы обеих рук в одну сторону.
Закончить массаж поглаживанием.
Упражнение 7. Рефлекторное ползание в течение
Упражнение 8. Проводить массаж стоп в течение 40 с.
Исходное положение — лежа на спине.
Кроме поглаживания, проводится растирание: поддерживая стопу
ребенка, большим пальцем проводить спиралеобразные
растирания тыльной поверхности стопы снизу вверх,
боковых поверхностей стопы и подошвы от пальцев к пятке и обратно.
Завершить массаж поглаживанием стопы.
Упражнение 9 — присаживание. Исходное положе-
ние — лежа на спине. Вложить в ладони ребенка свои
большие пальцы, отвести руки малыша в стороны и
присаживать его до полуприседа. Повторить 4 раза.
Упражнение 10— разгибание позвоночника («па-
рение»). Исходное положение — лежа на животе. Под-
вести под живот ребенка обе руки и приподнять его над
столом: ребенок удерживает руки и ноги на весу,
поднимает плечи и голову. Повторить 2 раза.
Упражнение 11. Проводить массаж спины в течение
3 мин. Исходное положение — лежа на животе. Сначала
проводится поглаживание спины, затем — растирание:
спиралеобразные движения согнутыми пальцами обеих
рук с опорой на большие пальцы вдоль позвоночника с
обеих сторон. Снова — поглаживание, затем — разминание:
кончиками пальцев сделать кожный валик между
большим и остальными пальцами руки, продвигая его
вдоль позвоночника снизу вверх. Закончить массаж поглаживанием спины.
Упражнение 12. Сгибание и разгибание рук.
Исходное положение — лежа па спине.
Обхватить кисти ребенка, поочередно сгибать и разгибать руки на уровне
груди. Повторить 6-8 раз.
Упражнение 13. Сгибание и разгибание ног.
Исходное положение — на спине. Попеременно сгибать и
разгибать ноги ребенка в коленных и тазобедренных суставах.
Повторить 6-8 раз для каждой ноги.
Упражнение 14. Проводить общий массаж в течение 1 мин.
Исходное положение — лежа на спине.
Выполнить поверхностное поглаживание рук, ног, жив —
Источник
Рахит у детей. Витамин D
Витамин D (кальциферол, «несущий кальций», «витамин солнечного света»). Впервые выделен в 1936 году из рыбьего жира, как препарат, излечивающий рахит. Кальциферолы — группа биологически активных веществ, к которой относят витамин D2 (эргокальциферол) и витамин D3 (холекальциферол) .
Витамин D в организме
Основные функции кальциферолов связаны с регуляцией обмена кальция и, отчасти, фосфора. Витамин способствует всасыванию кальция в тонком кишечнике, поддержанию его уровня в крови, отложению фосфата кальция в костях. Витамин необходим для нормального созревания клеток кожи, принимает участие в синтезе пигмента меланина. Обеспеченность организма кальцием во многом связана с деятельностью паращитовидных желез, вырабатывающих гормоны (паратгормон и кальцитонин), которые вместе с витамином D и обеспечивают регуляцию кальциевого обмена.
Проявления недостатка витамина D
Дефицит витамина D в организме может развиться любом возрасте, но имеются определенные периоды, когда такой дефицит наиболее вероятен. Прежде всего, это ранний детский возраст (от 2 месяцев до 2-3 лет), когда недостаток витамина проявляется вялостью и раздражительностью, потливостью (особенно — кожи головы и в ночное время), задержкой окостенения родничков и поздним прорезыванием зубов. В выраженных случаях D-витаминной недостаточности развивается рахит, дети отстают от сверстников как в физическом, так и в умственном развитии.
У подростков недостаток витамина D может проялвяться раздражительностью, агрессивностью, неустойчивым и беспокойным поведением.
У взрослых дефицит витамина D наблюдается гораздо реже и, скорее всего, чаще связан с нехваткой солнечного света (ультрафиолетового облучения), чем с неполноценным питанием. Действительно, гиповитаминоз D чаще наблюдается у шахтеров, подводников, у работающих в ночное время суток.
Особую группу риска составляют беременные и кормящие женщины, с повышенной потребностью в кальцифероле (до 15 мкг/сутки и более), для которых часто характерно недостаточное поступление в организм витамина D, кальция и усиленное расходование этих микронутриентов.
В пожилом возрасте, при климаксе и в менопаузу у значительной части женщин развивается размягчение, разряжение и истончение костей с наклонностью к переломам кистей, предплечий и тазобедренного сустава (что особенно опасно!). К тому же кожа пожилых людей постепенно утрачивает способность синтезировать витамин D, да и на солнце эти люди обычно проводят меньше времени.
Рахит у детей
Как уже описывалось выше, еще во время беременности и кормления грудью последствия гиповитаминоза D у женщин особенно опасны для будущего потомства. Предрасполагают к возникновению рахита у детей и многочисленные перинатальные факторы : заболевания матери во время беременности, неблагоприятное течение родов. Из-за того, что интенсивное поступление кальция и фосфора от матери к плоду происходит в последние месяцы беременности, недоношенный ребенок уже при рождении часто имеет остеопению — более низкое содержание минеральных веществ в кости. Развитие рахита у детей могут провоцировать незрелость ферментных систем печени, почек, кожи, или их заболевания.
Для нормального процесса окостенения у ребенка важно достаточное содержание в пище как самого ребенка так и будущей матери белка, кальция и фосфора при правильном их соотношении, микроэлементов магния и цинка, витаминов группы B и А.
К рахиту приводит недостаточная двигательная активность ребенка, так как кровоснабжение кости и электростатическая напряженность существенно повышаются при мышечной активности.
Признаки появления рахита
В начальном периоде у детей первого года жизни изменения отмечаются со стороны нервной и мышечной систем. Ребенок становится раздражительным, часто беспокойным, вздрагивает при громких звуках, появлении яркого света, тревожно спит. У него появляется потливость, особенно головы, облысение затылка. Через 2-3 недели от начала заболевания обнаруживается мягкость костных краев в области большого родничка, по ходу стреловидного и лямбовидного швов, тонус мышц снижается, содержание кальция в крови остается нормальным, а уровень фосфора несколько снижается. При исследовании мочи обнаруживается фосфатурия.
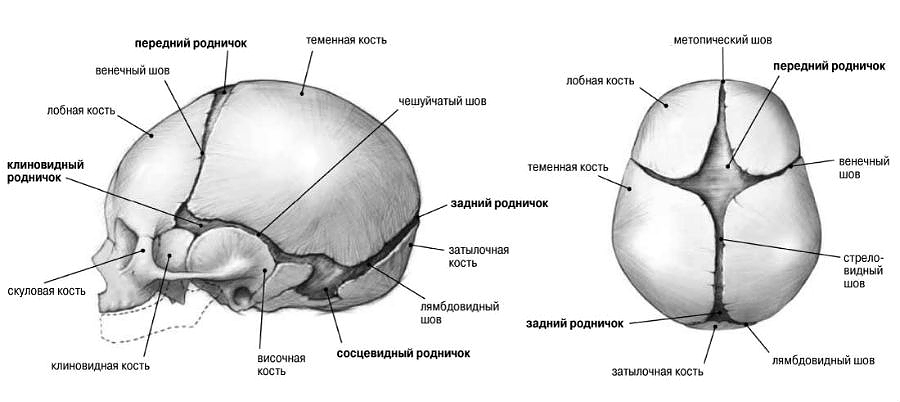
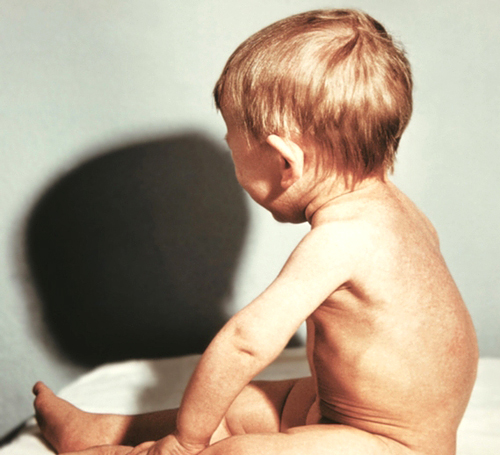
Особенности строения черепа новорожденного
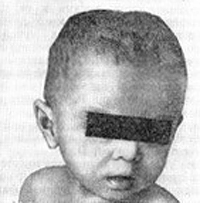
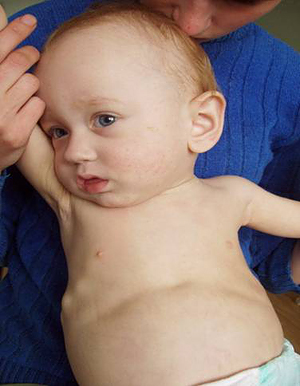
В период разгара болезни прогрессируют симптомы со стороны нервной и мышечной систем. Усиливаются потливость, слабость, гипотония мышц и связочного аппарата, заметным становится отставание в психомоторном развитии. Этому периоду особенно свойственно быстрое прогрессирование костных изменений: размягчение плоских костей черепа, появление краниотабеса (размягчение и истончение плоских костей черепа в области большого и малого родничков, над сосцевидным отростком и по ходу черепных швов), уплощение затылка, ассиметричная форма головы.
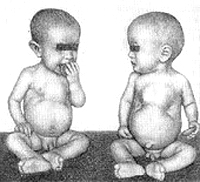
Разрастание остеоидной ткани в точках окостенения плоских костей черепа ведет к образованию лобных и затылочных бугров. Из-за этого голова приобретает квадратную или ягодицеподобную фрорму. Могут возникнуть деформации лицевой части черепа — седловидный нос, «олимпийский лоб», нарушения прикуса и пр. Зубы прорезываются позже, непоследовательно, легко поражаются кариесом.
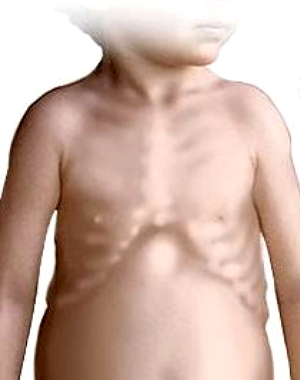
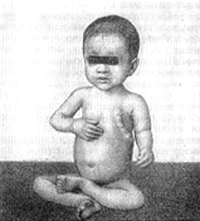
Грудная клетка часто деформируется. На ребрах в местах соединения хрящевой и костной частей образуются «четки».
Могут формироваться «куриная грудь», рахитический кифоз, лордоз, сколиоз. На уровне прикрепления диафрагмы снаружи на грудной клетке образуется глубокое западение — «гаррисонова борозда», а реберные края нижней апертуры из-за большого живота развернуты вперед в виде полей шляпы.
Ведущими клиническими признаками рахита являются костные изменения:
ГОЛОВЫ
- краниотабес определяется в затылочной или теменной области, где череп размягчается настолько, что поддается сдавливанию,
- запаздывание появления зубов,
ГРУДНОЙ КЛЕТКИ
- рахитические «четки» как результат гипертрофии хряща между ребрами и грудиной в форме утолщений по обе стороны грудины,
- деформация грудной клетки,
ПОЗВОНОЧНИКА
- изменения в костях позвоночника реализуются в отсутствие физиологических изгибов и появлении патологических искривлений по типу кифозов, лордозов, сколиозов,
КОНЕЧНОСТЕЙ
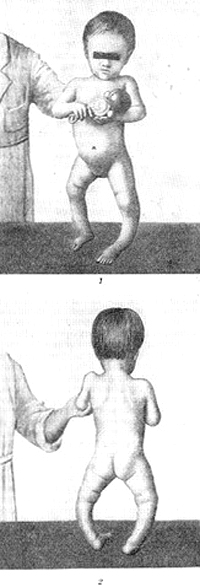
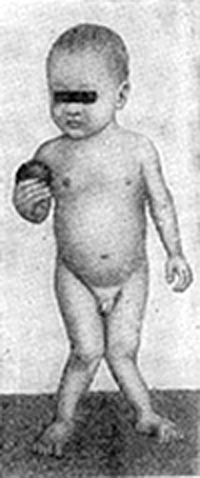
- деформация развития тазобедренных суставов и костей нижних конечностей, появляющаяся в конце первого и начале второго года жизни: О-образные ноги, Х-образные ноги, плоский рахитический таз,
Сопутствующие признаки:
- — мышечная слабость,
- — частые респираторные инфекции,
- — железодефицитная анемия различной степени тяжести, латентная анемия,
- — возможны глухость тонов сердца, тахикардия, систолический шум, ателектатические участки в легких и развитие затяжных пневмоний, увеличение печени, селезенки,
- — замедляется выработка условных рефлексов, приобретеннные рефлексы ослабевают или совершенно исчезают.
Лечение
Лечебные врздействия у детей с рахитом направлены на устранение дефицита витамина D, нормализацию фосфорно-кальциевого обмена, ликвидацию ацидоза, усиление процессов остеообразования, меры неспецифической коррекции.
Медикаментозное лечение рахита у детей заключается в назначении витамина D. Существуют два применяемых у детей типа витамина D: D2 (эргокальциферол) растительного происхождения и витамин D3 (холекальциферол) животного происхождения. Эти два витамина отличаются химическим строением, а преимущество принадлежит холекальциферолу.
Холекальциферол выпускается в виде водного «АКВА-Д3» и масляного «Vigantol» растворов для приема внутрь. Принимать его нужно только под наблюдением лечащего врача и лабораторных исследований.
О гипервитаминозе могут говорить следующие симптомы : отсутствие аппетита, учащенное мочеиспускание, возможная рвота. При возникновении этих симптомов следует думать о гиперкальциемии. Причина беспокойства исчезает сразу после прекращения приема витамина D.
При обнаружении костных признаков рахита ребенку необходим осмотр врача-ортопеда.
Деформации костей у детей до 1 года исправляются достаточно легко без применения специальных методов лечения, только применением витамина D3.
После года деформации костей, особенно нижних конечностей, резко увеличиваются и требуется срочное лечение. У детей до 4 лет деформации нижних конечностей можно исправить консервативными методами за 2 — 3 месяца.
У старших детей для исправления деформации может потребоваться операция.
Уважаемые родители, не упускайте драгоценное время, обратите пристальное внимание на своих детей, приходите на консультацию к врачу-ортопеду вовремя!
Лабораторная диагностика в ООО «Евромед» включает определение витамина D, Ca (кальция), P(фосфора).
Источник