- Самые эффективные упражнения для задней крестообразной связки
- Прижимание колена
- Напряжение бедра сидя
- Упражнения с эспандером
- Шаг назад
- Отведение ноги
- Шаг вперед
- Приведение ноги
- Разгибание колена
- Приседания у стены с мячом
- Шаг вверх
- Упражнения на балансировочной платформе
- Наклон платформы
- Вращение платформы
- Баланс на платформе
- Упражнения для передней крестообразной связки
- Сгибание колена
- Прижимание колена
- Пассивное разгибание колена
- Приседания у стены с мячом
- Упражнения на баланс
- Баланс 1
- Баланс 2
- Разгибание колена
- Упражнения с эспандером
- Шаг назад
- Отведение ноги
- Шаг вперед
- Приведение ноги
- Полуприседания с сопротивлением
- Упражнения на балансировочной платформе
- Наклон платформы
- Вращение платформы
- Баланс на платформе
- Разрыв передней крестообразной связки — симптомы и лечение
- Определение болезни. Причины заболевания
- Распространённость
- Причины разрыва ПКС
- Симптомы разрыва передней крестообразной связки
- Патогенез разрыва передней крестообразной связки
- Классификация и стадии развития разрыва передней крестообразной связки
- Осложнения разрыва передней крестообразной связки
- Диагностика разрыва передней крестообразной связки
- Специфические тесты
- Инструментальные методы диагностики
- Лечение разрыва передней крестообразной связки
- Реабилитация
- Прогноз. Профилактика
Самые эффективные упражнения для задней крестообразной связки
Разрыв задней крестообразной связки встречается значительно реже, чем разрыв передней. В отдельных случаях, когда повреждение не приводит к развитию нестабильности коленного сустава, можно обойтись без операции, но такое лечении может подтвердить только опытный врач-травматолог.
Данная подборка упражнений специально разработана для реабилитации задней крестообразной связки и будет эффективна как после проведенной операции, так и при восстановлении без оперативного вмешательства в коленных суставов.
Перед началом выполнения лечебной программы упражнений необходимо согласование с лечащим врачом.
Одежда должна быть свободной, обувь желательно снять. Все упражнения (особенно первые дни) выполнять плавно и постепенно. Помните важный принцип: «Слабую боль терпи, сильную — не допускай».
Приступайте к выполнению упражнений после того, как ваш лечащий врач разрешит осевую нагрузку.
Прижимание колена
Сидя на полу, разрабатываемая нога выпрямлена, а свободная согнута. Слегка напрягая передние мышцы бедра, мягко надавите колено к полу. Удерживайте ногу в таком положении 10 секунд. 2 подхода по 15 повторений.
Напряжение бедра сидя
Сидя на стуле с прямой спинкой. Ноги согнуты в коленях под прямым углом. Постарайтесь напрячь мышцы передней поверхности бедра разрабатываемой ноги, при этом ноги необходимо держать неподвижно. Удерживайте напряжение в течение 10 секунд. 2 подхода по 15 повторений.
Упражнения с эспандером
Закрепите одни конец эспандера за лодыжку здоровой ноги, а другой конец за дверь либо другой неподвижный предмет на уровне лодыжки.
Шаг назад
Встаньте лицом к двери на разрабатываемую ногу, слегка согнув ее в колене. Оставаясь в таком положении, двигайте здоровую ногу (с эспандером), как бы делая шаг назад. 2 подхода по 15 повторений.
Отведение ноги
Встаньте боком, разрабатываемая нога (без эспандера) ближе к двери и выпрямлена. Отведите ногу (с эспандером) в сторону от двери. 2 подхода по 15 повторений.
Шаг вперед
Встаньте спиной к двери, опора на разрабатываемую ногу (без эспандера). Слегка потяните здоровую ногу вперед, как бы делая шаг. 2 подхода по 15 повторений.
Приведение ноги
Встаньте боком, разрабатываемая нога (без эспандера) дальше от двери. Приводите ногу (с эспандером) в сторону от двери, позади разрабатываемой. 2 подхода по 15 повторений.
Разгибание колена
Лежа на спине упор на локти. Слегка согните колено разрабатываемой ноги. Выпрямите ногу в колене не касаясь пола. Расстояние от пола до пятки в таком положении 20-25 см. Удерживайте мышцы в напряжении, а ногу прямо. Затем плавно опустите обратно.
Приседания у стены с мячом
Встаньте спиной к стене, смотрите прямо вперед. Ноги на ширине плеч и на расстоянии 20-30 см от стены. Поместите футбольный мяч (любой другой мяч схожий по размеру) за спину. Медленно приседайте, угол сгибания в колене не более 90 градусов. Удерживайте положение 10 секунд. Повторить 10 раз.
Шаг вверх
Встаньте разрабатываемой ногой на опору высотой 20-25 см. Вторая нога на полу. Перенесите свой вес на разрабатываемую ногу на опоре и поднимитесь как на ступеньке. Затем медленно вернитесь в исходное положение. 2 подхода по 15 повторений.
Упражнения на балансировочной платформе
Встаньте на балансировочную платформу. Оптимальное положение: ноги на ширине плеч.
Наклон платформы
Наклон платформы вперед, потом назад, по 30 раз в каждом направлении. Затем повторяем упражнения в стороны, тоже по 30. Первое время для поддержки, необходимо держаться за неподвижную опору.
Вращение платформы
- Вращайте балансировочную платформу по часовой стрелке так, чтобы ее край постоянно соприкасался с полом, затем против часовой. Повторить 30 раз в каждую сторону.
- Вращайте балансировочную платформу по часовой стрелке так чтобы ее край не соприкасался с полом, затем против часовой. Повторить 30 раз в каждую сторону.
Баланс на платформе
Удерживайте баланс на платформе таким образом, чтобы не позволять ее краям соприкасаться с полом. Постарайтесь сохранять равновесие в течение 2 минут.
Как только вы с легкостью начнете выполнять упражнения на двух ногах, попробуйте повторить их, стоя только на разрабатываемой ноге. Убедитесь, что рядом с вами есть устойчивая опора, чтобы поддержать вас, если вы потеряете равновесие!
Источник
Упражнения для передней крестообразной связки
Передняя крестообразная связка — самая часто повреждаемая связка колена. Она является главным стабилизатором коленного сустава. Наиболее распространенная причина такого повреждения это спортивные нагрузки (катание на лыжах, баскетбол, футбол).
Единственным эффективным лечением такой травмы является артроскопическая реконструкция с последующей реабилитацией. Важно понимать, что полный разрыв передней крестообразной связки лечится только хирургическим путем (артроскопия).
Данная подборка упражнений специально разработана для эффективного восстановления передней крестообразной связки и укрепления мышечной системы разрабатываемой ноги. Перед началам выполнения данных упражнений, необходимо согласовать лечение с вашим врачом!
Одежда должна быть свободной, обувь желательно снять. Все упражнения (особенно первые дни) выполнять плавно и постепенно. Помните важный принцип: «Слабую боль терпи, сильную — не допускай».
Первые 4 упражнения вы можете начинать выполнять сразу. Остальные только после того, как ваш лечащий врач разрешит осевую нагрузку.
Сгибание колена
Сидя на полу, ноги прямо перед вами. Сгибая ногу в колене, медленно потяните пятку разрабатываемой ноги к ягодице, скользя ею по полу. Вернитесь в исходное положение.
Прижимание колена
Сидя на полу, разрабатываемая нога выпрямлена, а свободная согнута. Слегка напрягая передние мышцы бедра, мягко надавите колено к полу. Удерживайте ногу в таком положении 10 секунд. 2 подхода по 15 повторений.
Пассивное разгибание колена
Лежа на спине, упор на локти. Сверните полотенце и поместите его под пяткой разрабатываемой ноги, расстояние от пятки до пола 15 см. Расслабьте мышцы ноги и позвольте гравитации медленно выпрямить ногу в коленном суставе. Удерживайте 2 минуты. Повторить 3 раза.
Выполняйте это упражнение несколько раз в день.
Приседания у стены с мячом
Встаньте спиной к стене, смотрите прямо вперед. Ноги на ширине плеч и на расстоянии 20-30 см от стены. Поместите футбольный мяч (любой другой мяч схожий по размеру) за спину. Медленно приседайте, угол сгибания в колене не более 90 градусов. Удерживайте положение 10 секунд. Повторить 10 раз.
Упражнения на баланс
Стоя рядом со стулом (нужен для поддержки), разрабатываемая нога дальше от стула. Встаньте на больную ногу и слегка согните колено. Оторвите пятку от пола и удерживайте в таком положении.
Баланс 1
Дальней рукой от стула потянитесь вперед и слегка наклонитесь. Затем вернитесь в исходное положение. Во время упражнения колено сильнее не сгибать. 2 подхода по 15 повторений.
Баланс 2
Дальней рукой от стула потянитесь по направлению к стулу и вниз. Во время упражнения колено сильнее не сгибать. 2 подхода по 15 повторений.
Разгибание колена
Лежа на спине упор на локти. Слегка согните колено разрабатываемой ноги. Выпрямите ногу в колене не касаясь пола. Расстояние от пола до пятки в таком положении 20-25 см. Удерживайте мышцы в напряжении, а ногу прямо. Затем плавно опустите обратно.
Упражнения с эспандером
Закрепите одни конец эспандера за лодыжку здоровой ноги, а другой конец за дверь либо другой неподвижный предмет на уровне лодыжки.
Шаг назад
Встаньте лицом к двери на разрабатываемую ногу, слегка согнув ее в колене. Оставаясь в таком положении, двигайте здоровую ногу (с эспандером), как бы делая шаг назад. 2 подхода по 15 повторений.
Отведение ноги
Встаньте боком, разрабатываемая нога (без эспандера) ближе к двери и выпрямлена. Отведите ногу (с эспандером) в сторону от двери. 2 подхода по 15 повторений.
Шаг вперед
Встаньте спиной к двери, опора на разрабатываемую ногу (без эспандера). Слегка потяните здоровую ногу вперед, как бы делая шаг. 2 подхода по 15 повторений.
Приведение ноги
Встаньте боком, разрабатываемая нога (без эспандера) дальше от двери. Приводите ногу (с эспандером) в сторону от двери, позади разрабатываемой. 2 подхода по 15 повторений.
Полуприседания с сопротивлением
Встаньте лицом к двери. Закрепите один конец эспандера под коленом разрабатываемой ноги, а другой конец за дверь либо другой неподвижный предмет на уровне коленного сустава. Поднимите свободную ногу от пола, можно держаться за стул или кресло для равновесия. Слегка согните разрабатываемое колено (сделайте полуприседание на одной ноге), затем медленно выпрямите ногу. Повторить 15 раз. Можно упростить упражнение, свободную ногу не поднимая.
Упражнения на балансировочной платформе
Встаньте на балансировочную платформу. Оптимальное положение: ноги на ширине плеч.
Наклон платформы
Наклон платформы вперед, потом назад, по 30 раз в каждом направлении. Затем повторяем упражнения в стороны, тоже по 30. Первое время для поддержки, необходимо держаться за неподвижную опору.
Вращение платформы
- Вращайте балансировочную платформу по часовой стрелке так, чтобы ее край постоянно соприкасался с полом, затем против часовой. Повторить 30 раз в каждую сторону.
- Вращайте балансировочную платформу по часовой стрелке так чтобы ее край не соприкасался с полом, затем против часовой. Повторить 30 раз в каждую сторону.
Баланс на платформе
Удерживайте баланс на платформе таким образом, чтобы не позволять ее краям соприкасаться с полом. Постарайтесь сохранять равновесие в течение 2 минут.
Как только вы с легкостью начнете выполнять упражнения на двух ногах, попробуйте повторить их, стоя только на разрабатываемой ноге. Убедитесь, что рядом с вами есть устойчивая опора, чтобы поддержать вас, если вы потеряете равновесие!
Источник
Разрыв передней крестообразной связки — симптомы и лечение
Что такое разрыв передней крестообразной связки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коновалова Е.А., травматолога со стажем в 10 лет.
Определение болезни. Причины заболевания
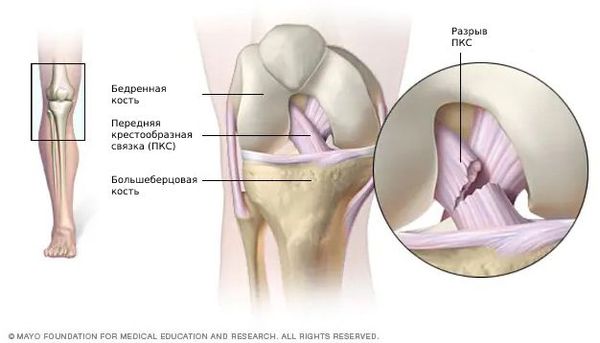
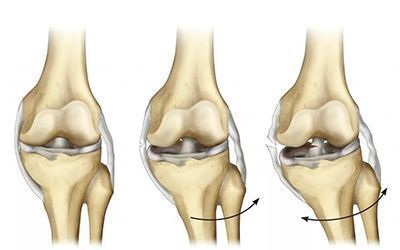
Разрыв передней крестообразной связки (anterior cruciate ligament injury) — это одна из самых тяжёлых травм коленного сустава. Повреждение сопровождается щелчком в колене и невозможностью продолжать физическую активность. Затем появляется отёк и становится трудно сгибать и разгибать ногу в суставе.
Распространённость
Разрыв передней крестообразной связки (ПКС) является частой травмой коленного сустава. Встречается в 4 случаях на 1000 человек и занимает второе место после травмы мениска. ПКС — это самая травмируемая связка коленного сустава. Для сравнения: повреждения задней крестообразной связки встречаются в 15–30 раз реже, так как она примерно в 1,3–2 раза толще и в 2 раза прочнее ПКС [11] .
При занятии спортом разрыв ПКС у женщин происходит в среднем в 4–10 раз чаще, чем у мужчин [1] . Предположительно, это связано с более слабыми подколенными сухожилиями. Также встречается мнение, что на силу и гибкость связок могут влиять гормональные факторы. Однако это утверждение остаётся спорным и его ещё предстоит доказать [12] .
Причины разрыва ПКС
Прямая травма — возникает при ударе по бедру, голени и колену. Чаще встречается у спортсменов, например у футболистов, борцов и боксёров. Реже разрыв связки происходит при ДТП.
Непрямая травма — возникает, когда нет прямого удара по коленному суставу. Может произойти из-за резкого отклонения бедра с туловищем внутрь или наружу. Голень при этом повёрнута или фиксирована. Из-за такого отклонения в коленном суставе возникает «скручивание», вызывающее разрыв связки.
Чаще всего ПКС разрывается при отклонении голени наружу и кручении бедра внутрь. Особенно такая травма распространена среди спортсменов: футболистов, гандболистов, баскетболистов и волейболистов.
Зачастую при такой травме, помимо разрыва ПКС, повреждается внутренний мениск, а при сильном скручивании разрывается внутренняя боковая связка. Такое сочетание повреждений называют «несчастливой триадой» или «взрывом коленного сустава» [1] . При отклонении голени внутрь и кручении бедра наружу к травме ПКС может присоединиться разрыв наружного мениска.
Фантом стопы — это механизм травмы, характерный для падения с лыж. Входя в снег, лыжня поворачивается наружу, а край лыжи становится «фантомной стопой». Так как стопа и голень пристёгнуты к лыжне ботинком, они перекручиваются вслед за лыжнёй, нога при этом остаётся согнутой в коленном суставе. Из-за возникающего скручивания ПКС разрывается. Травма чаще бывает изолированной, т. е. мениски и связки колена не повреждаются.
Механизм, обусловленный лыжным ботинком, — так называют травму, которая встречается среди горнолыжников, использующих высокие и жёсткие лыжные ботинки. При падении на спину бедро и туловище смещаются назад, ботинок при этом удерживает голень. В результате ПКС избыточно натягивается, что может привести к её разрыву.
Симптомы разрыва передней крестообразной связки
Симптомы острого периода:
- щелчок в колене в момент травмы;
- невозможность опираться на ногу и продолжать физическую активность;
- выраженный отёк коленного сустава, возникающий, как правило, в течение часа после травмы;
- симптомы «псевдоблока» — пациент не может согнуть и разогнуть ногу в суставе.
При застарелом разрыве передней крестообразной связки возникает боль, ощущение нестабильности и «расшатанности» в коленном суставе. Боль может появиться при повреждении хряща и мениска как в момент травмы, так и при развившемся гонартрозе. Больные жалуются, что «колено не слушается», «нога подгибается в колене», «ногу сложно контролировать» [3] . Из-за «расшатанности» в колене они часто оступаются, спотыкаются и падают.
Патогенез разрыва передней крестообразной связки
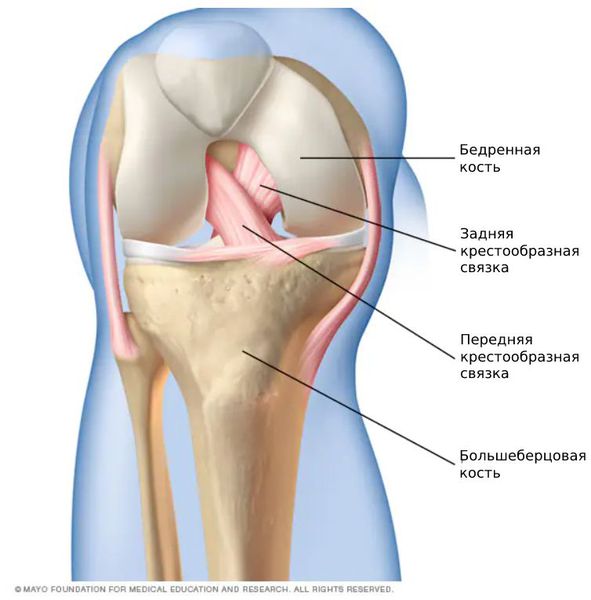
Передняя крестообразная связка состоит из спирально расположенных коллагеновых волокон, которые обеспечивают её прочность и растяжимость [7] [10] . Своим верхним концом ПКС прикрепляется к бедренной кости, а нижним — к большеберцовой. На середине хода ПКС пересекается с задней крестообразной связкой. И з-за характерного перекрёста данные связки и получили своё название [8] [9] .
Передняя крестообразная связка состоит из трёх пучков:
- Передневнутренний — самый длинный, расположен поверхностно и наиболее подвержен травмам. Как правило, при частичных повреждениях связки разрывается именно он.
- Задненаружный — лежит глубже предыдущего, наименее подвержен разрывам.
- Промежуточный.
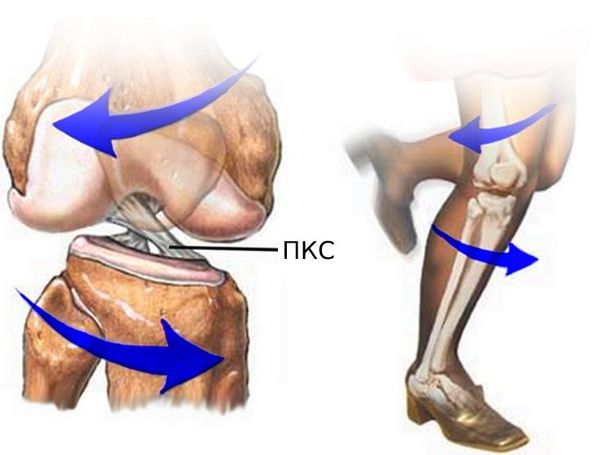
Основная функция ПКС — удерживать голени от смещения. Чаще всего разрывы связки вызваны кручением на опорной ноге, когда бедро и корпус вращаются, а голень со стопой остаются фиксированными. Повреждение ПКС приводит к нестабильности в коленном суставе, т. е. дискомфорту от смещения голени относительно бедра.
Если такое состояние длится долго, то суставные хрящи, мениски и остальные структуры сустава изнашиваются и развивается деформирующий артроз. Этот процесс протекает с разной скоростью, зависящей как от травмирующего агента, так и от генетической предрасположенности. Со временем пациент начинает ощущать ноющую боль в колене, сначала при длительной нагрузке, а затем и в покое, дискомфорт не проходит даже во сне.
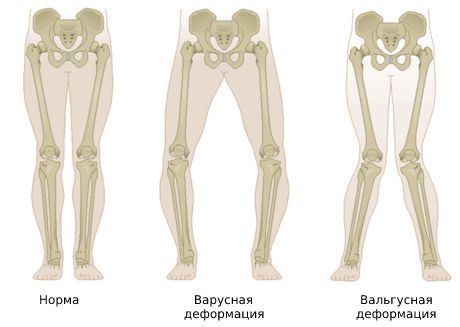
Больной начинает « щадить » ногу и меньше на неё опираться. Из-за этого нарушается биомеханика походки, увеличивается нагрузка на структуры сустава и возникает вальгусная (X-образная) либо варусная (O-образная) деформация.
Классификация и стадии развития разрыва передней крестообразной связки
Типы повреждения ПКС в зависимости от давности и распространённости травмы:
- острые разрывы;
- застарелые разрывы и хроническая нестабильность;
- частичные разрывы и рубцевание волокон;
- отрыв ПКС вместе с костным фрагментом [3] .
Степени повреждения ПКС:
- Незначительное растяжение связки (микроразрыв). Проявляется умеренным отёком и болью. Движения ограничены, но стабильность сустава сохранена.
- Умеренное растяжение (частичный разрыв). Отёк и боль выражены сильнее, стабильность сустава сохранена, но прочность связки снижена, что может приводить к многократным повторным травмам.
- Полный разрыв. Проявляется сильным отёком, интенсивной болью и нестабильностью в суставе. На больную ногу сложно опираться [1] .
Осложнения разрыва передней крестообразной связки
- контрактура коленного сустава — снижение подвижности колена как при сгибании, так и при разгибании;
- посттравматический артроз коленного сустава;
- хроническая нестабильность коленного сустава [1] .
Диагностика разрыва передней крестообразной связки
Крестообразные связки помогают поддерживать стабильность коленного сустава и нормальную биомеханику походки. Они также важны для правильного взаимодействия суставных поверхностей при ходьбе, беге, сгибании и разгибании голени. Поэтому следует своевременно выявлять и лечить их повреждения.
Заподозрить разрыв ПКС можно по вышеописанным симптомам, данным анамнеза, результатам специальных тестов и инструментальных методов обследования. Предположить повреждение и поставить окончательный диагноз можно ещё в острый период травмы. При значительном скоплении крови в полости сустава (гемартрозе) пациент чувствует распирание в коленном суставе, прикосновения к нему резко болезненны, возникает выраженный отёк колена.
Специфические тесты
При диагностике повреждений ПКС обязательно проводят специфические тесты.
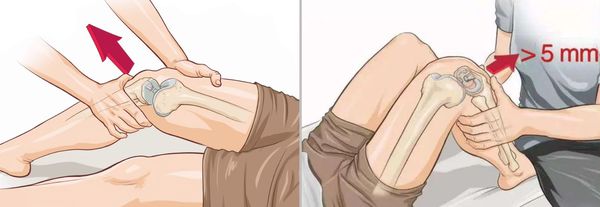
- Тест Лахмана — нога согнута в колене под углом 20–30 ° , стопа лежит на кушетке. Одной рукой врач фиксирует бедро, обхватывая его в дистальной части, а другой — плавно тянет голень вперёд.
- Тест переднего выдвижного ящика — в отличие от теста Лахмана, нога согнута под углом 90 ° .
Оба метода позволяют выявить чрезмерное смещение голени кпереди и определить его степень. Чтобы сравнить результаты, тесты обязательно проводят и на здоровой ноге.
- Тест смещения стержня — пациент лежит на спине, врач одной рукой обхватывает коленный сустав, а второй придерживает стопу и отводит ногу с поворотом внутрь, т. е. придаёт вальгусную нагрузку. Если повреждена ПКС, то при разгибании происходит передний подвывих большеберцовой кости. Затем при сгибании ноги в коленном суставе примерно на 20 – 40 ° подвывих вправляется. Существуют различные модификации данного теста: градуированный тест смещения Якоба, модифицированный и мягкий тест смещения стержня [3] . Эти методы не всегда подтверждают разрыв ПКС, поэтому может потребоваться несколько разных тестов.
- Тест Мартенса — пациент лежит на спине, врач одной рукой обхватывает заднюю поверхность голени ниже коленного сустава, другая рука лежит на нижней трети бедра. Затем доктор одной рукой смещает голень вперёд и одновременно другой рукой отводит бедро назад. Вначале теста нога практически разогнута в коленном суставе. При достижении угла сгибания около 30 ° подвывихнутая боковая часть большеберцовой кости вправляется. Врач выявляет это при пальпации и по субъективным ощущениям пациента, который чувствует, что колено «встало на место».
- Тест Слокума — пациент лежит на боку на стороне неповреждённой ноги, согнутой в тазобедренном и коленном суставах. Травмированная нога развёрнута внутрь, а стопа максимально разогнута. Врач обхватывает бедро и ощупывает головку малоберцовой кости. При повреждении ПКС происходит подвывих боковой части головки большеберцовой кости. После сгибания в коленном суставе подвывих проходит.
- Тест перекрещивания Арнольда — проводится в положении стоя, врач фиксирует стопу повреждённой ноги. Затем пациент скрещивает над ней здоровую ногу, поворачивая таз и туловище в травмированную сторону. При повреждении ПКС возникают неприятные ощущения смещения коленного сустава.
- Тест подворачивания Якоба — пациент стоит возле стены, повернувшись к ней здоровой стороной, и равномерно распределяет вес тела на обе ноги. Врач поворачивает коленный сустав внутрь. В это время пациент сгибает ногу в колене. При ПКС возникает подвывих головки большеберцовой кости и ощущение подворачивания ноги в коленном суставе.
- Тест подёргивания Хьюстона — пациент лежит на спине, нога согнута в коленном суставе на 60–70 °. Одной рукой врач обхватывает голень и поворачивает её внутрь; другой — придаёт вальгусную нагрузку на уровне верхней трети голени. Затем нога плавно разгибается. Как только угол сгибания достигает 20 °, происходит спонтанный подвывих головки большеберцовой кости. Это говорит о разрыве ПКС.
Чтобы подтвердить диагноз, врач вряд ли будет использовать все тесты: обычно достаточно несколько методов. К ним прибегают, если разрыв связки не удалось выявить сразу, а по данным анамнеза и МРТ доктор подозревает её повреждение. Тесты может проводить только врач, самостоятельно их делать нельзя.
Инструментальные методы диагностики
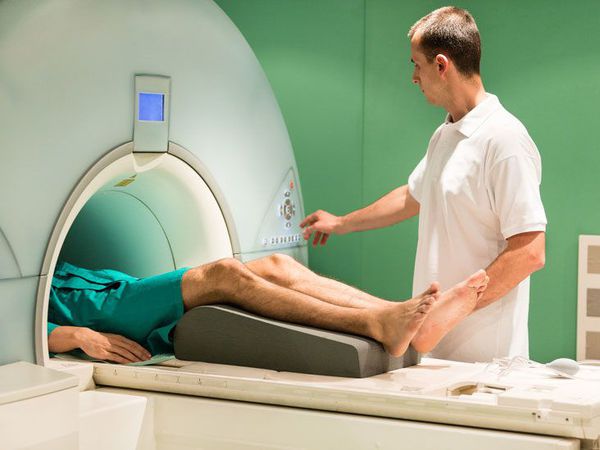
Самым информативным методом диагностики ПКС является магнитно-резонансная томография (МРТ) коленного сустава. МРТ позволяет визуализировать мягкие ткани в области сустава и поставить окончательный диагноз [2] .
Признаки разрыва ПКС:
- связка не визуализируется;
- нарушена непрерывность её волокон;
- нетипичное расположение волокон;
- косвенные признаки — связка имеет волнистый контур, большеберцовая кость смещена вперёд, задняя крестообразная связка значительно отклонена назад.
В остром периоде обязательно проводится рентгенография. Метод позволяет исключить или выявить сопутствующие повреждения костных структур, которые могут указывать на разрыв ПКС:
- Перелом Сегонда — отрывной перелом межмыщелкового возвышения большеберцовой кости (места прикрепления передней крестообразной связки). Целостность связки при этом не нарушена, однако характерные симптомы её разрыва присутствуют.
- Отрыв связок вместе с фрагментом кости.
- Перелом головки малоберцовой кости.
Лабораторные анализы для диагностики разрыва ПКС не используются, поскольку они не дают никакой информации о состоянии сустава.
Лечение разрыва передней крестообразной связки
В остром периоде необходимо устранить боль, отёк и воспаление. При выраженном отёке коленного сустава проводят пункцию для эвакуации крови. Также назначают противовоспалительные препараты, на поражённую ногу прикладывают холод и обеспечивают покой.
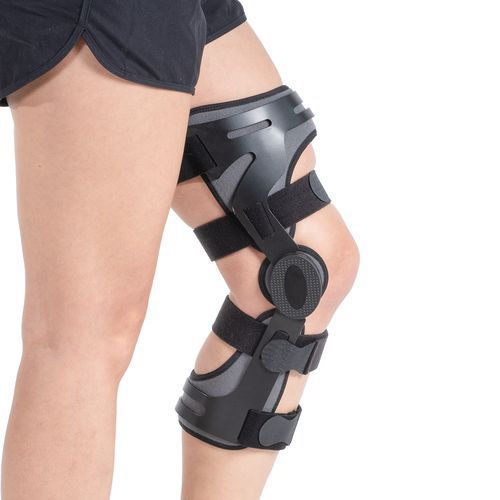
После стихания острой фазы показан фиксатор — бандаж, ортез или суппорт. Его носят, чтобы стабилизировать коленный сустав и приступить к более качественной реабилитации. Основным минусом является строгий подбор по размеру и модели.
Восстановить подвижность сустава поможет лечебная физкультура и физиотерапия [3] . ЛФК проводится с первых часов после получения травмы и продолжается 8 – 10 месяцев после операции.
Однако ЛФК и симптоматическая терапия не всегда помогают восстановить нормальную работу сустава. Единственным методом, позволяющим полностью восстановить функции сустава, является артроскопическая реконструкция [1] .
Для операции используют трансплантаты:
- Аутотрансплантаты — из собственной связки надколенника, сухожилий подколенных мышц и сухожилий малоберцовой группы мышц.
- Аллотрансплантаты — из трупного материала. Существует гипотетический риск заражения инфекционными заболеваниями (ВИЧ, гепатит и т. д.), но он ничтожно мал. В России банков тканей мало, поэтому такие трансплантаты применяются редко.
Сперва трансплантат извлекается и обрабатывается, затем его устанавливают и фиксируют в области разорванной связки, остатки которой предварительно удаляются.
Все манипуляции на суставе производятся малоинвазивно, т. е. через несколько проколов и под контролем видеоаппаратуры. Это значительно уменьшает травматичность и позволяет пациенту быстрее восстановиться.
После операции больной наблюдается в стационаре 3 – 4 дня. Ему назначаются противовоспалительные и обезболивающие препараты. Также контролируется заживление и проводятся регулярные перевязки послеоперационной раны.
Затем, в среднем на две недели, на прооперированную ногу накладывается гипс или жёсткий ортез. Это создаёт неподвижность в суставе, уменьшает послеоперационный отёк и боль. Ходить в этот период следует с костылями, постепенно повышая нагрузку на ногу: в первые дни после операции без нагрузки, затем каждую неделю увеличивают на 25 %, к 4-й неделе выходят на полную нагрузку.
Полностью отказаться от костыля можно, когда восстановилась нормальная походка и пациент может перекатываться с пятки на носок. Чтобы ускорить заживление и улучшить питание тканей в области сустава, следует выполнять комплекс изометрических упражнений, т. е. сокращать мышцы без нагрузки.
Реабилитация
После выписки из больницы пациенту необходимо обратиться к реабилитологу, который подробно расскажет, как действовать дальше. Чтобы восстановить функции прооперированной ноги, назначается ЛФК и комплекс физиотерапевтического лечения. Методы физиотерапии подбираются строго индивидуально физиотерапевтом.
Также пациенту потребуются регулярные перевязки: не реже, чем раз в 3 – 4 дня. На 14-й день после операции снимают швы. Все эти манипуляции проводятся в поликлинике [4] .
Прогноз. Профилактика
При своевременном адекватном лечении и правильно проведённой реабилитации прогноз благоприятный. Более чем у 95 % пациентов функции сустава полностью восстанавливаются.
В среднем к 4-му месяцу после операции искусственно созданная связка полностью приживается. В дальнейшем трансплантат окончательно перестраивается и по своим свойствам максимально приближается к полноценной «родной» передней крестообразной связке [4] .
Без оперативного лечения прогноз неблагоприятный. Со временем почти неизбежно формируется деформирующий гонартроз. Это осложнение требует одномыщелкового либо тотального эндопротезирования коленного сустава — большой и травматической операции по замене коленного сустава на искусственный имплантат.
При нарушении рекомендаций врача или повторной травме возможны рецидивы. Также к повторному повреждению могут привести ошибки при проведении операции.
Профилактики повреждений ПКС, как системы чётких и последовательных мероприятий, к сожалению, не существует. Снизить риск травмы у спортсменов поможет полноценно выполненная разминка, укрепляющие тренировки и специальные упражнения в условиях нестабильности. При беге, прыжках и рывках важно соблюдать правильную технику. В быту и на производстве необходимо придерживаться общеизвестных правил безопасности.
Источник