- Примерный комплекс упражнений для лечения нестабильности шейного отдела позвоночника
- Видео: Гимнастика для шеи
- Упражнения для лечения шейного остеохондроза
- Правила выполнения упражнений для шеи
- Упражнения для укрепления мышц шеи
- Активный поворот шеи
- Активный боковой наклон шеи
- Активное сгибание шеи
- Активное разгибание шеи
- Нажатие на подбородок
- Растяжение лестничных мышц
- Сопротивление сгибанию шеи
- Сопротивление разгибанию шеи
- Сопротивление наклону шеи
- Натяжение шеи лежа
- Натяжение шеи лежа на боку
- Стабилизация шеи
- Сведение лопаток
- Нестабильность шейного отдела позвоночника — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы нестабильности шейного отдела позвоночника
- Патогенез нестабильности шейного отдела позвоночника
- Классификация и стадии развития нестабильности шейного отдела позвоночника
- Осложнения нестабильности шейного отдела позвоночника
- Диагностика нестабильности шейного отдела позвоночника
- Лечение нестабильности шейного отдела позвоночника
Примерный комплекс упражнений для лечения нестабильности шейного отдела позвоночника
Примерный комплекс упражнений для лечения нестабильности шейного отдела позвоночника
1. Исходное положение (и. п.) – лёжа на спине, руки на животе, руки свисают. Делать повороты в обе стороны с максимальной амплитудой, голова при этом катается по полу. Повторить 10-12 движений в сторону.
2. И.п. — прежнее. Голова в правильном положении, шея выпрямлена, голову назад не запрокидывать. На вдохе прогнуться и сделать «мостик» с опорой на затылок и ягодицы. Задержка дыхания на 5 секунд. Повторить 10-12 раз.
3. И.п. – лёжа на спине, руки вдоль туловища. На выдохе сесть. Наклониться вперёд, подбородок прижать к груди, а руками взяться за голени и стараться ещё больше согнуть туловище, чтобы приблизить лоб к коленным суставам, ноги прямые. В достигнутом положении задержать дыхание на 5 сек., а затем принять исходное положение. Повторить 6 раз плавно и без рывков.
4. И.п. – стоя, сидя. Плечи расслаблены и опущены. Голову уронить на грудь, спина прямая и начать медленное вращение головы вправо-назад-влево-вперёд, стараясь растянуть мышцы с противоположной стороны. Закончив полный оборот, голову поднять, а затем снова уронить и начать вращение в противоположную сторону. Скорость движения не должна превышать одного оборота в минуту. Повторить по 4 раза в каждую сторону.
5. И.п. – сидя за столом, как за партой. Положить руки на стол ладонями вниз, а на них положить голову лбом. На вдохе напрячь мышцы шеи и задержаться в таком положении 5 сек. Повторить 10-12 раз.
Вариант: и.п. прежнее, помощник кладёт свою руку на затылок больного и оказывает ему сопротивление в тот момент, когда производится попытка разогнуть голову. Голову не поднимать.
Все упражнения следует делать два раза в день на пустой желудок.
Источник
Видео: Гимнастика для шеи
Автор: Evdokimenko · Опубликовано 29.11.2019 · Обновлено 29.04.2020
Упражнения для лечения шейного остеохондроза
В нашем видео представлена гимнастика для шеи и упражнения для лечения шейного остеохондроза.
Примечание доктора Евдокименко. Термин «остеохондроз» я использовал для удобства читателей, но вообще-то он мне категорически не нравится. Если вам будет интересно, чем мне так не угодил диагноз остеохондроз, то об этом вы можете почитать здесь >>
Упражнения из этого видео полезны при хронической боли в шее и плечах, то есть при боли в воротниковой зоне. Данные упражнения можно сочетать с лечебной гимнастикой для плечевых суставов >>
Кроме того, наши упражнения помогают снять спазм мышц шеи. И будут вдвойне полезны тем, кто много времени проводит за компьютером и страдает из-за этого от постоянной ломоты в шее и плечах.
ВИДЕО: Гимнастика для шеи
При острой боли в шее, вызванной шейным миозитом, эти упражнения тоже эффективны, но только в сочетании с нестероидными противовоспалительными препаратами.
О противовоспалительных препаратах рассказано здесь >>
При лечении острой боли в шее, вызванной грыжей диска шейного отдела позвоночника, эти упражнения также нужно делать, одновременно принимая противовоспалительные препараты.
Противопоказания к гимнастике для шеи
Лечебная гимнастика — это достаточно серьезный метод лечения, имеющий свои противопоказания.
При всей их полезности, эти упражнения нельзя выполнять:
- при свежих травмах шеи или растяжении мышц шеи;
- при нестабильности шейных позвонков;
- при листезе шейных позвонков – так называемом лестничном смещении позвонков шейного отдела;
- при переломах или других серьезных повреждениях позвонков шейного отдела;
- при повышенной температуре тела (выше 37,5 ºС); при гриппе, ОРВИ и ангине — надо дождаться выздоровления и подождать еще 3-4 дня;
- минимум 3 месяца после операций на шее, горле, гландах или щитовидной железе; в дальнейшем – только по согласованию с оперировавшим хирургом.
Внимание! Если какое-то конкретное упражнение вызывает резкую боль, значит, оно вам противопоказано или вы выполняете его неправильно. В таком случае его лучше не делать, или, по крайней мере, отложить его до консультации с Вашим лечащим врачом.
Правила выполнения упражнений для шеи
Делать упражнения нужно ежедневно, 1-2 раза в день, на протяжении минимум 3-4-х недель. Но можно их делать и постоянно, если у вас нет противопоказаний, о которых написано выше.
Выполняя упражнения, соблюдайте осторожность и не допускайте резких болевых ощущений.
Хотя умеренные терпимые боли, вызванные вытяжением шейных мышц, при выполнении данных упражнений практически неизбежны. Главное здесь — не «переборщить». Вытягивать шею нужно очень осторожно и постепенно!
И помните, что даже при правильном выполнении гимнастики улучшение наступает далеко не всегда сразу. В первые несколько дней боли в мышцах шеи и в воротниковой зоне могут даже немного усилиться, но уже спустя 2-3 недели вы ощутите первые признаки улучшения самочувствия.
Желаю вам воли и упорства, необходимых для возвращения былой легкости движений!
Просьба! При копировании и перепечатке материалов указывайте источник. Все статьи, новости и главы из книг защищены авторским правом Евдокименко
Возможно, вас заинтересует:
Источник
Упражнения для укрепления мышц шеи
Связочный аппарат позвоночника, как и сам позвоночник, не имеет собственных сосудов, и для того, чтобы он сохранял свою эластичность и молодость, надо чтобы мышцы вокруг него хорошо работали и качали кровь. Шея, как один из самых подвижных и незащищенных отделов позвоночника, подвергается различным возрастным изменениям. Как результат — снижение подвижности и возникновение болезненности в мышцах шеи и плечевого пояса.
Если имеется нестабильность шейного отдела позвоночника, укрепление мышц шеи способствует тому, что, как минимум, она уменьшается.
Простые упражнения, эффективность которых доказана на практике, являются отличным средством для укрепления мышц шеи. Выполнение упражнений не заберет у вас много времени, а результаты превзойдут все ожидания.
Для усиления эффективности упражнений рекомендуется пройти 2-3 сеанса массажа у опытного специалиста, который сможет выявить и устранить спазмы глубоких мышц шеи.
Приступайте к выполнению данных упражнений когда боль в шее и плечах успокоится. Важно: любые упражнения, которые усиливают боль и ухудшают общее состояние, нужно прекратить. Вернуться к ним можно будет через некоторое время.
Одежда должна быть свободной, обувь желательно снять. Все упражнения (особенно первые дни) выполнять плавно и постепенно. Помните важный принцип: «Слабую боль терпи, сильную — не допускай».
Делайте эти упражнения ежедневно, не менее 2 недель.
Активный поворот шеи
Сидя на стуле, держите спину и шею прямо. Сначала медленно поверните голову вправо, движение должно быть плавным — до ощущения боли в мышцах, а затем вернитесь в исходное положение. Расслабьтесь и повторите движение в другую сторону. Повторить 10 раз в каждую сторону.
Активный боковой наклон шеи
Сидя на стуле, держите спину и шею прямо. Медленно наклоните голову в сторону таким образом, чтобы ваше правое ухо максимально приблизилось к правому плечу, движение должно быть плавным – до ощущения боли в мышцах, а затем вернитесь в исходное положение. Расслабьтесь и повторите движение в другую сторону. Следите, чтобы во время выполнения упражнения вы не крутили головой и не поднимали плечо. Повторите это упражнение 10 раз в каждом направлении.
Активное сгибание шеи
Сидя на стуле, держите спину и шею прямо. Плавно согните голову вперед, стараясь дотронуться подбородком к груди, и удерживайте достигнутое положение 5 секунд. Повторить 10 раз.
Активное разгибание шеи
Сидя на стуле, держите спину и шею прямо. Медленно откиньте голову назад, чтобы подбородок смотрел максимально вверх. Затем вернитесь в исходное положение. Важно во время упражнения сидеть с прямой спиной. Повторить 10 раз.
Нажатие на подбородок
Надавите кончиками пальцев на подбородок так, как будто вы пытаетесь вдавить его в шею. В то время пока ваша голова наклоняется вперед, старайтесь удерживать взгляд прямо, не опуская глаз. Удерживайте такое положение 5 секунд. По-вторить 3 раза.
Растяжение лестничных мышц
Стоя или сидя, заведите руки за спину. Опустите левое плечо и наклоните голову вправо, пока не почувствуете натяжение в шее. Удерживайте 15-30 секунд, а затем вернитесь в исходное положение. Повторить 3 раза для каждой стороны.
Сопротивление сгибанию шеи
Стоя или сидя, спина и шея прямые. Прислоните ладонь ко лбу и аккуратно надавите головой в руку. Удерживайте 5 секунд, а затем расслабьтесь. 3 подхода по 5 повторений.
Сопротивление разгибанию шеи
Стоя или сидя, спина и шея прямые. Сцепив руки в замок на затылке, мягко надавите в них головой. Удерживайте 5 секунд, а затем расслабьтесь. 3 подхода по 5 повторений.
Сопротивление наклону шеи
Стоя или сидя, спина и шея прямые. Прислоните ладонь к виску (как показано на рисунке) и аккуратно надавите головой в руку. Удерживайте 5 секунд, а затем расслабьтесь. 3 подхода по 5 повторений.
Натяжение шеи лежа
Лежа на спине, колени согнуты. Согните голову и прижмите подбородок к груди. Не отрывайте плечи от пола. Удерживайте 10 секунд. Повторить 5 раз. Постарайтесь увеличить время удержания до 30 секунд.
Натяжение шеи лежа на боку
Лягте на правый бок и положите голову на вытянутую руку. Затем медленно поднимите голову к левому плечу и удерживайте достигнутое положение 5 секунд. Повторить 10 раз. Те же действия повторить для другой стороны.
Стабилизация шеи
Встаньте на колени и посмотрите на пол. Удерживая спину прямой, медленно сгибайте шею так, чтобы коснуться подбородком груди, затем плавно поднимите голову, чтобы шея стала в один уровень со спиной. Удерживайте достигнутое положение 5 секунд. Повторить 10 раз.
Сведение лопаток
Сидя или стоя, руки по бокам. Сожмите лопатки максимально друг к другу и удерживайте 5 секунд. 2 подхода по 15 повторений
Источник
Нестабильность шейного отдела позвоночника — симптомы и лечение
Что такое нестабильность шейного отдела позвоночника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитина С. С., невролога со стажем в 12 лет.
Определение болезни. Причины заболевания
В скелетно-мышечном аппарате есть суставы, которые от природы являются неподвижными, то есть стабильными. Это свойство может быть утеряно, тогда суставы и сочленения становятся «нестабильными». Например, лонное сочленение или крестцово-подвздошные суставы могут утратить свою неподвижность после родов или ввиду травм данной анатомической области. Сегменты позвоночника также относятся к образованиям, которые могут утратить свою неподвижность, что и называется в медицинской практике термином «нестабильность». [1] Стоит отметить, что у детей до 10-ти лет нестабильность считается нормой, так как структуры, отвечающие за стабильность позвоночника, в их возрасте находятся в фазе активного роста.
Позвоночник взрослого человека состоит из 33-х или 34-х позвонков (встречается вариант нормы с шестью поясничными позвонками), что составляет 25 или 26 двигательных сегментов. [1]
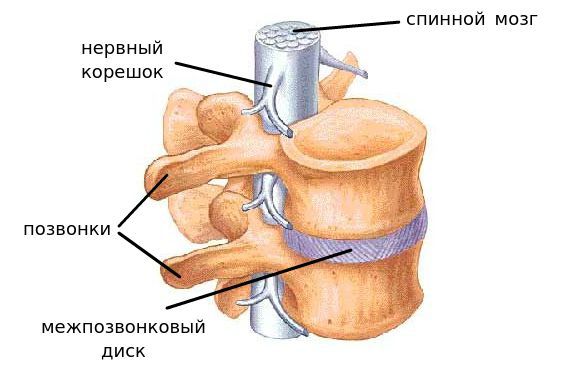
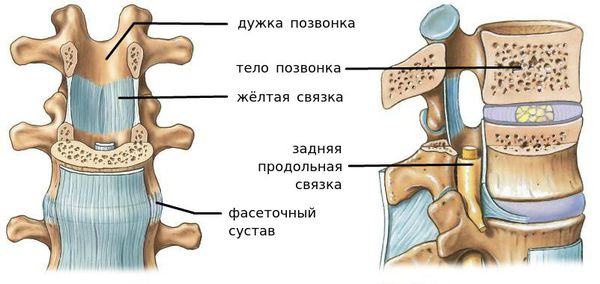
Сегмент позвоночника — это анатомическая и функциональная единица позвоночника. Анатомически сегмент состоит из межпозвонкового диска, нижней половины вышележащего позвонка, верхней половины нижележащего позвонка, передней и задней продольной связки, жёлтой связки, межпозвонковых суставов, а также всех мягких и нервных тканей, находящихся на этом уровне. [1]
За стабильность сегмента отвечают следующие структуры (перечислены в порядке убывания): межпозвонковый диск, связки и фасеточные суставы, тела позвонков.
Соответственно, и причины развития нестабильности воздействуют именно на перечисленные структуры.
Причинами являются:
- травмы родовые, спортивные, автодорожные и др. (связки, диски и тела позвонков);
- дегенерация дисков (протрузии и грыжи);
- оперативные вмешательства на позвоночнике (диски, связки и фасетки);
- аномалии развития позвоночника и его структур (любая структура).
Симптомы нестабильности шейного отдела позвоночника
Смещение диска как проявление нестабильности сегмента не всегда может порождать какие-то симптомы и жалобы. Вызывающую определенную симптоматику нестабильность называют «клинически значимой».
1. Боль. Сюда же относится и головная боль. Является самым частым симптомом, возникает периодически. Часто появляется после физической нагрузки, нередко уже во время нагрузки. Также возникает после сна в неудобном положении, длительном сидении при наклонённой вперёд и вниз голове, также при сгибании и разгибании головы. При повороте головы в стороны и наличии нестабильности может появиться онемение конечностей и головокружение. Также часто появляется при выполнении неверно подобранных упражнений, не подходящих для пациента, или при неправильном их выполнении. [2]
2. Мышечная симптоматика. Постоянное ощущение напряжения мышц шеи, усталости. Повседневная нагрузка вызывает напряжение, боль и требует отдыха. [2]
3. Очаговая неврологическая симптоматика. По своим проявлениям напоминает корешковую симптоматику — простреливающие боли, онемение и слабость верхних конечностей. При пальпации паравертебральных точек определяется боль.
4. Гипертензионный синдром. Проявляется повышением внутричерепного давления, что, в свою очередь, усиливает головную боль, головокружение. Также проявляется повышением артериального давления. Многие авторы считают, что оба эти проявления чреваты развитием панических атак. [1] [3]
5. Вестибуло-кохлеарные и окуло-кохлеарные нарушения. К ним относятся шум в ушах и головокружение, нарушение зрения. Пациенты часто обращаются к врачам-офтальмологам или врачам-отоларингологам, но при обследовании органов зрения и слуха не обнаруживается сколь значимых нарушений. Симптомы вызываются сдавлением позвоночной артерии, что возможно при изменении высоты межпозвонковых дисков и спондилоартроза, или артроза межпозвонковых суставов. [5]
6. Деформация позвоночника. Боль уменьшается при фиксированной шее, часто при наклоне на бок. Длительное пребывание в таком положении изменяет форму шеи, вызывает формирование или усиление кифоза (искривление позвоночника в форме горба). Кстати, тот самый нарост, который многие именуют «скоплением жира», может быть симптомом нестабильности. [5]
7. Нарушение сна. Развивается при хронизации боли. Постоянное ощущение дискомфорта, невозможность найти удобную позу для сна, вынужденная поза при выполнении повседневной нагрузки — всё это способствует невротизации, и, как следствие, развивается нарушение сна. [2] [3] [4]
Патогенез нестабильности шейного отдела позвоночника
Вопросом изучения патогенеза нестабильности сегментов шейного отдела позвоночника занимался Krismer и его ученики. [1] Опытным путём они доказали, что волокна фиброзного кольца межпозвонкового диска ограничивают ротацию позвонков даже сильнее, чем межпозвонковые и фасеточные суставы. Они также перечислили различные определения нестабильности, описали её, как состоящую из следующих механических аномалий:
- избыточное поступательное движение в дорсолатеральном направлении, что является результатом разрушения диска и нарушения его структуры;
- патологические синкинезии (или сдвоенное движение), которые развиваются как следующий этап при невозможности выполнения диском своей стабилизирующей функции и переноса центра тяжести на соседние позвонки + диски + связки;
- увеличение нейтральной зоны, что является результатом предыдущего этапа. Любое движение патологично и затрагивает многие позвонки.
- патологический центр ротации (движения вокруг продольной оси). В ситуации постепенного разрушения диска, что наблюдается при протрузиях и грыжах дисков, межпозвонковые суставы берут на себя функцию ограничения ротации. Для этих суставов такая функция является чрезмерной, и в них развивается артроз. Именно таким путём прогрессирует дегенеративная (или дискогенная) нестабильность. Итогом становится развитие спондилоартроза (дегенеративного заболевания межпозвоночных суставов).
Вопросы развития других видов нестабильности в настоящий момент являются дискутабельными. Хотя, рассматривая патогенез послеоперационной нестабильности, многие авторы сходятся во мнении, что сама операция является фактором, усиливающим нестабильность. Ведь сложно представить ситуацию, когда потребовалось удалить здоровый диск.
Классификация и стадии развития нестабильности шейного отдела позвоночника
- Посттравматическая нестабильность. Самый часто встречающийся вид, диагностируется в любой возрастной категории. Бывает следствием родов, когда оказывается акушерское пособие (например, выдавливание ребёнка при слабости родовой деятельности или нарушении расхождения лонного сочленения и/или крестцово-подвздошных сочленений). В такой ситуации нестабильность может сформироваться у матери и у ребёнка, но в разных отделах: у ребенка — в шейном, у матери — в пояснично-крестцовом. Также посттравматическая нестабильность является следствием переломов и вывихов шейных позвонков, например после ДТП или при занятиях спортом, в основном профессиональным. [3][4][5]
- Дегенеративная (или дискогенная) нестабильность. О ней подробно мы говорили в разделе «патогенез». Следует также отметить, что первым признаком такого вида является боль. Она вызвана давлением диска на заднюю продольную связку. Давление диска, в свою очередь, является результатом разрушения и нарушения питания диска ввиду постоянной его перегрузки. [1][5]
- Послеоперационная нестабильность. При выполнении оперативного вмешательства на позвоночнике часто приходится резецировать или удалять фасетки. Это требуется технически. Впоследствии нагрузка на позвонки и межпозвонковые суставы увеличивается в разы, что может потребовать дополнительной операции. [1][3][5]
- Диспластическая нестабильность. Развивается ввиду нарушения внутриутробного развития позвоночника и его структур, например врождённая асимметрия межпозвонковых суставов, конкресценция позвонков (т.е. сращение), недоразвитие хряща и др. Клинически и рентгенологически эти аномалии будут проявляться в виде выраженной нестабильности. [5]
- Сочетанный вид нестабильности, характеризующийся сочетанием различных видов. [1][3][5]
Различают три стадии нестабильности: [1]
- Первая стадия. Развивается в возрасте 2-20 лет. На этой стадии может беспокоить острая боль, локализующаяся около позвоночника, или корешковая боль. Рентгенологически часто не выявляется.
- Вторая стадия. Развивается в возрасте 20-60 лет. На этой стадии беспокоит частая рецидивирующая боль, возникающая в межпозвонковых суставах и/или связках. Рентгенологически, наряду с признаками нестабильности, определяются спондилоартроз различной степени и уменьшение высоты дисков.
- Третья стадия. Развивается после 60-ти лет. На этой стадии подвижность межпозвонковых суставов значительно уменьшается, что способствует стабилизации позвоночника. Это вызывает уменьшение частоты и интенсивности болевого синдрома. Следует помнить, что болевой синдром может быть достаточно интенсивным при развитии реактивных системных заболеваний.
Осложнения нестабильности шейного отдела позвоночника
Самыми частыми осложнениями являются сдавление позвоночной артерии (или синдром позвоночной артерии) и интенсивный болевой синдром.
Синдром позвоночной артерии развивается в двух ситуациях:
- когда артерия сдавливается в межпозвонковых пространствах остеофитами при развитии спондилоартроза;
- на экстравертебральном уровне нижней косой мышцей.
Сдавление артерии чревато развитием общемозговой и вестибулярной симптоматики в виде головной боли, головокружения и шумовых эффектов. При остром сдавлении, как правило, развивается острый приступ в виде выраженного головокружения с тошнотой и рвотой, нарушение вестибулярной функции. При длительном сдавлении развивается хроническое нарушение мозгового и спинального кровообращения. [4]
Интенсивный болевой синдром встречается достаточно часто (либо в ситуации отсутствия лечения, либо невыполнения рекомендаций доктора по ограничению физических нагрузок). Нарастание мышечного тонуса, постоянный недостаток питательных веществе в силу нарушения кровообращения способствуют также хронизации боли. [1] [2] [5]
Расстройство двигательной функции и чувствительности развивается при сдавлении мышц и нервов, залегающих в межмышечных пространствах. Характеризуется ограничением функции мышц и онемением в зоне иннервации нервов. [1] [3] [4] [5]
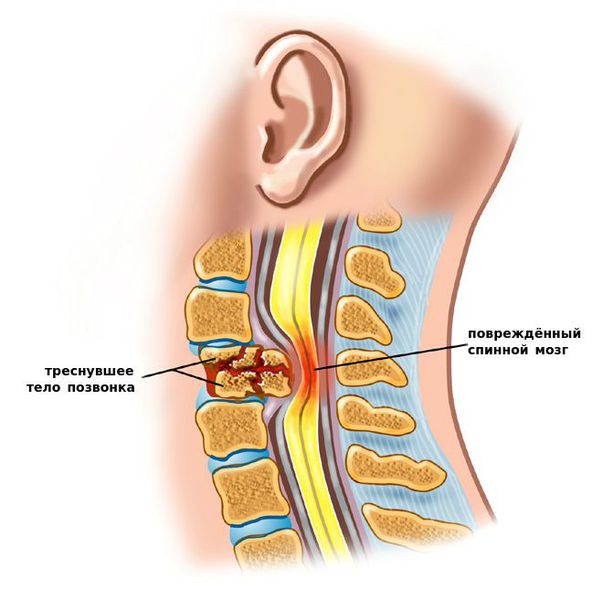
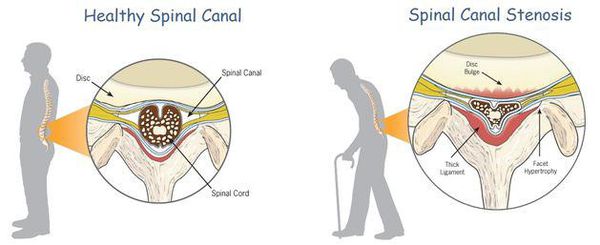
К самым серьезным осложнениям нестабильности относят стеноз позвоночного канала и компрессию спинного мозга. [1] [4] [5]
Оба расстройства опасны нарушением кровообращения, признаком которого является поражение проводящих нервных волокон, что клинически проявляется парезом (параличом) верхних и нижних конечностей, нарушением функции органов малого таза и кожной чувствительности.
Справедливости ради стоит отметить, что подобные осложнения при современном уровне диагностики и лечения возникают крайне редко.
Диагностика нестабильности шейного отдела позвоночника
Сбор жалоб и анамнеза заболевания является неотъемлемым этапом обследования пациента. При этом врач обращает внимание на характеристики и описания болевого синдрома, его локализацию, сопутствующие симптомы, такие как головная боль, головокружение, шаткость при ходьбе и др.
Неврологический осмотр. При осмотре врач-невролог определяет болезненность паравертебральных точек в шейном отделе позвоночника, напряжение и болезненность мышц, зоны отражённой и иррадиирующей боли, нарушения чувствительности, объём движений мышц и суставов, объём движений в шейном отделе позвоночника.
Рентгенографическое исследование. В стандартных проекциях признаки нестабильности обнаруживаются редко. Обязательным является выполнение функциональных рентгенологических исследований. Это самая важная методика, которой в последнее время, к сожалению, пренебрегают. При выполнении определяется переднезаднее смещение тела одного позвонка относительно другого позвонка. Общепринятой толщиной этого размера является 4 мм. Одной из возможных причин, по которой методику всё чаще игнорируют, является тот факт, что не обнаруживается корреляции между выраженностью симптомов и размерами смещения.
Компьютерная томография применяется для исследования всего шейного отдела или одного позвонка. На КТ шейного отдела можно определить ширину позвоночного канала, степень спондилоартроза.
Магнитно-резонансная томография применяется для исследования всего шейного отдела, особенно тщательно позволяет рассмотреть межпозвонковые диски.
Лечение нестабильности шейного отдела позвоночника
При наличии нестабильности лечение должно быть комплексным. Огромную роль играет профилактика.
Лечение строится из нескольких этапов.
Медикаментозное лечение:
- нестероидные противовоспалительные препараты имеют своей целью купировать воспаление, уменьшить и излечить боль;
- миорелаксанты позволяют уменьшить мышечный спазм и тонус, способствуют уменьшению сдавления нервных корешков;
- витамины группы В питают нервную ткань, восстанавливая и защищая её;
- витамины группы Д и препараты кальция назначаются пациентам с остеопорозом.
Физиотерапевтическое лечение. [1] [2] [5]
Является эффективным средством лечения боли, купирования воспаления, восстановления нервной и мышечной ткани. Также физиотерапевтическое лечение позволяет доставить в очаг лекарственное вещество посредством электрического тока. При физиотерапевтическом лечении применяют:
- методики, купирующие воспаление: электрофорез, магнитотерапия, УВЧ-терапия;
- методики, способствующие регенерации тканей: лазеротерапия, грязелечение.
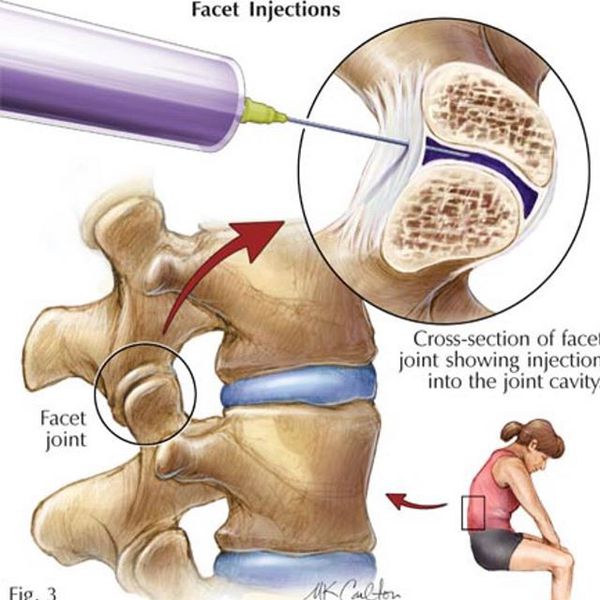
Новокаиновая блокада [1] [2]
Является способом купирования острой боли за счёт доставки лекарственного вещества непосредственно к её очагу. Проводится врачом-неврологом в медицинском учреждении (не на дому!) после специального курса обучения. Лекарственным веществом может выступать раствор Новокаина 0,5% или раствора Лидокаина 2%. Также можно добавить растворы витаминов или гормонов. Состав вводимого вещества подбирает доктор в соответствии с клиническими показаниями в отсутствии противопоказаний к вводимым препаратам. Следует учесть, что врач-невролог не должен вводить вещество в межпозвонковые суставы, эту процедуру могут проводить только врачи-нейрохирурги.
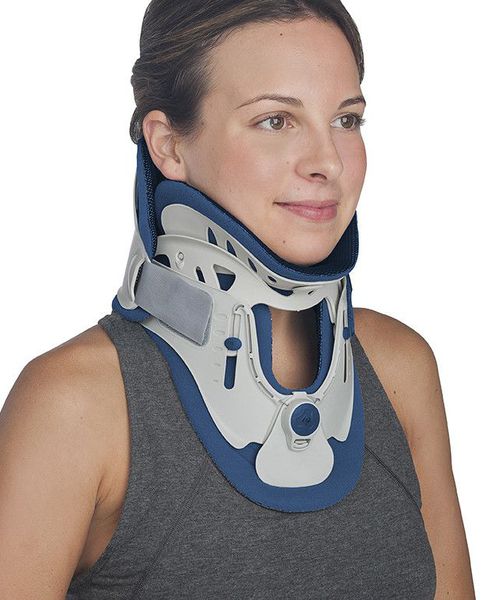
Иммобилизация позвоночника. [2] [3] [5]
Является одним из первых средств помощи при обострении. Осуществляется специальным воротником, ограничивающим подвижность. Назначается только врачом, подбирается строго индивидуально по размерам шеи. Рекомендовано подбор проводить в специализированных ортопедических салонах. Режим ношения воротника также рекомендуется в зависимости от причины, вызвавшей обострение.
Мануальная терапия. [3] [5]
Является средством мобилизации позвонков. Запрещено выполнять в острый период травмы. Выполняется мануальным терапевтом по рекомендации невролога после осмотра.
Лечебная гимнастика. [3]
Является одним из самых эффективных средств профилактики и лечения. Курс разрабатывается для пациента в зависимости от причины, вызвавшей нестабильность, а также состояния позвоночника. Цель гимнастики — это укрепления мышечной ткани (связок и мышц). Если гимнастика проводится после травмы или оперативного вмешательства, то проводится только под контролем врача-невролога или инструктора-методиста в кабинете ЛФК. После обучения курс проводится дома самостоятельно.
Рефлексотерапия, в частности акупунктура.
Является средством купирования боли, восстановления мышечной и нервной ткани, лечения сопутствующих симптомов: улучшение кровообращения, улучшение сна. Выполняется только врачом-рефлексотерапевтом при помощи специальных игл.
Хирургическое лечение. [1] [5]
Является редкой практикой. Выполняется в детском возрасте в случае доказанных аномалий строения. Во взрослой практике чаще выполняется операция «спондилодез». Она заключается в имплантации конструкции из металлических пластин и фиксирующих элементов. Её задача — препятствовать избыточной подвижности позвоночника. Операция применяется после травм, дискотомий и ламинэктомий. Последние две проводятся при грыжах позвоночника.
Источник