- Ладонно-подошвенный псориаз — лечение, причины, симптомы, профилактика
- Ладонно-подошвенный псориаз на фото с описанием
- Причины ладонно-подошвенного псориаза
- Симптомы ладонно-подошвенного псориаза
- Виды ладонно-подошвенного псориаза
- Методы лечения ладонно-подошвенного псориаза
- Лечение ладонно-подошвенного псориаза народными средствами
- Комплексная терапия ладонно-подошвенного псориаза с применение крема Лостерин
- Профилактика ладонно подошвенного псориаза
- Читайте также
- Противоопухолевое лечение и кожная токсичность
- Что такое кожная токсичность?
- Типы кожной токсичности
- Химиотерапия, таргетная терапия и кожная токсичность
- Степень кожной токсичности
- Первая помощь при кожной токсичности
- Чем опасно отсутствие лечения кожной токсичности?
- Как правильно ухаживать за кожей во время химиотерапии?
- Что делать, если возникает зуд?
- Что делать, если возникает сыпь?
- Что делать, если поднялась температура?
- Что делать, если есть сухость и шелушения?
- Что делать, если кожа меняет цвет?
- Как вести себя на солнце во время проведения курса химиотерапии?
- Что при кожной токсичности категорически нельзя делать?
Ладонно-подошвенный псориаз — лечение, причины, симптомы, профилактика
Что такое ладонно-подошвенный псориаз и каковы его причины. Разновидности заболевания и их симптомы. Какими методами и лекарствами лечат ладонно-подошвенный псориаз, а также список основных мер профилактики, которые помогут ускорить лечение и предотвратят появление сыпи.
Ладонно-подошвенный псориаз — одна из форм псориаза, при котором сыпь поражает ограниченные участки ладоней и стоп. Протекает циклично — с периодами обострений и ремиссий. Заболевание может протекать изолированно, без поражения других участков кожи, или сочетаться с более распространенными формами.
Ладонно-подошвенная форма псориаза может быть устойчива к проводимой терапии, поэтому очень важно проводить лечение под наблюдением дерматолога. Курс терапии не только продлевает ремиссию, но также полностью устраняет болезненность, восстанавливает функции кожи и предотвращает развитие осложнений. Чем раньше пациент обратиться в больницу, тем быстрее уйдут признаки заболевания.
Ладонно-подошвенный псориаз на фото с описанием
Фото 1.
Провоцирующие факторы возникновения псориаза: ожирение.
Фото 2.
Провоцирующие факторы возникновения псориаза: курение и алкоголь.
Фото 3.
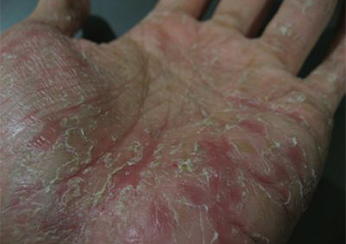
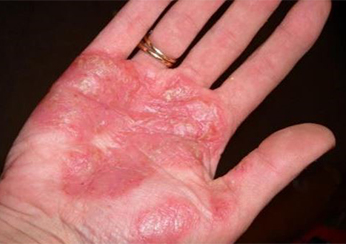
Псориаз на ладонях.
Фото 4.
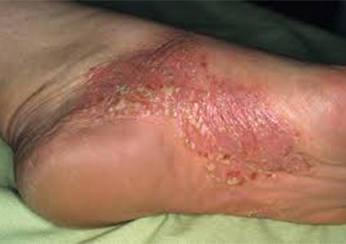
Псориаз на подошвах ног.
Фото 5.
Симптомы ладонного псориаза: шелушение и появление красной корки.
Фото 6.
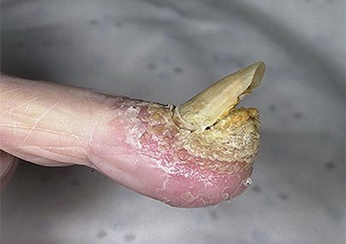
Симптомы ладонного псориаза: отслаивание ногтевых пластинок.
Причины ладонно-подошвенного псориаза
В большинстве случаев ладонно-подошвенная форма появляется из-за врожденных или приобретенных особенностей работы иммунной системы или передается генетически. Возможно сочетание обоих факторов.
Без факторов-провокаторов болезнь может вообще не проявляться. Вот основные причины, которые могут дать толчок к появлению сыпи:
- перенесенные инфекции (вирусные и бактериальные);
- наличие воспалительных процессов в организме;
- курс препаратов (на базе мышьяка, бета-блокаторов, оральных контрацептивов и т. д.);
- наркотики, курение и злоупотребление спиртными напитками;
- избыточный вес, нарушения метаболизма;
- патологии сердца и сосудов;
- нарушения в работе эндокринной системы;
- сильный или продолжительный стресс.
При псориазе иммунная система слишком активно производит защитные вещества, агрессия которых направляется на свои же ткани и клетки. Как правило, это Т-лимфоциты. Их активность провоцирует воспаление и избыточное деление клеток. Это и вызывает симптомы. В группу риска входят люди от 30 до 50 лет.
Есть разные степени патологии, что особенно проявляется на руках. Поэтому в случае с псориазом на ладонях фото начальной стадии могут отличаться.
Симптомы ладонно-подошвенного псориаза
Стандартные клинические проявления:
- воспаленные участки розового или красного цвета с ясно очерченными границами;
- сильное шелушение поверх сыпи (хорошо видно на фото псориаза на ладонях рук);
- болезненные трещины в зонах с высыпаниями (бывают не всегда);
- пустулы (сыпь с гнойным содержимым, характерная для некоторых типов псориаза);
- интенсивные зуд и жжение (появляются не у всех пациентов).
Заболевание имеет разные формы. Поэтому некоторые симптомы могут отличаться.
Обнаружив подозрительные симптомы, нужно как можно скорее обращаться к специалисту-дерматологу. Не стоит самостоятельно ставить себе диагноз, изучив фото ладонно-подошвенного псориаза.
Виды ладонно-подошвенного псориаза
Выделяют два основных типа ладонно-подошвенного псориаза: обыкновенный и пустулезный (тип Барбера).
Обыкновенный псориаз проявляется следующим образом:
- в области ладоней (чаще ближе к большому пальцу и мизинцу) или подошв (пятка, боковая поверхность стопы и область плюснефаланговых суставов) формируются четко-очерченные, воспаленные участки кожи красновато-желтого цвета. При выраженном обострении заболевания сыпь может занимать площадь всей ладони или подошвы.
- в некоторых случаях на поверхности высыпаний скапливается большое количество грубых чешуек, формирующих глубокие и болезненные трещины
Пустулезный ладонно-подошвенный псориаз (псориаз Барбера) дополнительно характеризуется наличием пустул – внутрикожных скоплений гноя белесовато-желтого цвета. Гнойные высыпания могут формироваться и поверх бляшек, и на чистой коже.
Пустулезный подтип развивается быстро, отличается часто повторяющимися рецидивами и плохо поддается терапии. Терапия псориаза Барбера значительно отличается от лечения других подтипов.
Методы лечения ладонно-подошвенного псориаза
Ладонный и подошвенный псориаз предусматривает комплексное лечение с использованием системных препаратов, наружных средств и физиотерапевтических методик. Поскольку полностью избавиться от псориаза нельзя, терапия преследует цель ослабить симптомы и продлить ремиссию.
Системное лечение подразумевает применение активных противовоспалительных средств из группы иммуносупрессантов (метотрексат, циклоспорин и др.) или ретиноидов (ацитретин).
При псориазе на ладонях и на тыльной стороне рук наружное лечение включает в себя:
- глюкокортикостероиды (гормональные кремы и мази) – эта группа средств наиболее эффективно справляется с воспалительным процессом в коже и требует обязательного наблюдения врача в период лечения.
- витамин D и его аналоги;
- негормональные наружные препараты – средства, содержащие нафталан, салициловую кислоту, мочевину, деготь подходят для использования как в период обострения заболевания, так и в период ремиссии. Эта группа средств редко вызывает побочные эффекты и может применяться больным самостоятельно.
- смягчающие кремы;
Помимо препаратов активно применяется физиотерапия. Обычно она включает следующие процедуры:
- воздействие УФ-лучами (естественными или аппаратными);
- ПУВА-терапия;
- лечение эксимерным лазером;
Методы лечения подбирает врач-дерматолог, руководствуясь тяжестью заболевания и особенностями организма пациента. Ключевая сложность в подборе препаратов — их сочетаемость и противопоказания. Кроме того, для эффективности терапии лекарства должны чередоваться по уровню их противовоспалительной активности. Поэтому заниматься самолечением нельзя.
Лечение ладонно-подошвенного псориаза народными средствами
В качестве дополнительной меры можно обратиться к народным рецептам. Однако их эффективность не доказана. Кроме того, многие природные компоненты являются сильными аллергенами и могут дополнительно раздражать кожу, что только усугубит ситуацию.
Прежде чем использовать тот или иной рецепт, крайне рекомендуется проконсультироваться с доктором. Особенно если заболевание протекает тяжело.
Комплексная терапия ладонно-подошвенного псориаза с применение крема Лостерин
Дерматологи часто назначают классический крем или крем для ног «Лостерин» в комплексной терапии активной стадии ладонно-подошвенного псориаза, а также для поддержания заболевания в фазе ремиссии. Однако его можно свободно приобрести в аптеке или в интернете. Это местное негормональное средство. В нем не содержится агрессивных и вредных компонентов, а также красителей и ароматизаторов. Поэтому «Лостерин» абсолютно безопасен.
Все средства линии Лостерин были протестированы в лабораториях и подтвердили свою эффективность. Врачи часто рекомендуют их благодаря следующим достоинствам:
- простота использования (препарат может без проблем применяться в домашних условиях и поездках).
- отсутствие эффекта привыкания (средство можно использовать каждый день и на протяжении нескольких курсов);
- отсутствие побочных эффектов – крем отлично переносится и не вызывает аллергических реакций
- комплексное воздействие на симптомы заболевания – препарат уменьшает шелушение на поверхности высыпаний, эффективно справляется с покраснением кожи
- безвредный состав;
Лостерин мягко борется с воспалением и устраняет внешние симптомы.
Профилактика ладонно подошвенного псориаза
Многие признаки псориаза ладоней также характерны для стоп и подошв. Поэтому терапия и профилактика схожи.
Основные меры профилактики:
- Ежедневное принятие ванн с добавлением натуральных эфиров, морской соли или мягкого детского мыла без каких-либо добавок. Вместо ванн можно делать 20-минутные ванночки для стоп и кистей рук.
- Использование увлажняющие средств. Особенно после душа или ванной. Средство наносят один раз в сутки. В запущенных случаях — дважды в сутки.
- Использование мягких полотенец. Кожу при этом не трут, а «промакивают», бережно прикладывая к ней полотенце.
- Прогулки на свежем воздухе. Людям с псориазом важно получать достаточно солнечного света. Однако здесь важна мера. Переизбыток солнца только усугубит положение. Поэтому стоит проконсультироваться с доктором по поводу данного вопроса.
- Отказ от вредных привычек. Сигарет, спиртного и отсутствия режима дня.
- Защита от инфекций. Важно следить за иммунитетом и не контактировать с заболевшими людьми.
- Отсутствие стрессов. Или работа над изменением восприятия негативных ситуаций.
Эти правила нужно соблюдать в течение всей жизни. Тогда проявления болезни будут минимальны, а периоды ремиссии — дольше.
Читайте также
Сегодня огромное количество людей страдают от заболеваний, поражающих кожные покровы. Течение некоторых таких недугов практически не отражается на повседневной жизни человека и не причиняет ему дискомфорт. Другие же болезни, такие как псориаз на веках глаз, практически отравляют все существование, заставляя больного постоянно испытывать не только зуд и жжение, но и проблемы психологического характера.
Развитие кожной патологии происходит волнообразно, постепенно переходя из одной стадии в другую. В течении псориаза выделяют 3 стадии: прогрессирующую, стационарную и регрессирующую. Как начинается, выглядит и проявляется псориаз на теле на начальной (прогрессирующей) стадии, можно для наглядности посмотреть на фото в Сети, но один из основных симптомов начала болезни – появление небольших (до 6 мм) высыпаний розового или красного цвета, нередко покрытых чешуйками белесоватого цвета.
Псориаз не приговор, уверены врачи-дерматологи. С развитием медицины и исследованием проблемы кожных заболеваний разрабатываются все новые и новые средства от псориаза, которые назначают в зависимости от формы заболевания. Так как разновидностей патологии насчитывается не меньше 10, и сам пациент точно определить их не сможет, любые препараты должны быть назначены врачом.
Хроническое дерматологическое заболевание псориаз поражает разные участки тела – кожу головы, туловища, сгибы локтей, руки, ноги и пр. Иногда при поражении рук признаки псориаза проявляются только на ногтях, и эта форма, как и другие, вызывает физический и психологический стресс. Насколько «эффектно» псориаз смотрится на ногтях рук и ног, особенно без контроля и лечения ногтевой формы болезни, можно посмотреть в Сети на фото.
Источник
Противоопухолевое лечение и кожная токсичность
Что такое кожная токсичность?
Кожная токсичность – это кожные реакции, которые появляются более чем у 80% пациентов на фоне системной лекарственной противоопухолевой терапии. Эти реакции являются результатом токсического, угнетающего воздействия химиотерапии на растущие, быстроделящиеся клетки организма, в том числе клетки кожи, волос и ногтей. Так ранние реакции развиваются через 1-2 недели, отсроченные реакции через 3-5 недель и поздние реакции через 6 и более недель.
При химиотерапии кожа у пациента становится очень сухой, истончается, шелушится, трескается; может появляться кожный зуд. На лице, голове, туловище появляются акнеподобные (угревые) высыпания. На ладонях и подошвах кожа краснеет, грубеет, трескается, шелушится. На туловище и конечностях могут появляться высыпания в виде пятен и узелков. При попадании на кожу солнечных лучей могут возникать фотоаллергические реакции. Развивается выпадение волос, изменения ногтей и ногтевых валиков.
Типы кожной токсичности
К настоящему моменту описано более 30 различных вариантов кожной токсичности. Наиболее часто встречаются:
- акнеподобные (угревые) высыпания;
- ксероз (сухость, истончение, шелушение) кожи;
- кожный зуд;
- ладонно-подошвенная кожная реакция;
- ладонно-подошвенный синдром;
- пятнисто-папулезные высыпания (в виде пятен и узелков);
- фотореакции (патологические кожные реакции на солнце);
- изменения роста волос и ногтей;
- новообразования кожи и другие.
Химиотерапия, таргетная терапия и кожная токсичность
Для различных видов противоопухолевой терапии характерны свои особенности кожных реакций.
Так при химиотерапии (цитостатики) нарушаются процессы роста и механизмы деления всех клеток организма, а не только опухолевых. При этом происходит прямое цитотоксическое действие на клетки кожи и ее придатков, вследствие чего развиваются ладонно-подошвенный синдром, нарушение пигментации кожи, выпадение волос, изменение ногтей.
При таргетной терапии клетки кожи становятся «второй мишенью», помимо опухолевых клеток, так как несут на себе те же рецепторы, блокируемые препаратом. Например, препараты ингибиторы EGFR (эпидермального фактора роста) подавляют рост клеток кожи, волос и ногтей, вызывают выброс повреждающих тканевых ферментов и асептическое воспаление. В результате развиваются акнеподобные (угревые) высыпания, ксероз (сухость, истончение, шелушение) кожи, изменения волос и ногтей, поражение слизистых оболочек, ладонно-подошвенные кожные реакции, фотореакции (патологические кожные реакции на солнце).
Степень кожной токсичности
При оценке степени тяжести кожной токсичности учитывается площадь поражения, объективное ухудшение кожного процесса, выраженность субъективных ощущений пациента, нарушение его повседневной жизнедеятельности.
Так, например, по выраженности угревой (акнеподобной) сыпи выделяют 4 степени процесса:
I степень — площадь высыпаний менее 10%, возможен кожный зуд (болезненность);
II степень — площадь высыпаний 10-30%, кожный зуд (болезненность), негативное психологическое воздействие, ограничение активности;
III степень — площадь высыпаний более 30% кожный зуд (болезненность), негативное психологическое воздействие, ограничение самообслуживания, возможна локальная суперинфекция;
IV степень — площадь высыпаний любая связанная с распространенной суперинфекцией, требующей назначения внутривенной антибиотикотерапии, жизнеугрожающее состояние.
Таким образом, более тяжелые степени кожной токсичности требуют более активной терапии, снижения дозы химиопрепаратов, а при тяжелой III-IV степени приходится прерывать противоопухолевую терапию.
Первая помощь при кожной токсичности
Уже накануне противоопухолевой терапии врач-онколог назначает профилактическую терапию кожной токсичности, которая включает в себя:
- нанесение аптечных увлажняющих кремов-эмолентов утром;
- нанесение глюкокортикоидных кремов вечером (с активностью не выше 1% гидрокортизоновой мази);
- нанесение аптечных солнцезащитных кремов на открытые участки тела перед выходом на улицу в период с весны по осень (с фильтрами SPF>20, PPD>1/3 SPF)
- при таргетной терапии дополнительно назначаются антибиотики тетрациклинового ряда в противовоспалительной дозировке.
Если на фоне профилактической терапии проявления кожной токсичности все-таки прогрессируют, необходимо сообщить об этом лечащему врачу и получить консультацию врача-дерматолога (дерматовенеролога), который назначит дополнительное лечение кожной токсичности.
Кроме того, пациенты с наличием хронических кожных заболеваний должны получить консультацию врача-дерматолога еще перед началом курса химиотерапии.
Чем опасно отсутствие лечения кожной токсичности?
При отсутствии лечения кожной токсичности возможно развитие распространенной суперинфекции, тяжелого жизнеугрожающего состояния и прерывание курса системной лекарственной противоопухолевой терапии.
Как правильно ухаживать за кожей во время химиотерапии?
Полностью избежать кожной токсичности невозможно, но при помощи следующих профилактических мероприятий можно уменьшить ее интенсивность:
- использование мягких синдетных моющих средств, мягких полотенец;
- увлажнение кожи, кремы-эмоленты 2 раза в день;
- аптечные солнцезащитные кремы с максимальными фильтрами;
- исключение макияжа, травм, агрессивных процедур (обрезной маникюр, электробритвы и др.)
- рекомендован аппаратный медицинский педикюр в подологическом кабинете;
- ограничить физические нагрузки на стопы и пальцы кистей;
- ношение головных уборов, просторной мягкой хлопчатобумажной одежды;
- ношение просторной и удобной обуви с ортопедическими стельками;
- пользоваться хлопчатобумажными защитными перчатками;
- избегать воздействия бытовой химии, раздражителей и спиртовых растворов;
- ограничить водные процедуры (горячий душ, ванны, баня);
- в рационе питания должны быть продукты богатые кальцием, железом, цинком, витаминами А, Е и омега 3-6-9 жирными кислотами;
- при наличии заболеваний кожи, ногтей и волос, либо если такие проблемы были ранее, необходимо получить консультацию врача-дерматолога (дерматовенеролога)
Что делать, если возникает зуд?
Если пациент получает профилактическую терапию кожной токсичности: увлажняющие кремы-эмоленты утром, 1% гидрокортизоновый крем вечером, солнцезащитный крем и все-таки возникает зуд, — следует обратиться к лечащему врачу, либо на консультацию врача-дерматолога (дерматовенеролога).
Для облегчения зуда можно дополнительно нанести на зудящие области кремы-эмоленты. Внутрь можно принять 1 таблетку антигистаминного препарата 2-го поколения.
Что делать, если возникает сыпь?
Если пациент применяет профилактическую терапию кожной токсичности и при этом развивается сыпь, следует обратиться к лечащему врачу, который оценит степень тяжести, назначит дополнительное лечение, либо консультацию врача-дерматолога (дерматовенеролога).
Что делать, если поднялась температура?
Следует сообщить об этом лечащему врачу. При повышении температуры тела выше 38 гр. необходимо принять внутрь нестероидный противовоспалительный препарат.
Что делать, если есть сухость и шелушения?
Сухость и шелушение хорошо корректируются при помощи кремов-эмолентов, которые можно наносить 2 и более раз в сутки.
Что делать, если кожа меняет цвет?
Гиперпигментация кожи обычно развивается через 2–3 недели после окончания химиотерапии или на 10–12 неделе после начала курса лечения. Появляются окрашенные пятна на кончиках пальцев, локтевых суставах или ладонях, лице, вдоль используемых для инъекции вен.
Гиперпигментация дополнительного лечения не требует. После окончания курса противоопухолевой терапии она постепенно исчезнет. Специфической профилактики нет.
Как вести себя на солнце во время проведения курса химиотерапии?
Необходимо исключить пребывание на солнце. Рекомендовано ношение одежды с длинным рукавом, головной убор с широкими полями, солнцезащитные очки. Для верхней одежды предпочтение следует отдавать льняным тканям как более эффективным в отношении солнцезащиты, чем хлопчатобумажные. При этом окрашенные ткани обладают большим защитным эффектом по сравнению с белыми. Кроме того, нейлон, шерсть и полиэстер лучше защищают от ультрафиолетового облучения, чем хлопок.
Даже в холодные периоды года и при отсутствии солнца за 20 мин до выхода на улицу рекомендуется наносить на открытые участки кожи (лицо, кисти и др.) аптечные солнцезащитные кремы с максимальной комплексной защитой: SPF 50+/PPD 46.
Что при кожной токсичности категорически нельзя делать?
Нельзя заниматься самолечением кожной токсичности, в том числе народными средствами и самостоятельно снижать дозу, либо отменять противоопухолевые препараты.
Список литературы:
- Каспаров Б. С., Рогачев М. В., Беляев А. М. и соавт. Амбулаторная онкология. Практические аспекты (Часть 2). Учебное пособие. — Санкт-Петербург: «Грейт Принт», 2020. – 161 с.
- Жуков Н. В. Практическое пособие по сопроводительной терапии в онкологии.— М.: Литтерра, 2008.— 44 с.
- Практические рекомендации Российского общества клинической онкологии.— 2018 г. [Electronic resource]. URL: https://rosoncoweb.ru/standarts/RUSSCO/2019/ (accessed: 20.07.2019)
- Проценко С. А., Антимоник Н. Ю., Берштейн Л. М., Новик А. В. и др. Практические рекомендации по коррекции иммуноопосредованных нежелательных явлений // Злокачественные опухоли: Практические рекомендации RUSSCO.— 2017.— Т. 7, №3.— С. 592-620 5. Проценко С. А., Антимоник Н. Ю., Берштейн Л. М., Новик А. В., Носов Д. А., Петенко Н. Н. и др. Практические рекомендации по управлению иммуноопосредованными нежелательными явлениями // Злокачественные опухоли: Практические рекомендации RUSSCO.— 2018.— Т. 8, № 3.— С. 636–665.
- Российское общество клинической онкологии. Злокачественные опухоли — 2019.— Vol. 9 — P.655–667, P.678–684.
- Alimonti A. et al. Nail disorders in a woman treated with ixabepilone for metastatic breast cancer // Anticancer Res.— 2005.— Vol. 25, № 5.— P. 3531–3532.
- Alley E., Green R., Schuchter L. Cutaneous toxicities of cancer therapy // Curr. Opin. Oncol.— 2002.— Vol. 14, № 2.— P. 212–216.
- Autier J. et al. Prospective study of the cutaneous adverse effects of sorafenib, a novel multikinase inhibitor // Arch. Dermatol.— 2008.— Vol. 144, № 7.— P. 886–892.
- Balagula Y. et al. Clinical presentation and management of dermatological toxicities of epidermal growth factor receptor inhibitors // Int. J. Dermatol.— 2011.— Vol. 50, №2.— P. 129–146 49. Balagula Y., Rosen S. T., Lacouture M. E. The emergence of supportive oncodermatology: The study of dermatologic adverse events to cancer therapies // J. Am. Acad. Dermatol.— 2011.— Vol. 65, № 3.— P. 624–635.
- Batchelor D. Hair and cancer chemotherapy: consequences and nursing care a literature study // Eur. J. Cancer Care (Engl).— 2001.— Vol. 10, № 3.— P. 147–163.
- Bolognia J. L., Cooper D. L., Glusac E. J. Toxic erythema of chemotherapy: A useful clinical term // J. Am. Acad. Dermatol.— 2008.— Vol. 59, № 3.— P. 524–529.
- Bonamichi-Santos R., Castells M. Diagnoses and Management of Drug Hypersensitivity and Anaphylaxis in Cancer and Chronic Inflammatory Diseases: Reactions to Taxanes and Monoclonal Antibodies // Clin. Rev. Allergy Immunol.— 2016.
- Busam K. J. et al. Cutaneous side-effects in cancer patients treated with the antiepidermal growth factor receptor antibody C225 // Br. J. Dermatol.— 2001.— Vol. 144, № 6.— P. 1169–1176 .
- Chen P., Chen F., Zhou B. Systematic review and meta-analysis of prevalence of dermatological toxicities associated with vemurafenib treatment in patients with melanoma // Clin. Exp. Dermatol.— 2019.— Vol. 44, № 3.— P. 243–251.
- Choi J. N. Chemotherapy-induced iatrogenic injury of skin: new drugs and new concepts // Clin. Dermatol.— 2011.— Vol. 29, № 6.— P. 587–601.
- Chon S. Y. et al. Chemotherapy-induced alopecia // J. Am. Acad. Dermatol.— 2012.— Vol. 67, № 1.— P. 37–47.
- Degen A. et al. The hand-foot-syndrome associated with medical tumor therapy — classification and management // J. Dtsch. Dermatol. Ges.— 2010.— Vol. 8, № 9.— P. 652–661.
- Dueland S. et al. Epidermal growth factor receptor inhibition induces trichomegaly // Acta Oncol.— 2003.— Vol. 42, № 4.— P. 345–346.
- Fischer A. et al. The risk of hand-foot skin reaction to axitinib, a novel VEGF inhibitor: a systematic review of literature and meta-analysis // Invest New Drugs.— 2013.— Vol. 31, № 3.— P. 787–797.
- Hu J. C. et al. Cutaneous side effects of epidermal growth factor receptor inhibitors: clinical presentation, pathogenesis, and management // J. Am. Acad. Dermatol.— 2007.— Vol. 56, № 2.— P. 317–326.
- Gressett S. M., Stanford B. L., Hardwicke F. Management of hand-foot syndrome induced by capecitabine // J. Oncol. Pharm. Pract.— 2006.— Vol. 12, № 3.— P. 131–141 71. Gutzmer R. et al. Management of cutaneous side effects of EGFR inhibitors: recommendations from a German expert panel for the primary treating physician // J. Dtsch. Dermatol. Ges.— 2011.— Vol. 9, № 3.— P. 195–203.
- Kouwenhoven T. A., van de Kerkhof P. C. M., Kamsteeg M. Use of oral antidepressants in patients with chronic pruritus: A systematic review // J. Am. Acad. Dermatol.— 2017.— Vol. 77, № 6.— P. 1068–1073.
- Lacouture M. E. et al. Clinical practice guidelines for the prevention and treatment of EGFR inhibitor-associated dermatologic toxicities // Support Care Cancer.— 2011.— Vol. 19, № 8.— P. 1079–1095.
- Lacouture M. E. et al. Evolving strategies for the management of hand-foot skin reaction associated with the multitargeted kinase inhibitors sorafenib and sunitinib // Oncologist.— 2008.— Vol. 13, № 9.— P. 1001–1011.
- Lee M.-W. et al. Cutaneous side effects in non-small cell lung cancer patients treated with Iressa (ZD1839), an inhibitor of epi-dermal growth factor // Acta Derm. Venereol.— 2004.— Vol. 84, № 1.— P. 23–26.
- Mangili G. et al. Prevention strategies in palmar-plantar erythrodysesthesia onset: the role of regional cooling // Gynecol. On-col.— 2008.— Vol. 108, № 2.— P. 332–335.
- Matsuda K. M. et al. Gabapentin and pregabalin for the treatment of chronic pruritus // J. Am. Acad. Dermatol.— 2016.— Vol. 75, № 3.— P. 619–625.
- Masters J. C., Nickens D. J., Xuan D., Shazer R. L., & Amantea M. Clinical toxicity of antibody drug conjugates: a meta-analysis of payloads // Investigational New Drugs.— 2017.— № 36.— Р. 121–135 100. McGarvey E. L. et al. Psychological sequelae and alopecia among women with cancer // Cancer Pract.— 2001.— Vol. 9, № 6.— P. 283–289.
- McLellan B. et al. Regorafenib-associated hand–foot skin reaction: practical advice on diagnosis, prevention, and management // Ann. Oncol.— 2015.— Vol. 26, № 10.— P. 2017–2026.
Авторская публикация:
Назаров Роман Николаевич
кандидат медицинских наук, врач-дерматовенеролог, онкодерматолог, трихолог ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России
Источник