- Легочное кровотечение. Причины, симптомы и лечение
- 1. Общие сведения
- 2. Причины
- 3. Симптомы и диагностика
- 4. Лечение
- НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ТУБЕРКУЛЕЗЕ ЛЕГКИХ
- 24.1. Легочное кровотечение
- Осложнения туберкулеза: легочное кровотечение, спонтанный пневматоракс
- Кровохарканье и легочное кровотечение
- Спонтанный пневмоторакс
Легочное кровотечение. Причины, симптомы и лечение
- грудная клетка
- сердце
- легкие
1. Общие сведения
Легочное кровотечение – высоко летальное жизнеугрожающее состояние, требующее оказания медицинской помощи по экстренному протоколу. От кровохарканья (примесь или прожилки крови в отделяемой при кашле мокроте) легочное кровотечение отличается значительно бо́льшими объемами и поначалу ярко-алым цветом извергаемой с кашлем крови (в дальнейшем кровь обычно темнеет, приобретая ржавый оттенок).
Следует отметить в этой связи, что тенденция к увеличению содержания крови в мокроте может оказаться предвестником «большого» кровотечения из магистральных легочных сосудов в просвет бронхов и далее в ротоглотку, остановить которое уже гораздо сложнее, поэтому любое появление крови при кашле или отхаркивании однозначно является основанием для срочного обращения за помощью.
Как правило, легочное кровотечение возникает у лиц зрелого и пожилого возраста на фоне тяжелых пульмонологических или иных соматических заболеваний. Оценки летальности в различных источниках широко варьируют, поскольку исход зависит от множества факторов (своевременность и место оказания помощи, нозологический и возрастной состав статистической выборки, и т.д.). В любом случае, это – неотложное состояние, фатальное с вероятностью от 10 до 60-80 процентов.
2. Причины
В подавляющем большинстве случаев (более 60%) легочное кровотечение развивается при разрушении сосудистых стенок микобактерией Коха в деструктивной стадии туберкулеза. Однако это далеко не единственный из возможных сценариев развития подобной массивной геморрагии. Легочные кровотечения могут возникнуть при ряде других заболеваний, сопровождающихся деструкцией тканей, – в частности, при:
- острых гнойных воспалениях, абсцедирующих или флегмонозно-некротических (анаэробная гангрена);
- прорастании злокачественной опухоли;
- паразитозах;
- пневмокониозах;
- травмах, оскольчатых переломах ребер, инородных телах;
- разрыве аневризмы аорты и/или тромбоэмболии легочной артерии (ТЭЛА);
- кардиосклерозе, инфаркте миокарда и другой тяжелой патологии сердечнососудистой системы;
- гипофункции или несостоятельности системы коагуляции крови.
Небольшая доля случаев приходится на редко встречающиеся, но не менее опасные заболевания (синдромы Гудпасчера, Рандю-Ослера, Вегенера, диапедез, гемосидероз и т.п.).
К факторам риска относятся одномоментные физические или психоэмоциональные перегрузки, гипертоническая болезнь или симптоматическая артериальная гипертензия, острые расстройства кровообращения, тяжелые инфекции, торакально-хирургические вмешательства.
3. Симптомы и диагностика
Легочное кровотечение может появиться внезапно или развиться постепенно из кровохарканья, но в любом случае сопровождается землистой бледностью, холодным гипергидрозом, цианотичным оттенком кожи конечностей, резким снижением артериального давления, тахикардией, шумом в ушах, головокружением, слабостью, нередко тревожно-панической дезорганизацией психики, нарушениями зрения, судорогами, помрачением сознания с переходом в глубокий обморок, сопорозное состояние или агонию.
Летальный исход обычно наступает вследствие асфиксии и/или гиповолемического шока, вызванного быстрой массивной кровопотерей.
На диагностику и принятие экстренных жизнесохраняющих мер обычно остается очень мало времени, и в подобных случаях многое зависит от умения врача обратить внимание на цвет крови, характер легочных хрипов, особенности дыхания, шумов в сердце и т.д. Нередко необходима срочная консультация профильного специалиста (гастроэнтеролога, паразитолога, онколога и т.д.) или инструментальное исследование (ФЭГДС, МРТ, КТ, рентгенография, бронхоскопия). На лабораторный биохимический, гистологический, микробиологический анализ отправляются образцы биоматериала (мокрота, кровь, гной и т.п.).
4. Лечение
Очевидно, что стратегия и тактика оказания помощи определяется диагностированными (или наиболее вероятными, с учетом клинических данных) причинами кровотечения.
Перечислить или описать хотя бы основные варианты консервативного и/или хирургического лечения не представляется возможным. Однако во всех случаях первоочередной задачей является гемостаз (остановка кровотечения), стабилизация основных жизненных показателей (АД, ЧСС, ЧДД), устранение первопричины и/или купирование обострения основного заболевания, кровезамещение по показаниям, решительные меры по профилактике тяжелых осложнений, вероятность которых при данных обстоятельствах весьма высока.
Источник
НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ТУБЕРКУЛЕЗЕ ЛЕГКИХ
Во фтизиатрической практике приходится наблюдать дос таточно типичные для туберкулеза легких осложнения, при которых необходимы быстрая диагностика и неотложные или экстренные лечебные мероприятия. К ним относятся легоч ное кровотечение, спонтанный пневмоторакс, острое легоч ное сердце.
24.1. Легочное кровотечение
Под легочным кровотечением понимают излияние значи тельного количества крови в просвет бронхов. Жидкую или смешанную с мокротой кровь больной, как правило, откаш ливает.
В клинической практике различают легочное кровотечение
и кровохарканье. Отличие легочного кровотечения от крово харканья в основном количественное.
Кровохарканье — это наличие прожилок крови в мокроте или слюне, выделение отдельных плевков жидкой или частич но свернувшейся крови.
При легочном кровотечении кровь откашливается в значи тельном количестве, одномоментно, непрерывно или с пере рывами. В зависимости от количества выделенной крови раз личают кровотечения малые (до 100 мл), средние (до 500 мл) и большие, или профузные (свыше 500 мл). При этом следует иметь в виду, что больные и их окружающие склонны преуве личивать количество выделенной крови. Часть крови из дыха тельных путей может аспирироваться или заглатываться, по этому количественная оценка потери крови при легочном кровотечении всегда приблизительная.
Патогенез и патологическая анатомия. Причины и источни ки легочного кровотечения зависят от структуры легочных за болеваний и совершенствования методов лечения. Еще отно сительно недавно, 40—50 лет назад, большинство легочных кровотечений наблюдалось у больных с деструктивными фор мами туберкулеза, абсцессом, гангреной и распадающимся ра ком легкого. Источниками кровотечения были в основном со суды малого круга кровообращения — аррозированные ветви
легочной артерии. В настоящее время легочные кровотечения чаще происходят из сосудов большого круга кровообращения при хронических неспецифических заболеваниях легких, в первую очередь при хроническом бронхите.
Морфологической основой для кровотечения являются аневризматически расширенные и истонченные бронхиаль ные артерии, извитые и хрупкие анастомозы между бронхи альными и легочными артериями на разных уровнях, но в ос новном на уровне артериол и капилляров. Сосуды образуют зоны гиперваскуляризации с высоким давлением крови. Ар розия или разрыв таких хрупких сосудов в слизистой оболоч ке или подслизистом слое бронха вызывают легочное кровоте чение различной степени тяжести.
У больных туберкулезом легочное кровотечение чаще ос ложняет фиброзно-кавернозный туберкулез и инфильтративный туберкулез с деструкцией. Иногда кровотечение возника ет при цирротическом туберкулезе или посттуберкулезном пневмофиброзе.
Клиническая картина и диагностика. Легочное кровотече ние при туберкулезе следует отличать от кровотечения при многих других бронхолегочных заболеваниях: абсцессе, ган грене и инфаркте легкого, деструктивной пневмонии, бронхоэктазах, доброкачественных и злокачественных опухолях, кис тах, эндометриозе, грибковых и паразитарных болезнях лег ких, инородных телах, осложнениях после операций на лег ких. Кровотечение может быть также при закрытой травме легких и дыхательных путей, стенозе митрального клапана, ревматическом васкулите, геморрагическом диатезе, прорыве в бронх аневризмы аорты.
Легочное кровотечение наблюдается чаще у мужчин сред него и пожилого возраста. Оно начинается с кровохарканья, но может возникнуть внезапно, на фоне хорошего состояния. Предусмотреть возможность и время кровотечения, как пра вило, нельзя. Алая или темная кровь откашливается через рот в чистом виде или вместе с мокротой. Кровь может выделять ся и через нос. Обычно кровь бывает пенистой и не свертыва ется.
Профузное легочное кровотечение представляет большую опасность для жизни и может привести при туберкулезе к смерти. Причинами смерти являются асфиксия или такие дальнейшие осложнения кровотечения, как аспирационная пневмония, прогрессирование туберкулеза и легочно-сер- дечная недостаточность.
Каждый больной с легочным кровотечением должен быть экстренно госпитализирован, по возможности в специализи рованный стационар с наличием условий для бронхоскопии, контрастного рентгенологического исследования бронхиаль-
ных артерий и хирургического лечения заболеваний легких. Транспортировать больного следует в сидячем или полусидя чем положении. Поступающую в дыхательные пути кровь больной должен откашливать. Опасность кровопотери в таких случаях, как правило, значительно меньше опасности ас фиксии.
Всегда важно установить характер основного патологиче ского процесса и определить источник кровотечения. Такая диагностика нередко бывает весьма сложной даже при ис пользовании современных рентгенологических и эндоскопи ческих методов.
При выяснении анамнеза обращают внимание на болезни легких, сердца, крови. Получаемая от больного, его родствен ников или наблюдавших его врачей информация может иметь важное диагностическое значение. Так, при легочном крово течении в отличие от кровотечения из пищевода или желудка кровь всегда выделяется с кашлем. Алый цвет крови свиде тельствует о ее поступлении из бронхиальных артерий, а тем ный — из системы легочной артерии. Кровь из сосудов легко го имеет нейтральную или щелочную реакцию, а кровь из со судов пищеварительного тракта — обычно кислую. Иногда в мокроте, выделяемой больным с легочным кровотечением, могут быть обнаружены кислотоустойчивые бактерии, что сразу же вызывает обоснованное подозрение на туберкулез. Сами больные редко чувствуют, из какого легкого или из ка кой его области выделяется кровь. Субъективные ощущения больного очень часто не соответствуют действительности и оценивать их следует с осторожностью.
Бронхоскопию при легочном кровотечении еще 20—25 лет назад считали противопоказанной. В настоящее время благо даря совершенствованию анестезиологического обеспечения и техники исследования бронхоскопия стала важнейшим мето дом диагностики и лечения легочных кровотечений. Пока это единственный способ, который позволяет осмотреть дыха тельные пути и непосредственно увидеть источник кровотече ния либо точно определить бронх, из которого выделяется кровь.
Важным методом диагностики легочного кровотечения яв ляется рентгенологическое исследование. Рентгенография в двух проекциях необходима во всех случаях. Дальнейшая ди агностическая тактика индивидуальна. Она зависит от состоя ния больного, характера основного заболевания, продолжения или прекращения кровотечения и должна быть тесно связана с лечением.
Наиболее информативными методами рентгенологического исследования являются КТ и бронхиальная артериография. У больных с легочным кровотечением неясной этиологии оба этих метода и особенно бронхиальная атрериография часто
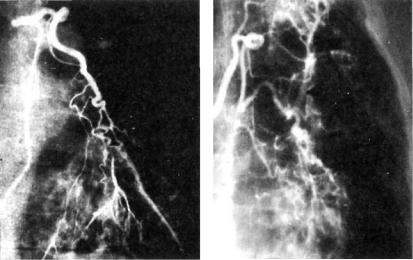
Рис. 24.1. Легочное кровотечение. Левое легкое. Катетер проведен в расширенную левую бронхиаль ную артерию. Ветви артерии де формированы, тромбированы. Выход контрастного раствора за пределы артериальных ветвей в легочную ткань. Бронхиальная артериограмма.
Рис. 24.2. Легочное кровотечение. Левое легкое. Катетер проведен в широкую левую бронхиальную артерию. Ее ветви расширены, деформированы, анастомозируют между собой и создают поле гиперваскуляризации с выходом контрастного раствора за преде лы сосудов. Бронхиальная арте риограмма.
позволяют выявить источник кровотечения. На снимках обна руживают его прямые или косвенные признаки. Прямым при знаком является выход контрастного вещества за пределы со судистой стенки при бронхиальной артериографии (рис. 24.1, 24.2). Косвенные признаки легочного кровотечения: расшире ние сети бронхиальных артерий (гиперваскуляризация) в от дельных участках легкого, аневризматические расширения со судов, тромбоз периферических ветвей бронхиальных арте рий, появление сети анастомозов между бронхиальными и ле гочными артериями (рис. 24.3).
Лечение. Консервативные, терапевтические мероприятия находят широкое применение при малых и средних легочных кровотечениях. Лечение состоит в назначении покоя, полуси дячем положении больного, снижении кровяного давления в системе бронхиальных артерий или легочной артерии, повы шении свертываемости крови. Снижение кровяного давления в бронхиальных артериях достигается капельным внутривен ным введением 0,05—0,1 % раствора арфонада в 5 % растворе
Источник
Осложнения туберкулеза: легочное кровотечение, спонтанный пневматоракс
Туберкулез – очень серьёзное заболевание, возникновение которого может привести к развитию целого ряда осложнений.
Кровохарканье и легочное кровотечение
Кровохарканье и легочное кровотечение наблюдаются в основном при деструктивных формах туберкулеза, бронхоэктазах, прикорневых очагах склероза. Особенно часто это осложнение отмечается у больных с циррозом легких.
Все кровохарканье и кровотечения делят на истинные и ложные (псевдокровохарканья). При истинных кровь выделяется непосредственно из легких, а при ложных — из носоглотки, десен, пищевода, желудка. Ложное кровохарканье возникают не во время кашля.
Источником кровохарканья (кровотечения) могут быть легочные и бронхиальные сосуды. Примерно 95% крови в легкие поступает системой легочной артерии, а 5% — бронхиальными артериями. Легочное кровотечение, как правило, возникает именно из бронхиальных сосудов.
По интенсивности выделения крови различают:
Кровохарканье — это откашливание крови отдельными плевками, сгустками или прожилок крови с мокротой. За сутки выделяется около 50 мл крови. Во время кровотечения больной откашливает одновременно 50-100 мл крови. Легочное профузное кровотечение возникает вследствие разрыва крупных сосудов и очень часто заканчивается смертью от удушья (асфиксии) вследствие заполнения бронхов и трахеи сгустками крови.
По количеству одновременно выделенной крови легочные кровотечения делятся на малые (до 100 мл), средние (от 100 до 300 мл), крупные (более 300 мл).
Патогенез. Кровохарканье и легочное кровотечение могут возникать двумя путями:
- нарушение проницаемости мелких сосудов и капилляров легких, обусловленное специфическими воспалительными изменениями в легких, воздействием токсических веществ на стенку сосудов;
- нарушение целостности сосудов, то есть происходит разрыв сосудов. Причиной этого является язва или механический разрыв стенки крупного сосуда, которая часто изменена по типу аневризматических или варикозных узлов.
Факторы, способствующие возникновению кровохарканье и легочного кровотечения:
— Повышение давления в сосудах малого круга кровообращения;
— Нарушение свертывания крови;
— Повышение фибринолитической активности крови;
— Повышение проницаемости стенок сосудов.
Основными признаками кровохарканья, легочного кровотечения являются:
- Кровь из легких выделяется при кашле;
- Кровь имеет ярко-красный цвет;
- Кровь пенистая.
Следует помнить, что кровь, прежде чем выделиться из легких наружу, должна пройти путь через бронхи, трахею, гортань и попасть в ротовой полости. Этот путь кровь может преодолеть только при наличии кашлевых толчков. Вот почему не существует легочного кровохарканья и кровотечения без кашля.
Локализацию источника кровохарканье или кровотечения устанавливают на основании анамнестических данных, аускультации, перкуссии и рентгенологического исследования. Как правило, кровотечение происходит из легкого, в котором обнаруживают деструктивные изменения. Больные часто сами определяют источник кровотечения. При пальпации кожа половины грудной клетки на стороне кровотечения теплее, может ощущаться перемещения кровяных сгустков. Важнейшее значение для определения источника кровотечения, кроме рентгенологического исследования, имеет бронхоскопия. Источником кровохарканье и легочного кровотечения является полости распада, каверны, очаги фиброза, цирротические изменения.
Дифференцировать кровохарканье и легочное кровотечение нужно от кровохарканья и кровотечения из пищевода, желудка, носоглотки. Кровотечение из носа характеризуется выделением темной крови без кашля, которая стекает по задней поверхности глотки. Кровотечение из расширенных вен пищевода начинается внезапно, имеет профузный характер. Кашель отсутствует. При этом у больных диагностируется цирроз печени. Кровь из желудка выделяется при рвоте, темного цвета, имеет вид «кофейной гущи» (за счет примесей содержимого желудка). Иногда, при свертывании крови в желудке, рвотные массы имеют темные сгустки. При кровотечении из язвы желудка наблюдается большое кровотечение с выделением неизмененной крови с рвотными массами. Кроме того, легочное кровотечение обычно меньше по сравнению с желудочным.
Лечение. Гемостатическое лечение должно быть направлено, прежде всего, на болезнь, которая вызвала кровохарканье и легочное кровотечение, то есть туберкулезом легких и на основные факторы возникновения легочного кровохарканья или кровотечения. Больному создают условия максимального физического и психического покоя. В постели больной должен находиться в положении полусидя, что улучшает откашливание мокроты и сгустков крови, накопленных в дыхательных путях. Возможны незначительные активные и пассивные движения во время медицинского обследования (аускультация, рентгенография с помощью передвижного аппарата). Если кровохарканье умеренное, то полный физический покой не обязателен.
У больных туберкулезом значительную роль имеет гипотензивная терапия, которая может способствовать даже большему гемостатическому эффекту, чем лечебное действие препаратов, регулирующих свертывающей системе крови. Гипотензивные средства можно разделить на препараты быстрого и замедленного действия. Назначение препаратов для снижения давления в сосудах легких зависит от объема кровопотери. Так, при кровохарканье и малой легочном кровотечении целесообразно использовать лекарственные средства замедленного действия, а при большой легочном кровотечении — быстрого действия до прекращения выделения крови.
1. Для ускоренного уменьшения давления в сосудах назначают:
• ганглиоблокаторы — пирилен (0,01 г 3 раза в день), темехин (0,001 г 2-3 раза ни день), бензогексоний (0,1 г 3-4 раза в сутки), пептамип (1-2 мл 5% раствора ) подкожно или внутривенно. Введение ганглиоблокаторов контролируют измерением артериального давления. На плечевой артерии оно не должно быть ниже 80 мм рт.ст. Также для гипотензивного эффекта применяют:
• спазмолитические средства — эуфиллин вводят внутримышечно (1 мл 24% раствора) или внутривенно (10 мл 2,4% раствора). В случае непереносимости эуфиллина вводят папаверина гидрохлорид (1-2 мл 2% раствора) внутривенно или подкожно (вызывает длительное расширение сосудов большого круга кровообращения) или гидрированный папаверин — но-шпу (2-4 мл 2% раствора) внутривенно или подкожно. При незначительном кровохарканьи назначают внутрь эуфиллин (0,1-0,2 г) и гидрированный папаверин — но-шпу (0,02-0,06 г) 2-3 раза в сутки;
• противокашлевые средства — кашель может провоцировать кровохарканье вследствие повышения давления в легочной артерии. Для прекращения или уменьшения кашля назначают бромгексин, атровента и т. д. С этой же целью назначают и атропина сульфат (1 мл 0,1% раствора) подкожно, потому что он подавляет кашлевой рефлекс, устраняет бронхоспазм и расширяет сосуды брюшной полости.
2. Для повышения свертываемости крови используют препараты в зависимости от показателей тромбоэластограммы и коагулограммы. При отсутствии этих исследований препаратами выбора являются дицинон, гемофобин, фибриноген или тромбин. Часто сочетают назначения гемофобин с фибриногеном или тромбоплазмином.
• дицинон (этамзилат натрия) — вводят 2-4 мл 12,5% раствора внутримышечно или внутривенно. Препарат участвует в формировании тромбопластина. Действие начинается через 5-15 минут при внутривенном введении и через 1-2 часа — при внутримышечном;
• фибриноген — вводят 250-500 мл внутривенно капельно. Ускоряет переход фибриногена в фибрин; начинает действовать через 30 минут. В стандартных флаконах содержится 2 г сухого фибриногена. Его растворяют в 500 мл изотонического раствора натрия хлорида или 1 г в 250 мл.
• гемофобин — назначают внутрь по 1 ст. ложке 3% раствора 3-4 раза в сутки. Также ускоряет переход фибриногена в фибрин; начинает действовать через 3-6 часов.
• тромбин — по 1-2 мг в 2 мл дистиллированной воды ингаляционным методом. Викасол целесообразно применять при нарушении протромбинообразовательной функции печени. Для остановки кровохарканья и легочного кровотечения внутримышечно вводят сульфокамфокаин (2 мл 10% раствора), который улучшает функцию дыхания и кровообращения.
3. Снижение фибринолитической активности крови. С этой целью проводят корекцию повышенной активности фибринолитических, протеазных ферментов крови, мокроты и и области воспалительного процесса в легких.
Для этого используется:
• е-аминокапроновая кислота (ингибитор фибринолиза) — вводят 5% 100 мл внутривенно капельно (действие начинается через 15-30 мин.), 5% -3-5 мл спрей (действует через 5-10 мин.);
• контрикал (трасилол), ингитрил (гордокс) (ингибитор протеолиза) — по 10 000 — 20 000 ЕД внутривенно капельно (начало дии через 30-45 мин.);
• амбен, гидрокортизон (ингибиторы гиалуронидазы) — 1% — 5 мл Амбене, 12,5-25 мы гидрокортизона вводят внутривенно струйно (препараты действуют через 10- 15 минут).
4. Уменьшение проницаемости стенки легочных сосудов достигают назначением наступление них средств:
• кальция глюконат — 10мл 10% раствора внутривенно или внутримышечно или внутрь. Кальция хлорид вводят только внутривенно (10 мл 10% раствора);
• аскорбиновая кислота — 1,0 г 3-5 раз в день.
Препараты для заместительной терапии: эритроцитарная масса 150-200 мл 2-3 раза в курс, альбумин 20% — 50 мл, 10% — 100 мл, полиглюкин (реополиглюкин, рондекс) — 400- 1200 мл, раствор бикарбоната натрия — 500- 1500 мл.
При рецидивах легочного кровотечения у больных деструктивными формами туберкулеза легких гемостатический эффект достигается внутривенным (капельно) введением лечебной смеси физиологического раствора (300-500 мл), хлорида кальция (10% -5 мл) и гидрокортизона 12,5-25 мг 1-2 раза в сутки.
Современные методы гемостатического лечения достаточно эффективны и позволяют добиться остановки кровохарканья или легочного кровотечения у 95% больных. Если гемостатическое лечение неэффективно, показано хирургическое лечение. Риск операции уменьшается в 10-15 раз, если ее проводить в период временного прекращения легочного кровотечения.
Особое внимание обращают на профилактику и лечение осложнений, возникающих во время легочного кровотечения. Первоочередной становится профилактика асфиксии вследствие закупорки дыхательных путей кровью. Положение больного должно быть полусидя, что способствует улучшению кровообращения и откашливанию крови. В тяжелых случаях отсасывают кровь из трахеи через катетер. Эффективным является проведение лечебно-диагностической бронхоскопии или интубации, дренирование бронхов и отсасывание сгустков крови. В случаях возникновения ателектаза назначают протеолитические ферменты в сочетании с противотуберкулезными препаратами.
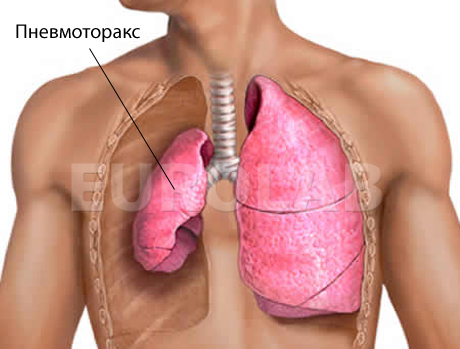
Спонтанный пневмоторакс
Спонтанный пневмоторакс (греч. воздух + панцирь, грудь) — патологическое состояние, характеризующееся поступлением воздуха в плевральной полости при отсутствии поражения грудной клетки.
Патогенез. По механизму возникновения выделяют спонтанный и травматический пневмоторакс. Спонтанный пневмоторакс возникает при нарушении целостности висцеральной плевры, а травматический — париетальной.
Спонтанный пневмоторакс, как правило, является осложнением различных заболеваний легких. Но он может развиваться и без наличия патологического процесса в легких. Такой спонтанный пневмоторакс называется идиопатическим. В этом случае причинами спонтанного пневмоторакса может быть закупорка мелкого бронха мокротой или местный бронхоспазм. Возникает клапанный механизм в бронхах, что сопровождается повышением давления в дистальных отделах дыхательных путей. Вследствие этого альвеолы на ограниченном участке перерастягиваются, стенки их и перегородки атрофируются, и образуется буллезная эмфизема, которая затем разрывается. Травматический пневмоторакс развивается вследствие проникающего повреждения грудной клетки.
Спонтанный пневмоторакс при туберкулезе легких чаще всего возникает:
а) в результате разрыва буллезной эмфиземы легкого (при фиброзно-очаговом, хроническом диссеминированном туберкулезе легких, пневмосклерозе) или кисты легкого;
б) редко — вследствие прорыва каверны в плевральную щель.
Выделяют следующие виды спонтанного пневмоторакса:
- Открытый — воздух поступает в полость плевры на вдохе и выходит при выдохе через отверстие в висцеральной плевре;
- Закрытый — воздух попадает в плевральную полость при вдохе, но назад не получается, потому что отверстие в висцеральной плевре закрывается;
- Клапанный на вдохе воздух постоянно входит в плевральную пустоту, а на выдохе дефект в висцеральной плевре закрывается, образуя клапан. Клиника спонтанного пневмоторакса в большинстве случаев зависит от размера свободной плевральной полости, вида пневмоторакса и скорости поступления воздуха. Если плевральная полость не облитерированна, ее заполняет воздуха (распространенный пневмоторакс), резко сжимает легкое и органы средостения. Если плевральная полость ограничена (ограниченный пневмоторакс), клинические признаки этого осложнения незначительны.
Больные жалуются на острую боль в пораженной половине грудной клетки, одышку, покашливание. Объективно — тахикардия, тимпанит и ослабленное дыхание на стороне спонтанного пневмоторакса. В случаях ограниченного спонтанного пневмоторакса клинические проявления незначительные, а в тяжелых случаях они настолько характерны, что диагноз можно поставить без рентгенологического исследования. Общее состояние при спонтанном пневмотораксе тяжелое, иногда даже потерей сознания. Больной занимает вынужденное положение — полусидя, становится беспокойным. Появляются симптомы острой недостаточности дыхания, дыхание учащается, становится поверхностным, возникает цианоз, потливость, тахикардия, а в дальнейшем — брадикардия. Смерть больного может наступить от болевого шока или коллапса.
Лечение. Больному придают полусидячее. Вводят омнопон или морфина гидрохлорид для уменьшения боли и угнетения кашлевого центра. Назначают также 2 мл 10% раствора сульфокамфокаина подкожно, оксигенотерапию. Если состояние больного остается тяжелым, проводят пункцию плевральной полости с последующей аспирацией газа к установке отрицательного давления. При аспирации общее состояние больного быстро улучшается, однако затем вновь может ухудшиться, если спонтанный пневмоторакс становится клапанным или открытым.
Если после неоднократной аспирации газа из плевральной полости общее состояние больного ухудшается, рекомендуется проколоть грудную клетку толстой иглой и зафиксировать ее липким пластырем к коже. При этом воздух, который попадает в плевральную полость через поврежденное легкое, будет выходить наружу. Давление в плевральной полости сравнится с атмосферным, вследствие чего легкое и органы средостения не подвергаются сжатию. К игле следует присоединить резиновую трубку, ее конец опустить в дезинфицирующий раствор. Это мероприятие является неотложным в случаях спонтанного пневмоторакса у больных с крайне тяжелым состоянием.
Адекватным методом является дренирование плевральной полости (наложение дренажа по Бюлау) и постоянное отсасывание воздуха. При спонтанном пневмотораксе общее состояние больного удается улучшить консервативными мерами. При неэффективности консервативного лечения ставят вопрос о торакотомии и ушивании поврежденного легкого или резекции легкого.
Источник