- Какие продукты повышают и понижают уровень мочевой кислоты
- Жизнь при хронической почечной недостаточности
- В чем особенности жизни при ХПН и что делать
- Избегать тяжелой физической нагрузки
- Ограничить белковые продукты
- Употреблять достаточно углеводов и жиров
- Соблюдать калорийность рациона
- Контролировать поступление микроэлементов и воды
- Контролировать артериальное давление
- Полезные советы для пациентов с ХПН
- Почечная недостаточность: симптомы, стадии, лечение
- Причины
- Симптомы почечной недостаточности
- Осложнения
- Диагностика
- Лечение почечной недостаточности
Какие продукты повышают и понижают уровень мочевой кислоты
Почему мочевая кислота превышает норму и употребление каких продуктов может этому способствовать?
Такое важное соединение, как мочевая кислота выполняет важную роль в жизнедеятельности организма: защищает сосуды, кровеносную и нервную системы,
способствует профилактике раковых и неврологических заболеваний.
Но, если мочевая кислота чрезмерно повышена в организме, возникают заболевания суставов различных видов (артрит, артроз и другие), нарушается обмен веществ (подагра).
Мочевая кислота в организме может повышаться в 3-4 раза из-за наследственной предрасположенности, повышения артериального давления, сильных физических
нагрузок на организм, при менопаузе у женщин, применении практик голодания, из-за погрешностей в питании и злоупотребления алкоголем.
Уровень кислоты можно контролировать посредством снижения или полного отказа от употребления вредных продуктов, а именно. Следует полностью отказаться от
красного мяса и бульона из него. Бульоны из рыбы и грибов, холодец, колбаса, язык, печень, сердце и другие субпродукты также запрещаются.
Содержат много пуринов: рыба, грибы, инжир, малина, арахис, дрожжи и сдобная выпечка, консервы, солености, шоколад.
Черному чаю, кофе и какао следует предпочесть полезные зеленый чай, отвары из трав, цикорий.
Алкоголь находится под запретом.
Какие же продукты разрешены к употреблению?
Ежедневное меню должно включать овощи и зелень. Почетное место среди них занимает сельдерей. Из него можно делать отвар или настаивать в холодной
воде несколько часов, предварительно прокрутив через мясорубку, добавлять в овощной бульон или второе блюдо, а также употреблять отдельно.
Полезны овощные супы, содержащие в своих составах белокочанную капусту, морковь, свеклу, картофель, тыкву, помидору, лук, чеснок, укроп, базилик, кинзу.
Разнообразят вегетарианский стол тушеные кабачок или баклажан. Из этих овощей можно приготовить много салатов. Частым гостем на столе может быть винегрет
с полезной квашеной капустой. Соленые огурцы в состав винегрета не включаются.
Бульоны разрешаются только молочные или овощные: борщ, овощной, картофельный.
При варке, мясо и рыба отдают большое количество пуринов воде, поэтому бульон следует безжалостно выливать, есть его нельзя.
При невозможности отказаться от мяса и рыбы, допускается включать в меню куриную грудку, треску или минтай в вареном или тушеном виде без бульона.
Хлеб предпочтителен без дрожжевой.
В целом, придерживаться следует молочно-овощной диеты. Молочные продукты растворяют соли мочевой кислоты и снижают их концентрацию в крови.
Для ежедневной трапезы подойдут не слишком жирные сорта кефира, молока, йогурта, творога, сметаны или сыра.
Масла разрешаются льняное, оливковое, подсолнечное.
Каши и макароны употребляются любые.
Улучшить вкус еды можно специями – лавровым листом, лимонной кислотой, ванилином или корицей.
На сладкое можно варенье, мармелад, зефир, халву, пастилу и мед.
Мочевая кислота из организма удаляется при помощи чистой воды. Ее необходимо выпивать не менее, чем полтора литра.
Полезны также отвары из трав, зеленый чай, минеральная щелочная вода.
Следует ограничить потребление соли до 6 г. (одна чайная ложка без горки) в день, так как она задерживает в организме жидкость.
Для придания вкуса еде в несоленое или блюдо с небольшим количеством соли можно добавлять лимонный сок, лимонную кислоту, черный перец.
Разгрузочный молочный или овощной день, организуемый хотя бы раз в неделю, будет являться плюсом к диете. Полное голодание категорически запрещается —
мочевая кислота в этом случае будет только накапливаться.
Следование низко пуриновой диете, позволит на долгое время забыть о суставных болях и приведет к улучшению качества жизни.
Источник
Жизнь при хронической почечной недостаточности
Как живут люди с хронической почечной недостаточностью? Если болезнь не на терминальной стадии, то пациенты проходят консервативное лечение. Стадию определяют по скорости клубочковой фильтрации (СКФ). При терминальной 5-й стадии она ниже 15 мл/мин/1,73м² — здесь уже требуется диализ или трансплантация почки. Хронической считают почечную недостаточность с 3-ей по 5-ю стадии — СКФ ниже 60 мл/мин/1,73м². На любой из них пациент должен вести особый образ жизни: соблюдать диету и ряд рекомендаций, назначаемых врачом.
В чем особенности жизни при ХПН и что делать
При хронической недостаточности почки перестают нормально выполнять свою функцию — выведение продуктов обмена с мочой. В результате они копятся в организме человека. В первую очередь это мочевина и креатинин. Именно по уровню последнего оценивают функцию почек. Высокий креатинин — это нарушение функции почек. Поэтому при ХПН важно регулярно сдавать анализы для проверки уровня этого продукта распада. Чтобы он не повышался, необходимо следовать ряду правил.
Избегать тяжелой физической нагрузки
Она повышает уровень креатинина. Это обусловлено тем, что данное вещество — конечный продукт креатин-фосфатной реакции в мышцах при их энергетическом обмене, работе и возникновении травм. Отсюда высокая физическая нагрузка — это высокий уровень креатинина, с которым и без того не работающие почки не могут справиться.
Ограничить белковые продукты
При хронической почечной недостаточности в диете ограничивают белок: при СФК ниже 50 мл/мин — до 30-40 г/сут., ниже 20 мл/мин — до 20-24 г/сут. Это необходимо, чтобы уменьшить нагрузку на почки. В то же время с началом диализа количество белка увеличивают до 1,1-1,5 г/кг/сут. Все потому, что в процессе диализа вымывается много важных компонентов, и белок на состояние почек влияет уже не так сильно.
Употреблять достаточно углеводов и жиров
Вместо белка в рационе должно быть достаточное количество углеводов и жиров. Основу рациона составляют сложные углеводы, которые не повышают глюкозу и медленно всасываются, и ненасыщенные жиры, полезные для сердца и сосудов.
Соблюдать калорийность рациона
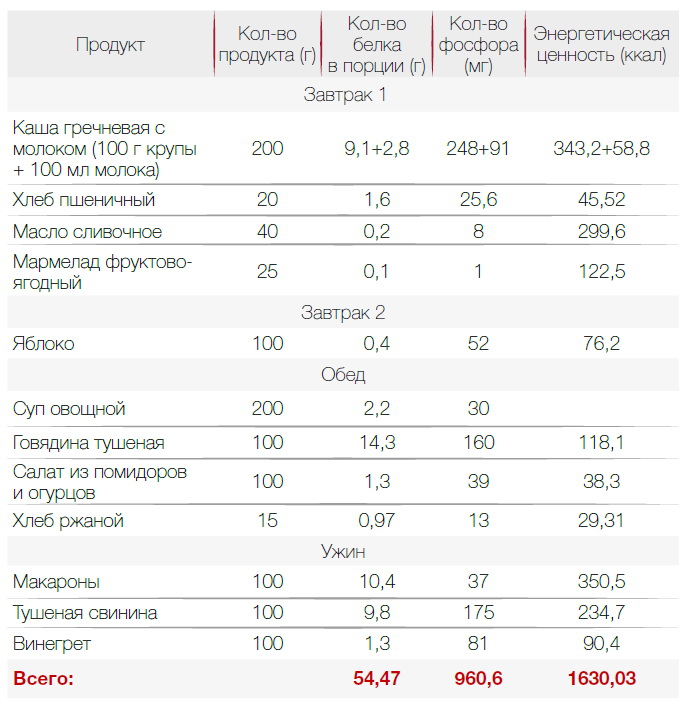
В диете при хронической почечной недостаточности важна калорийность. Она должна быть высокой — около 3000 ккал для восполнения всех витаминов и минералов. Диета назначается индивидуально, поэтому 3000 ккал — ориентировочное число. Пример меню с учетом требований приведен ниже.
Контролировать поступление микроэлементов и воды
Поскольку почки плохо работают, они не выводят калий, а от его избытка нарушается работа сердца. Поэтому количество калия, поступающего с пищей, нужно контролировать. Он содержится в картофеле и других овощах. Чтобы снизить количество калия, эти овощи перед приготовлением нужно порезать и замочить на 6-10 часов, причем как можно чаще воду менять.
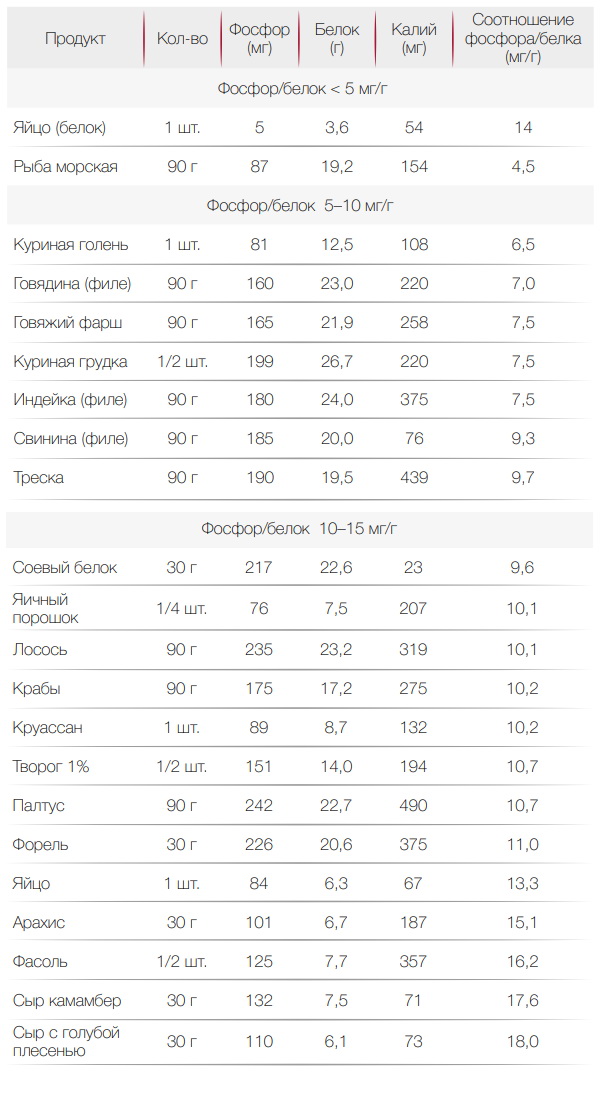
Еще необходимо ограничить поступление фосфора. При ХПН он может привести к поражению костей и сердца. Фосфор содержится в белковой пище. В растительной тоже есть, но из нее фосфор усваивается хуже. Также его количество снижается при термической обработке пищи. Выбирая продукты, стоит обращать внимание на те, что имеют низкий фосфорно-белковый индекс — ниже 20 мг/г. Примеры продуктов питания при почечной недостаточности с таким индексом приведены в таблице.
Другое важное правило питания при ХПН — следить за питьевым режимом. При выраженных отеках приходится уменьшить количество выпиваемой воды. В таком случае нужно ежедневно в одно время, после опорожнения мочевого пузыря и кишечника взвешиваться. Если вес резко увеличился — значит произошла задержка жидкости. При ограничениях количества воды можно рассасывать кусочек льда, а с сухостью во рту поможет справиться полоскание, жевательная резинка, леденцы или долька лимона.
Контролировать артериальное давление
Кровяное давление нужно контролировать, оно должны быть на уровне не выше 130/80, максимальные показатели — 140/90. Для этого на диете при ХПН количество соли в день ограничивается 2-3 г в сутки. При развитии выраженной гипертензии необходимо перейти на бессолевую диету.
Чтобы уменьшить количество соли в сутки, можно следовать таким советам:
- убрать солонку со стола;
- не солить пищу во время приготовления (солить готовую порцию);
- избегать продуктов, богатых натрием (так называемая скрытая соль, где ее вкус не ощущается, но она есть);
- внимательно читать этикетки к продуктам, обращая внимание на соли натрия;
- в кафе и ресторанах выбирать диетические блюда (в них меньше соли);
- вместо соли использовать приправы вроде корицы, куркумы, чеснока, лука, лаврового листа, кардамона.
Полезные советы для пациентов с ХПН
Образ жизни пациента с хронической почечной недостаточностью действительно полон ограничений, но это помогает долгое время поддерживать организм в нормальном состоянии. Специалисты рекомендуют вести дневник питания, внося в него все употребляемые продукты. Этот дневник в дальнейшем может быть полезен и для врача, который сможет скорректировать рацион, если состояние вдруг ухудшилось.
На кухне под рукой всегда стоит держать таблицы с содержанием в продуктах всех микро- и макроэлементов и их энергетической ценности. Для более точных расчетов рациона нужно иметь кухонные весы. Все это поможет предотвратить повышение креатинина и ухудшение работы почек.
Всегда нужно учитывать, что приведенные советы носят общий характер. Для получения точных рекомендаций необходимо обратиться к врачу. В Государственном центре урологии вы можете получить помощь по полису ОМС. Диагностика и лечение будут для вас бесплатными. Просто запишитесь на прием в онлайн-форме или по контактному номеру клиники.
Акопян Гагик Нерсесович — врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Источник
Почечная недостаточность: симптомы, стадии, лечение
Почечная недостаточность – острое или хроническое заболевание, при котором нарушаются фильтрационная, выделительная и другие функции почек с развитием многочисленных сбоев в работе всего организма. При этом происходит отравление собственными токсичными продуктами обмена веществ, попавшими в кровь – уремия. Патология, особенно при стремительном развитии, может угрожать жизни больного и требует скорейшего лечения.
Распространенность хронической болезни почек во всем мире в среднем составляет 13,4%. В России почечная недостаточность встречается у 36% лиц старше 60 лет и у 16% граждан трудоспособного возраста.
Причины
Хроническая форма заболевания чаще всего развивается как осложнение других патологий. Ранее основной причиной почечной недостаточности считался гломерулонефрит. В настоящее же время ведущее место занимают гипертоническая болезнь и сахарный диабет, приводящие к поражению мелких сосудов, питающих почки, и стойкому нарушению кровообращения в них.
Острая почечная недостаточность (ОПН) более чем в половине случаев связана с травмой или перенесенными операциями на органах малого таза. Развивается она также при неправильном приеме лекарственных препаратов, нарушении работы сердца, кровотечениях и шоке, генерализованной аллергической реакции, обезвоживании, циррозе, отравлении, аутоиммунных и инфекционных болезнях, онкологии, переливании несовместимой крови.
Предрасполагают к нарушению работы почек следующие факторы:
- плохая экология;
- особенности питания;
- мужской пол;
- возраст старше 60 лет;
- избыточный вес;
- вредные привычки – табакокурение, злоупотребление алкоголем;
- генетическая предрасположенность;
- прием некоторых медикаментов;
- инфекционные и паразитарные поражения;
- хронические заболевания сердечно-сосудистой (в том числе – повышенное артериальное давление), мочевыделительной и эндокринной систем;
- нарушение жирового обмена, дислипидемия, гиперхолестеринемия, метаболический синдром.
Симптомы почечной недостаточности
Почки не только очищают кровь от токсинов и выводят их из организма, но также регулируют водно-солевой баланс, контролируют уровень артериального давления, тонус сосудов, концентрацию гемоглобина, помогают в сохранении здоровья опорно-двигательного аппарата и сердца. Учитывая такое многообразие функций органа, почечная недостаточность проявляется многочисленными симптомами, выраженность которых зависит от стадии и формы заболевания.
При остром повреждении почек на начальной стадии имеются лишь проявления основного заболевания. Далее следует самая тяжелая, олигурическая стадия, продолжительностью до 3-х недель, со снижением суточного объема мочи менее 500 мл. Первым признаком болезни становится резкое уменьшение или прекращение мочеиспускания.
Состояние часто обратимо (если обратимо основное заболевание или состояние, приведшее к ОПН) и при правильном лечении переходит в полиурическую стадию почечной недостаточности с восстановлением объема мочи. При этом самочувствие пациента нормализуется, но может развиваться обезвоживание организма и присоединиться инфекция. Стадия полного восстановления продолжается от шести месяцев до года. При выраженных нарушениях состояние переходит в хроническую форму.
Хроническая почечная недостаточность (ХПН) развивается медленно, в течение нескольких месяцев и даже лет, и приводит к стойким изменениям в органе. На начальном этапе специфических симптомов обычно не бывает, но иногда человек может заметить снижение объема выделяемой мочи. Либо единственным проявлением патологии может быть никтурия – частое ночное мочеиспускание.
По мере прогрессирования заболевания и присоединения уремии появляются и другие симптомы:
- апатия, общая слабость;
- жажда;
- неприятный вкус во рту;
- расстройство сна;
- ухудшение памяти;
- тошнота.
При отсутствии эффективного лечения присоединяются неврологические расстройства – непроизвольные подергивания мышц, снижение скорости реакций, а также обильная рвота, диарея, одышка, раздражение кожи и слизистых оболочек.
Осложнения
Болезнь осложняется появлением артериальной гипертензии, анемии, перикардита, аритмии и сердечной недостаточности, остеопороза, подагры, энцефалопатии, язвенной болезни желудка и двенадцатиперстной кишки, атеросклероза сосудов с развитием инфаркта и инсульта, синдрома беспокойных ног.
У детей почечная недостаточность приводит к задержке роста костной ткани.
Развитие почечной недостаточности у женщин во время беременности сопряжено с невынашиванием плода или формированием у него врожденных пороков.
Без лечения ХПН может закончиться смертью пациента от сердечно-сосудистых осложнений или уремической комы.
Диагностика
При первичном обследовании врач собирает анамнез заболевания, уточняя жалобы и давность симптомов. Далее проводятся осмотр кожных покровов, пальпация и поколачивание пальцами поясничной области.
Диагноз почечной недостаточности выставляется на основании следующих лабораторных и инструментальных исследований:
- Общий анализ мочи. Метод позволяет установить причину заболевания. Примесь крови, наличие эритроцитов в биоматериале свидетельствуют о мочекаменной болезни, гломерулонефрите, инфекции, новообразовании или травме. Лейкоциты указывают на инфекционный либо аутоиммунный процесс. Также может снижаться плотность мочи, присутствовать белок и восковидные цилиндры в ней.
- Клинический анализ крови. Повышение лейкоцитов и СОЭ говорит об инфекционном процессе, а уменьшение количества эритроцитов и гемоглобина в крови свидетельствует о сопутствующей почечной недостаточности анемии.
- Биохимический анализ крови. Увеличение в сывороточной крови мочевины и креатинина служит основным признаком почечной недостаточности. Эти вещества образуются в процессе распада белков и могут выводиться из организма исключительно с мочой. Прогрессирующий рост концентрации креатинина является главным диагностическим критерием тяжести заболевания. Сахарный диабет – одна из наиболее частых причин ХПН, однако и без эндокринных заболеваний при дисфункции почек есть склонность к умеренному повышению глюкозы в крови. Значительное увеличение уровня калия сопровождает выраженное нарушение функции почек, а высокая концентрация мочевой кислоты характерна для подагры и может привести к развитию мочекаменной болезни. Также в анализах крови при почечной недостаточности часто снижены альбумин, кальций, повышены триглицериды, щелочная фосфатаза, фосфор и холестерин.
- Биопсия почек. В сложных диагностических случаях может осуществляться забор небольшой части почечной ткани, которая подвергается последующему осмотру через микроскоп. Метод позволяет обнаружить характерные гистологические признаки ХПН – замещение клубочков почек рубцовой тканью.
- Ультразвуковое исследование органов малого таза. Важное место в диагностике почечной недостаточности занимает УЗИ почек. При ХПН отмечается их уменьшение (сморщивание) вместе с истончением наружного слоя. Также метод применяется для обнаружения новообразований, камней или кист.
- Компьютерная и магнитно-резонансная томография брюшной полости. Более точный способ визуализации опухолей, кист и конкрементов размером даже менее 5 мм.
Лечение почечной недостаточности
Обязательно проводятся диагностика и лечение патологии, послужившей причиной почечной недостаточности, а также устранение факторов риска.
Важную роль в терапии заболевания играют общие мероприятия, направленные на сохранение функции пораженного органа:
- Ограничение потребления жидкости.
- Отказ от приема ряда медикаментов.
- Коррекция питания. Диета при почечной недостаточности предполагает ограничение продуктов и напитков с повышенным содержанием натрия, фосфора, калия. Это поваренная соль, молочные продукты, печень, бобовые, орехи. Количество потребляемого белка также строго дозируется.
Консервативное лечение почечной недостаточности назначается врачом по результатам анализов. Для восстановления водно-солевого баланса внутривенно через капельницу вводятся специальные растворы. При задержке жидкости могут применяться мочегонные препараты. Также проводится терапия средствами, улучшающими кровообращение в органах малого таза, препаратами эритропоэтина, витамином D.
При выраженном или длительном нарушении фильтрационной функции почек пациенту показано аппаратное очищение крови – гемодиализ. Процедура проводится регулярно и позволяет убрать из организма токсичные вещества. Альтернативой выступает перитонеальный диализ, при котором в брюшную полость вводится с последующим удалением специальный раствор, забирающий на себя вредные вещества.
В случае тяжелого течения хронической почечной недостаточности выполняется операция по трансплантации почки. После пересадки проводится курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжения донорской ткани.
Источник