- Жизнь при хронической почечной недостаточности
- В чем особенности жизни при ХПН и что делать
- Избегать тяжелой физической нагрузки
- Ограничить белковые продукты
- Употреблять достаточно углеводов и жиров
- Соблюдать калорийность рациона
- Контролировать поступление микроэлементов и воды
- Контролировать артериальное давление
- Полезные советы для пациентов с ХПН
- Диетотерапия при ХПН
- Какие еще опасности, сопряженные с питанием, подстерегают больных ХПН?
- Обязательно ли в этом случае ограничение соли?
- Необходимо ли что-то добавлять в еду?
- Какой выход возможен из этой ситуации?
- О важности кислотно-щелочного баланса
- Значение диеты
Жизнь при хронической почечной недостаточности
Как живут люди с хронической почечной недостаточностью? Если болезнь не на терминальной стадии, то пациенты проходят консервативное лечение. Стадию определяют по скорости клубочковой фильтрации (СКФ). При терминальной 5-й стадии она ниже 15 мл/мин/1,73м² — здесь уже требуется диализ или трансплантация почки. Хронической считают почечную недостаточность с 3-ей по 5-ю стадии — СКФ ниже 60 мл/мин/1,73м². На любой из них пациент должен вести особый образ жизни: соблюдать диету и ряд рекомендаций, назначаемых врачом.
В чем особенности жизни при ХПН и что делать
При хронической недостаточности почки перестают нормально выполнять свою функцию — выведение продуктов обмена с мочой. В результате они копятся в организме человека. В первую очередь это мочевина и креатинин. Именно по уровню последнего оценивают функцию почек. Высокий креатинин — это нарушение функции почек. Поэтому при ХПН важно регулярно сдавать анализы для проверки уровня этого продукта распада. Чтобы он не повышался, необходимо следовать ряду правил.
Избегать тяжелой физической нагрузки
Она повышает уровень креатинина. Это обусловлено тем, что данное вещество — конечный продукт креатин-фосфатной реакции в мышцах при их энергетическом обмене, работе и возникновении травм. Отсюда высокая физическая нагрузка — это высокий уровень креатинина, с которым и без того не работающие почки не могут справиться.
Ограничить белковые продукты
При хронической почечной недостаточности в диете ограничивают белок: при СФК ниже 50 мл/мин — до 30-40 г/сут., ниже 20 мл/мин — до 20-24 г/сут. Это необходимо, чтобы уменьшить нагрузку на почки. В то же время с началом диализа количество белка увеличивают до 1,1-1,5 г/кг/сут. Все потому, что в процессе диализа вымывается много важных компонентов, и белок на состояние почек влияет уже не так сильно.
Употреблять достаточно углеводов и жиров
Вместо белка в рационе должно быть достаточное количество углеводов и жиров. Основу рациона составляют сложные углеводы, которые не повышают глюкозу и медленно всасываются, и ненасыщенные жиры, полезные для сердца и сосудов.
Соблюдать калорийность рациона
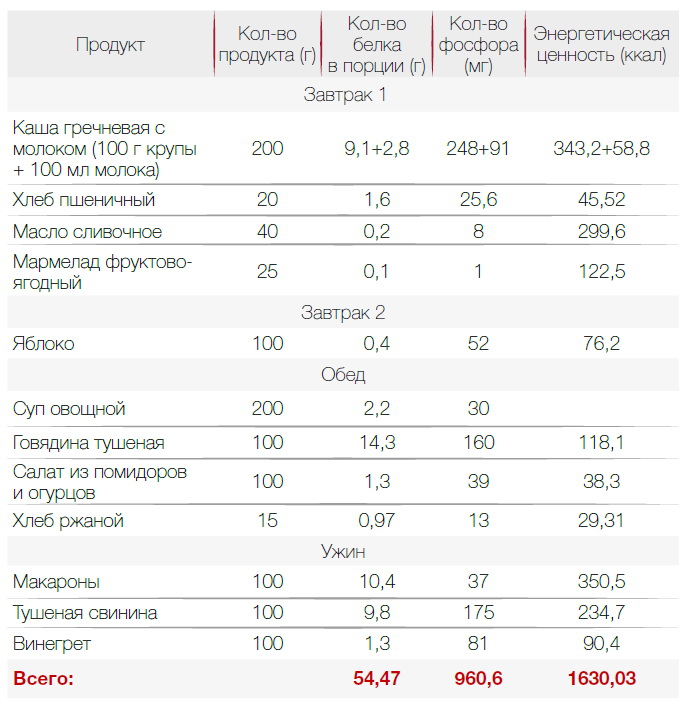
В диете при хронической почечной недостаточности важна калорийность. Она должна быть высокой — около 3000 ккал для восполнения всех витаминов и минералов. Диета назначается индивидуально, поэтому 3000 ккал — ориентировочное число. Пример меню с учетом требований приведен ниже.
Контролировать поступление микроэлементов и воды
Поскольку почки плохо работают, они не выводят калий, а от его избытка нарушается работа сердца. Поэтому количество калия, поступающего с пищей, нужно контролировать. Он содержится в картофеле и других овощах. Чтобы снизить количество калия, эти овощи перед приготовлением нужно порезать и замочить на 6-10 часов, причем как можно чаще воду менять.
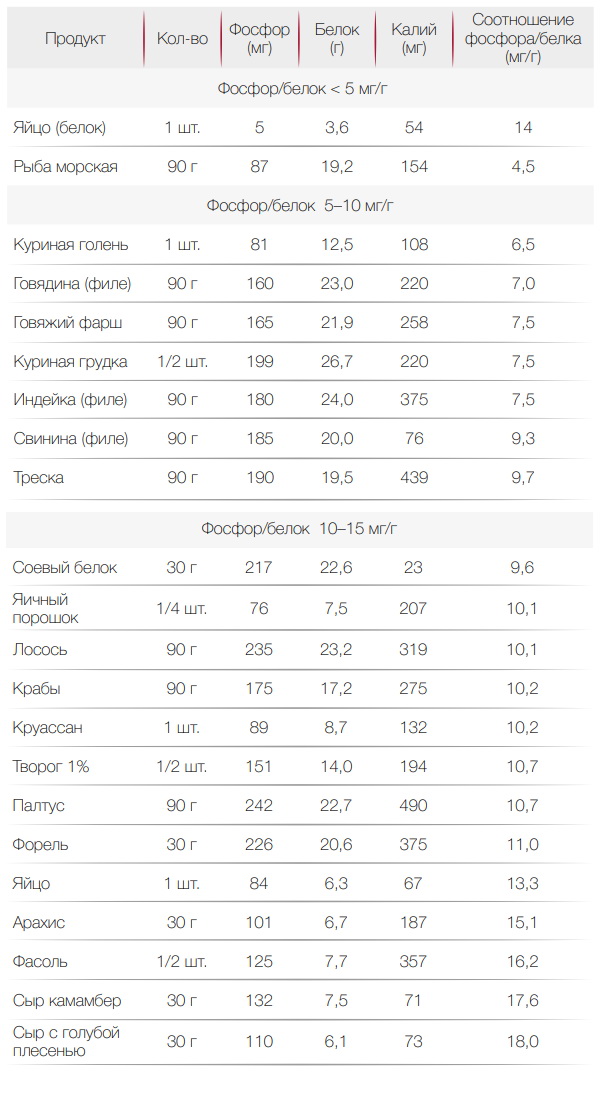
Еще необходимо ограничить поступление фосфора. При ХПН он может привести к поражению костей и сердца. Фосфор содержится в белковой пище. В растительной тоже есть, но из нее фосфор усваивается хуже. Также его количество снижается при термической обработке пищи. Выбирая продукты, стоит обращать внимание на те, что имеют низкий фосфорно-белковый индекс — ниже 20 мг/г. Примеры продуктов питания при почечной недостаточности с таким индексом приведены в таблице.
Другое важное правило питания при ХПН — следить за питьевым режимом. При выраженных отеках приходится уменьшить количество выпиваемой воды. В таком случае нужно ежедневно в одно время, после опорожнения мочевого пузыря и кишечника взвешиваться. Если вес резко увеличился — значит произошла задержка жидкости. При ограничениях количества воды можно рассасывать кусочек льда, а с сухостью во рту поможет справиться полоскание, жевательная резинка, леденцы или долька лимона.
Контролировать артериальное давление
Кровяное давление нужно контролировать, оно должны быть на уровне не выше 130/80, максимальные показатели — 140/90. Для этого на диете при ХПН количество соли в день ограничивается 2-3 г в сутки. При развитии выраженной гипертензии необходимо перейти на бессолевую диету.
Чтобы уменьшить количество соли в сутки, можно следовать таким советам:
- убрать солонку со стола;
- не солить пищу во время приготовления (солить готовую порцию);
- избегать продуктов, богатых натрием (так называемая скрытая соль, где ее вкус не ощущается, но она есть);
- внимательно читать этикетки к продуктам, обращая внимание на соли натрия;
- в кафе и ресторанах выбирать диетические блюда (в них меньше соли);
- вместо соли использовать приправы вроде корицы, куркумы, чеснока, лука, лаврового листа, кардамона.
Полезные советы для пациентов с ХПН
Образ жизни пациента с хронической почечной недостаточностью действительно полон ограничений, но это помогает долгое время поддерживать организм в нормальном состоянии. Специалисты рекомендуют вести дневник питания, внося в него все употребляемые продукты. Этот дневник в дальнейшем может быть полезен и для врача, который сможет скорректировать рацион, если состояние вдруг ухудшилось.
На кухне под рукой всегда стоит держать таблицы с содержанием в продуктах всех микро- и макроэлементов и их энергетической ценности. Для более точных расчетов рациона нужно иметь кухонные весы. Все это поможет предотвратить повышение креатинина и ухудшение работы почек.
Всегда нужно учитывать, что приведенные советы носят общий характер. Для получения точных рекомендаций необходимо обратиться к врачу. В Государственном центре урологии вы можете получить помощь по полису ОМС. Диагностика и лечение будут для вас бесплатными. Просто запишитесь на прием в онлайн-форме или по контактному номеру клиники.
Акопян Гагик Нерсесович — врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Источник
Диетотерапия при ХПН
Для людей, страдающих ХПН, питание — не просто обычный физиологический процесс. Это чрезвычайно важный, а зачастую, основной компонент лечения. Ключевой принцип диеты в случае почечной недостаточности, которую пока не лечат диализом, – снижение содержания белка и повышение калорийности блюд.
Сокращение белковой нагрузки тормозит один из основных механизмов прогрессирования недостаточности – гиперфильтрацию, при которой еще сохранная (не склерозированная) часть ткани почек вынуждена работать более интенсивно. Вместе с тем, при ограничении приема протеина с пищей происходит снижение уровня мочевины в крови, практически параллельно сокращается и степень интоксикации (другими словами, отравления организма, вызванного продуктами распада). Поэтому длительное соблюдение соответствующей диеты обеспечивает двойной эффект:
- Отдаляет перспективу диализного лечения.
- Позволяет улучшить самочувствие пациентов с ХПН.
Стоит отметить, что при недостатке калорий начинают «сгорать» не только собственные жиры, но и белки. Соответственно, растет уровень мочевины. Поэтому польза диеты с пониженным содержанием белка сводится к нулю. Соответственно, пациент должен получать с пищей от 3500 до 4500 ккал в сутки (в зависимости от нагрузок) причем, употребляя не больше 25-30 г белка. Оценка достаточности питательности проводится по динамике веса – его снижение свидетельствует о недостаточном количестве калорий.
Разработаны специальные таблицы и даже онлайн калькуляторы, позволяющие вычислить содержание в пище разнообразных веществ. Принимать пищу нужно не реже, чем 5 раз в сутки, малыми порциями. В случае отказа от пищи по причине тошноты и отсутствия аппетита образуется замкнутый круг: чем меньше пациент ест, тем выше у него уровень мочевины, соответственно — больше интоксикация и хуже аппетит. А значит, тем меньше он ест. Круг замкнулся. В таких ситуациях проблема решается за счет капельных вливаний и других методов лечения, которые можно назвать специальными.
Какие еще опасности, сопряженные с питанием, подстерегают больных ХПН?
Они существуют и связаны с тем, что, в случае прогрессирования недостаточности, в крови больных повышается уровень калия. Отвечает за это непростой механизм, который протекает в почечных канальцах: калий перестает выводиться из крови в нужном объеме почками. Это, естественно, вызывает его скопление в крови. Как следствие — серьезные, иногда очень опасные для жизни нарушения в работе сердца. По этой причине каждый человек, болеющий ХПН, при повышении калия в крови просто обязан соблюдать диету с резким ограничением этого компонента в пище. Нормальным считается уровень калия 3,5-5,5 ммоль/л. Его определение возможно в результате анализа крови, которая берется из вены.
Наиболее высоким содержание калия славятся сухофрукты. После них в рейтинге идут картофель и щавель, а также бананы. Далее следуют морская рыба, фрукты и овощи, мясо. Чрезвычайно мало калия в сахаре, крупах, молочных продуктах. Если человек болен хронической почечной недостаточностью и имеется тенденция к повышению уровня калия, то продукты, перечисленные выше, лучше вовсе исключить из рациона. Употребление иных фруктов и овощей необходимо ограничить до 200 г в сутки. Что касается мяса и рыбы, то эти продукты в случае соблюдения малобелковой диеты ограничиваются сами по себе. Набор калорий без картофеля возможен за счет сметаны, мармелада, пастилы и круп.
Обязательно ли в этом случае ограничение соли?
Солить пищу нет надобности, и не только в случае ХПН, но также и при артериальной гипертонии (вне зависимости от происхождения). И в этом ограничении нет абсолютно ничего невозможного или страшного, потому как натрий, который входит в состав соли, присутствует почти во всех продуктах. Отказавшись от соли, вы в любом случае получите необходимое для нормального функционирования организма количество натрия. К чрезвычайно соленым продуктам традиционно относят сыр, мясные и колбасные изделия, консервы из рыбы и овощей. Все они сильно подсаливаются в процессе изготовления. Поэтому употреблять их в пищу однозначно не стоит.
Необходимо ли что-то добавлять в еду?
Почка является органом, основная функция которого – регулирование в организме баланса нескольких веществ. Среди них:
Поддержание нормального уровня этих веществ в крови и тканях крайне важно. Причина следующая: клеткам человеческого организма для нормального функционирования нужно сохранение перманентного химического состава собственной внутренней среды. Это своеобразный раствор, который, в соответствии с одной из самых распространенных теорий, схож по химическим свойствам с той средой, в которой была зарождена жизнь на нашей планете. Другими словами, наши клетки хранят в себе каплю самого древнего биохимического материала с давно устоявшимися характеристиками. И если привычные, сформировавшиеся на протяжении тысячелетий, параметры содержания жизненно необходимых веществ меняются, клетки прекращают выполнять положенную им работу, а в некоторых случаях просто отмирают. Результат плачевен – нарушение функций головного мозга, работы сердца, скелетных мышц и пр. Во избежание этого уровень доставляемых к клеткам растворенных в крови веществ должен быть стабильным, а клетки должны поддерживать свою внутреннюю среду без учета изменяющихся внешних условий, ведь регулирование состава крови происходит постоянно, в том числе и почками. Если по причине болезни их работа нарушается, то и гомеостаз (постоянство состава внутренней среды) нарушается. Это относится не только к натрию и калию.
Теперь стоит уделить немного внимания обмену таких веществ, как кальций, фосфор и ионы водорода. Это важнейшие вещества, от них зависит состояние костной системы, сердечной и других мышц человека, а также центральной нервной системы и системы свертывания крови. В случае ХПН нарушается выведение фосфора вместе с мочой. Именно поэтому уровень его в крови повышается. Как следствие – снижение уровня кальция в крови. Повышенное содержание фосфора является причиной кожного зуда, негативно влияет на сердечно-сосудистую систему. Недостаточное количество кальция в крови вызывает нарушение работы мышц и деятельности кровеносной системы. В результате появляется слабость, возникают судороги, кровоточивость. В случае недостатка кальция в крови он начинает вымываться из костной ткани, а кости становятся ломкими, хрупкими, плохо срастаются, возникают боли. Помимо этого, при ХПН происходит нарушение обмена витамина D в почках. Результат – развитие его дефицита и возникновение состояния, которое схоже с рахитом у маленьких детей. По этой причине стоит позаботиться о поступлении достаточного количества кальция в организм. Больше всего этого вещества содержится в молочных продуктах, яйцах, сухофруктах, крупах, некоторых овощах. Обратите внимание на то, что потребление фосфора с пищей следует ограничить. Самые богатые фосфором продукты – это молоко, яичный желток, говядина, творог, пшеничный хлеб, сухофрукты, грецкие орехи, крупы. При соблюдении малобелковой диеты с невысоким содержанием калия вы ограничиваете прием мяса, творога, яиц, хлеба, орехов и не едите сухофрукты. Соответственно, вы автоматически придерживаетесь и низкофосфатной диеты. По этой причине крупы можно употреблять в любых количествах. С другой стороны, невозможно не заметить, что в продуктах, богатых кальцием, много либо фосфора, либо белка, либо калия или присутствуют сразу все вещества, перечисленные ранее.
Какой выход возможен из этой ситуации?
Все очень просто – кальций следует принимать отдельно, в виде таблеток или порошка. Оптимально для этой цели подходит карбонат кальция. Он прекрасно усваивается и обладает отличной способностью связывать фосфор в кишечнике, ограничивая его поступление в кровь. Для расчета суточной дозы карбоната кальция необходимо прибегнуть к помощи нефролога, а купить препарат можно практически в любой аптеке. Часто для лучшего усвоения к таким препаратам добавляется витамин D. Естественно, все это делается по рекомендации врача и под постоянным контролем (анализы нужно сдавать не реже одного раза в три месяца). Помимо этого следует помнить, что при некоторых заболеваниях (например, мочекаменная болезнь) данные рекомендации неактуальны, а диету необходимо оговаривать с профильным специалистом.
О важности кислотно-щелочного баланса
Еще одним немаловажным процессом является поддержание кислотно-щелочного баланса, который характеризуется показателем «рH». Этот параметр отражает содержание ионов водорода, и, как следствие, — кислотности среды или раствора. В нормальном состоянии кровь имеет слабо-щелочную реакцию (норма — рH 7,35). Если значение рH меньше 7,35, то в крови есть избыток кислот, если больше – превышен уровень щелочей. При ХПН, а также при целом ряде иных состояний, почки теряют способность выделять с мочой ионы водорода. Другими словами, избыточная кислота из организма не выводится, соответственно, кровь становится слишком кислой, рH сокращается до 7,2 и ниже. Для компенсации этих изменений включаются легкие, которые задерживают в организме углекислый газ (щелочной по своим свойствам). В итоге дыхание становится более резким и происходят разнообразные вторичные нарушения обмена.
Эта проблема частично решается посредством диеты, предполагающей употребление щелочных продуктов. Одним изних считается щелочная минеральная вода, к примеру, «Боржоми». Но здесь кроется опасность: в ней щелочь содержится в виде гидрокарбоната (бикарбоната) натрия. А это вещество способствует повышению артериального давления, особенно при почечной недостаточности. Поэтому «Боржоми» пьют по 1-2 стакана в день с 1-2 чайными ложками питьевой воды, если иное не предписано врачом.
Значение диеты
Грамотно подобранная диета с необходимым количеством добавок дает возможность улучшить самочувствие и отодвинуть, а во многих случаях и предупредить, развитие целого ряда чрезвычайно опасных осложнений ХПН. По этой причине ей уделяется огромное внимание. Составляя собственное меню, пользуйтесь таблицами или калькуляторами, которые позволяют определить состав разнообразных продуктов и обязательно обсуждайте диету со специалистом.
Источник