- Удаление келоидных рубцов
- Келоидный рубец. Причины возникновения
- Диагностика и лечение келоидных рубцов
- Стоимость консультации при лечении келоидных рубцов?
- Где пройти лечение келоидных рубцов в Москве?
- Мойсов Адонис Александрович
- Рубцы — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы рубцов
- Патогенез рубцов
- Классификация и стадии развития рубцов
- Осложнения рубцов
- Диагностика рубцов
- Лечение рубцов
- Прогноз. Профилактика
Удаление келоидных рубцов
Келоидный рубец. Причины возникновения
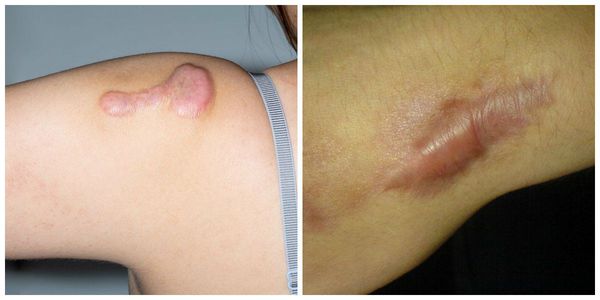
Келоидный рубец представляет собой патологическое разрастание соединительной ткани кожи, возникающее после травмы, ожога, воспалительного процесса кожного покрова. Разрастание грубой соединительной ткани и зуд келоидного рубца являются основными симптомами заболевания. Неконтролируемый рост рубцовой ткани наблюдается через 2-4 месяца после травмы, но может происходить и через год и более после заживления раны. Рассасывание келоидных рубцов не бывает спонтанным.
На сегодняшний день причины возникновения келоидов точно не установлены. Известно, что формирование рубца может происходить не только на месте обширных повреждений, но и локально, например, после удаления родинки. Подобные рубцы являются результатом нарушения процесса нормальной регенерации кожи.
Обычно появление келоида происходит в следующих случаях:
Келоидные рубцы имеют свойства распространяться на здоровые ткани. Покрывающая келоид кожа атрофически истончена. Она не содержит потовых и сальных желез, волосяных фолликулов и пигментных клеток.
Диагностика и лечение келоидных рубцов
Несмотря на то, что патологические рубцы трудно поддаются терапии, современная медицина предлагает несколько способов лечения данного заболевания: хирургическое иссечение, криотерапия, медикаментозная терапия, физиотерапия,лазерная шлифовка, инъекции кортикостероидов.
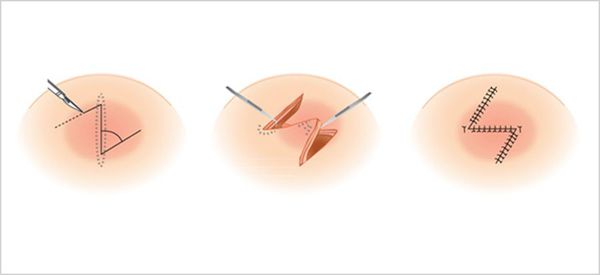
Хирургическое иссечение – один из самых старых методов избавления пациента от грубого рубца. Суть манипуляции заключается в иссечении келоидного рубца в пределах здоровых тканей, с последующим ушиванием раны косметические швом. На месте рубца остаётся небольшой, малозаметный рубец. Комплекс последующих лечебных мероприятий: пленкообразующие препараты, локальные инъекции гормональных препаратов позволяют значительно снизить риск рецидива.
Криотерапия – это воздействие на ткани келоидного рубца низкими температурами. В качестве хладагента используется жидкий азот, который замораживает ткани келоида, нарушая их структуру. Это ведёт к гибели клеток рубцового образования. Процедура практически безболезненна для пациента и не требует местной анестезии. Если келоид небольшой достаточно одного посещения клиники. Для эффективной борьбы с рубцом среднего или крупного размера требуется 2-3 сеанса. Рекомендуется совмещать подобную терапию с инъекциями гормональных препаратов.
Стоимость консультации при лечении келоидных рубцов?

| Наименование услуги | Цена (руб.) |
| Прием врача-хирурга первичный | 1800 руб. |
| Приём врача-хирурга повторный | 1300 руб. |
| Прием врача-терапевта первичный | 1800 руб. |
| Прием врача-терапевта повторный | 1300 руб. |
| Назначение лечения (составление индивидуальной схемы лечения) | 1000 — 2500 руб. |
Медикаментозная терапия представляет собой лечение келоидов с помощью специальных препаратов, с целью остановки их роста и визуального уменьшения размеров. Терапия включает в себя:
Физиотерапия представлена электрофорезом, с помощью которого в глубину тканей рубца вводятся лекарственные препараты, которые равномерно распределяются внутри новообразования.
Лазерная шлифовка – безболезненный и безопасный метод воздействия на келоид. С помощью лазерного луча происходит испарение жидкости из тканей новообразования. Рубец постепенно уменьшается в размерах и засыхает, становясь практически незаметным. Омертвевшие клетки удаляются позже хирургическим путём. Процедура проводится под местной анестезией. Количество сеансов зависит от размеров и глубины келоида. Для достижения положительного эффекта достаточно 3-5 процедур. Лазерную терапию рекомендуется сочетать с другими способами лечения келоидных рубцов.
Лучевая терапия проводится в случае крайней необходимости. Её целью является уничтожение фибробластов и старых клеток, формирующих образование. Благодаря небольшой дозе излучения воздействию подвергается только наружный слой кожи. Несмотря на эффективность борьбы с келоидными рубцами, рентгенотерапию назначают не всем пациентам. Имеется ряд противопоказаний: наличие злокачественных опухолей, болезней почек, проблем с кровообращением и сердечно-сосудистой системой.
Прессотерапия позволяет уменьшить размеры патологического рубца с помощью давящей повязки, силиконовых накладок или гелевых пластин. Считается, что длительное сдавливание шрама приводит к дистрофическим изменениям в тканях образования. Рост рубца замедляется и постепенно прекращается. Чаще всего прессотерапия используется как вспомогательный метод лечения заболевания.
Косметическая коррекция келоидных рубцов возможна при наличии небольших шрамов возрастом не более 6 месяцев. Наибольшей популярностью пользуются пилинг, глубокая дермабразия, мезотерапия. Процедуры проводятся поверхностно, глубокие слои кожине затрагиваются во избежание возможного роста келоида.
Многие пациенты предпочитают лечиться в домашних условиях с помощью средств народной медицины. Использование лимонного сока, яблочного уксуса, а также мазей и компрессов из натуральных трав возможно только после консультации со специалистом. Необходимо убедиться в том, что рубец является келоидом, а не серьёзным заболеванием кожи.
Келоидные рубцы – довольно неприятная косметическая проблема, однако современные технологии позволяют достаточно быстро и без осложнений справляться с этим заболеванием. Главное – своевременное обращение к врачу, который сможет назначить правильную и наиболее эффективную терапию.
Записаться на лечение келоидных рубцов
Где пройти лечение келоидных рубцов в Москве?
В многопрофильном медицинском центре «ДокторСтолет» вы всегда можете пройти лечение келоидных рубцов. Наш медицинский центр расположен между станциями метро «Коньково» и «Беляево» (ЮЗАО г. Москвы в районе станций метро «Беляево», «Коньково», Тёплый Стан», «Чертаново», «Ясенево», «Севастопольская», «Новые Черёмушки» и «Профсоюзная»). Здесь Вас ждет высококвалифицированный персонал и самое современное диагностическое оборудование. Приятно удивят наших клиентов и вполне демократичные цены.
Мойсов Адонис Александрович
Врач хирург высшей категории по специальности травматология и ортопедия
Образование:
Источник
Рубцы — симптомы и лечение
Что такое рубцы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Силкиной Кристины Александровны, пластического хирурга со стажем в 9 лет.
Определение болезни. Причины заболевания
Кожный рубец — это новообразованная соединительная ткань, возникшая на месте глубоких дефектов кожи, сопровождавшихся разрушением дермы (изъязвления, раны, ожоги, трещины, воспалительные процессы) [1] . Он может просто существовать или вызывать дискомфорт (боль и/или зуд).
Практически у каждого человека на Земле есть рубцы: после операций, падений, оспы, ветрянки, у женщин иногда появляются растяжки (стрии), которые являются ничем иным, как атрофическими рубцами.
«Нередко на месте операции можно увидеть утолщённые, бугристые рубцы. Они нарушают косметику, растираются одеждой, зудят, а иногда заставляют больного стыдиться и мешают в отношениях пациента с окружающими. Уродующие рубцы, рубцы, ведущие к функциональным расстройствам, могут вызвать у больных серьёзные психические расстройства, излечить которые можно, лишь прибегнув к повторному оперативному вмешательству», — писал в своём руководстве для хирургов один из основоположников современной пластической хирургии Янош Золтан [2] . Эти слова никогда не потеряют своей актуальности, так как хирургические вмешательства на внутренних органах, травмы, ожоги будут всегда сопровождать жизнь человека, а значит будут образовываться рубцы.
На заживление раны и, соответственно, на качество рубца влияют местные и общие факторы. Местные факторы:
- Особенности кровоснабжения краёв раны. Ч ем лучше кровоснабжение этих тканей, тем быстрее заживает рана, так как сосуды переносят не только кислород, но и камбиальные элементы, которые впоследствии превращаются в рубцовую ткань.
- Направление раны.
- Загрязнённость раны.
- Травма тканей, которая должна быть сведена к минимуму.
- Гематома.
- Количество и качество шовного материала.
Общие факторы, которые плохо поддаются контролю:
- Возраст. В детском и молодом возрасте все раны заживают быстро, но, чем старше становится человек, тем медленнее протекают процессы регенерации, что может сказаться на качестве рубца.
- Иммунный статус. При повреждении активируется иммунная система человека, возникает воспаление, которое направлено на уничтожение патогенных микроорганизмов. Скопление лейкоцитов, которое при этом образуется, не позволяет инфекционному процессу распространяться.
- Истощение и недостаток витаминов приводят к нарушению обменных процессов и затрудняют нормальное заживление ран, так как организму требуются источники энергии и материал для формирования рубцовой ткани.
- Системные заболевания, например склеродермия, волчанка, сахарный диабет, почечная или печёночная недостаточность. При сахарном диабете нарушается углеводный обмен в тканях, снижается иммунитет, что препятствует нормальному течению раневого процесса.
- Онкологические заболевания и необходимость проведения химиотерапии или лучевой терапии. Рост злокачественной опухоли требует больших затрат энергии и питательных веществ, из-за этого страдают все виды обменов, что отрицательно влияет на заживление ран.
- Применение системных стероидов угнетает фазу воспаления, что значительно нарушает процесс образования соединительной ткани.
- Значительные гормональные нарушения и т. д. [7]
Симптомы рубцов
Симптомы рубцов отличаются в зависимости от типа рубца.
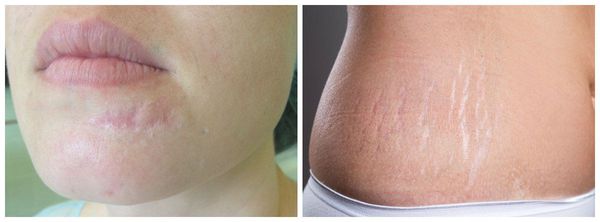
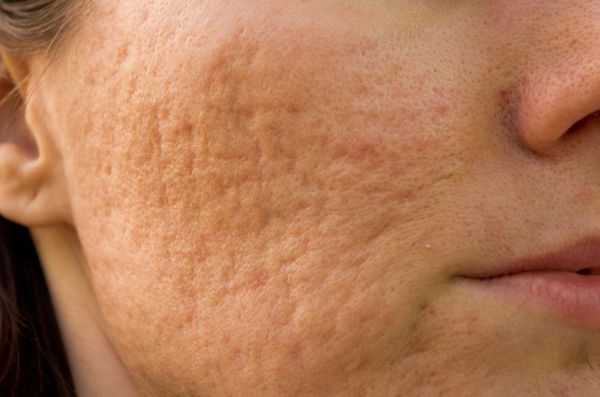
К атрофическим рубцам относятся растяжки, или стрии, постакне, а также последствия ветрянки и оспы. Такие рубцы расположены ниже уровня кожи, они как бы провалены. Формируются из-за замедления формирования новых коллагеновых и эластиновых волокон.
Нормотрофические рубцы. Это практически все рубцы после оперативных вмешательств, если они расположены по линиям натяжения кожи. Такие рубцы находятся на одном уровне с кожей, могут быть более или менее заметны. Иногда имеют шовные знаки или пигментацию, иногда это совсем тонкие царапины. Такие рубцы не доставляют боли и беспокойства.
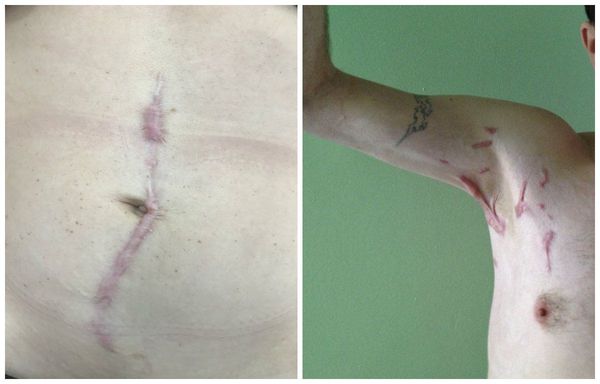
Гипертрофические рубцы в основном формируются при пересечении линий натяжения кожи, они красноватые, бугристые, возвышаются над поверхностью кожи, доставляют дискомфорт и эстетически беспокоят пациента. Иногда у пациента с детства есть склонность к гипертрофическому рубцеванию, иногда это следствие гормональных изменений. Например, у детей с 12 до 16 лет перестраивается работа организма и травма кожи может привести к образованию гипертрофического или келоидного рубца. Классический пример такого рубца:
- рубцы после металлоостеосинтеза крупных костей (бедренной, плечевой), когда травматологи для хорошей визуализации делают продольный разрез конечности;
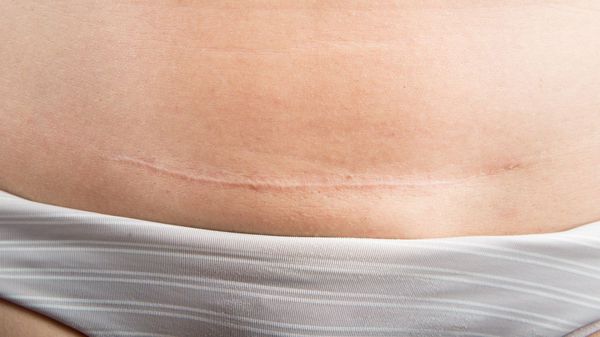
- вертикальный рубец от срединной лапаротомии (вдоль белой линии от нижнего конца грудины вниз, к лонному сочленению), например, в случае операции при внематочной беременности или кесарева сечения;
- рубцы после кесарева сечения путём нижнесрединной лапаротомии — вертикальный рубец от пупка до лонного сочленения. Рубец после нижнесрединной лапаротомии делается с пересечением линий натяжения кожи и такая рана испытывает натяжение, зияет. В подавляющем большинстве случаев в дальнейшем формируется гипертрофический или атрофический рубец.
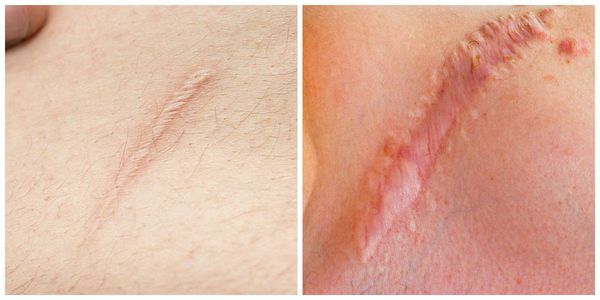
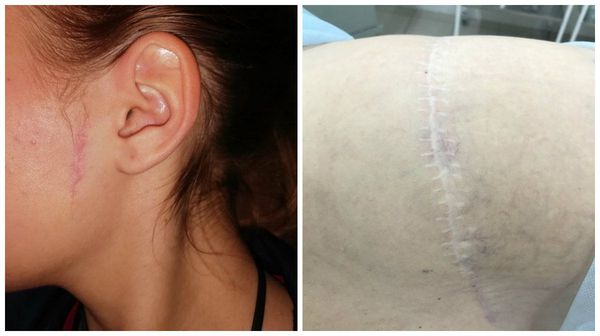
Келоидный рубец — самый сложный для лечения и неприятный для пациента вид рубцов. Он способен значительно разрастаться, поражая здоровые ткани. Раньше существовало разделение келоидов на истинные, возникающие спонтанно, и ложные, возникающие после травмы. Однако позже было доказано, что в случае истинного келоида всё равно имелась микротравма [3] .
Излюбленным местом локализации являются мочки ушей и декольте. Здесь мельчайший прокол может вызвать такое бурное разрастание рубца, которое вовлечёт всю мочку. Такие рубцы ярко-розовые, иногда красноватые, зудят (особенно ночью), вызывают крайне неприятные ощущения, значительно возвышаются над поверхностью кожи.
Образование келоидных рубцов может быть генетически детерминировано, в этом случае пациент знает, что с детства у него развиваются келоиды. Причиной может быть огромное количество самых разнообразных мелких генетических дефектов, влияющих на любой из процессов течения раневого процесса: от количества и качества цитокинов до фактора некроза опухолей и количественного соотношения коллагена в коже. Кроме того, келоидные рубцы могут возникнуть при гормональной перестройке, например у подростков, беременных, иногда у женщин в климактерическом периоде, иногда у мужчин при активных занятиях спортом. Но бывает, что установить точную причину сложно: иногда даже обычные прыщи после воспаления перерастают в зудящие рубцы.
Патогенез рубцов
Заживление раны — это комплексная биологическая реакция организма, оканчивающаяся образованием рубца [4] . Чтобы он сформировался тонким и малозаметным, крайне важен механизм заживления. Несложно предположить, что, чем чище рана и чем быстрее произошла первичная склейка краёв, тем эластичнее будет рубец. В американских руководствах чаще всего выделяют следующие виды заживления ран:
- Первичное заживление. Рана чистая, закрыта с помощью швов или самостоятельно в течение шести часов после травмы.
- Отсроченное первичное заживление. Загрязнённая микробами рана оставляется открытой для очищения, затем в течение трёх дней она затягивается сама или на неё накладывают швы.
- Вторичное заживление. Рана загрязнённая или с дефектом тканей, которая не ушивалась, а зажила самостоятельно.
- Заживление скальпированной раны. Такая рана возникает, например, при заборе ресщеплённого лоскута и заживает из мигрирующих кератиноцитов из волосяных фоликулов, потовых, сальных желёз и сохранившихся островков эпидермиса.
Российские авторы выделяют три основных типа заживления ран:
- Первичным натяжением заживают чистые раны с расстоянием между краями менее 5 мм. Это в основном все хирургические раны.
- Вторичным натяжением заживают загрязнённые раны, имеющие невосполненный дефект кожных покровов, очищающиеся через нагноение и т. д. Такая рана может затягиваться несколько недель и даже месяцев и иногда приводит к стойким негативным последствиям (хроническая рана, рубцовая контрактура и т. д.) [5] .
- Заживление ран под струпом происходит для поверхностных ранений, когда струп (сухая корочка) состоит из фибрина и форменных элементов крови. Заживление проходит достаточно быстро и редко приводит к формированию рубца, только если повреждение распространяется на все слои кожи [6] .
Заживление раны не зависит от её длины, а зависит от того, какой характер у травмы, была ли рана ушита и в какой срок была проведена хирургическая обработка. Например, в эстетической хирургии есть операция – бодилифтинг, которая совмещает обширную по травме абдоминопластику и иссечение тканей боков и спины. Рана получается циркулярной по всему телу, но адекватно ушитая она заживает первичным натяжением с образованием нормотрофического рубца.
Ведутся исследования такого интересного факта, что у плода при фетальной (внутриутробной) хирургии не образуются рубцы. Связано ли это с особым строением клеток у плода или большим количеством стволовых клеток, пока сказать нельзя, но исследования в этом направлении крайне интересны.
При прочих равных условиях качество рубцов определяется генетически и/или гормональными изменениями. Кроме того, крайне важно, как человек получил травму: резаные раны заживают более гладко, размозжённые или рубленные заживают с худшим результатом. Также имеет значение, есть ли дефект тканей, например, многие операционные раны тоже становятся некрасивыми рубцами, если был иссечён участок кожи и рана находится под натяжением.
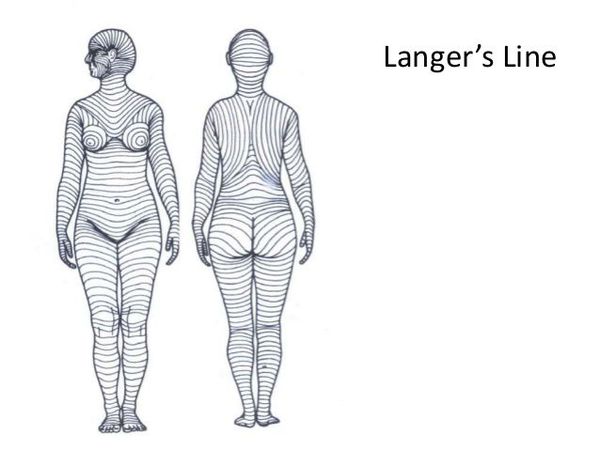
Линии натяжения — линии Лангера — это направление расположения в коже коллагеновых волокон, оно совпадает с формированием мимических морщинок и складок кожи. Волокна достаточно длинные, в коже они расположены пучками. Если кожа повреждается вдоль пучков, то рана получается узкой, линейной и заживает достаточно хорошо. Но если коллагеновые пучки пересекаются, кожа сокращается, рана зияет и заживление идёт хуже, а значит и качество рубца будет хуже.
Классификация и стадии развития рубцов
Как уже было отмечено, все рубцы делятся на нормотрофические, атрофические, гипертрофические и келоидные. Чтобы понять, как улучшить качество конкретного рубца (т. е. сделать его менее заметным, так как полностью избавиться от рубца невозможно), нужно понимать механизмы раневого процесса. А зная его, мы можем влиять на патогенез, заставляя процесс течь по нашему сценарию.
Стадии созревания рубца:
- Фаза воспаления — первые 7-10 суток после травмы. Для неосложнённых ран эта фаза характеризуется развитием отёка, отложением фибрина на краях раны и первичной склейкой раны. Фибрин — это белок крови, он выделяется из сыворотки крови при повреждении сосуда и активации тромбоцитов. Но по сути первичную склейку раны осуществляет гликопротеин — фибронектин, который содержится в межклеточном матриксе. Фибронектин содержится в фибриновом налёте на свежей ране, поэтому в литературе пользуются обобщающим термином «фибрин». Но эти вещества все-таки разные. Именно фибронектин является направляющей дорожкой, по которой мигрируют фибробласты и эпителиальные клетки. Впоследствии в этом фибронектиновом матриксе откладывается коллаген, и после формирования связей зрелого колагена фибронектин исчезает. Затем отёк понемногу спадает, рана прочно склеивается. Как такового рубца ещё нет.
- Стадия образования молодого рубца — 10-30 суток после травмы. В этот период формируются сосудистые петли, синтезируются новые коллагеновые и эластические волокна. Рубец в это время ярко-розовый, нежный.
- Стадия созревания рубца — 1-3 месяца после травмы. Начинается ремоделирование (изменение структуры) тканей в рубце, появляется больше пучков коллагена, имеющих явную направленность, уменьшается количество клеток воспаления, уменьшается диаметр сосудов, поэтому рубец белеет и становится похож на кожу. Однако гистологически он никогда не станет идентичен неповреждённой коже. На этом этапе может начать формироваться гипертрофический или келоидный рубец.
- Окончательная перестройка рубца длится с 4 по 12 месяц. На этом этапе рубец полностью сформировался, таким он останется на многие годы [8] .
Эти стадии характерны для острой раны, в случае хронических ран (трофических язв, тяжёлых ран, которые не заживают дольше шести недель) процесс заживления будет отличаться в связи с иным течением биохимических процессов в ране.
Известна ещё одна классификация, которая определяет соотношение клеточных элементов и волокон в рубце. В ней выделяют три стадии:
- Фибробластическая (до 30 дней) — эпителизация раневого дефекта, обилие сосудов, появление юных фибробластов, образование большого количества аморфного вещества и продукция ретикулярных волокон.
- Волокнистая (30-40 дней) — зрелые фибробласты синтезируют коллагеновые волокна
- Гиалиновая. На этом этапе происходит гиалиноз (белковая дистрофия с образованием белка — гиалина) коллагеновых волокон рубцовой ткани, уменьшение количества фибробластов и сосудов [9] .
Осложнения рубцов
Рубцы могут беспокоить человека, а могут и не вызывать никакого дискомфорта. Реклама часто вводит людей в заблуждение, сообщая о полном исчезновении рубцов, кроме того, хирурги сами иногда обещают пациентам операции без рубцов. Но это невозможно, за исключением эндоскопической операции, ведь любое повреждение кожи приводит к образованию рубца [10] . Однако если его вид эстетически приемлем, то пациенты редко бывают озабочены.
Рубцы неблагоприятного качества заметны на видимых частях лица и тела. Как правило, такие рубцы изменяют функцию окружающих тканей, например, вызывают рубцовую контрактуру (стяжение тканей), выворот век, угла рта, из-за рубцов бывает невозможно согнуть или разогнуть пальцы и т. д. Иногда рубцы болят сами, а иногда в рубце спаян подлежащий нерв и это может выражаться болью или онемением кожи. Келоидные рубцы разрастаются и вызывают мучительный зуд. Нарушение рельефа кожи и контурные деформации часто развиваются после акне и гнойных воспалений.
Диагностика рубцов
Существование рубца на коже может констатировать любой нормально видящий человек. Рубцы внутренних органов и тканей сложнее поддаются диагностике, но в этой статье мы их не рассматриваем — они требуют отдельного обсуждения.
В диагностике заживления и формирования рубца редко требуются дополнительные методы исследования, кроме самых простых: осмотра и пальпации. Тщательный сбор жалоб и анамнеза — один из самых верных способов диагностики. Иногда используются УЗИ и МРТ для определения качества подлежащих тканей. Для оценки мягких тканей целесообразно выполнение МРТ. Оно считается более безопасным, его применяют детям и даже беременным женщинам. Однако при наличии металлоконструкций в организме пациента выполнение МРТ ограничено.
Если есть возможность проследить формирование рубца с момента травмы, то внимания заслуживают такие методы контроля заживления, как измерение температуры тела, взятие посева из раны, общий анализ крови, биохимическое исследование раневого экссудата (воспалительной жидкости), цитологическое исследование раны для определения сроков наложения вторичных швов [11] . Наблюдение за рубцом показано всегда, когда пациент желает достичь лучшего его качества. Перечисленные исследования показаны для длительно незаживающих, хронических ран, загрязнённых или воспалившихся, так как рубцы после чистых ран, как правило, малозаметны и не тревожат пациентов.
Лечение рубцов
Если пациент обратился в момент получения травмы, то для рубца лучшего качества имеет значение первичная хирургическая обработка раны, иссечение явно нежизнеспособных тканей, удаление инородных тел для снижения обсеменённости раны. Важность повязки, соответствующей типу раны сложно переоценить [6] . Хирурги уже давно применяют и гидрогелевые, и вакуумные повязки и видят их колоссальную помощь.
Лечение уже сформированных рубцов должно основываться на типе рубца и его возрасте. Лечение может быть этапным (а значит длительным) и комплексным. В клиниках, где проводится комплексное лечение пациентов по эстетическим показаниям обычно разработаны протоколы реабилитации и лечения разных видов рубцов, поэтому пациент после эстетической операции начинает работать с косметологом практически с первого дня после травмы.
Возможно хирургическое и консервативное лечение. Хирургическое заключается в иссечение рубца, треугольной или другом виде пластики. Иногда достаточно выполнить пластику по Лимбергу. Метод основан на выкраивании и взаимном встречном перемещении двух смежных лоскутов треугольной формы, состоящих из кожи и подкожной жировой клетчатки. В этом случае нужно расположить линии рубца в большем соответствии с линиями натяжения кожи, чтобы перевести рубец из гипертрофического в длинный, но нормотрофический, не доставляющий беспокойства.
Обширные рубцы можно с успехом лечить методом экспандерной дермотензии, когда под рядом лежащий участок кожи укладывается экспандер. Экспандер представляет собой полый внутри силиконовый баллон, приспособленный к постепенному (в течение нескольких недель) введению в него физиологического раствора. Это приводит к постепенной дермотензии (растяжению) кожного покрова, который в дальнейшем используется для кожной пластики. Таким способом за несколько месяцев можно получить большое количество кожи, идентичной по цвету и текстуре (например, для закрытия волосистой части головы).
Консервативные методы могут быть спорными или подтверждёнными многолетними исследованиями. К спорным методам относятся криотерапия, лучевая терапия, рентгенотерапия рубцов — они не всегда дают хороший результат. Иногда их повреждающее действие больше, чем можно спрогнозировать. К подтверждённым можно отнести инъекции гормонов, ферментов, плазмотерапию, фонофорез и т. д. Большую ценность представляют исследования клеточных технологий, как например инъекции стволовых клеток или неофибробластов [13] .
Также интересны методы лечения с помощью веропамиловой мази, ацемина, втирания витамина Е, применения препаратов цитокинов. Эти методы целесообразно развивать, так как они могут быть эффективны и полезны в выявлении процессов, происходящих в ране. Но на практике их бывает сложно применить ввиду длительности, трудозатратности или дороговизны лечения.
Атрофические рубцы лечатся долго, сложно и могут не давать выраженного эстетического результата. Используют пилинги, лазерное лечение, инъекции коллагена и гиалуроновой кислоты, а также дармабразию — сошлифовывание поверхности эпидермиса. Если при дермабразии действовать очень грубо, то она может привести к образованию новых рубцов. К хирургическим методам относится иссечение участка кожи с растяжками (ведь чаще всего это живот с множеством стрий).
На нормотрофические рубцы можно достаточно эффективно воздействовать терапевтическими методами для улучшения качества, например, мазать силиконовыми гелями, иммоферазой. Эти средства ускорят созревание рубца и быстрее превратят его из красного в белый. Кроме того, через месяц после травмы можно обкалывать рубец собственной плазмой крови или «Сферогелем», что поможет сделать рубец максимально размытым. Если рубец белее окружающей кожи, с большим успехом применяют его татуаж.
Гипертрофические рубцы хорошо поддаются лечению с помощью инъекций гормональных препаратов, использования гормональных мазей, аппликаций силиконового геля, например «Кело-кот» или «Дерматикс». Действие этих препаратов основано на окклюзионном эффекте (блокируется испарение влаги), увлажнении рубца и уменьшении синтеза коллагена. Инъекции кортикостероидов помогают добиться быстрого улучшения состояния гипертрофического или келоидного рубца. Порой на практике для превращения гипертрофического рубца в нормотрофический необходимы 1-2 процедуры инъекции. Келоидный рубец уже после первой процедуры перестаёт зудеть, что значительно облегчает состояние пациента. Принцип действия кортикостероидов основан на мощном противовоспалительном эффекте, угнетении деления фибробластов и повышении активности собственной коллагеназы.
Инъекциями ферментных препаратов типа гиалуронидазы, лонгидазы лечат не только рубцы кожи, но и глубокие рубцовые деформации типа контрактуры Дюпюитрена. Это рубцовое перерождение ладонных сухожилий, при котором пальцы согнуты к ладони и их полное разгибание невозможно.
Улучшит состояние гипертрофического рубца не только инъекция, но и фонофорез с этими ферментными препаратами, что повышает доступность лечения. Хирургическое лечение заключается в треугольной пластике рубца — выполняется переориентирование линии рубца, чтобы его направление совпадало с линиями натяжения кожи.
Способов лечения келоидных рубцов очень много, это говорит о том, что на 100 % действенного метода не существует. Значительно улучшает качество рубца и снимает зуд инъекция гормонов, например «Кеналога». Прессотерапия в исследованиях даёт достаточно хорошие результаты. Это терапия постоянным давлением, например, с помощью эластической давящей повязки. Осуществлять её можно с помощью компрессионного белья или силиконовых пластин. Экспериментально выявлено, что давление в 25 мм рт. ст. на каждый сантиметр кожи сдавливает сосуды, ограничивает их рост и размягчает рубец, вплоть до полного его сглаживания. Силиконовые пластины высушивают поверхность рубца, гасят патологическое воспаление в рубце и тоже значительно облегчают состояние пациента.
Как и с гипертрофическими рубцами, хорошего результата можно ожидать от местного применения ферментных препаратов («Ферменкол») или их инъекций в ткань рубца. Не рекомендуется проводить первичное иссечение келоидного рубца. Иначе на месте иссечённой ткани в ответ на воспаление разрастётся рубец ещё больших размеров. Если у человека имеется такое состояние гомеостаза, при котором в ответ на травму формируется келоидный рубец, логично предположить, что удаляя существующий келоид врач нанесёт новую травму больше предыдущей, а значит практически со 100 % вероятностью рубец тоже станет келоидным и вовлечет в процесс какое-то количество здоровой кожи. Этот вид рубцов нуждается во внимательном отношении, спешки в лечении быть не должно.
Прогноз. Профилактика
Чем рубцы моложе, тем легче на них воздействовать консервативными методами. Зрелым рубец становится через год, после этого изменить качество рубца без хирургического воздействия уже очень сложно.
Основным способом профилактики грубого рубцевания является знание доктором основ раневого процесса, формирование линии разреза в соответствии с линиями натяжения кожи. Необходимо тщательно собирать анамнез и, если у пациента есть склонность к грубому рубцеванию, как можно раньше назначить лечение соответственно типу формирования рубцовой ткани. Также с целью профилактики грубого рубцевания целесообразно применять силиконовые гели и пластыри, что в эксперименте позволило предотвратить образование гипертрофических и келоидных рубцов в 75-85 % случаев [12] .
Источник