Клиническая смерть
Общие сведения
Клиническая смерть – это переходной период между жизнью и биологической смертью человека. По своей сути она является обратимым этапом смерти, когда деятельность сердца и дыхание прекращается, а также не наблюдается никаких признаков жизнедеятельности. Характерными признаками такого состояния является отсутствие пульса и сознания, расширение зрачков. Объективный признак — мелковолновая фибрилляция предсердий или изолиния на ЭКГ. Однако при таком состоянии кислородное голодание не приводит к развитию необратимых изменений в системах и органах. Код МКБ-10 такого состояния G93 (Другие поражения головного мозга).
Говоря о том, сколько длится клиническая смерть, следует отметить, что продолжительность клинической смерти составляет не больше 3-4 минут. Максимальное время, на протяжении которого организм может пребывать в таком терминальном состоянии, составляет 5-6 минут. В редких случаях фиксировалась более длительная его продолжительность.
Как определить такое состояние и правильно обеспечить первую помощь, речь пойдет в этой статье.
Патогенез
После того как наступает клиническая смерть, обмен веществ в тканях резко замедляется, но за счет анаэробного гликолиза не прекращается полностью. Когда дыхание приостанавливается и прекращается кровоток, в организме очень быстро начинаются процессы деструкции. Вследствие кислородного голодания разрушаются ткани. При этом наибольшую чувствительность испытывают клетки коры больших полушарий головного мозга. Как следствие, при гибели клеток мозга даже после успешной реанимации полное восстановление не происходит.
Когда в организме останавливается кровоток, происходит активное свертывание крови, и в сосудах появляются микротромбы. Вследствие попадания в кровь токсических продуктов распада тканей происходит метаболический ацидоз. При длительном отсутствии кровообращения происходит биологическая смерть. В случае спешной реанимации кардиальная деятельность восстанавливается, после чего развивается постреанимационная болезнь как следствие ишемии, тромбоза капиллярной сети, существенных гомеостатических сдвигов.
Длительность периода клинической смерти определяют тем периодом, на протяжении которого кора и подкорка головного мозга могут сохранить жизнеспособность в условиях гипоксии. На протяжении 3-5 минут высшие отделы головного мозга могут сохранять жизнеспособность при отсутствии снабжения кислородом в условиях нормальной температуры тела. Практика врачей во всех странах мира свидетельствует о том, что если указанный срок превышен, то человек может вернуться к жизни, но при этом уже отмечается явление декортикации (гибели коры мозга) или децеребрация (гибнут все отделы мозга).
Однако в медицине существует и второй срок клинической смерти, который может длиться дольше, после чего реанимационные мероприятия позволяют оживить человека. Это достигается тем, что процессы дегенерации отделов головного мозга вследствие гипоксии замедляются благодаря созданию определенных условий. Так, увеличить продолжительность клинической смерти можно при состоянии гипотермии, то есть искусственном охлаждении организма. Также это позволяют сделать физические воздействия — гипербарическая оксигенация, гипотермия головы. Применяются и специальные фармакологические препараты, обеспечивающие резкое снижение обменных процессов.
При отсутствии реанимационных процессов или же безуспешности таких действий наступает биологическая смерть, и все физиологические процессы в организме прекращаются.
Причины
Такое состояние могут спровоцировать самые разнообразные факторы – болезни, травмы. Все причины подразделяют на две группы – связанные с поражением сердечной мышцы (кардиальные) и не связанные с ним (некардиальные).
К кардиальным причинам относятся первичные нарушения сократительной способности миокарда, спровоцированные острой коронарной патологией или влиянием токсических веществ. Среди таких причин выделят острый инфаркт миокарда, аритмии, электролитный дисбаланс, разрыв аневризмы аорты, ишемическую болезнь и др.
К некардиальным причинам относятся состояния, которые сопровождает развитие выраженной гипоксии. Это может быть удушение, утопление, острая дыхательная недостаточность, удар электрическим током, эмболии, поражение ядами, обструкция дыхательных путей и др. Существует риск фибрилляции и последующей остановки сердца при неправильном введении препаратов калия, сердечных гликозидов, антиаритмиков, барбитуратов.
Симптомы
Основные признаки клинической смерти человека являются следующими:
- Отсутствие дыхание.
- Отсутствие эффективных сердечных сокращений.
- Отсутствие сознания.
Если указанные симптомы присутствуют одновременно, это является явным признаком такого состояния.
В случае если сердцебиение или сознание сохраняется, клиническую смерть не диагностируют. В течение 30 секунд после остановки кровотока возможно самостоятельное остаточное дыхание. Также могут отмечаться отдельные сокращения миокарда и, соответственно, слабые толчки пульса. Как правило, определяется не более 2-5 таких толчков.
Говоря о вторичных признаках этого состояния, следует отметить такие симптомы:
- Отсутствие тонуса мышц, движений, рефлексов.
- Неестественное положение тела.
- Бледная землистая кожа.
- Невозможность определить артериальное давление.
- Расширение зрачков до 5 мм без реакции на свет (наблюдается через 90 секунд).
- Заостренные черты лица (так называемая маска Гиппократа).
Говоря о том, чем отличается клиническая смерть от биологической, следует отметить, что при клинической смерти существует возможность реанимации.
При первоначальном поверхностном осмотре признаки клинической и биологической смерти могут быть схожими. Однако определение свидетельствует, что биологическая смерть – это необратимое прекращение всех физиологических процессов, в отличие от клинической.
Анализы и диагностика

Определяется это состояние по симптомам, описанным выше. Но если подобное происходит в медицинском учреждении, применяют дополнительные методы диагностики. Они важны для того, чтобы определить, насколько эффективны методы реанимации больного. Также физикальные и инструментальные методы позволяют оценить степень гипоксии и нарушения кислотно-щелочного равновесия. В процессе диагностики одновременно принимаются меры для восстановления сердечного ритма.
Могут практиковаться такие виды исследований:
- Физикальные методы. Осмотр дает возможность обнаружить характерные симптомы. В ходе аускультации не слышны коронарные тоны, нет дыхательных шумов в легких. Визуально оценивают наличие дыхательных движений грудной клетки. Не определяется артериальное давление.
- Инструментальные методы. Проводится электрокардиография. При этом следует учитывать, что соответствующая полной остановке сердца изолиния определяется не в каждом случае. Иногда отмечается беспорядочное сокращение отдельных волокон, но кровотока при этом нет. Отсутствуют четкие желудочковые комплексы.
- Лабораторные методы. Их применяют в том случае, если реанимация прошла успешно. Исследуются биохимические показатели, электролитный баланс и др. В крови определяется метаболический ацидоз, высокий уровень калия, натрия, белков, продуктов распада. Отмечается гипокоагуляция, сниженная концентрация тромбоцитов и факторов свертывания.
Лечение
Основной метод лечения – применение мероприятий первичной сердечно-легочной реанимации, переведение человека на искусственную вентиляцию легких.
Для того, чтобы восстановить жизненно важные функции, предпринимаются базовые и специализированные мероприятия реанимации.
Очень важно, чтобы они были начаты как можно раньше — лучше всего не позже чем через 15 секунд после того, как кровоток остановился. Чем раньше начата реанимация, тем менее серьезными будут проявления постреанимационной болезни при условии успешной реанимации. Если сердечный ритм не был восстановлен в течение 40 минут после последнего сокращения сердечной мышцы, реанимация считается безуспешной.
Источник
4.1 Клиническая смерть

У ребенка до семи лет пульс следует определять на руке, поскольку на сонной артерии его прощупать сложно.
- Отсутствие самостоятельного дыхания

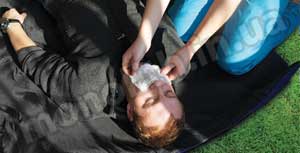
Не тратьте время на попытку выявить отсутствие дыхания с помощью зеркала или движения обрывка нити. В запасе очень мало времени! Наличие этого признака следует установить по отсутствию движения грудной клетки и звука выдоха.

Явное расширение зрачков наступает через 40-80 сек., поэтому не следует ждать полного проявления этого признака.
Что берем
из аптечки:
Марля, бинт
или салфетка
Пленка (клапан) для проведения
искусственной вентиляции легких
1 Уложите пострадавшего на спину на твердую основу.
2 Убедитесь в проходимости дыхательных путей – очистите нос, рот, ротоглотку от посторонних предметов, крови, рвотных масс методом «выгребания» (используйте любую ткань, салфетку, чтобы рука не скользила во рту).
3 Запрокиньте голову –
дыхательные пути откроются:
- одна рука – на лоб;
- два пальца другой руки – на нижнюю челюсть вблизи подбородка;
- нажмите на лоб вниз, на подбородок – вверх.
- вставьте клапан между зубами, при этом язык должен
быть прижат к нижним зубам;
Пленка (клапан) для проведения искусственной вентиляции легких
- на клапан положите салфетку (при наличии);
- зажмите нос пострадавшего;
- глубоко вдохните и плотно прижмите свои губы к клапану через салфетку.

Детских клапанов для проведения искусственной вентиляции легких не существует, поэтому детям проводят вентиляцию без клапана.
- широко откройте рот пострадавшего и прикройте его салфеткой;
- зажмите нос пострадавшего;
- глубоко вдохните и плотно прижмите свои губы к губам потерпевшего через салфетку.

Если проводится искусственная вентиляция совсем маленькому ребенку, обхватите своим ртом одновременно нос и рот ребенка.
4 Выдохните.
Грудная клетка пострадавшего должна подниматься и опускаться во время вдуваний при правильном выполнении действий. Все идет как надо, если вы чувствуете выдох изо рта пострадавшего.

При проведении искусственной вентиляции ребенку очень важно учитывать, что у него объем легких гораздо меньше, чем у взрослого человека. Поэтому после вдоха выдохните воздух и вдувайте ребенку только остаток воздуха в легких. Грудная клетка ребенка должна подниматься только на полсантиметра.
5 Сделайте еще одно вдувание.

Находящийся в выдыхаемом воздухе углекислый газ возбуждает дыхательный центр. Когда это происходит, дыхательные мышцы начинают ритмично сокращаться и расслабляться. Таким образом восстанавливается самостоятельное дыхание пострадавшего.

Если у пострадавшего невозможно открыть рот или в ротовой полости имеются неустранимые инородные тела, искусственное дыхание проводят методом «изо рта в нос».
В таком случае голову пострадавшего запрокидывают назад, закрывают ему рот, придерживая подбородок.
Спасатель плотно обхватывает губами нос пострадавшего и вдувает воздух.
Необходимо следить за движениями грудной клетки. Как только она приподнимется, следует освободить нос пострадавшего и немного приоткрыть рот для обеспечения свободного выдоха.
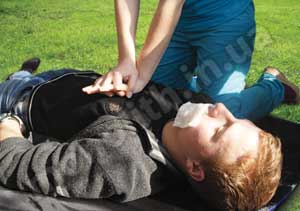
1 Станьте справа от пострадавшего.
2 Правильно расположите руки для непрямого массажа сердца:
основания ладоней обеих рук наложите одна на другую и расположите на границе нижней и средней трети грудины (на два пальца выше мечевидного отростка) так, чтобы большой палец одной руки указывал в сторону подбородка пострадавшего, а другой – в сторону живота, как показано на фото.

Ребенку в возрасте до года массаж проводите двумя пальцами, детям постарше – запястьем одной руки. Запястье или пальцы расположите посередине грудной клетки.
3 Займите правильное положение:
- локти выпрямлены, руки прямые;
- плечи – над грудиной пострадавшего.
4 Сделайте 30 нажатий на грудину на глубину 4–5 см.

Глубина надавливаний должна быть примерно на 1/3–1/2 толщины грудной клетки.
Во время надавливаний считайте: «Раз и, два и. » и т. д. Нажатие должно происходить, когда вы называете число, отпускание – когда произносите «и».
Сжатия и отпускания грудной клетки должны происходить плавно, ритмично. Необходимо постоянно держать руки в контакте с грудной клеткой.

При проведении наружного массажа сердца всегда необходимо проводить искусственную вентиляцию легких.
Повторяйте циклы по 2 вдувания и 30 нажатий.
1 Контролируйте пульс на сонной артерии после каждых 5 циклов.
Если пульс восстановился, контролируйте дыхание.
2 Следите, чтобы грудная клетка пострадавшего поднималась и опускалась.

Если не появился пульс, продолжайте непрямой массаж и искусственную вентиляцию легких!
Реанимацию останавливаем в следующих случаях:.
- при признаках эффективности: сужении зрачков, изменении цвета кожи, появлении сердечных сокращений, появлении самостоятельного дыхания;
- при появлении признаков биологической смерти (трупные пятна, трупное окоченение);
- при усталости спасателя.
Источник