- Лечение одышки народными средствами
- Еще народные средства для лечения одышки
- Еще народные средства для лечения одышки
- Как лечить сухой кашель у взрослых
- Возможные причины сухого кашля у взрослых
- Существует несколько причин возникновения этого симптома. От их правильного определения зависит выбор препаратов для лечения сухого кашля.
- Как лечить сухой кашель у взрослых
- Влажность и свежесть
- Обильное питье
- Лекарственные средства
- Специальные упражнения
- Бронхит
- Что такое бронхит?
- Классификация заболевания
- Причины возникновения
- Симптомы бронхита
- Диагностика заболевания
- От чего следует отличать бронхит?
- Как лечить бронхит?
- Профилактика и прогноз
Лечение одышки народными средствами
Одышка излечивается так: 5 лимонов и 5 головок чеснока смолоть в мясорубке. Смешать с 0,5 л меда. Смесь настаивать неделю в закрытой банке. Принимать 1 раз в день по 4 ч. л. Смесь медленно проглатывать, предварительно подержав во рту. Дни лечения не пропускать. Этого количества хватит на месяц. Если одышка отягощена преклонными годами, то дозу лекарства необходимо увеличить вдвое (10 лимонов, 10 головок чеснока, 1 л меда).
Прекрасное народное средство от одышки и для омоложения крови, особенно у тучных людей с вялым дряхлым организмом: 400 г чеснока размолоть. Выжать сок из 24 лимонов. Размолотый чеснок и сок 24 лимонов налить в банку с широким горлом, сверху завязать легкой прозрачной тряпочкой и настаивать содержимое банки 24 дня. При приеме взбалтывать. Принимать 1 раз в день перед сном 1 ч. л. этой смеси на 1/2 стакана медовой воды, предварительно размешав. По истечении 10—14 дней человек перестает чувствовать усталость, сон укрепляется, появляется бодрость.
Земляника (листья, стебли, корень). Для лечения можно использовать как в свежем, так и в сухом виде. 1 ст. л. заварить с вечера 1 стаканом кипящей воды, желательно делать это в термосе. Утром процедить, добавить мед по вкусу, выпить 1/2 стакана, на ночь — оставшиеся 1/2 стакана. Лечение продолжить 1,5—2 месяца.
Смесь: мед, оливковое масло холодного отжима, натуральное сухое белое вино — все в равном количестве. Пить по 5—7 раз в день по 1 ст. л., желательно через 30—40 мин после приема пищи. Пить, пока не наступит улучшение.
Еще народные средства для лечения одышки
Молоко парное (лучше козье) — ежедневно пить по 1/2 стакана утром натощак и на ночь. Если беспокоит кашель, мокрота, то добавляйте по 5—7 г сливочного масла и меда. Улучшение наступит, только наберитесь терпения.
Луковицы репчатого лука, испеченные на углях или в горячей золе, полезно употреблять в пищу с сахаром или медом, со сливочным или миндальным маслом при одышке, упорном кашле, удушье.
Плоды аниса, анисовое масло полезно употреблять в пищу при одышке.
Эфирное масло (аптечный препарат) полезно принимать по 3—4 капли на кусочке сахара 2—3 раза в день.
Сухие листья мать-и-мачехи курят при затрудненном дыхании, одышке.
Настой. 1 ст. л. сухой измельченной травы мелиссы залить стаканом кипятка, настоять в закрытой посуде на кипящей водяной бане 15 мин, охладить при комнатной температуре 45 мин, процедить. Принимать при одышке по 1/3 стакана 3 раза в день до еды.
Хорошее средство для лечения одышки — 1 ч. л. сока травы мелиссы с 1 ч. л. меда на молоке 5—6 раз в день.
Настой. 1 ст. л. сухой измельченной травы укропа залить стаканом кипятка, настоять в закрытой посуде на кипящей водяной бане 15 мин, охладить при комнатной температуре 45 мин, процедить. Принимать при одышке по 1/2 стакана 3 раза в день до еды.
Настой. 1 ст. л. сухой измельченной травы пустырника залить стаканом кипятка, настоять в закрытой посуде на кипящей водяной бане 15 мин, охладить при комнатной температуре 45 мин, процедить. Принимать при одышке по 1/3 стакана 3 раза в день до еды.
Настой. 1 ч. л. сухой измельченной травы чистотела залить стаканом кипятка, настоять в закрытой посуде на кипящей водяной бане 15 мин, охладить при комнатной температуре 45 мин, процедить. Принимать при одышке по 1/4 стакана 3 раза в день до еды.
Народный рецепт при одышке — из хвои ели с сахаром варят варенье и пьют с ним чай от одышки.
Горох является ценным диетическим продуктом, полезным при одышке.
Половину стакана овса залить 2 л молока и томить в духовке 2 часа, процедить. Принимать при одышке по 1 стакану на ночь.
Горчицу, горчичное масло полезно принимать внутрь при одышке.
Кунжутное масло действенно при одышке, сухом кашле, бронхиальной астме, так как обладает свойством очищать легкие. Употребление хотя бы 1 ст. л. масла в день смягчает дыхание.
1 ст. л. сухих измельченных цветков сирени залить стаканом кипятка, настоять, укутав, 2 часа, процедить. Пить при одышке по 1—2 ст. л. 3—5 раз в день до еды.
Еще народные средства для лечения одышки
Полезно ежедневно принимать после еды по 200 — 300 г спелых плодов шелковицы в течение 3 — 4 недель при миокардиодистрофии, пороках сердца. У этих больных отмечается уменьшение одышки, болей, улучшается работа сердца.
При одышке с успехом применяют масло из семян полыни горькой. Для изготовления масла смешать 1 часть порошка семян полыни с 4 частями оливкового масла холодного отжима, настоять 8 часов, периодически встряхивая содержимое, процедить. Принимать по 1—2 капли на сахаре 2—3 раза в день до еды.
Отвар. 1 ст. л. сухих измельченных корней или коры бузины черной залить стаканом кипятка, настоять в закрытой посуде на кипящей водяной бане 30 мин, охладить при комнатной температуре 10 мин, процедить. Пить при одышке по 1 ст. л. 3 раза в день до еды.
Разработано множество сердечных лекарств из ландыша. Они урежают и в то же время усиливают сердечные сокращения. У сердечных больных уменьшается одышка, проходят боли.
40 г сухих измельченных корней любистока настаивать 12 часов в 1 л воды, затем прокипятить 5 мин и еще 30 мин настаивать, хорошо утеплив, процедить. Принимать при одышке, болезнях сердца, бронхов как чай в 4—5 приемов в течение дня.
Настой. 1 ст. л. сухих измельченных цветков белой сирени залить стаканом кипятка, настоять в закрытой посуде на кипящей водяной бане 15 мин, охладить при комнатной температуре 45 мин, процедить. Пить в теплом виде при одышке, коклюше по 1/3 стакана 3 раза в день до еды.
Лечение травами одышки — настой. 1 ст. л. сухой измельченной травы иссопа залить стаканом кипятка, настоять в закрытой посуде на кипящей водяной бане 15 мин, охладить при комнатной температуре 45 мин, процедить. Принимать при одышке у пожилых людей по 1/4 стакана 3—4 раза в день за 20 мин до еды.
Источник
Как лечить сухой кашель у взрослых
Сухой кашель — это не просто симптом, это сигнал от вашего организма. Таким образом он сообщает о том, что не все в порядке и что мокрота, которую выделяют слизистые органов дыхания, стала слишком вязкой, ее трудно или невозможно откашлять. В результате вас мучают все новые и новые приступы кашля. Самое главное в этой ситуации — определить, какими именно причинами вызван сухой кашель. Только так можно понять, какие необходимо предпринять действия для облегчения и устранения этого состояния.
Однако стоит помнить, что кроме сухого, непродуктивного кашля существует кашель с трудноотделяемой мокротой. Он также требует принятия комплекса мер, которые помогают перевести это состояние в продуктивную форму — форму влажного кашля, при котором к бронхам возвращается способность выводить мокроту.
Возможные причины сухого кашля у взрослых
Существует несколько причин возникновения этого симптома. От их правильного определения зависит выбор препаратов для лечения сухого кашля.
Как лечить сухой кашель у взрослых
Чтобы вылечить сухой кашель, необходим комплексный подход к проблеме. Он включает в себя устранение причины этого симптома (заболевания или провоцирующих обстоятельств), выполнение всех рекомендаций врача, прием назначенных препаратов и соблюдение постельного режима в тех случаях, если кашель сопровождается высокой температурой тела. Кроме того, важно соблюдать некоторые правила, которые помогают снизить нагрузку на органы дыхания и облегчить процесс их лечения и восстановления.
Влажность и свежесть
Во время лечения сухого кашля у взрослых постарайтесь сделать так, чтобы воздух в комнате был свежим и влажным. Чаще проветривайте помещение или по возможности держите форточку приоткрытой, если погода за окном позволяет это. Приток свежего воздуха снижает концентрацию болезнетворных организмов, присутствующих в воздухе комнаты. Если есть увлажнитель, включите его; влажность в помещении должна быть не меньше 50 %. Если такого прибора нет, а отопление уже включено, положите на батареи мокрые полотенца и меняйте их по мере высыхания. Подойдет и протирание пола в комнате больного очень влажной тряпкой один-два раза в день. Избавившись от сухого воздуха, вы сможете снизить вероятность пересыхания слизистой оболочки дыхательных путей и, как следствие, облегчите кашель, вызванный ее недостаточным увлажнением.
Обильное питье
Следует пить как можно больше, пусть под рукой всегда будет чашка с теплой жидкостью. Это может быть просто вода, травяной, фруктовый или черный чай, морс или знакомое всем с детства молоко со сливочным маслом. Помогает лечить сухой кашель в домашних условиях теплая вода с лимоном и медом (если нет аллергии на мед) или имбирный напиток на ночь. Температура жидкости должна быть на уровне температуры тела. Обильное питье поможет избавиться от обезвоживания или предупредить загущение мокроты в бронхах, вызванное недостатком жидкости.
Лекарственные средства
В состав многих средств для лечения сухого кашля входят вещества для разжижения мокроты или облегчения отхаркивания. Если, как в случае с сиропом от кашля Доктор МОМ ® , препараты сделаны на основе лекарственных трав, то они дают мало побочных эффектов, и принимать такие средства можно на протяжении длительного времени. Сочетание 10 лекарственных трав действует разнонаправленно.
Специальные упражнения
Кроме приема средств, для терапии сильного кашля можно использовать методы, помогающие органам дыхания более эффективно справляться с ним. Существует целый комплекс упражнений, называемый «постуральный дренаж». Он проводится по рекомендации врача и включает в себя особые дыхательные и дренажные упражнения, помогающие отхождению мокроты. Еще один метод – перкуссионный массаж – улучшает кровообращение и облегчает выведение мокроты из бронхов. Такое вспомогательное лечение рекомендуется взрослым и особенно детям.
Источник
Бронхит
Что такое бронхит?
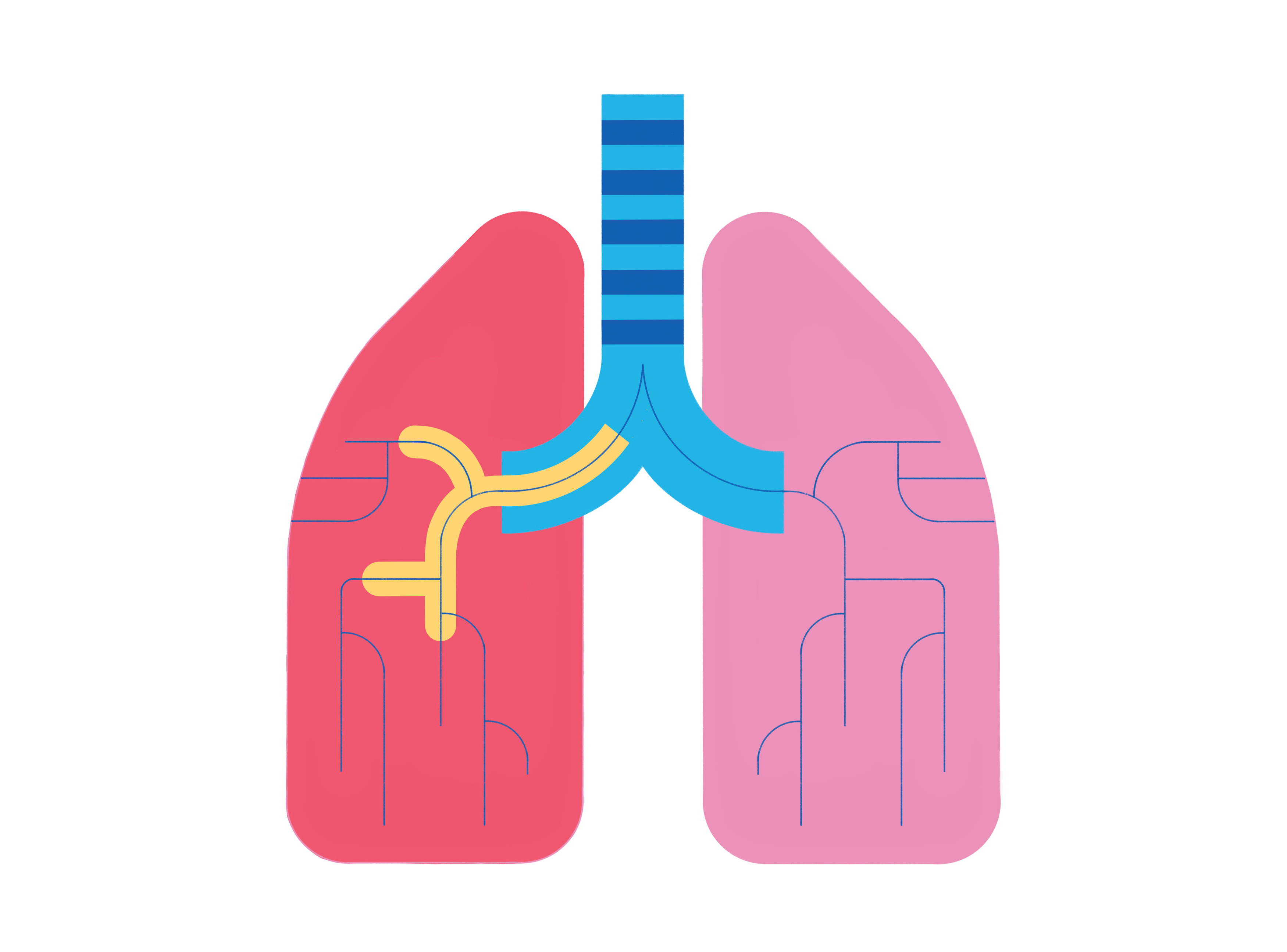
Бронхит — это распространенное заболевание, о котором слышали многие. Для этой болезни, обусловленной воспалительным процессом в нижних дыхательных путях, характерно возникновение кашля с выделением мокроты или без нее.
Во время нормального дыхания воздух проходит через бронхи — часть дыхательных путей, которые связывают гортань и трахею с альвеолами — «пузырьками», которыми заканчиваются дыхательные пути и через которые осуществляется газообмен. При бронхите развивается воспаление бронхов. Это значит, что клетки, выстилающие бронхи, перестают функционировать под действием какого-либо внешнего агента: микроба, табачного дыма, длительно вдыхаемого химического агента или крупных частиц пыли. В ответ на это развивается сильная секреция слизи, из-за которой возникает кашель.
По данным разных источников, ежегодная заболеваемость бронхитом достигает 20%.
На долю бронхита приходится примерно 10% обращений в поликлиники, особенно часто — в конце осени и зимой.
В этой статье будут изложены главные причины и симптомы заболевания, а также основные принципы лечения воспаления бронхов.
Классификация заболевания
Выделяют 2 основные формы бронхита — острую и хроническую.
Острый и хронический бронхит имеют разные причины возникновения и методы лечения.
- Острый бронхит — это инфекционное заболевание слизистой оболочки бронхов, которое чаще всего вызвано вирусами. Заболевание возникает остро, продолжается до 3х недель.
- Хронический бронхит — заболевание, которое возникает на фоне постоянного воздействия на бронхи разных веществ, вдыхаемых в течение длительно времени из воздуха (табачный дым, некоторые компоненты химических аэрозолей, крупные частички пыли). Главный критерий диагноза «хронический бронхит» — кашель, который длится не менее 3 месяцев в течение 2 последовательных лет.
Причины возникновения
Острый бронхит возникает на фоне попадания микробов в организм.
Более чем в 70% случаев причиной возникновения острого бронхита являются вирусы:
- Вирусы гриппа;
- Парагрипп;
- Аденовирусы;
- Риновирусы;
- Коронавирусы;
- Респираторно-синцитиальный вирус.
Бактерии редко бывают возбудителями острого бронхита — по данным некоторых авторов это происходит менее, чем в 10% случаев.
К бактериям, наиболее часто связанных с возникновением острого бронхита, относятся:
- Бордетеллы (прежде всего — Bordetella pertussis);
- Микоплазмы (прежде всего — Mycoplasma pneumoniae);
- Хламидии (прежде всего — Chlamydia pneumoniae).
Самой распространенной причиной хронического бронхита является курение, которое вызывает хроническое повреждение дыхательных путей. Аналогичное поражение может возникнуть на фоне длительного постоянного вдыхания токсичных паров или газов, строительной пыли.
Хронический бронхит может обостряться: как правило, это происходит при поражении существующего хронического воспаления в бронхах бактериями. Чаще всего причинами обострения хронического бронхита являются Гемофильная палочка, Стрептококк, Моракселла. Обострение хронического бронхита не является эквивалентом острого бронхита — это обострение самостоятельного заболевания, которое требует определенного лечения.
Симптомы бронхита
Симптомы острого бронхита:
Кашель быстро, стремительно начинается и стойко держится. У большинства пациентов кашель сохраняется от 1 до 3 недель, в среднем сохраняясь 14-18 дней. Часто бывает сухим (непродуктивным — без отхождения мокроты).
У некоторых пациентов кашель лающий, судорожный, доводящий до рвоты — это признак поражения организма Bordetella pertussis — возбудителя коклюша;
Может быть слизистой (прозрачной, светлой); слизисто-гнойной (с желтый оттенком), гнойной (желто-зеленой). Гнойная мокроты — признак бактериального (а не вирусного) поражения слизистой оболочки бронхов;
- Повышение температуры (невысокое: зачастую до 37,5С, не выше 38С);
- Небольшая одышка при физической нагрузке;
- Общие симптомы: головная боль; боль в мышцах; заложенность носа; першение и боль в горле;
- Боли в грудной клетке при глубоком вдохе (возникают, как правило, из-за длительного кашля).
Симптомы хронического бронхита:
ГЛАВНЫЙ КРИТЕРИЙ: Наличие кашля в течение как минимум 3 месяцев на протяжении как минимум 2 лет подряд.
- Периодическое отхождение слизистой мокроты (прозрачной, светлой);
- Ощущение нехватки воздуха или одышки при умеренных физических нагрузках;
- Ощущение дискомфорта или небольшого стеснения в груди;
- Усталость, общая слабость.
Критерии обострения хронического бронхита:
- Увеличение объема мокроты;
- Приобретение мокротой желтых/зеленых оттенков;
- Появление или усиление одышки/чувства нехватки воздуха;
- Подъем температуры, озноб, потливость;
- Нарастание общей слабости.
Диагностика заболевания
- Аускультация легких необходима для субъективной оценки Вашим врачом дыхательных шумов, хрипов в легочных путях: может выслушиваться жесткое дыхание и рассеянные сухие хрипы.
- Пульсоксиметрия должна быть проведена всем пациентам с жалобами на одышку, ощущение нехватки воздуха.
Этот неинвазивный метод исследования позволит определить степень насыщения крови кислородом с помощью пульсоксиметра — небольшого прибора, который надевается на палец и имеет небольшой датчик, оценивающий количества гемоглобина в крови при помощи небольших светоизлучающих диодов, «просвечивающих» палец. Оптимальные значения сатурация для здорового человека — выше 95%.
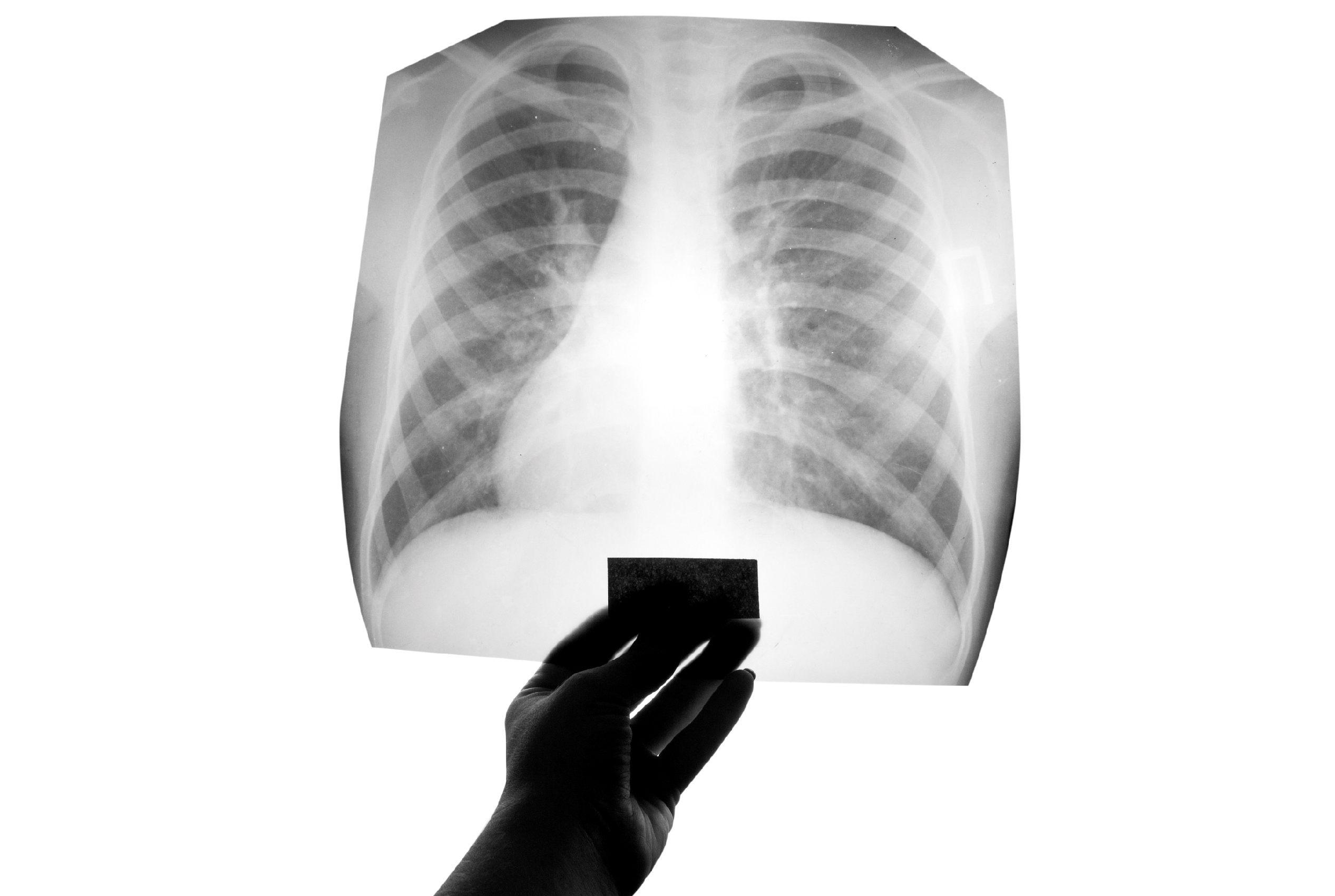
- Рентгенологическое исследование прежде всего необходимо для исключения других заболеваний, которые могут быть причиной кашля (например, пневмония).
У пациентов с бронхитом результаты обследования, как правило, находятся в пределах нормы; иногда рентгенологическая картина соответствует утолщению стенок бронхов.
- Спирометрия (или функция внешнего дыхания) необходима для объективной оценки объемных и скоростных показателей дыхания.
Во время этого теста пациент делает глубокий вдох, а затем выдыхает в трубку, подключенную к специальному аппарату, так быстро и сильно, как только может.
Аппарат измеряет, сколько воздуха и с какой скоростью пациент может выдохнуть из легких и как быстро он может сделать это. Прежде всего, это исследование необходимо провести:
- пациентам старшего возраста;
- длительно курящим или подвергающимся длительному вдыханию вредных веществ;
- пациентам, кашляющим после воздействия каких-то определенных агентов («аллергенов»);
- пациентам, кашляющим после физической нагрузки.
От чего следует отличать бронхит?
Поскольку диагноз бронхита основывается прежде всего на клинической картине заболевания, ведущим симптомом в которой является кашель, важно исключить наличие других причин кашля.
- Пневмония характеризуется кашлем с выделением мокроты, сопровождающимся лихорадкой (температура выше 38,0С), потливостью, увеличением частоты сердечных сокращений, частоты дыхательных движения, одышкой, общей слабостью, потливостью;
- Синдром постназального затекания слизи: кашель возникает рефлекторно из-за стекания выделений из воспаленных верхних дыхательных путей по задней стенке глотки в ниже расположенные отделы;
- Гастроэзофагеальная рефлюксная болезнь отмечается кашлем, возникающим, как правило, после приема пищи (в положении лежа, наклонившись вперед) на фоне изжоги, отрыжки;
- Бронхиальная астма характеризуется кашлем, сопровождающимся свистящим дыханием, одышкой, ощущением заложенности в грудной клетке, на фоне воздействия каких-либо аллергенов или сразу после физической нагрузки;
- Прием ингибиторов АПФ (препараты, снижающие артериальное давление): кашель обычно возникает в срок от 1 недели до полугода после начала приема;
- Сердечная недостаточность: кашель усиливается в положении лежа и по ночам, отмечается у пациентов с одышкой при физической нагрузке или в покое, отеками нижних конечностей;
- Легочная эмболия (закупорка артерий легких сгустками крови) отмечается кашлем с кровохарканьем, тахикардией, одышкой, болью в груди, головокружением, снижением артериального давления;
- Рак легких характеризуется длительным кашлем с кровохарканьем, снижением веса, общей слабостью, иногда болью в грудной клетке.
Как лечить бронхит?
При остром бронхите рекомендуется соблюдать следующие правила:
- Отказ от курения (избегать пассивного курения);
- Ограничение вдыхания химических загрязнителей или пыли;
- Обильное питье;
- Теплый чай, молоко, мед (в случае, если нет аллергических реакций) как народные средства от кашля являются эффективными;
Использование противокашлевых препаратов, в том числе рассасывание таблеток от кашля; - Использование муколитических (разжижающих мокроту) и отхаркивающих препаратов при возникновении кашля с мокротой;
- Применение нестероидных противовоспалительных препаратов (НПВП) для облегчения общих симптомов — головной боли, мышечной боли, боли в суставах;
- Антибиотики для лечения не рекомендованы! Антибиотики не эффективны относительно вирусов, которые являются главной причиной возникновения бронхита.
50-90% пациентов в мире с острым бронхитом принимают антибиотики, что делает острый бронхит одной из наиболее распространенных причин возникновения антибиотикорезистентности — неэффективности антибиотиков относительно большого количества бактерий.
При хроническом бронхите рекомендуется:
- Отказ от курения (избегание пассивного курения);
- Ограничение вдыхания химических загрязнителей или пыли;
- Проведение дыхательной гимнастики;
- Использование препаратов, расширяющих бронхи, в ингаляционной форме (по показаниям, при наличие специфических «хрипов» в бронхов и снижением функции легких по данным спирометрии).
При обострении хронического бронхита рекомендуется:
- Обильное питье, домашний режим;
- Применение нестероидных противовоспалительных препаратов (НПВП) для облегчения общих симптомов — головной боли, мышечной боли, боли в суставах;
- Использование муколитических (разжижающих мокроту) и откалывающих препаратов;
- Применение антибиотиков (строго по назначению врача!) при
возникновение (или усиление) гнойности мокроты (приобретение мокротой зеленого цвета); - Увеличение объема мокроты;
- Возникновение (или усиление) одышки.
Профилактика и прогноз
ПРОГНОЗ. Большинство пациентов с острым бронхитом выздоравливают без осложнений в течение 1-3 недель и не требуют последующего наблюдения врача. Однако, если Вы начинаете отмечать появление высокой температуры, затрудненного дыхания, одышки и ощущения нехватки воздуха, появления мокроты с прожилками крови, если Ваш кашель не проходит дольше 3-4 недель: необходимо повторно обратиться к врачу — такие симптомы могут служить неблагоприятным прогностическим признаком.
ПРОФИЛАКТИКА. Так как бронхит — инфекционное заболевание в качестве профилактики, прежде всего, необходимо соблюдать простые правила гигиены: часто мыть руки с мылом, использовать санитайзер. При чихании и кашле необходимо прикрывать рот сгибом локтя, а не ладонью. Носить одноразовую маску в эпидемический период острых респираторных инфекций необходимо больному человеку (меняя каждые 2 часа — это максимум), здоровым людям это делать не нужно.
ПРОГНОЗ. Пациенты с хроническим бронхитом обязательно должны бросить курить (или не начинать, что послужит максимально эффективной профилактикой этого заболевания). Необходимо прекратить воздействие вредных вдыхаемых веществ, которые послужили причиной возникновения хронического бронхита. Если пациенты с хроническим бронхитом не будут лечиться, будут продолжать подвергаться воздействию вдыхания вредных вещество, заболевание может усугубиться и «переродиться» в хроническую обструктивную болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей одышкой, кашлем с отхождением мокроты, стойким и необратимым поражением бронхов, которое возникает из-за хронического повреждения, возникающего на фоне длительного воздействия вредных частиц или газов.
ПРОФИЛАКТИКА. Пациентам с хроническим бронхитом необходимо пройти вакцинацию от вируса гриппа и пневмококка, который служит главным возбудителем пневмонии. Грипп и пневмония могут быть очень опасны для любого человека с хроническим заболеванием легких.
Прививку от гриппа необходимо делать каждую осень, до наступления эпидемического сезона. В настоящее время распространены 3- и 4-валентные вакцина против вируса гриппа (валентность обозначает кол-во «видов» вируса, от которых будет защищать вакцина).
Прививку от пневмококковой инфекции можно делать в течение всего года, но лучше прививаться перед началом сезона острых респираторных заболеваний и гриппа, что соответствует рекомендациям ВОЗ. В настоящее время доступно 2 вакцины: 13- и 23-валентная. Люди 18-64 лет должны однократно получить 23-валентную; люди старше 65 лет: сначала должны получить 13-валентную, а затем через 1 год, затем через 5 лет (и далее — каждые 5 лет) — 23-валентную вакцину.
Несмотря на то, что бронхит — действительно часто встречаемое заболевания, следует помнить, что данная болезнь — это не просто «кашель», который слепо надо лечить приемом антибиотиков. Острый и хронический бронхит имеют свои особенности, отличаются причиной возникновения и лечением. Будьте внимательны к своему здоровью и помните о простых мерах гигиены, которые позволят Вам остаться здоровыми!
Автор статьи — А.В.Бучнева, терапевт
Клинические рекомендации РРО Хроническая обструктивная болезнь легких , 2016
Федеральные клинические рекомендации РРО по вакцинопрофилактике пневмококковой инфекции у взрослых 2019
Источник