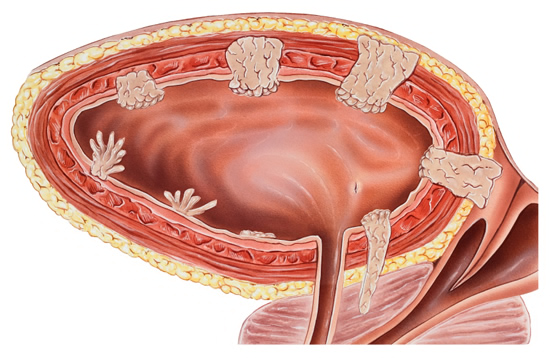
- Полип наружного отверстия уретры
- Симптомы:
- Диагностика
- Лечение
- Полип уретры, мочевого пузыря
- Причины образования полипов
- Симптомы полипов мочевого пузыря и уретры
- Осложнения заболевания
- Диагностика полипов
- Прогноз при полипах
- Кондиломы
- Записаться на прием
- Общая информация
- Причины появления
- Локализация
- Симптоматика
- Патогенез остроконечных кондилом
- Диагностика
- Лечение
- Медикаментозное
- Местное
- Удаление
- Осложнения и прогнозы
- Профилактика инфекции ВПЧ
- Беременность и кондиломы
Полип наружного отверстия уретры
Оперативное лечение – иссечение полипа. Операция проводится под местной анестезией.
Требуется госпитализация на 1 день. В послеоперационном периоде – перевязки в амбулаторном режиме. Проводится гистологическое исследование операционного материала.
Полип уретры – доброкачественная опухоль мочеиспускательного канала, исходящая из слизистой оболочки. У мужчин данное опухолевое образование чаще располагается в простатическом отделе уретры и в частности в области семенного бугорка. У женщин мочеиспускательный канал короткий, а полип уретры обычно расположен в области наружного отверстия мочеиспускательного канала, либо в центральной его части.
Поверхность полипа уретры гладкая, он имеет мягкую консистенцию и относительно легко травмируется с формированием уретроррагии (выделение крови из мочеиспускательного канала). Состоит опухоль в основном из фиброзной соединительной ткани. Образованию свойственен прогрессивный рост, что со временем приводит к обтурации (закупорке) уретры.
Симптомы:
- Уретрорагия
- Разбрызгивание мочи
- Затрудненное мочеиспускание
- Дискомфорт в уретре
Диагностика
Диагностика основана на клинической картине, осмотре и выполнении цистоскопии. Дифференциальная диагностика проводится с такими заболеваниями, как карбункул уретры, выпадение слизистой оболочки уретры, пролапс уретры (выпадение всех слоев мочеиспускательного канала), папиллома уретры.
Учитывая патогенез заболевания, необходимо проведение лабораторной диагностики: посев мазка из уретры (бактериологическое исследование), ПЦР диагностика заболеваний передающихся половым путем (ЗППП), микроскопия мазка из мочеиспускательного канала.
Лечение
Лечение полипа в уретре носит хирургический характер. В случаях, когда образование находится в области наружного отверстия мочеиспускательного канала, проводят электрокоагуляцию или криодеструкцию. При расположении опухоли в более высоких отделах уретры проводят трансуретральное удаление с использованием уретроскопа.
Источник
Полип уретры, мочевого пузыря
Полипы представляют собой доброкачественные новообразования, которые могут локализоваться на коже или слизистой оболочке, в том числе в мочевом пузыре или уретре. Размеры и форма могут быть разнообразными, но зачастую образование имеет форму морской капусты и небольшую ножку, которой крепится к слизистой оболочке.
Причины образования полипов
Говорить четко о каких-либо причинах возникновения на сегодняшний день довольно сложно, поскольку нет ни одного фактора, который бы напрямую вызывал развитие болезни. Однако стоит назвать ряд факторов, которые увеличивают риск образования в уретре или полости мочевого пузыря полипов:
- наследственную предрасположенность;
- инфекционные агенты (вирусы папилломы человека, Эпштейн-Барр инфекция и так далее);
- длительное течение воспалительных процессов в мочевом пузыре (хронический цистит с частыми обострениями, уретрит, в том числе специфический).
- у женщин патология может формироваться из-за длительного гормонального дисбаланса, когда яичники работают неправильно;
- сахарный диабет и другие эндокринные патологии – также причина формирования полипов уретры;
- если повреждаются сосуды мочеиспускательного канала из-за травм, сложных родов, хронически протекающих запоров, это также может спровоцировать рост у мужчин и женщин полипов в канале для мочеиспускания;
- среди причин особое место занимают разнообразные заболевания, передающиеся половым путем, так как о них, как о факторе формирования полипов в уретре или полости мочевого пузыря часто забывают;
- различные патологии ЖКТ и переломы костей таза также могут стать предпосылкой к формированию полипов.
Уретрит длительно текущего типа врачи сегодня выделяют, как один из основных факторов образования новообразований. Дело в том, что ткань в области воспаления пытается подавить процесс, начинает активно разрастаться, что и ведет к образованию опухоли.
У детей они обнаруживаются крайне редко, они в большей мере являются возрастной патологией.
Симптомы полипов мочевого пузыря и уретры
Зачастую полипы пузыря или мочеиспускательного канала никак не проявляются, пациента ничего не беспокоит, и он может длительно время жить с этой патологией, даже не подозревая об этом. Одним из первых симптомов новообразования является появление крови в моче. Причем крови в моче может быть достаточно мало, поэтому визуально она не определяется. Проведение лабораторного анализа мочи дает возможность выявить эритроциты в осадке мочи и провести дополнительное обследование, в ходе которого они обнаруживаются.
Иногда проявляются выраженной гематурией, при которой моча меняет цвет на красный. Также большие полипы могут проявляться болью при мочеиспускании или задержкой мочи.
Полипы уретры редко протекают бессимптомно. На первых стадиях характерно появление частого или болезненного мочеиспускания, связанного с раздражением слизистой оболочки при движении струи мочи. Позже проявляется хронической или острой задержкой мочи из-за частичного или полного перекрытия просвета мочеиспускательного канала.
Существуют и другие симптомы, характерные для полипов уретры. Среди них:
- возникновение императивных позывов к мочеиспусканию в ночные часы (в основном в этом случае нарушается сон пациентов);
- частичное недержание мочи может также быть симптомом (выделение происходит при физической нагрузке, приступах кашля, чихания, сильном смехе);
- интимная близость может приводить к появлению неприятных ощущений или даже кровянистых выделений из уретры;
- если развивается цистит на фоне полипа уретры, попытки опорожнить мочевой пузырь сопровождаются острым болевым синдромом, который сложно поддается купированию.
Если симптомы заболевания игнорируются в течение длительного промежутка времен7и, появляется большая вероятность развития пиелонефрита – опасного заболевания, которое всегда требует врачебного вмешательства. Пиелонефрит, если игнорировать его в течение длительного времени, приведет к почечной недостаточности, а та, в свою очередь, станет причиной летального исхода.
Осложнения заболевания
Одним из главных осложнений заболевания является хроническая или острая задержка мочи. В первом случае состояние может прогрессировать, значительно снижая качество жизни пациента и приводя к развитию гидронефроза и хронической почечной недостаточности. Острая задержка мочи и вовсе является состоянием, требующим немедленной медицинской помощи.
Еще одним осложнением заболевания следует считать развитие злокачественной опухоли на фоне существующего образования. Малигнизация полипов мочеиспускательного канала или мочевого пузыря наблюдается реже по сравнению с желчным пузырем, кишечником или желудком, но все же этот вариант не исключен. Поэтому при больших размерах или начале его роста опухоль все же лучше удалить.
Если говорить о полипах на ножке, то они могут не только закрывать просвет мочеиспускательного канала и осложняться острой задержкой мочи, но и некротизироваться из-за перекрута ножки и прекращения кровоснабжения.
Еще одно опасное осложнение – это развитие инфекционных процессов. Наличие новообразований в полости мочеиспускательного канала улучшает условия для размножения различной патогенной микрофлоры. Как итог, развиваются уретриты, циститы и даже пиелонефриты, которые со временем могут привести к почечной недостаточности, а затем и к гибели пациента без квалифицированной медицинской помощи.
Постоянная гематурия – также довольно опасное для организма человека состояние. При полипах в уретре выделение крови с мочой может быть незаметным человеческому глазу, но все же постоянным. Как итог, разовьется анемия, снизится общее самочувствие пациента. Также в просвете мочеиспускательного канала может образоваться сгусток крови. Это приведет к тампонаде полости, и в итоге сформируется острая задержка мочи. Без врачебной помощи, оказанной в кратчайшие сроки. Эту проблему решить будет невозможно.
Диагностика полипов
Диагностика не вызывает особых затруднений. Проведение общего анализа мочи позволяет заподозрить диагноз (при наличии эритроцитурии). В таком случае необходимо исключение мочекаменной болезни, гломерулонефрита, новообразований чашечно-лоханочной системы почки. Для этого проводят обследование с помощью инструментальных методов:
- УЗИ почек и мочевого пузыря;
- при необходимости выполняют экскреторную урографию;
- цистоскопию при наличии образования в полости мочевого пузыре и для верификации диагноза (проводят биопсию);
- КТ и МРТ применяют редко, как правило, в неясных случаях.
В диагностике также стоит уделить внимание объективному обследованию и сбору анамнеза. Заподозрить наличие полипов уретры можно, исходя из информации о перенесенных заболеваниях мочеполовой системы, наличие данных по наследственности. Также заподозрить патологию в уретре можно, опираясь на жалобы пациента или пациентки. У мужчин также могут возникнуть проблемы с потенцией, так как органы расположены довольно близко. У представительниц прекрасного пола обнаружить новообразование можно при осмотре половых органов на гинекологическом кресле. УЗИ мочевыделительной системы является одним из самых простых, быстрых и безопасных методов постановки диагноза при подозрении на наличие полипов. Некоторые современные УЗИ-аппараты оснащены функцией эластографии, что позволяет более подробно оценить особенности выявленных новообразований, их размер, форму, рост. Врачи отмечают, что особенно важно правильно провести дифференциальную диагностику новообразования в уретре. Полип уретры – доброкачественный, но гораздо большую опасность представляют злокачественные новообразования. Чтобы исключить возможность роста в уретре злокачественного новообразования вместо более безопасных полипов, возможно выполнение биопсии или, как вариант, направление материала на исследование уже после оперативной коррекции патологии. Направлять материал на исследование после удаления полипов рекомендуется всем пациентам, даже если оснований подозревать злокачественное перерождение нет.
Прогноз при полипах
Полип уретры – заболевание в большинстве случаев с благоприятным прогнозом. Патология, если она своевременно обнаружена, легко поддается хирургической терапии, после чего пациент может вернуться к полноценной жизни. Главная задача как самого больного, так и врача – не допустить развития осложнений, которые представляют для жизни и здоровья гораздо большую угрозу, чем сами образования.
Чтобы не допустить развития осложнений, достаточно наблюдать за новообразованиями и своевременно проводить операцию по их удалению в максимальном рекомендованном докторами объеме, а также затем соблюдать врачебные рекомендации, чтобы исключить рецидив.
- Урология: учебник / Б. К. Комяков.
- Урология: учебник / [С.Х. Аль-Шукри, В.Н. Ткачук]
- Способ дифференциальной диагностики полипов уретры женщин
- Российский патент 2014 года по МПК A61B8/06
- RU 2 527 173 C1
- АВТОРЫ: Неймарк Александр Израилевич; Яковлев Андрей Владимирович, Кондратьева Юлия Сергеевна Непомнящих Лев Моисеевич
Источник




Кондиломы
Кондиломы доставляют неудобства и сильно пугают и мужчин, и женщин, т.к. многим кажется, что это онкологическое образование. Разобраться с истинной природой этих образований и назначить верное лечение вам помогут квалифицированные специалисты ЦМ «Глобал клиник».
Записаться на прием
Общая информация
Кондиломы – опухолевое доброкачественное образование, которое «располагается» на эпидермисе или слизистых тканях и выглядит как бородавки и сосочки.
Одиночные экземпляры (около 7 мм) или целые «колониальные образования» (до нескольких десятков мм) из кондилом поселяются на теле женщин и мужчин и часто внешне напоминают цветную капусту.
Цвет этих субстанций – от телесного до коричневого. Кондиломы носят вирусный характер, поэтому такие проблемы могут возникать и даже у детей (при родах от зараженной матери). Пока образование не добралось до эпидермиса, человек не представляет угрозы для окружающих, риск заражения увеличивается, если выросты располагаются в эпидермальном слое.
Кондиломы принято разделять на два типа:
В первом случае кондиломы у женщин и мужчин выглядят как подобие гриба со шляпкой и широкой ножкой и чаще всего являются следствием сифилиса вторичной стадии.
Кондиломы остроконечного типа передаются при сексуальных связях, к их появлению причастен вирус папилломы человека (ВПЧ), который активизируется при определенных условиях. Основное место локализации остроконечных кондилом – половые органы и ротовая полость.
Кондиломы у женщин поселяются на наружной и внутренней части половых губ, в области влагалища, клитора и ануса. Бородавочные и сосочные наросты у мужчин выбирают головку полового члена и уздечку крайней плоти.
Причины появления
«Из-за чего появляются кондиломы?» — вопрос, волнующий пациентов с подобной проблемой.
Пути заражения кондиломами – половые незащищенные контакты. Причем, это бывают традиционные интимные связи, а также оральные, анальные и гомосексуальные отношения.
Дети получают заболевание от больных женщин во время движения по родовым каналам.
Не стоит халатно относиться и к бытовым способам заражения. Не нужно рисковать и пользоваться личными вещами других людей, особенно банными принадлежностями (мочалкой, полотенцем, сланцами и т.п.)
Кондиломы активизируются под воздействием некоторых факторов:
- беспорядочный незащищенный секс;
- раннее начало интимных отношений;
- половые контакты с партнерами с кондиломами или с носителями ВПЧ;
- снижение иммунных способностей организма;
- перенесенные заболевания половых путей;
- частые стрессы, авитаминоз;
- неряшливость и несоблюдение правил личной гигиены.
Появление остроконечных кондилом часто связывают с ВПЧ. Папилломовирусная инфекция представляет большую опасность для развития онкологических заболеваний. Кондиломы такой этиологии являются объектом изучения и лечения врачами разной специализации: у женщин – гинекологами, у мужчин – урологами. Если расположение кондилом приходится на область ануса, то ведет пациентов проктолог.
Об остроконечных кондиломах следует консультироваться обязательно, ведь развитие болезни может протекать самым разным образом – от самоизлечения до перерождения кондилом в злокачественные образования.
У специалистов ЦМ «Глобал клиник» накоплен положительный опыт в решении таких проблем, поэтому обращение в клинику – обязательное условие для успешного лечения пациента.
Локализация
Кондиломы локализуются чаще всего в районе половых органов и промежностей. Привлекают эти образования места, где повышена влажность и присутствует трение.
Кроме этого кондиломы у женщин и мужчин поселяются в области подмышечных впадин, в ротовой полости, на лице, на слизистой гортани.
Прямая кишка, перианальная зона также могут стать местом обитания кондилом.
Симптоматика
Главное проявление наростов – их неприятный и отталкивающий вид. Но женщинам о кондиломах напомнят и другие неприятные моменты.
Время, прошедшее от первого контакта-заражения до того момента, когда кондиломы станут явно видны, может быть абсолютно разным. Иногда для появления кондилом достаточно недели или месяца, в других ситуациях могут пройти годы. Инкубационный период зависит от общего состояния здоровья женщины или мужчины, их иммунитета, образа жизни и др.
Кондиломы у женщин и у представителей мужского пола вызывают зуд, жжение в генитальной и около анусной области. Это происходит в период прорастания кондилом, в дальнейшем такие симптомы могут исчезнуть.
Увеличение количества беловатых выделений, иногда с примесью крови и неприятным амбре провоцируют кондиломы у женщин, которые локализуются на влагалищной слизистой или шейке матки.
При обосновании кондилом в анусе прохождение каловых масс может их травмировать и вызывать сукровицу.
Патогенез остроконечных кондилом
ВПЧ находится в клеточных структурах кожи и слизистых оболочек, поэтому может передаваться от мужчин к женщинам, от взрослых к детям.
Длительный скрытый период инфекции затрудняет раннюю диагностику заболевания. Кондиломы не сразу видны невооруженным взглядом. Для активации ВПЧ необходимо большое количество этих возбудителей, только тогда папилломовирус «выходит» наружу, представленный остроконечными кондиломами. Увеличение ВПЧ может возникать из-за снижения иммунитета женщин или мужчин.
К остроконечным кондиломам приводит процесс атипичного размножения папилломы вируса человека, под его воздействием эпителиальные клетки растут и развиваются с патологией. Кожные покровы и слизистые ткани видоизменяются и так появляются кондиломы.
Наросты в виде бородавочек и сосочков бывают единичными или массовыми, переходя в целые «конгломераты» кондилом.
Диагностика
Инфекцию папилломы вируса человека (остроконечных кондилом) диагностируют по-разному, начиная с визуального осмотра женщин и мужчин до проведения самых современных обследований.
ЦМ «Глобал клиник» имеет в своем арсенале новейшие методики для определения природы кондилом.
Диагностические способы, применяемые врачами:
- Клинический осмотр. Некоторые виды заболеваний женщин и мужчин могут маскироваться, принимая вид остроконечных кондилом, поэтому нужно обладать достаточной квалификацией для дифференциации разных проблем.
- Женщинам рекомендована кольпоскопия, мужчинам – уретроскопия.
- О кондиломах женщин, их природе расскажет много мазок, это цитоисследование поможет также для исключения дисплазии шейки матки.
- Гистология.
- Диагностика-ПЦР. Это обследование не только выявляет наличие вируса папилломы человека, но и определяет его тип.
- Иммунологическое исследование. Его применяют для того, чтобы обнаружить в крови антитела к ВПЧ.
Всех женщин, и мужчин, пораженных остроконечными кондиломами, обязательно проверяют на инфекционные заболевания половой сферы (сифилис, ВИЧ и др.)
Лечение
Кондиломы и ВПЧ требуют систематизированного подхода к лечению.
Медикаментозное
Для борьбы с кондиломами женщин и мужчин врачи действуют в трех направлениях:
- против вирусов;
- в целях повышения иммунитета;
- для витаминизации пациента.
Циклоферон, инозиплекс действуют против активации ВПЧ и его размножения. Инферон, аллокин-альфа купируют вирусы и помогают восстановить иммунную систему. Для улучшения общего состояния здоровья женщин и мужчин назначают иммунал, амиксин, полудан и др. Комплекс витаминов и минералов – также обязательный компонент лечения при кондиломах.
Местное
Кондиломы успешно лечат, используя мази и спреи противовирусного действия (эпиген-интим, кондилен и пр.) О кондиломах женщинам и мужчинам не придется вспоминать, если лечиться инквимодом, подофиллотоксином. Для беременных можно взять на вооружение трихлоруксусную и азотную кислоты.
Бороться женщинам с кондиломами нужно поэтапно: сначала удалить, а потом или параллельно — действовать на понижение количества вирусов.
Часто (у каждой третьей женщины) кондиломы вступают в стадию рецидива (особенно при несоблюдении профилактических мер и игнорировании рекомендаций лечащего врача).
Удаление
Методы удаления кондилом в современной медицине разнообразны:
- Коагуляция электротоком. В этом методе есть недостатки – много противопоказаний, болезненность процедуры и длительное восстановление.
- Криотерапия. Кондиломы убирают при помощи жидкого азота. Положительные стороны такой методики – отсутствие рубцов и шрамов, безболезненное воздействие, отсутствие использования анестезии.
- Хирургический метод. Наросты убирают во время операции, на место ран накладывают швы. Обезболивание врачи используют местное.
- Применение химических препаратов. Противопоказание этого метода – беременность и период лактации.
- Лазеротерапия. Кондиломы удаляют лазерным лучом, это лечения, который не затрагивает здоровые клетки и практически не оставляет рубцов.
- Радиохирургический метод. Применение специального прибора помогает убрать кондиломы без контакта с телом. Удаление наростов сопровождается одновременным запаиванием кровеносных сосудов. Эта методика – одна из самых современных и востребованных.
Осложнения и прогнозы
Прогрессирующие кондиломы могут вызвать различные осложнения:
- появление болезненных трещин с кровотечением;
- патологические роды;
- злокачественные образования.
Современные методики лечения приводят к хорошим результатам, но не исключают и рецидивы заболевания. Кондиломы возникают повторно, если пациент ослаблен, и защитные функции его организма истощены.
Профилактика инфекции ВПЧ
Кондиломы необходимо предотвратить профилактическими мерами:
- использование контрацептивов при половых отношениях;
- повышение иммунитета;
- правильное сбалансированное питание;
- прием витаминов;
- соблюдение норм гигиены;
- борьба с вредными привычками;
- повышение стрессоустойчивости.
Регулярное посещение врача — хорошее профилактическое действие. Применение противовирусных мазей, а также вакцинация против ВПЧ – профилактика, которая сделает жизнь людей полноценной.
Беременность и кондиломы
Кондиломы – тревожный сигнал для беременных. ВПЧ в организме будущей матери не оказывает вредного действия на плод, но такая дама должна все время находиться под контролем лечащего врача.
К удалению наростов можно прибегнуть только на 28-й неделе беременности, не раньше.
Если образования обосновались на половых органах, то велика вероятность приобретения ВПЧ младенцем при прохождении через родовые пути. Если инфекцию не лечить, то у беременных увеличиваются неприятные моменты, связанные с молочницей.
Лучший вариант – тщательное обследование до наступления беременности на ВПЧ и при его обнаружении обязательное и полное лечение.
Источник