Снижение либидо у женщин
Снижение либидо у женщин является расстройством сексуального желания или интереса. Оно означает отсутствие или уменьшение интереса о сексе, желания, фантазий и мыслей об этом, плюс нередко у женщины отсутствует ответное желание. Мотивация к возбуждению сексуального характера либо отсутствует вовсе, либо проявляется очень редко. Снижение является более выраженным, по сравнению с тем, что можно было бы ждать от данного возраста пациентки и продолжительности ее отношений.
Отсутствие полового влечения у женщин
Отсутствие полового влечения у женщин часто вызывается общими, эндокринными заболеваниями, переживаниями, стрессом, гормональными нарушениями. Потеря либидо у женщин ведет к тому, что в органах малого таза появляются застои, регулярная половая жизнь нарушается. Снижение женского либидо грозит даже семейными конфликтами и разводами. Чтобы это не закончилось для вас печально, при обнаружении симптомов заболевания обращайтесь в Синай. Опытные врачи поставят диагноз, установят причины и проведут грамотную терапию. Профессионалы гарантируют эффективное лечение.
Снижение либидо у женщин причины
Наиболее популярными причинами являются:
психологические факторы (депрессия, стресс, тревога, проблемы во взаимоотношениях);
неприятные переживания (отсутствие сексуального опыта, неумения выражать потребности);
неправильное половое воспитание, психологические травмы из детства, насилие;
прием некоторых препаратов (противосудорожных, бета-адреноблокаторов);
повышенное артериальное давление;
гормональные колебания (менопауза, беременность, менструация);
сердечно-сосудистые, пищеварительные заболевания, почек, легких;
послеродовой период, после операции кесарева сечения;
прием гормональных контрацептивов (правильный подбор контрацептивов — залог здоровья женщины);
При беременности и в послеродовой период отсутствие либидо у женщин является вполне нормальным и проходит за 2-3 месяца. Это связано с восстановлением организма, который ставит перед собой цель заботу о младенце и поддержку лактации. При вынашивании ребенка в организме вырабатывается прогестерон, при кормлении грудью – пролактин. Оба гормона подавляют эстроген, который вырабатывается в первой фазе менструального цикла и отвечает за сексуальное влечение.
Противозачаточные таблетки также снижают влечение, так как подавляют естественную выработку половых гормонов. Исправить это можно, заменив их прием другим способом контрацепции. Также причинами потери либидо у женщин могут стать врожденные аномалии, а также психологические отклонения (шизофрения, инфантилизм). Увы, это неизлечимо.
Снижение либидо у женщин: причины симптомы
Причины снижения женского либидо 30 лет мы уже выяснили. Теперь пришла пора поговорить о симптомах:
нежелание заниматься сексом;
неудовлетворенность половой жизни;
отвращение к сношениям.
Причины отсутствия либидо у женщин приводят к тому, что пациентки становятся тревожными, негативно думают о себе, эмоционально лабильны даже при отсутствии клинического расстройства аффективного типа. После выявления причин резкого снижения либидо у женщин назначается диагностика. Диагноз ставится на основании клинического обследования. При диагностике выявляется, что значит снижение либидо у женщин. Процедура постановки диагноза резкого понижения желания проходит в несколько этапов:
1. Беседа: выясняется давность потери влечения, наличие сложностей на работе, в семье, в отношениях с сексуальным партнером. Когда отсутствует желание – всегда или при в конкретных ситуациях, есть ли проблемы у партнера, бывают ли эротические сны, фантазии, почему пациентка обратилась за помощью.
2. Собирается анамнез: есть ли заболевания щитовидной, эндокринных желез, надпочечников, какие и как долго принимаются лекарства, какие болезни раньше были, как лечились.
3. Анализ крови на определение уровня гормонов надпочечников, пролактина, тестостерона, щитовидной железы, инсулина, С-пептида (при ожирении).
4. Консультация сексолога, психотерапевта, психолога.
5. Анализ половой функции: гинекологический осмотр, уточнение наличия проблем (сухость влагалища, аноргазмия, боль при сексе), уточнение частоты половых контактов, мастурбации.
Дополнительно могут назначаться ультразвуковая допплерография мочеполовых органов, компьютерная или магнитно-резонансная томография головного мозга, рентген малого таза, электромиография мышц тазового дна. При подозрении на инфекции сдаются мазки и проводится диагностика гинекологических заболеваний. У женщин исключаются вагинит и вульвит. Для оценки психических заболеваний проводится оценка уровня депрессии и тревоги по специальной шкале, а также уровня астенизации.
Снижение либидо у женщин причины и лечение
Выявив причины и симптомы снижения либидо у женщин, врач назначает лечение. Чаще всего оно комплексное. Если причинами расстройства являются факторы ограничения доверия, уважения, в паре нет привлекательности и эмоциональной близости, то с партнерами ведется разъяснительная беседа. В процессе нее врач объясняет, с чем связано снижение либидо у женщин, указывает, что эмоциональная близость – это нормально, а потому она должна быть важна в паре. Также паре даются сведения о том, как стимулировать и вылечить женское либидо. При этом оба партнера должны быть задействованы в этом: женщина говорит о потребностях, а мужчина слушает и пытается ей помочь.
Снижение либидо у женщин: что делать, подскажет врач. Возможно, понадобятся более сильные эротические стимулы и фантазии для устранения нарушений внимания. Также полезно улучшать интимную защищенность и безопасность, устранить страхи негативных последствий (к примеру, самыми частыми страхами являются разоблачение, нежелательная беременность, болезни половых путей), которые служат ингибиторами возбуждения в сексуальном плане.
Симптомы снижения либидо у женщин можно попытаться устранить и психотерапией. Когнитивно-поведенческое лечение понадобится при наличии специфических психологических факторов. А иногда даже простое осознание важности психологии уже помогает изменить пациентке поведение и образ мыслей. Ментальная практика используется в малых женских группах, ее последствия отлично помогают вернуть возбуждение, желание и мотивацию, успешно достигать оргазма.
Лечение снижения либидо у женщин при гормональных причинах требует применения специальных средств. К примеру, местно используются эстрогены для устранения атрофического вульвовагинита, бромокриптин – для терапии гиперпролактинемии. Причины снижения либидо у женщин после 30 часто заключаются в менопаузе. Для ее облегчения также используется системное употребление эстрогенов. Терапия улучшает настроение, сохраняет сексуальную чувствительность, увлажненность влагалища. Все это увеличивает сексуальное желание и возбуждение. После менопаузы у женского пола используют трансдермальные препараты на основе эстрогена. При отсутствии гистерэктомии используются прогестерон или прогестины.
При обнаружении всего комплекса симптомов лучше обратиться к врачу. Легче выявить болезнь на раннем этапе и незамедлительно начать лечение, чем запустить, а потом бороться с последствиями. Выявив признаки снижения либидо у женщин, врач назначает лечение. Его основные направления:
замена или отмена препаратов, приводящих к потере влечения;
назначение малых доз антидепрессантов для повышения настроения, устранения депрессии;
гормональная терапия при выявлении сильных отклонений гормонального фона;
консультации психолога, сексолога, психотерапевта.
При лечении следует исключить возможность заболевания нервной и эндокринной системы. Если их нет, то тогда нужно сберечь естественный гормональный цикл с помощью коррекции недостаточности микронутриентов. Для этого назначаются витаминно-минеральные комплексы с витаминами группы В, А, С, Е. цинком, магнием. Если причинами потери влечения является ожирение или отклонения в питании, назначается диета. Ее основные принципы:
небольшие порции еды, отсутствие переедания, запрет на прием пищи перед сном;
ежедневное употребление фруктов и овощей – помидоров, цитрусов, смородины, капусты, зеленого перца, растительных масел, салата, семян;
прием лосося, орехов, устриц, нежирного мяса, рыбы;
ограничение приема жирных соусов, яиц, сыра, кофе, алкоголя, сахара.
Согласно статистике, частые причины снижения либидо у женщин до 30 – это неблагоприятная обстановка в семье. Поэтому к психологу надо сходить обязательно. Иногда от отклонения помогает мастурбация, при которой физиологическим способом стимулируются эрогенные зоны, возникает влечение к сексуальному партнеру.
Так как либидо влияет на здоровье, его надо восстанавливать. Для этого есть 9 простых способов, которые можно исполнить самостоятельно:
1. Пробудить чувственность – мысленно подумать об этом, помогают медитации, расслабление с помощью ароматов и звуков.
2. Полюбить свое тело – психологическое направление, которое полезно всем женщинам, а не только страдающим от потери желания.
3. Увеличить время для прелюдии, использовать лубриканты.
4. Заняться физической активностью.
5. Принимать витамины.
6. Употреблять афродизиаки (продукты, увеличивающие желание): острая пряная пища, морепродукты, шоколад.
7. Пить отвары или экстракты трав – женьшеня, алоэ, сельдерея.
8. Откровенно поговорить с партнером.
9. Провести романтический вечер.
Сниженное либидо опасно некоторыми серьезными отклонениями. У пациентов может развиться неврастения, они становятся чрезмерно возбудимыми и не могут рационально подвергнуть оценке собственное состояние. Есть риск депрессии, на фоне которой эмоциональное состояние угнетается, ухудшается качество жизни. При отсутствии регулярной половой жизни в органах малого таза появляются застои, которые могут привести к гинекологическим и урологическим заболеваниям.
Профилактические мероприятия
Для поддержки сексуального желания на достаточном для здоровья уровне, отсутствия сложностей половой сферы, нужно:
отказаться от приема лекарств при отсутствии обоснований и назначений врача;
вести здоровый образ жизни;
больше внимания уделять питанию, спорту;
длительно гулять пешком;
похудеть и нормализовать вес тела;
вовремя решать психологические проблемы в семье, на работе, с партнером;
вовремя обращаться к психологу, сексологу, психотерапевту для устранения проблем.
Как лечить отсутствие либидо у женщин тестостероном
На сегодняшний день данная практика пока находится в изучении, но ее уже успешно применяют для лечения снижения полового влечения у женщин в постклимактерическом периоде. По данным исследований, в терапии принимали участие сексуально здоровые женщины, у которых был опыт потери либидо и лечения эстрогенами. В качестве гормональной поддержки на выбор назначаются препараты:
метилтестостерон перорально по 1,5 мг каждый день;
тестостерон трансдермально по 300 мкг ежедневно (используются формы для мужчин).
По данным исследований, дополнительная гормональная поддержка тестостероном эффективна, если уменьшение либидо произошло у женщин, принимающих эстрогены на фоне синдрома преждевременного истощения яичников, нарушения функции гипофиза, надпочечников, химиотерапии или невыявленных причин. Также положительный эффект от терапии ожидается у пациенток в периоде постменопаузы, которые перестали реагировать на работающие ранее стимулы, чья сексуальная жизнь перестала быть удовлетворительной.
Выявив причины отсутствия либидо у женщин, лечение тестостероном назначается пока редко, так как долгосрочная безопасность и эффективность его применения пока мала. Но если оно и назначается, женщины должны получить полные данные по эффективности, безопасности, данным клинических наблюдений. Периодически пациенткам проверяют уровень свободного или биодоступного тестостерона. Если уровни повышаются, лоза лекарства снижается. Также регулярно проводятся проверки на гирсутизм. Перед приемом женщина проходит маммографию, которая должна стать регулярной, чтобы исключить возможный рак молочных желез. Также предварительно проводятся тесты на гиперлипидемию и нарушение усвоения глюкозы (преддиабет).
Обращайтесь в клинику Синай, чтобы вновь вернуть радость от близости и устранить дискомфорт. Мы работаем для вас.
Источник
Менопаузальная гормонотерапия (МГТ)

Почему же процент женщин, принимающих МГТ, остается невысоким?
Крупное американское исследование WHI (Women’s Health Initiative, 2002 г.) вызвало драматический период в судьбе менопаузальной гормонзаместительной терапии, что способствовало резкому сокращению МГТ в большинстве стран мира, появлению страхов и сомнений в отношении пользы и рисков.
Преждевременное завершение части исследования по менопаузальной гормонзаместительной терапии (МГТ) привлекло к себе всеобщее внимание. Как женщины, так и врачи чувствовали себя обманутыми, так как терапия, которая до этого считалась полезной для здоровья в долгосрочной перспективе, теперь оказалась опасной. Отличающийся от фактического изложения пресс-релиз предварительной работы прогремел в СМИ за неделю до того, как сама статья стала доступна для большинства читателей. Сообщалось, что исследование было остановлено в связи с повышенным риском развития рака молочной железы, связанным с заместительной гормональной терапией. На самом деле, в скорректированном анализе связь МГТ и рака молочной железы не была статистически значима!
Последующий углубленный анализ результатов WHI показал, что МГТ характеризуется благоприятным профилем пользы/риска у более молодых женщин, которые начинают терапию в близкие к менопаузе сроки. Эти результаты характеризовались сходным защитным воздействием терапии в отношении ИБС и снижения общей смертности, которые были продемонстрированы ранее в крупномасштабных наблюдательных исследованиях с участием относительно молодых женщин. После WHI широкое распространение получила так называемая временная гипотеза или гипотеза «окна терапевтических возможностей», согласно которой существует различное влияние МГТ на атеросклероз и связанные с ним клинические события в зависимости от возраста женщины и времени начала использования МГТ по отношению к моменту наступления менопаузы.
Основными недостатки данного исследования являлись:
- Средний возраст участниц исследования — 63 года. Тогда как окончание менструации обычно отмечается в 50 лет, то есть позднее начало терапии.
- Выбор не естественных для человека конъюгированных эстрогенов (конъюгированные эстрогены не содержат эстрогенов человека, так как их получают из мочи жеребых кобыл, и их эффекты немного отличаются от натуральных).
- Выбор в качестве прогестагена — медроксипрогестерона ацетата (эффекты данного препарата отличаются от эффектов натурального прогестагена, а идеальный прогестаген, добавляемый к принимаемым в климактерии эстрогенам, должен противостоять лишь нежелательным эффектам эстрогена на эндометрий, причем в минимальной дозе).
- Высокие дозы эстрогенов и прогестагенов (в настоящее время действует принцип минимально-эффективной дозировки).
- Неточная интерпретация данных исследования.
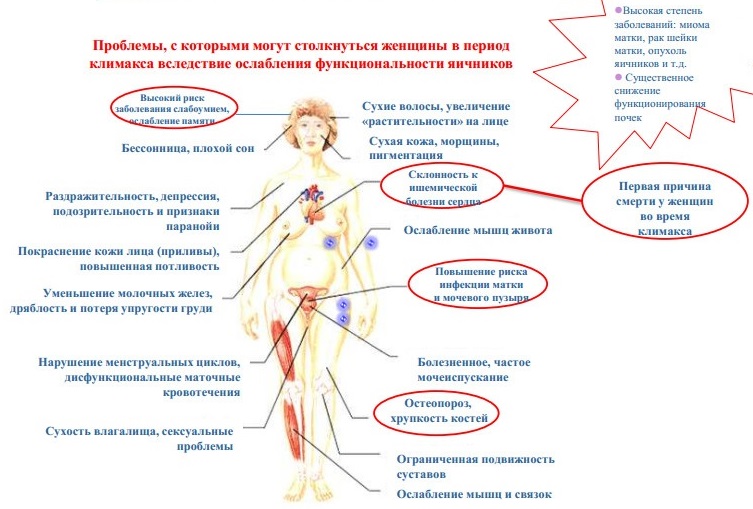
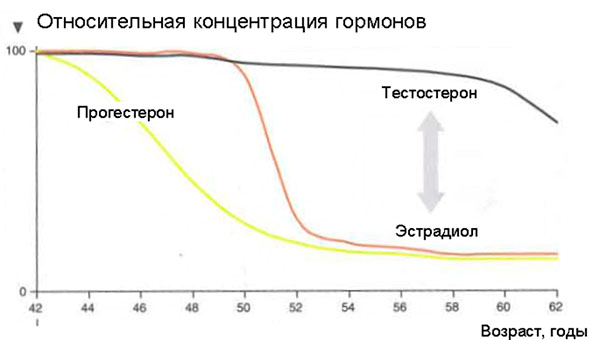
Что же происходит с женским организмом в 45-55 лет?
Что будет если МГТ не проводить?
А зачем нужно так «рисковать» и принимать «страшные» гормональные препараты при наступлении менопаузы? Ведь это естественный процесс, может, пусть все идет, как заведено природой? — Но тогда мы неизбежно столкнемся с заболеваниями, которые также предопределены природой.
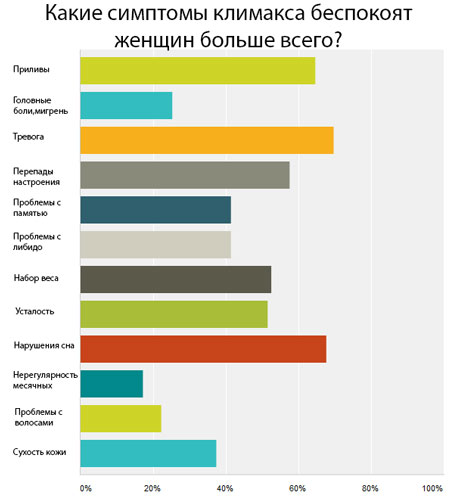
Сначала появляются ранние симптомы:
- вазомоторные – приливы, повышенная потливость;
- психологические – депрессивные симптомы, раздражительность, возбудимость, расстройство сна, слабость, ухудшение памяти и снижении концентрации внимания;
- общие физические – слабость, головные боли, мышечно-суставные боли, «ползание» мурашек на коже;
- урогенитальные и сексуальные – зуд, жжение, сухость, диспареуния, нарушение мочеиспускания;
- влияние эстрогенов на кожу – 30% коллагена теряется в первые 5 лет после менопаузы, начинается выпадение волос.
Через некоторое время появятся и поздние нарушения, связанные с длительным дефицитом половых гормонов:
- метаболические – центральное, абдоминальное отложение жира (ожирение), инсулинрезистентность и риск сахарного диабета 2 типа;
- сердечно-сосудистые – дисфункция эндотелия, повышение общего холестерина, триглицеридов, ЛПНП-ХС и снижение ЛПВП-ХС (инфаркты и инсульты);
- скелетно-мышечные – ускорение потери костной ткани (остеопения, остеопороз), повышен риск переломов, саркопения (уменьшение мышечной ткани);
- урогенитальные симптомы – атрофический вульвовагинит, учащенное мочеиспускание, циститы, недержание мочи, дизурия.
Какое обследование проводится перед МГТ
Перед назначением менопаузальной гормональной терапии необходимо обследование (впрочем, которое необходимо проводить хотя бы раз в год и без терапии всем сознательным женщинам старше 45 лет).
- уточнение личного и семейного анамнеза: гистер- или овариэктомия, раки репродуктивных органов, тромбозы, остеопороз/переломы, сердечно-сосудистые заболевания, заболевания ЖКТ, диабет, деменция, заболевания щитовидной железы, курение/алкоголизм, питание, физические нагрузки;
- общее обследование: индекс массы тела, артериальное давление, клинический анализ крови, биохимический анализ крови, липидограмма;
- гинекологическое исследование: онкоцитология (РАР_тест), УЗИ органов малого таза на 5-7 день менструального цикла либо в любой день при отсутствии менструаций (при толщине эндометрия до 4 мм МГТ не противопоказана, до 7 мм – прогестагены 12-14 дней и контроль УЗИ на 5-й день «менструации»; > 7 мм – гистероскопия и диагностическое выскабливание);
- обследование молочных желез – маммография на 5-10 день менструального цикла либо в любой день при отсутствии менструаций (после 40 лет ежегодная);
- гормональное обследование: ТТГ.
Дополнительные обследования (при соответствующих данных анамнеза):
- УЗИ печени;
- кровь на тромбофилические мутации;
- гемостазиограмма +Д-димер;
- денситометрия поясничного отдела позвоночника и шейки бедра;
- колоноскопия;
- гормоны на 2-3 день менструального цикла (прогестерон на 20 день), ФСГ, Е2, Пролактин, АМГ, ингибин В;
- витамин D, кальций;
Когда пора начинать менопаузальную гормональную терапию?
Как только появится дефицит! Потому что каждый день, прожитый без гормонов, наносит необратимый удар. Атеросклероз, который запустился, уже не остановить. МГТ, назначенная с опозданием, замедлит прогрессию, но она не гарантирует избавления от болезни. Чтобы не упустить момент, надо пройти тест на определение не только овуляции, но и фолликулостимулирующего гормона (ФСГ), который вырабатывается в гипофизе. Когда у женщины снижаются эстрогены, она еще может менструировать, но это не означает, что у нее достаточное количество гормонов. Поэтому Международное общество по менопаузе рекомендует женщинам, начиная с 35 лет, определять уровень фолликулостимулирующего гормона. И, когда он повышается больше 25 мЕд/л и/или появляются нарушения цикла – пора начинать МГТ.
Но проблема в том, что диапазон нормы ФСГ огромен, и для каждой женщины уровень свой. В идеале нужно сдать анализы крови на гормоны в период максимального расцвета – с 19 до 23 лет. Это и будет вашей индивидуальной идеальной нормой. А начиная с 45 лет ежегодно сверять с ней результаты. Но даже если вы впервые слышите о ФСГ – лучше поздно, чем никогда: в 30, 35, 40 лет имеет смысл выяснить свой гормональный статус, чтобы ближе к критическому возрасту было, на что ориентироваться.
Как самостоятельно понять, что пришло время МГТ?
Уровень эстрогенов снизился, если:
- сбился цикл;
- определение кислотности (pH) влагалища (норма 3,8 – 4,4, при менопаузе выше 5-6);
- появились папилломы;
- кожа и слизистые оболочки сухие;
- поднимается давление;
- уменьшилось сексуальное влечение;
- пропала уверенность в себе;
- лишний вес не поддается диетам;
- внутренняя сторона плеч стала дряблой;
- привычные физические нагрузки кажутся слишком тяжелыми.
Препаратов огромное количество, какие из них наиболее безопасны?
Действует принцип «минимальности» и «натуральности»!
Для менопаузальной гормональной терапии применяются различные препараты, которые могут быть разделены на несколько групп:
- эстроген-гестагенные комбинации (их существует очень большое количество, это основная группа препаратов для МГТ);
- эстрогены (монотерапия), применяются исключительно у женщин с удаленной маткой (также эстрогены используются местно – во влагалище для лечения симптомов атрофического вагинита).
«Натуральные» эстрогены – это препараты эстрогенов, которые по химической структуре идентичны эстрадиолу, синтезируемому в организме женщин. Благодаря современным технологиям создан синтетический эстрадиол, но по своей химической структуре он идентичен натуральному Эстрадиол–17b.
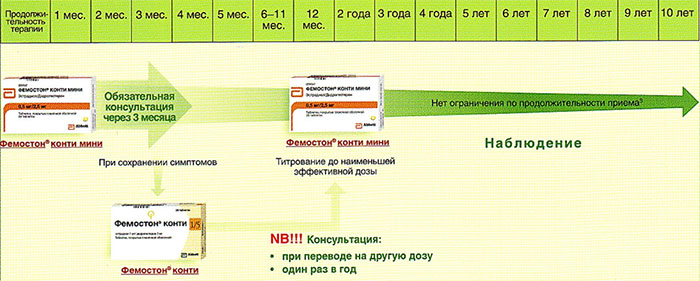
На сегодняшний день таким критериям более всего соответствует препарат Фемостон. Препараты линейки фемостона имеют различные дозировки, что укладывается в один из основных постулатов современной концепции МГТ – использование наименьшей возможной дозировки, которая сохраняет эффективность.
Препараты для двухфазной терапии – когда еще есть месячные
Фемостон 1/10 и Фемостон 2/10
В состав Фемостона 1/10 входят 28 таблеток. 14 белых, содержащих 1 мг Эстрадиола, и 14 серых, содержащих 1 мг Эстрадиола и 10 мг Дидрогестерона.
Состав Фемостона 2/10 отличается только количеством Эстрадиола
Препараты для монофазной терапии – когда месячные отсутствуют
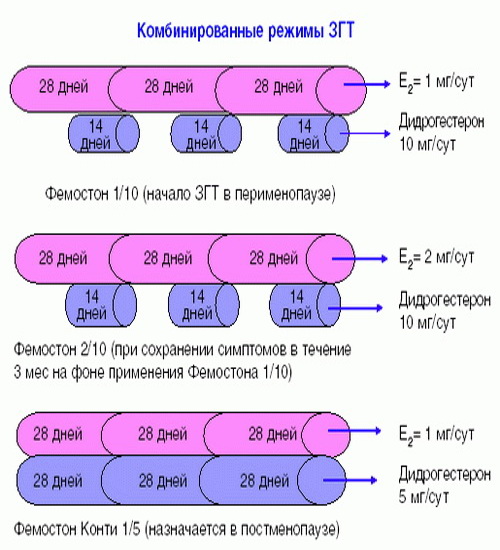
В состав Фемостона конти 1/5 входят 28 таблеток, содержащих 1 мг Эстрадиола и 5 мг Дидрогестерона.
В состав Фемостона мини 0,5/2,5 входят 28 таблеток, содержащих 0,5 мг Эстрадиола и 2,5 мг Дидрогестерона.
Схемы приема МЗТ
Ниже представлена более подробная схема первоначального назначения препаратов фемостон в пременопаузе (то есть до прекращения менструаций, но при наличии характерных климактерических симптомов). Пациенткам, у которых менструации не прекратились, рекомендуют начинать лечение в первый день менструального цикла. Пациенткам с нерегулярным менструальным циклом целесообразно начинать лечение после 10-14 дней монотерапии прогестагеном («химический кюретаж»).
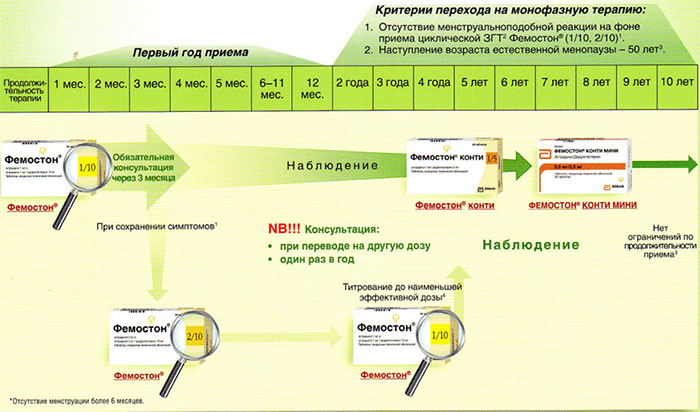
Далее Вашему вниманию представлен алгоритм первоначального назначения препарата фемостон в постменопаузе (то есть когда уже прошел год и более после последней менструации).
Какой способ применения препаратов лучше?
Трансдермальное (накожное) нанесение позволяет избежать первой стадии печеночного метаболизма, благодаря чему колебания концентрации эстрадиола в плазме крови при применении накожных препаратов незначительны. Метаболизм и выведение эстрадиола при трансдермальном введении подобен метаболизму натуральных эстрогенов.
Большинству пациентов желательно использовать оптимальную и наиболее безопасную на сегодняшний день схему: Дивигель накожно + Утрожестан интравагинально.

Схема приема для женщин, у которых сохранена менструальная функция, назначается врачом. Обычно средство прописывают циклом с первого дня после окончания менструации (5 день цикла) в течение 25 дней, после овуляции (c 16 по 25 день цикла) нужно добавлять препараты гестагенов.
Утрожестан – содержит прогестерон микронизированный, существует в двух формах — 100 и 200 мг.
При МГТ в постменопаузе в непрерывном режиме препарат Утрожестан применяется в дозе 100 мг с первого дня приема эстрогенов.
При болях в молочной железе можно добавить прожестожель ежедневно по 1 дозе на каждую молочную железу 2-4 недели.
Противопоказаниями для заместительной гормонотерапии являются:
- диагностированный или подозреваемый рак молочной железы, рак молочной железы в анамнезе;
- диагностированные или подозреваемые эстрогензависимые злокачественные образования;
- вагинальные кровотечения неясной этиологии;
- предшествующая тромбоэмболия вен (тромбоз глубоких вен, тромбоэмболия легочных сосудов);
- активная или недавно перенесенная артериальная тромбоэмболия;
- острые заболевания печени, а также заболевания печени в анамнезе (до нормализации лабораторных показателей функции печени);
- порфирия.
Нужен ли женщинам тестостерон?
Согласно рекомендациям Международного общества по менопаузе (International Menopause Society (IMS)) основное показание для применения тестостерона – лечение уменьшенного сексуального влечения, которое заставляет данную женщину испытывать значительные страдания. До рассмотрения вопроса о проведении терапии тестостероном необходимо решить вопросы, связанные с другими причинами нарушенного сексуального желания и/или возбуждения. К ним относятся диспареуния, депрессия, побочные эффекты лекарственных препаратов, проблемы взаимоотношений и другие проблемы со здоровьем, влияющие на женщину или ее партнера.
В настоящее время возможно применение трансдермальных препартов. На отечественном фармацевтическом рынке существует только один вариант – Андрогель, но его применение у женщин является «off-label», то есть не разрешено инструкцией. Обычно назначается 1/5 пакета в день (то есть 1 г геля/10 мг тестостерона).
Еще более перспективным может стать интравагинальная форма тестостерона, которая также может оказывать благоприятное действие при лечении вульвовагинальной атрофии.
Ключевые положения по применению препаратов тестостерона
- Уровни андрогенов у женщин снижаются с возрастом, при этом нет значительного изменения, связанного с естественной менопаузой.
- Существуют убедительные доказательства того, что андрогены влияют на сексуальную функцию женщины, и что терапия тестостероном может быть полезной для женщин, которые ощутили утрату сексуального желания и/или возбуждения.
- До рассмотрения вопроса о терапии тестостероном женщины должны быть в полной мере обследованы для выявления других, поддающихся лечению причин сексуальной дисфункции, которые должны быть решены.
Самые частые заблуждения:
А как же рак молочной железы, ведь это самая главная причина смерти у женщин?
В этом утверждении много заблуждений. На самом деле рак молочной железы – причина смертности в 4% случаев. Ведущая причина преждевременной смерти – сердечно-сосудистые заболевания (50%), которые запускает инсулинорезистентность. А она возникает на фоне гормональных нарушений.
Что касается самого рака молочной железы, то, когда врачи выявляют его на маммографии, то есть размер опухоли более 1 мм, заболеванию уже более пяти лет. Рак развивается очень медленно. Если вдруг женщина, у которой пока не видно опухоли при маммографии, все же получит гормоны, то препараты лишь помогут проявить существующую онкологию. А так как большинство пациенток на МГТ внимательнее относятся к своему здоровью и регулярно обследуются, опухоль, скорее всего, будет вовремя обнаружена. Что касается статистики, цифры примерно такие: в группе принимающих МГТ 2 случая рака на 1000 женщин. В группе не принимающих — 1. То есть в абсолютных цифрах дополнительный 1 случай на 1000 женщин. При этом все остальные виды рака достоверно снижаются.
Гормоны вызывают побочные эффекты и от них толстеют?
Новые низкодозированные и высокоселективные препараты направлены четко на мишень. Врачи на протяжении многих лет наблюдали за тысячами женщин, которые получали МГТ? Сегодня уже есть уникальные гестагены, метаболически нейтральные, они не приводят к ожирению и вместе с тем не понижают тестостерон, если у женщины нет его избытка. Выработаны и новые схемы лечения. Иногда при применении таблеток с эстрогенами, где-то в 10% случаев, бывают головные боли и боль в венах. В этом случае они заменяются на трансдермальные формы в виде геля.
Зачем мне принимать гормоны, если у меня нет приливов и отличное самочувствие?
Вместе с падением уровня гормонов возникает риск развития возрастных болезней: повышается артериальное давление, возникает ожирение, увеличивается риск развития сахарного диабета второго типа, подагры, остеопороза и онкологических заболеваний.
Вместо таблеток лучше принимать травы и различные фитоэстрогены?
Эффективность данных препаратов по устранению вазомоторных симптомов составляет 30%, что равно эффективности плацебо. При этом данная группа препаратов никаким образом не оказывает профилактического действия на возрастные заболевания (сердечно-сосудистые, онкологические заболевания, остеопороз, ожирение и сахарный диабет).
Источник