- Как народными средствами избавится от черных точек
- Поэтапное удаление черных точек по всем правилам косметологии
- Как часто можно делать процедуру удаления черных точек?
- Как очистить лицо от черных точек
- Как убрать черные точки на коже
- Механическая чистка
- Атравматичная чистка лица
- Какими препаратами и как можно убрать черные точки на лице
- Состав пилинга
- Как работает Тыквенный пилинг DermaQuest
- Преимущества Тыквенного пилинга
- Результат от 1 процедуры (по данным исследований):
- Как часто можно делать атравматичную чистку
- Что делать, если нет возможности регулярно посещать косметолога
- Состав Тыквенной маски
- Как работает и преимущества Тыквенной маски DermaQuest
- Правила применения Тыквенной маски DermaQuest
- Комедоны (чёрные точки) — симптомы и лечение
- Определение болезни. Причины заболевания
- Факторы риска
- Симптомы комедонов
- Патогенез комедонов
- Наследственность, гормональные нарушения и питание
- Неправильный уход за кожей
- Стресс
- Классификация и стадии развития комедонов
- Осложнения комедонов
- Осложнения самолечения
- Диагностика комедонов
- Дифференциальная диагностика
- Лечение комедонов
- Прогноз. Профилактика
Как народными средствами избавится от черных точек
В погоне за красивой кожей женщинам порой приходится идти на отчаянные поступки. Если вы хотите отлично выглядеть, то необходимо приложить массу усилий и потратить определенную сумму денег. Конечно, посещение косметолога значительно упростит вам жизнь, но далеко не каждая женщина может себе позволить такую роскошь. Но это будет необходимо, если вы подозреваете не камедоны, а атерому. Если вы уверены, что у вас обычные камедоны, и вы хотите в домашних условиях избавиться от такого недостатка кожи как черные точки, то эта статья именно для вас. Следуйте следующим правилам, чтоб безопасно очистить лицо и избавиться от такой проблемы как черные точки.
Итак, что необходимо приобрести для грамотной и безопасной очистки кожи?
1. Антисептическое средство. Вы можете использовать простой медицинский спирт, перепись водорода или же готовую специальную жидкость для уничтожения микробов. Без наличия антисептического средства даже не стоит приступать к удалению черных точек, потому как вы можете сделать только хуже. Есть масса случаев, когда женщины заносят инфекцию и в результате портят не только свою внешность, но и здоровье.
2. Специальная косметологическая ложка для удаления камедонов. Удаление черных точек ногтями может привести к раздражению, покраснениям и иногда даже травмам кожи. Если вы хотите сделать процедуру удаления черных точек безопасной, то без этого инструмента вам просто не обойтись. Приобрести косметологическую ложку вы можете в любом специализированном магазине по уходу за кожей или же заказать в интернете. Иногда такой инструмент есть в наборе для профессионального маникюра.
3. Ватные диски. Именно с помощью них вы будете обеззараживать вашу кожу. Если хотите сэкономить деньги, то можете приобрести простую медицинскую вату.
Удаление черных точек — это практически медицинская процедура, потому как вам необходимо совершить определенные механические действия, связанные с кровью, кожей и лимфой. Необходимо все делать предельно аккуратно и грамотно. Самое главное — это стерильность, поэтому во время процесса не забывайте время от времени дезинфицировать кожу и инструменты.
Поэтапное удаление черных точек по всем правилам косметологии
1. Руки тщательно помойте с мылом, удалите с лица остатки макияжа. Нанесите на ватный тампон антисептическое средство и тщательно протрите кожу, на которой собираетесь удалять черные точки. Дополнительно продезинфицируйте руки и косметологическую ложку. Для достижения большей эффективности данный инструмент положите в специальный обеззараживающий раствор.
2. Распарьте кожу. Для этого вам необходимо взять жменю ромашки и залить ее кипятком. Траве дайте настояться минут 5, затем опустите над паром лицо и держите на протяжении 20 минут. Под действием горячего пара ваши поры откроются, и таким образом удалять черные точки будет значительно проще.
3. Протрите кожу насухо промакивающими движениями и приступайте к очистке. Ставьте ложку на кожу так, чтоб черная точка оказывалась в центре отверстия. Слегка надавите кожу ложкой и ведите по участкам кожи, где у вас есть камедоны. Время от времени протирайте кожу и инструмент спиртом, чтоб исключить возможность попадания инфекции. После того как проработаете кожу, протрите лицо кубиком льда, чтоб снять раздражение и нанесите легкий увлажняющий крем. На протяжении двух часов не наносите макияж, дайте коже восстановиться после такой стрессовой процедуры.
Как часто можно делать процедуру удаления черных точек?
Тут все, конечно, индивидуально. В зависимости от типа кожи и ежедневного ухода у всех по-разному закупориваются поры. Например, обладательницы жирной и комбинированной кожи могут удалять черные точки раз в неделю, а вот тем, у кого кожа сухая или чувствительна, стоит делать чистку лица не чаще 2 раз в месяц.
Удаление черных точек с помощь скраба домашнего приготовления. Вам понадобиться простое туалетное мыло, желательно детское, ватные тампоны и мелкая соль. Сначала намыльте те участки кожи, где у вас есть черные точки до образования густой пены. Ватный тампон смочите водой и опустите в емкость с солью. Теперь аккуратными круговыми движениями массажируйте кожу. Делать это необходимо аккуратно, чтоб не поцарапать и не травмировать тонкую кожу лица. Теплой водой смойте с лица мыло и соль, промокните кожу сухим хлопчатобумажным полотенцем и нанесите увлажняющий крем. Такая методика также станет отличной профилактикой появления камедонов и поможет в поддержании кожи молодой и упругой.
Вы можете купить в косметическом магазине полоски для удаления черных точек, можете посещать косметолога, но всегда помните о том, что только грамотная профилактика поможет свести эту проблему на нет. Во-первых, никогда не ложитесь спать с макияжем, ведь ночью кожа должна отдыхать, а тональный крем, пудра и тени будут забивать поры и препятствовать восстановлению кожи. Во-вторых, включите в свой ежедневный уход тоники, которые стягивают поры. Таким образом, кожа будет менее подвержена появлению черных точек.
Тоники можете купить в любом магазине. Следите за тем, чтоб продукт был сделан на основе натуральных ингредиентов. Отдайте предпочтение тоникам с шалфеем, календулой или ромашкой. Исключите из своего рациона жирное мясо, сладости и мучное. Эти продукты нарушают работу сальных желез и могут привести к появлению не только камедонов, но и угрей. Следите за тем, что вы едите, ведь это очень важно не только для вашей внешности, но и для здоровья.
— Вернуться в оглавление раздела «Дерматология»
Источник
Как очистить лицо от черных точек
Удалить черные точки на лице за 1 процедуру возможно при помощи единственного метода – чистка кожи. Именно поэтому это самая востребованная процедура в кабинете косметолога. Чистка кожи бывает в 2-х вариантах, о недостатках и преимуществах кажого из методов.
Как убрать черные точки на коже
Чистка кожи у косметолога бывает 2-х типов:
Механическая чистка
Это механическое выдавливание комедонов или черных точек после предварительного распаривания кожи.
При достаточной квалификации специалиста, происходит очищение пор кожи лица от сальных пробок.
Метод травматичный, заживление занимает несколько дней и приносит дискомфорт;
Не редкость, за то время, пока уходят следы надавливаний, а это в среднем составляет 5 дней, образуются новые комедоны. Так что походить с чистым лицом и ровным цветом кожи практически не получается.
После процедуры возможны появление высыпаний воспалительного характера или прыщей.
Атравматичная чистка лица
Очищение пор и растворение черных точек при помощи специальных косметических составов, не требующих механического воздействия на кожу.
Главное преимущество – это отсутствие травмирования кожи и периода длительной реабилитации. Чистая кожа сразу после процедуры!
1. Отсутствие надавливаний
Нет следов и травмирующих кожу вмятин после механического воздействия. Важный момент: после удаления косметического средства, выполняющего роль атравматичной чистки, единичные особо плотные комедоны могут оставаться на коже. Их можно деликатно и безболезненно удалить, т.к. это не потребует особых усилий.
2. Отсутствие последующих воспалений
Т.к. не было травматизации, то и высыпания не появляются, более того составы оказывают противовоспалительное действие – дополнительная профилактика появления воспалительных элементов.
3. Отсутствие покраснения и шелушения кожи
В ходе механической чистки, как правило, используется вапоризатор, травмирующий и обезвоживающий кожу. Атравматичная чистка дает разогревающий эффект, но не обезвоживает кожу и способствует быстрому восстановлению кожи. Используется даже как процедура «на выход» — кожа чистая, гладкая плюс здоровый цвет лица.
Нельзя выполнять при чувствительной коже с нарушенной барьерной функцией, т.е. склонной к покраснениям и раздражениям в ответ на применение косметических препаратов.
Какими препаратами и как можно убрать черные точки на лице
Тыквенный пилинг основной DermaQuest – выполняет функцию атравматичной чистки, растворяет сальные пробки и очищает поры.
Состав пилинга
Основу пилинга составляет мякоть тыквы, обогащенная различными активными ингредиентами.
Почему тыквенный пилинг столь эффективно растворяет даже самые плотные и крупные черные точки?
Как работает Тыквенный пилинг DermaQuest
- Оказывает эффект распаривания – активизирует кровообращение, способствует расширению пор и размягчению содержимого;
- Растворяет черные точки – особый состав из кислот и энзимов проникает внутрь пор и растворяет сальные пробки и ороговевшие чешуйки;
- Разрыхляет и деликатно отшелушивает ороговевшие чешуйки с поверхности кожи;
- В состав входит натуральный витамин А из мякоти тыквы – регулирует работу сальных желез, замедляет образование новых закупорок;
Таким образом, тыквенный пилинг это не только атравматичная чистка кожи, но и профилактика последующего загрязнения и заполнения пор.
Преимущества Тыквенного пилинга
Процедура Тыквенного пилинга DеrmaQuest не только эффективна, но и комфортна по ряду пунктов:
• Процедура атравматична, без раздражения и шелушения, разрешена к выполнению даже летом — всесезонный пилинг;
• Не требует предварительной подготовки и восстановления кожи после процедуры — клиент продолжает жить полноценной жизнью без выпадения из социума;
• Моментальный результат — сразу после процедуры чистая, здоровая подтянутая кожа, как говорится, «хоть на свидание».
Результат от 1 процедуры (по данным исследований):
— 94% воспаление кожи
— 87% воспаленного акне
+78% эффект здорового сияния
Видео процедуры и результаты после — по этой ссылке .
Как часто можно делать атравматичную чистку
Необходимый курс подбирает косметолог, в среднем, 3 – 5 процедур 1 раз в 10 дней. В дальнейшем достаточно 1 процедуры в месяц для поддержания пор в очищенном состоянии.
Что делать, если нет возможности регулярно посещать косметолога
Оптимальным для поддержания чистоты пор после тыквенного пилинга и его альтернативой на время, когда нет возможности посетить косметолога является Тыквенная маска DermaQuest для домашнего применения.
Состав Тыквенной маски
Состав схож с тыквенным пилингом, однако есть отличия по кислотному составу и процентному содержанию. Кислотность средства – рН также мягче и комфортнее для самостоятельного применения.
Как работает и преимущества Тыквенной маски DermaQuest
- Принцип работы маски схож с тыквенным пилингом:
- разогревает кожу, усиливает кровообращение
- растворяет жировую пленку с поверхности кожи
- растворяет черные точки и скопления роговых чешуек внутри пор
- нормализует количество и состав кожного сала
- оказывает противовоспалительное и антисептическое действие
По данным исследования после 1 применения: растворяет черные точки на 95% и на 83% работает как домашний пилинг.
- Способствует заживлению и восстановлению кожи за счет входящего в состав натурального Витамина А.
- Это эффективный домашний пилинг, разрешенный к самостоятельному применению. Является профессиональным продуктом с высокой концентрацией активных ингредиентов.
Правила применения Тыквенной маски DermaQuest
Наносить на очищенную кожу на все лицо, исключая область вокруг глаз на 10 – 15 минут.
Далее смыть водой комфортной температуры и нанести регулярные сыворотки и крем.
Процедура выполняется 1 раз в неделю.
Источник
Комедоны (чёрные точки) — симптомы и лечение
Что такое комедоны (чёрные точки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алфимовой Валерии Дмитриевны, косметолога-эстетиста со стажем в 5 лет.
Определение болезни. Причины заболевания
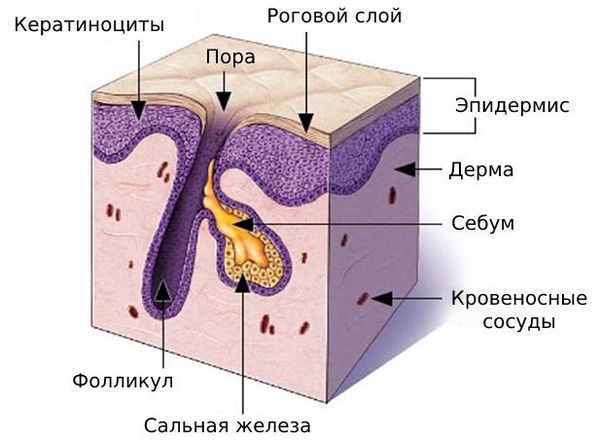
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. С остоят из клеток кожи — кератиноцитов, и кожного сала — себума.
Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17] .
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой «пробки», которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне , как правило, возникает в период полового созревания — 12-16 лет . В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6] [18] .
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их к оличество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.
Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция . В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne . В результате воспаления развиваются более тяжёлые формы акне.
Американская академия дерматологии выделяет четыре степени тяжести акне:
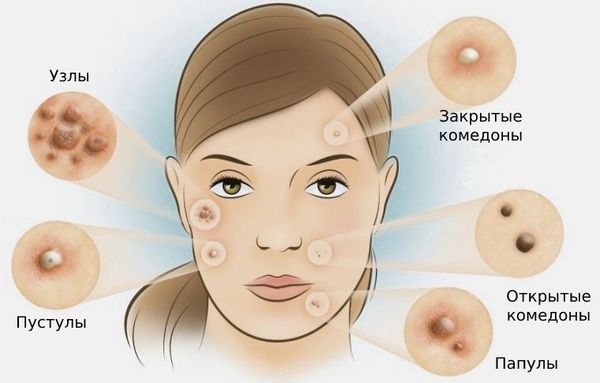
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков , иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2] .
Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку , он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают в ыходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3] .
Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
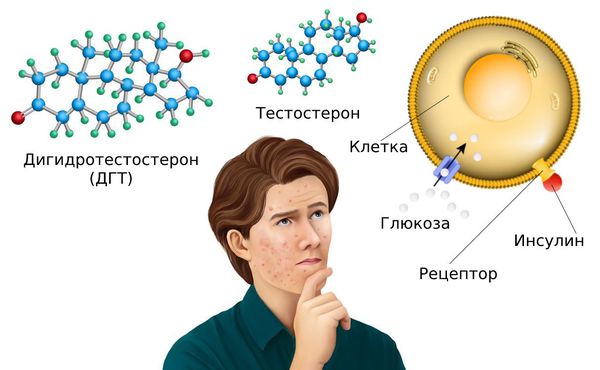
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы .
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу «ключ-замок», где «ключ» — это гормон, а «замок» — это андрогенный рецептор. Но «открыть замок» можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3] .
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. О рганизм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4] [5] . Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7] .
Классификация и стадии развития комедонов
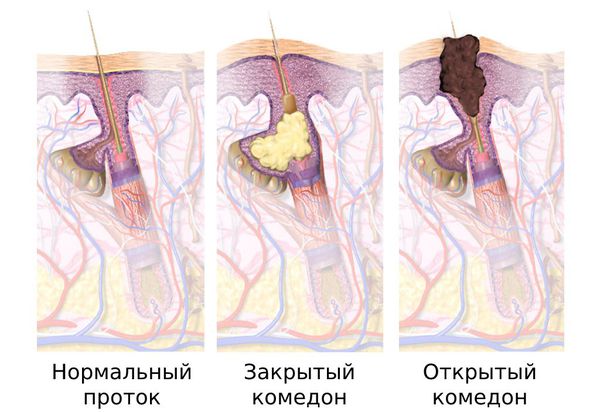
Комедоны бывают закрытыми и открытыми.
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут «прорваться» на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3] .
Открытые комедоны — это чёрные точки размером 0,5-1,0 мм . Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1] . После исключения триггерного фактора они, как правило, перестают расти и исчезают.
Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.
Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.
Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9] .
Осложнения самолечения
Пациенты часто пытаются самостоятельно «выдавить» комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.
Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.
Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2] [16] . Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Дифференциальная диагностика
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.
Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.
Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13] .
Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол , или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую , салициловую и АНА-кислоту, цинк, серу и резорцин . Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7] .
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.
Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.
Особенности домашнего ухода :
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
Прогноз. Профилактика
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.
Меры профилактики появления комедонов:
- Во время домашнего ухода за кожей использовать подобранные врачом средства.
- Регулярно посещать косметолога, чтобы скорректировать процесс салоотделения и кератинизации.
- Нормализовать питание. Пища должна содержать питательные вещества, омега-3 жирные кислоты и клетчатку. Следует ограничить потребление рафинированных, сладких и мучных продуктов, исключить фастфуд, курение и алкоголь. Стоит реже употреблять продукты из цельного молока: сметану, мороженное и сливочное масло [11] .
- Научиться правильно выходить из стрессовых ситуаций: освоить медитацию, дыхательные техники для самоуспокоения, обратиться к психотерапевту.
- Каждый день пить необходимое количество воды в зависимости от веса, соблюдать режим сна-бодрствования.
- Избавиться от дефицитных состояний, устранить хроническое воспаление.
- Избегать повышенного ультрафиолетового облучения, наносить солнцезащитный крем за 30 минут до выхода на улицу.
- Не использовать средства, в состав которых входят комедогенные вещества, например оливковое, льняное и рафинированное кокосовое масло, лауриновую кислоту, изопропил миристат, каррагинан и др.
- Не выдавливать комедоны самостоятельно, чтобы избежать осложнений.
- Нормализовать гормональный фон — только после консультации с эндокринологом или гинекологом-эндокринологом.
- Наблюдаться у дерматолога или косметолога.
За дополнение статьи благодарим врача дерматолога-венеролога Ласеева Дениса Ивановича .
Источник