- Лечение мастита народными средствами
- Причины мастита
- Профилактика мастита
- Что делать при мастите?
- Лечение мастита народными средствами
- Лечение затвердения и воспаления молочных желез
- Настои при мастите
- Отвары
- Настойки
- Компрессы
- Лечение гнойных маститов
- Компрессы для лечения гнойных маститов
- Когда молочная железа воспалена. Говорим о мастите
- Мастит лактационный — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы лактационного мастита
- Патогенез лактационного мастита
- Классификация и стадии развития лактационного мастита
- Осложнения лактационного мастита
- Диагностика лактационного мастита
- Лечение лактационного мастита
- Прогноз. Профилактика
Лечение мастита народными средствами
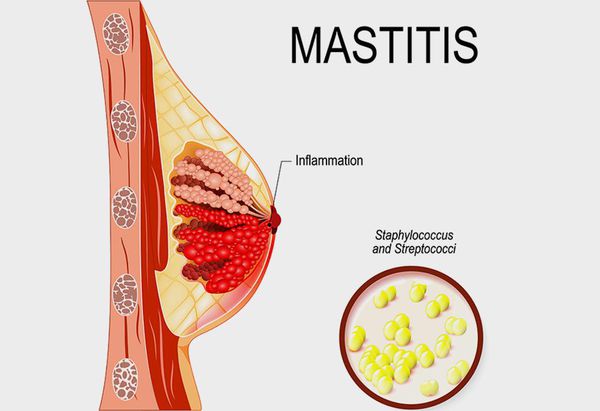
Мастит (грудница) — это воспаление ткани молочной железы. Возникает набухание и увеличение в размере молочной железы. Кожа краснеет и появляются болезненные ощущения, возможно повышение температуры.
Кормящие мамы заболевают маститом, примерно от 1% до 16%, всё зависит от региона. В среднем по стране показатель равен 5-ти % от всех кормящих мам. Как показывает статистика в основном это первородящие женщины, то есть впервые кормящие грудью. Главная причина заболевания в этом случае — застой молока, не умение правильно сцеживать молоко.
Женщины постарше, имеющие опыт кормления грудью, заболевают из-за снижения иммунитета при сопутствующих хронических заболеваниях.
Причины мастита
Причиной возникновения мастита обычно является появление трещин на соске у кормящей матери. Это так называемый лактационный мастит.
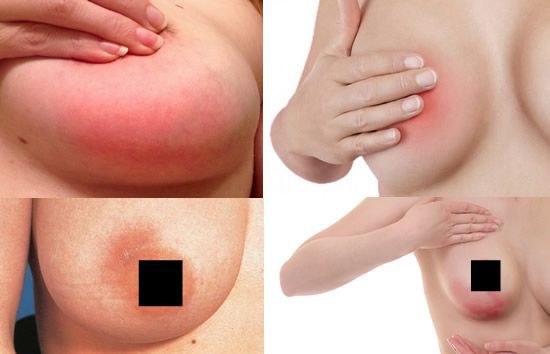
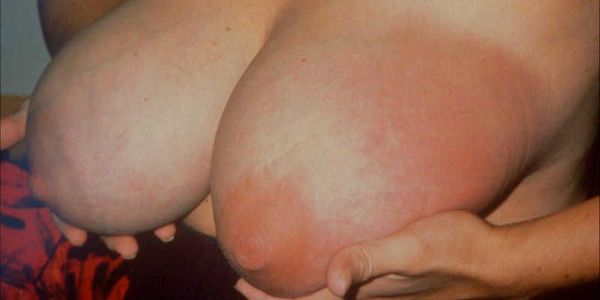
Заболевание наступает внезапно с появлением распирающих болей в молочной железе. Железа набухает и становится плотной, тугой, резко болезненной. Кожа в этом месте краснеет, лоснится. Повышается температура тела, иногда возникает сильный озноб.
При таком состоянии следует немедленно обратиться к врачу.
Своевременно начатое лечение приводит к выздоровлению обычно буквально через несколько дней.
Мастит можно предотвратить, если вовремя обратиться к врачу. Поводом является появление трещин на соске и повышение температуры.
Мастит вызывают гноеродные микробы, проникающие внутрь через трещины в сосках и любое повреждение кожи. Микробы вызывают воспаление молочной железы. Микробы могут попасть в ткань молочной железы также по кровеносным сосудам из очагов хронического воспаления, имеющихся в организме женщины (например кариес зубов, хронический тонзиллит и др.), поэтому очень важно в самом начале беременности провести курс лечения этих заболеваний.
Профилактика мастита
Предупредить мастит помогают правильное кормление грудью и соблюдение при этом необходимых гигиенических требований. Нужно следить, чтобы ребенок при сосании захватывал не только весь сосок, но и часть околососкового кружка.
Грудное кормление при гнойном мастите противопоказано в связи с опасностью инфицирования грудью ребенка. Решает врач.
Что делать при мастите?
- Грудь следует подвязывать.
- Осторожно смазывать 2 раза в день ихтиоловой мазью (но не растирать).
- На больное место наложить спиртовую примочку, смачивая ее по мере высыхания. Сцеживать с больной груди молоко и выливать.
- Ребенка кормить только здоровой грудью, перед сцеживанием больную грудь обтирать спиртом (можно водкой), а после сцеживания класть спиртовый компресс.
- При появлении симптомов нарыва следует на это место положить согревающий компресс, смоченный 2%-м раствором перекиси водорода.
Лечение мастита народными средствами
При первых признаках затвердения молочной железы рекомендуется ставить следующие компрессы:
- При затвердевании на грудь привязывать тертую морковь или «размазню» из бобовой муки, смешанной с мелко истолченными кусочками хозяйственного мыла.
- При начавшемся воспалении к груди прикладывать листья толченой лебеды — сырые или вареные.
- Если затвердевает грудь или появилось воспаление, следует прикладывать к больному месту компрессы с очень горячим настоем из цветков ромашки или полусваренным горячим ячменем в мешочке из мягкой ткани.
- При нарыве на грудь привязывать печеный лук с льняным маслом или пчелиным медом. При затвердении к месту воспаления прикладывать старое свиное сало.
Лечение затвердения и воспаления молочных желез
Рекомендуется проверенный на практике способ лечения мастита в начальной стадии врачом-фитотерапевтом Е. С. Товстухой.
Смазывать соком каланхоэ ореол и соски, а также 3 раза в сутки делать примочки на затвердения молочных желез.
В результате такого лечения затвердения быстро исчезают, боль стихает, нормализуется температура тела и лактация.
Настои при мастите
- Настой маргаритки.
6 ч. л. измельченной травы маргаритки обыкновенной залить 200 мл кипяченой прохладной воды, настоять в темном месте 8 часов и процедить.
Использовать для примочек и компрессов.
Отвары
- Отвар маргариток.
При остром мастите рекомендуется взять 100 г измельченной травы маргариток и залить внутренним свиным жиром. Кипятить на водяной бане 2 часа. Остудить. Мазь втирать в больные места. Хранить в холодильнике.
Помните, чистотел ядовит! Соблюдать дозировку!
Растение ядовитое! После пользования растением и отваром тщательно мыть руки.
Настойки
- Настойка армы.
Измельченные листья со стеблями армы (плакун-трава) поместить в стеклянную литровую банку и залить 500 мл водки, настоять в темном месте в течение 5-7 дней.
Из настойки делать компрессы.
Компрессы
- Хлебные компрессы.
Взять 1/4 буханки ржаного хлеба с коркой и подержать его над паром, пока он не станет достаточно горячим и влажным. После этого приложить хлеб к тщательно сцеженной и смазанной маслом груди. Сверху накрыть целлофаном, пеленкой (или другой мягкой тканью) и зафиксировать компресс теплым платком. Держать 1-1,5 часа, пока не остынет.
Уже после первого компресса исчезнут боли в груди.
В течение дня нужно сделать несколько таких процедур. На следующий день сделать то же самое. Через двое суток мастит исчезнет.
Лечение гнойных маститов
Лекарственные средства, применяемые в народной медицине для лечения гнойных маститов:
- Отвар эвкалипта.
Отвар применяется в виде примочек и компрессов при гнойных маститах.
6 ст. л. измельченных листьев эвкалипта залить 200 мл воды, довести до кипения и кипятить 30 мин., настоять до охлаждения и процедить. - Настойка эвкалипта.
50 г сухих измельченных листьев эвкалипта залить 500 мл водки, настоять в темном месте 2 недели, процедить.
Делать примочки при гнойных маститах.
Настойка применяется при инфильтратах и нагноениях молочной железы.
2 ст. л. измельченных листьев белладонны залить 100 мл спирта или водки, настоять 10 дней, процедить.
Принимать по 25-30 капель 3 раза в день.
С этой же целью применяются наружно листья белладонны.
Растение очень ядовито! Строго соблюдать дозировку!
Компрессы для лечения гнойных маститов
- Согревающие компрессы.
Взять 1 ч. л. меда, 1 свежий желток куриного яйца, 1 ампулу камфарного масла, немного подсолнечного масла и муки.
Замесить тесто и приготовить коржи. Сделать согревающий компресс.
Когда будет выходить прорвавшийся гной — не пугаться, а продолжать прикладывать коржи до полного заживления.
Более подробно о причинах возникновения, видах мастита, а также о профилактике и медикаментозном лечении читайте в этой статье.
Источник
Когда молочная железа воспалена. Говорим о мастите
Боль, покраснение кожи в области молочных желёз, распирающие боли в молочных железах – эти симптомы могут говорить о развитии такого серьёзного заболевания, как мастит. Что это за патология? У кого и почему она возникает? Как предупредить её развитие? Тему мастита освещает врач-хирург «Клиники Эксперт» Смоленск Ефим Семёнович Аснин.
— Ефим Семёнович, что такое мастит? У кого он обычно развивается?
— Мастит – это воспаление молочной железы. Развивается он чаще всего у женщин после беременности и рождения малыша, так как связан главным образом с нарушением нормального оттока грудного молока (лактостазом). Они и составляют группу риска по заболеванию.
Маститы нелактирующих (не продуцирующих молоко) желёз встречаются, как правило, у женщин до 30 и после 50 лет.
— Насколько часто встречается мастит?
— 90 % всех случаев мастита приходится на период грудного вскармливания ребёнка, т. е. воспалительный процесс развивается в лактирующей молочной железе. По статистике порядка 16 % женщин, кормящих грудью, страдают воспалением молочных желёз. Среди них подавляющее большинство первородящих.
Маститы у женщин, не кормящих грудью, встречаются в 5-10 % случаев.
«Кормить ребёнка грудью – это больно, — утверждают молодые матери. Всегда ли кормление грудью сопровождается болевыми ощущениями для женщины?». Цитата из материала «Что из этого НЕ правда о грудном вскармливании?»
— Каковы причины развития мастита?
— Основная причина – проникновение в ткань молочных желёз патогенной микрофлоры, в частности бактериальной инфекции (чаще всего стафилококковой). Если женщина неправильно прикладывает ребёнка к груди, если у неё не подготовлены соски, на них могут появляться трещины, образуя входные ворота для проникновения микробов. Неполное сцеживание молока из груди способствует развитию лактостаза, а это благоприятная среда для развития воспаления.
Причиной мастита может быть и нарушение гормонального баланса (а именно избыточная продукция гормона пролактина, нарушение функции щитовидной железы), резкое отлучение ребёнка от груди.
Некорректная имплантация, пирсинги сосков, травмы молочной железы также могут приводить к развитию воспаления в ней.
— Расскажите о разновидностях мастита
— По течению различают острые и хронические маститы, односторонние и двусторонние. По характеру воспалительного процесса они бывают серозными, инфильтративными, гнойными, абсцедирующими, гангренозными, флегмонозными. Для первых двух форм характерен ограниченный очаг воспаления. При обеспечении хорошего оттока молока они обычно не нагнаиваются. Все остальные формы воспалительного процесса требуют оперативного вмешательства.
— Какие симптомы характерны для мастита?
— Болезненные ощущения в молочной железе при кормлении ребёнка, распирающие боли в ней, уплотнение ткани железы, покраснение кожи в этой области, трещины и ссадины на соске и вокруг него, увеличение близлежащих лимфатических узлов, признаки интоксикации — высокая температура, озноб, головные боли. Эти симптомы должны стать сигналом для женщины, чтобы незамедлительно обратиться к врачу.
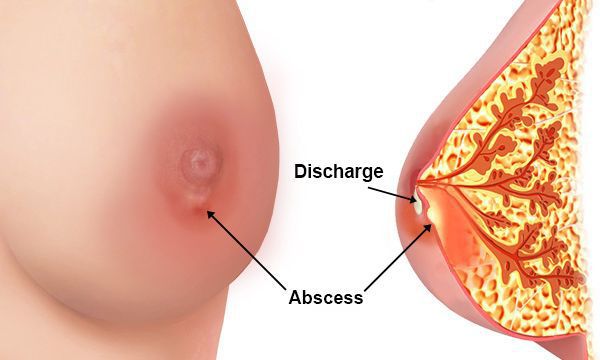
В более запущенных случаях можно наблюдать выделения из молочных желёз с примесью гноя и крови.
— Из чего складывается диагностика мастита?
— Прежде всего из сбора жалоб и анамнеза, осмотра врача. При необходимости рекомендуется проведение ряда анализов крови, УЗИ молочных желёз, бактериологического посева выделений из молочных желёз на микрофлору.
Читайте материалы по теме:
— Как и чем лечат мастит?
— Тактика лечения подбирается врачом индивидуально в зависимости от формы и тяжести течения воспалительного процесса. Из консервативных методов лечения используется антибактериальная, противовоспалительная, иммуномодулирующая терапия, некоторые разновидности физиотерапевтических процедур.
Если воспалительный процесс прогрессирует или в железе имеются полости, заполненные гноем, может потребоваться хирургическое вмешательство.
Читайте материалы по теме:
— Как вы относитесь к народным методам лечения мастита?
— Я могу рекомендовать проверенные народные средства только после личного осмотра пациентки, если посчитаю, что они будут эффективны в данном случае.
— Что необходимо делать, чтобы не было мастита?
— Прежде всего соблюдать правила личной гигиены при кормлении и уходе за молочными железами, предупреждать застойные явления путём регулярного кормления ребёнка обеими железами поочерёдно, с последующим сцеживанием остатков молока. Обращаться к акушерам или консультантам по грудному вскармливанию за информацией о технике и правилах кормления, сцеживания. Важно, чтобы женщина носила правильно подобранное по размеру бельё из натуральных тканей.
У кормящей грудью женщины не должно быть хронических очагов инфекции в организме, поэтому ещё в период планирования беременности следует обратиться к доктору, чтобы их устранить.
Родственники должны обеспечить кормящей женщине полноценное питание, сон, ограждать от стрессов и чрезмерных физических нагрузок.
Призываю женщин при любых изменениях в молочных железах незамедлительно обращаться к врачу. Не забывайте, что своевременная диагностика и лечение помогут сохранить лактацию, не прибегать к хирургическому вмешательству.
Беседовала Севиля Ибраимова
Записаться на приём к врачу-хирургу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Для справки:
Аснин Ефим Семёнович
В 1972 году закончил лечебный факультет Смоленского государственного медицинского института.
В 1973 году завершил обучение в интернатуре по специальности «Хирургия».
Проходил усовершенствование по различным областям хирургии, ортопедии.
Врач высшей категории.
В настоящее время — врач-хирург в «Клиника Эксперт» Смоленск. Принимает по адресу: ул. 8 Марта, д. 20.
Источник
Мастит лактационный — симптомы и лечение
Что такое мастит лактационный? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чеботарь Виктора Игоревича, хирурга со стажем в 7 лет.
Определение болезни. Причины заболевания
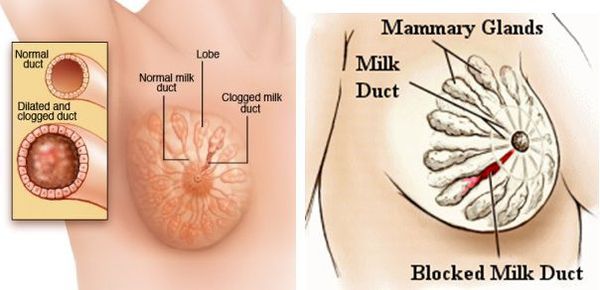
Маститом (устаревший термин — «грудница») называют любое воспаление ткани (паренхимы) молочной железы, а лактационным маститом — воспаление паренхимы молочной железы в период лактации, когда происходит биосинтез и выделение на поверхность сосков молока.
Это болезненное состояние чаще всего возникает в течение первых трёх месяцев после родов. При неправильном лечении оно может привести к преждевременному прекращению грудного вскармливания [10] .
Пусковым механизмом лактационного мастита всегда является жизнедеятельность условно-патогенных бактерий, в норме колонизирующих поверхность кожи (в 98 % при исследовании высевается золотистый стафилококк) [1] . В литературе нередко упоминаются трещины и микротравмы сосков как входные ворота инфекции, и это справедливо — лактационный мастит часто начинает развиваться от предполагаемого места проникновения (в виде микротравмы/трещины). Однако так бывает не во всех случаях.
Внутрипротоковая микрофлора молочной железы присутствует у кормящих и у некормящих женщин в любом возрасте, и ей не обязательно перемещаться в место будущего воспаления через микротравму. Если ворот инфекции как таковых нет, а лактация идёт, и мастит случился, то причиной является застой молока (лактостаз) и жизнедеятельность протоковой микрофлоры. Такой комплекс причин провоцирует до 85 % лактационных маститов [1] .
Развитию лактостаза могут способствовать задержки или пропуски кормления, неправильное прикладывание ребёнка к груди, прикладывание только к одной груди, травмы молочной железы и другие факторы [11] .
Симптомы лактационного мастита
Первым проявлением лактостаза и лактационного мастита является боль (масталгия) и/или внезапное появление очагового уплотнения в молочной железе в период кормления.
Механизм возникновения таких болезненных ощущений отличается от других болей. Это связано с особенностями чувствительной иннервации (связи с центральной нервной системой) молочных желёз, а именно с отсутствием в них болевых рецепторов.
Во время операций на молочной железе (тех, что выполняются под местной анестезией) в саму ткань даже не нужно вводить раствор анестетика. Он вводится только в кожу и капсулу железы, а саму железу пациентка чувствует слабо, даже если работать с паренхимой хирургическим инструментом. Отсюда вывод, что все болевые ощущения в груди связаны с воздействием на капсулу железы: механическим — при растяжении, химическим — после начала воспаления. Иными словами, боль может возникнуть, только когда лактостаз растягивает капсулу. Если этого не происходит, то и болевого синдрома может не быть.
При мастите боль также появляется из-за растяжения капсулы или из-за воздействия на неё агрессивных медиаторов воспаления.
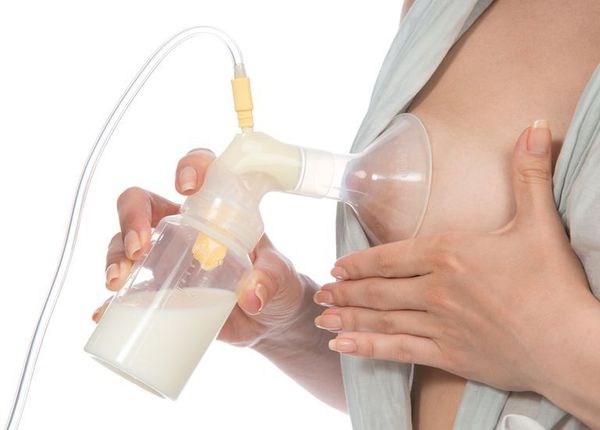
Болезненность и уплотнение в молочной железе могут сопровождаться повышением температуры тела за счёт действия продуктов распада бактерий, попадающих в кровоток. Само по себе это ещё не признак мастита. На данном этапе следует прекратить кормление ребёнка больной железой и попытаться сразу же провести мероприятия по сцеживанию молока: путём ручного массажа или с использованием специальной помпы-молокоотсоса.
Если интенсивное сцеживание не принесло облегчения в течение 2-3 дней или выраженный болевой синдром уже не позволяет работать с железой, следует обратиться к врачу. Задачей специалиста в первую очередь будет поставить верный диагноз: ещё лактостаз или уже мастит. Неразрешённый лактостаз на 3-4 сутки от начала заболевания чаще всего переходит в лактационный мастит. Если пациентка обнаружила покраснение кожи над участком уплотнения и/или болезненности, значит началось воспаление. В таком случае имеется больше клинических данных за начинающийся мастит [2] .
Патогенез лактационного мастита
После родов в течение недели резко падает уровень эстрогенов и прогестерона, которые в период беременности стимулировали рост ткани железы, а именно протоков и прочей логистической инфраструктуры по выведению молока.
В то же время уровень пролактина (гормона, который вызывает и поддерживает образование молока) остаётся прежним и может даже возрастать. Таким образом, на имеющихся и отстроенных в железе до родов мощностях начинается активный синтез и выведение молока. Однако организм не всегда может точно сбалансировать его необходимое количество и суммарный просвет протоков в сосках. В таких случаях в отдельных альвеолах или протоках формируется застой: молоко накапливается и растягивает стенки альвеолы/протока. Так возникает лактостаз. Он не всегда превращается в мастит.
При лактостазе сжимаются микрокапилляры соседней ткани. Это затрудняет локальное действие иммунных механизмов, которые и без того ослаблены на фоне общего падения иммунитета после родов. В этот момент на сцену патогенеза выходит населяющая протоки микрофлора — пресловутый стафилококк. И само молоко, и окружающие сдавленные ткани являются прекрасной беззащитной питательной средой для бактерий, поэтому их количество в точке лактостаза начинает расти в геометрической прогрессии.
Разумеется, иммунная система быстро распознаёт рост бактериальной нагрузки в указанном месте. Чтобы изолировать и уничтожить очаг, она активирует своё главное оружие — процесс воспаления. Однако при уничтожении бактерий клетки иммунной системы повреждают близлежащие ткани тела человека. В итоге кровоснабжение этих тканей нарушается и возникает микротромбоз капилляров.
Погибшие клетки образуют массу органики, которая вновь может быть использована оставшимися бактериями как питательная среда. Таким образом, в месте септического воспаления некоторые процессы замыкаются в порочный круг и могут завершиться не в пользу пациентки.
Классификация и стадии развития лактационного мастита
Имеющие прикладное значение классификации лактационного мастита (и мастита вообще) отражают следующие его параметры:
- форму течения;
- анатомическую локализацию, степень распространения очага воспаления и стадию воспалительного процесса.
По форме течения выделяют острый и хронический мастит. Острым лактационным маститом называют внезапно возникший в течение нескольких дней мастит с описанными выше симптомами.
Если в процессе лечения (или «нелечения») симптомы стихают, но не исчезают совсем, либо ненадолго проходят, а затем вновь появляются, то спустя шесть месяцев можно говорить о переходе в хроническую форму.
Хронический мастит создаёт целый ряд проблем. Он может спровоцировать формирование свища (патологического хода из очага воспаления на поверхность кожи с выделениями из него) или существенно затруднить скрининг новообразований молочной железы, а также в любой момент перейти в острый мастит.
Второй ряд характеристик удачно отображается с помощью отечественной классификации профессора Б.Л. Гуртового 1975 года [1] .
По характеру воспалительного процесса доктор выделял две формы лактационного мастита:
- негнойные — серозный и инфильтративный мастит;
- гнойные — абсцедирующий, инфильтративно-абсцедирующий, флегмонозный и гангренозный мастит.
Эти формы, по сути, являются последовательными стадиями острого воспалительного процесса:
- Серозный (начинающийся).
- Инфильтративный.
- Гнойный (обычно без лечения мастит приобретает гнойный характер на 3-4 день от начала воспалительного процесса):
- инфильтративно-гнойный: диффузный, узловой;
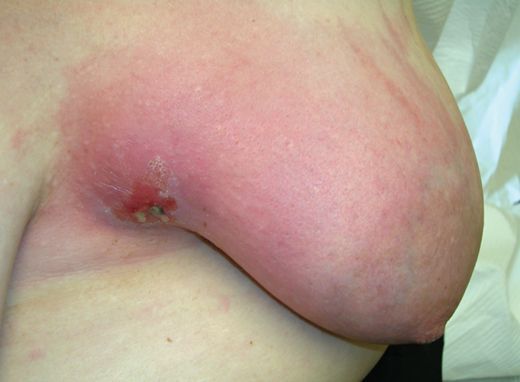
- абсцедирующий: фурункулёз ареолы, абсцесс ареолы, абсцесс в толще железы, абсцесс позади железы (ретромаммарный);
- флегмонозный: гнойно-некротический;
- гангренозный.
По локализации воспалительного очага в рамках приведённой локализации различают:
- подкожный;
- субареолярный;
- интрамаммарный;
- ретромаммарный;
- тотальный.
При последнем варианте поражаются все отделы молочной железы.
Осложнения лактационного мастита
Без своевременного лечения к уплотнению, боли и покраснению кожи уже в обязательном порядке присоединится повышение температуры тела и выраженный асимметричный отёк железы.
Общее самочувствие больной будет ежедневно ухудшаться. Может появиться выделение гноя из соска поражённой железы, начнётся лимфаденит (воспаление лимфатических узлов) и лимфангиит (воспаление лимфатических сосудов) по путям оттока лимфы: в подмышечной, подключичной, надключичной, загрудинной областях тела.
При появлении таких грозных симптомов состояние пациентки может усугубляться стремительно. Это прямые предпосылки скорого сепсиса и септического шока, который может стать причиной смерти, поэтому срочное начало лечения с госпитализацией становится вопросом выживания.
В литературе описаны случаи перехода воспалительного процесса в плевральную полость (пиоторакс), либо в жировую клетчатку переднего средостения (анатомического пространства за грудиной) с развитием медиастинита — тяжелейшего состояния, требующего экстренной операции и длительной интенсивной терапии.
Запущенный мастит, а также мастит после хирургического лечения, может сопровождаться тромбофлебитом поверхностных вен торса (синдром Мондора). Возможно самопроизвольное вскрытие гнойника на поверхность кожи и его опорожнение с формированием длительно заживающего (или незаживающего) свища [4] .
Диагностика лактационного мастита
При постановке диагноза сложнее всего отличить лактостаз (предмастит) от начинающегося серозного мастита. Врач принимает решение на основании жалоб пациентки, сроков заболевания, результатов осмотра поражённого органа и результатов дополнительных исследований.
Диагноз «лактостаз» правомерно установить при следующих симптомах:
- единственной жалобой является чувство тяжести, боль и наличие уплотнения;
- с начала заболевания прошло менее четырёх дней;
- кожа над зоной болезненности не изменена;
- отёк выражен незначительно или отсутствует;
- температура тела не достигает 38 ° С;
- при исследовании крови не обнаруживается высокого лейкоцитоза и иных воспалительных изменений;
- по результатам УЗИ нет данных за абсцесс;
- общее состояние пациентки удовлетворительное.
В таком случае следует начать соответствующие лечебные мероприятия и тщательно наблюдать за эволюцией симптомов [5] .
Полное отсутствие отёка, уплотнения, покраснения кожи может навести на мысль о межрёберной невралгии или обострении герпетической инфекции как источнике болевого синдрома.
Для определения стадии процесса иногда необходимо выполнить пункцию: в условиях перевязочного кабинета стерильной иглой на шприце осуществляется прокол уплотнения с целью уточнить наличие гноя или иного содержимого. Если присутствуют яркие признаки гнойного процесса или деструктивные изменения молочной железы, то установка диагноза не вызывает затруднений.
При первичной диагностике лактостаза/лактационного мастита необходимо исключить наличие новообразований молочной железы или специфических возбудителей (сифилиса, туберкулёза, грибковых поражений, эхинококкоза и прочих) как инициаторов воспалительного процесса. Такие маститы имеют тенденцию к хроническому течению с периодическим обострением и постепенным разрушением окружающих тканей. К счастью, специфические маститы встречаются достаточно редко, обычно у лиц с нарушениями иммунитета.
Скрининг новообразований молочных желёз должен проводиться пациенткой регулярно путём самообследования и УЗИ молочных желёз до 40 лет с проведением регулярной маммографии не реже чем раз в два года после 40 лет.
Лечение лактационного мастита
Лечение лактостаза и лактационного мастита при разных клинических ситуациях не одинаково.
После установки диагноза «лактостаз» выполняется инъекция спазмолитиков (например, «Дротаверина») для расслабления гладкой мускулатуры млечных протоков. При выраженном болевом синдроме проводится ретропекторальная блокада раствором местного анестетика («Новокаина») и назначение НПВС. Некоторые авторы [1] рекомендуют перед сцеживанием сделать инъекцию 0,5 мл «Окситоцина» или «Питуитрина». Затем выполняется сцеживание молока путём ручного массажа или с применением помпы.
Важно! Перед началом медикаментозного лечения антибиотиками, обезболивающими и т. д. следует полностью прекратить грудное вскармливание, чтобы вместе с молоком в организм ребёнка не попали метаболиты лекарственных препаратов.
При устранении лактостаза уплотнение в железе пропадает или уменьшается, как и болевой синдром. Если в течение 3-4 часов после сцеживания болевой синдром не уменьшился, то правомерно изменение диагноза на «серозный лактационный мастит». В этом случае необходимо выполнить пункцию очага, провести УЗИ, назначить обезболивающие препараты и начать эмпирическую антибиотикотерапию. При установке диагноза «мастит» грудное вскармливание прекращается [8] .
Существует ряд показаний для прекращения лактации:
- стремительное развитие воспалительного процесса;
- любой рецидив мастита;
- длительное хроническое течение мастита;
- инфильтративно-гнойный, абсцедирующий, флегмонозный и гангренозный маститы.
Чтобы прервать процесс синтеза молока, применяют ингибиторы секреции пролактина («Бромокриптин») [6] , антагонисты дофамина («Каберголин», «Перголид»). Немедикаментозные способы прекращения лактации (бинтование молочных желёз, ограничение питья, отказ от сцеживания) не рекомендуются при лечении мастита.
В случае наличия гнойной полости, стремительного развития воспаления, начала деструктивных изменений в молочной железе требуется срочное хирургическое лечение. При этом вскрывается гнойная полость, удаляется гной и масса мертвых тканей, после чего пациентке требуются длительные перевязки и промывание инфицированных операционных ран. Также необходимо провести микробиологическое исследование характера раневой микрофлоры и её чувствительности к антибиотикам [4] .
В зависимости от тяжести состояния пациентки может проводиться инфузионная, детоксикационная, общеукрепляющая терапия. При развитии сепсиса или септического шока, медиастенита, воспаления в плевральной полости могут потребоваться дополнительные операции по дренированию соответствующих полостей и пространств. Лечение таких больных продолжается уже в палатах реанимации.
Прогноз. Профилактика
Прогноз при лактационном мастите, как правило, благоприятный при своевременном начале лечения. Лактостаз, а также серозные формы начинающегося лактационного мастита могут успешно курироваться без операции. Тяжёлые абсцедирующие и деструктивные запущенные формы маститов могут привести к инвалидности пациентки и даже к летальному исходу, не говоря уже об эстетических нарушениях и необходимости отсроченной хирургической реконструкции поражённой молочной железы [7] .
Профилактика лактационного мастита заключается в первую очередь в соблюдении правил гигиены:
- Необходим регулярный гигиенический душ для кормящей матери и купание для новорождённого. Также нужно тщательно мыть руки и грудь до и после каждого кормления.
- Обязательна профилактика микротравм в виде обработки сосков ланолиновыми маслами, использование мягких откидных бюстов для кормящих, осторожное мытьё и высушивание хрупкой кожи на груди.
- Кормление ребёнка рекомендуется производить «по требованию», без соблюдения строгих графиков. При этом не следует придерживать молочные железы руками во избежание перегибов протоков железы.
- Оставшееся «лишнее» молоко следует сцеживать после каждого кормления. При появлении уплотнения в ткани железы рекомендуется при кормлении разворачивать малыша подбородком к уплотнению [1] .
- До родов следует обсудить с врачом возможность грудного вскармливания, так как существуют некоторые противопоказания.
- Необходимым элементом профилактики маститов является строгое соблюдение санитарного режима в родильных отделениях [9] .
Источник