- Почему возникает паховый дерматит
- Типы пахового дерматита у женщин и мужчин
- Причины пахового дерматита у мужчин и женщин
- Профилактика дерматита в паху у мужчин и женщин
- Какие мази от дерматита лучшие: гормональные или негормональные, и есть ли альтернатива
- Какими негормональными мазями можно лечить дерматит
- Гормональные мази
- Какую же мазь использовать
- Паховая эпидермофития у мужчин: симптомы и лечение
- Возбудитель и пути инфицирования
- Симптомы паховой эпидермофитии у мужчин
- Стадии развития
- Диагностика
- Способы лечения
- Возможные осложнения
- Паховая эпидермофития — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы паховой эпидермофитии
- Патогенез паховой эпидермофитии
- Классификация и стадии развития паховой эпидермофитии
- Осложнения паховой эпидермофитии
- Диагностика паховой эпидермофитии
- Лечение паховой эпидермофитии
- Прогноз. Профилактика
Почему возникает паховый дерматит
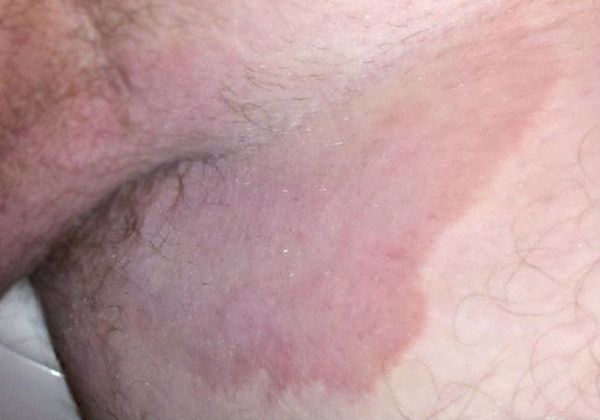
Проблемы, связанные с заболеваниями в области паха многие пациенты считают неприличными, и стесняются обсуждать их не только с партнером, но и с врачом. В то же время статистика свидетельствует о том, что дерматит в паху является достаточно распространенным заболеванием.
Типы пахового дерматита у женщин и мужчин
Среди возможных заболеваний, наиболее часто в паховой области встречаются заболевания грибковой природы (т.н. паховая эпидермофития и кандидоз складок). Схожим образом могут проявляться и заболевания бактериальной природы (эритразма) и воспалительные дерматозы (псориаз, контактный дерматит, доброкачественная семейная пузырчатка). У детей нередко в области паха развивается пеленочный дерматит, обусловленный в первую очередь неправильным уходом за областью подгузников.
В некоторых случаях поставить диагноз по фото невозможно. Врач-дерматолог помимо осмотра пораженной кожи возьмет соскоб для исключения инфекционной природы заболевания, проведет осмотр при помощи специальной ультрафиолетовой ламы – лампы Вуда.
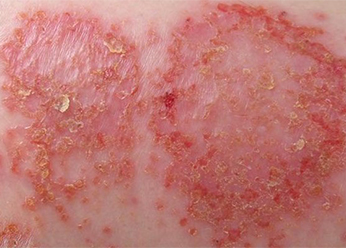
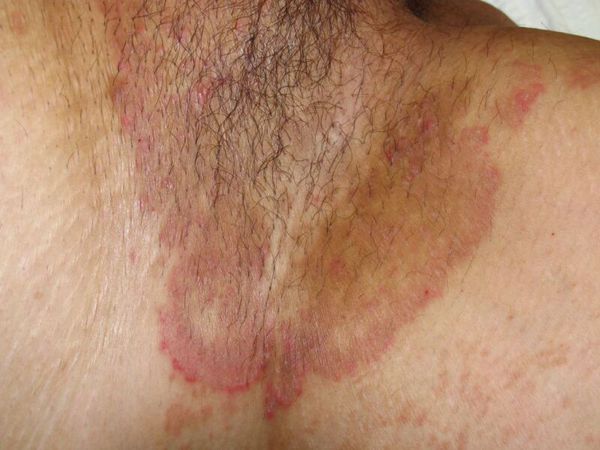
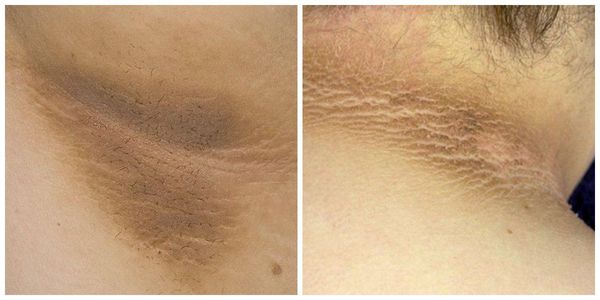
Фото 1.
Паховый дерматит.
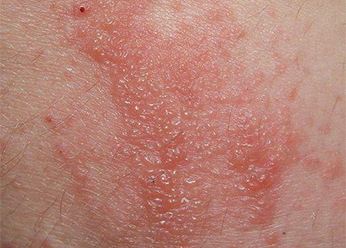
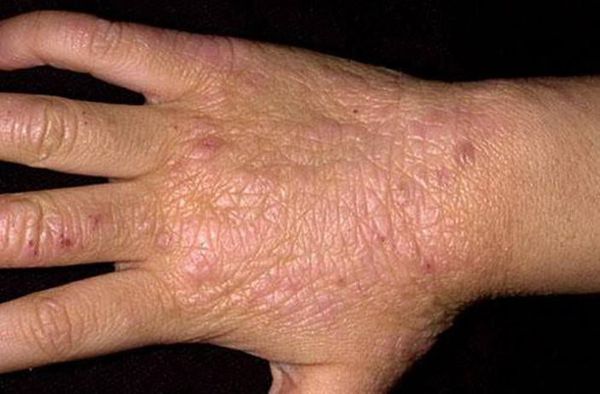
Фото 2.
Паховый дерматит.
Причины пахового дерматита у мужчин и женщин
Среди факторов, которые вызывают заболевание, можно назвать:
- реакция на синтетические ткани, из которых сшито нижнее белье;
- непереносимость какого-либо компонента, входящего в состав средств для интимной гигиены;
- использование некачественных прокладок или их нерегулярная смена;
- недостаточное внимание к гигиене в данной области;
- полнота, в результате которой на коже образуются складки;
- повышенное потоотделение.
- бактериальная или грибковая инфекция
Профилактика дерматита в паху у мужчин и женщин
Чтобы заболевание не нарушило вашу спокойную жизнь, заведите отдельное полотенце для паховой области, которое будете часто стирать. Пользоваться специализированными средствами для интимной гигиены нужно осторожно. Врачи неоднократно обращают внимание общественности на то, что не все они соответствуют нормам.
Одной из главных профилактических мер для женщин является соблюдение правил интимной гигиены в так называемые критические дни. Не забывайте о том, что прокладки нужно менять не только по необходимости, но и через несколько часов, чтобы скопившиеся на них бактерии не попали на кожу. Посещать душ нужно чаще, чем обычно.
Лечение высыпаний в паховой области – сложная задача. Современные противовоспалительные средства нельзя применять в этой зоне длительное время, потому что кожа более тонкая и возможно развитие нежелательных реакций. В то же время очень важно восстановить структуру кожи после выраженного воспалительного процесса. С этой задачей, а также с предотвращением развития обострений, можно справиться при помощи крема «Лостерин». Компоненты крема оказывают противовоспалительное, увлажняющее и умеренное противомикробное действие.
Источник
Какие мази от дерматита лучшие: гормональные или негормональные, и есть ли альтернатива
Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
Гормональные средства могут претендовать на звание лучших мазей от дерматита, но только в плане эффективности. Да, они быстрее помогают справиться с симптомами заболевания, нежели негормональные. Но при этом они могут оказывать кратковременный эффект, требуют очень строгого соблюдения схемы лечения, имеют побочные эффекты и большой список противопоказаний, который включает:
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Источник
Паховая эпидермофития у мужчин: симптомы и лечение
Паховая эпидермофития – грибковое поражение кожи с красной сыпью и зудом, формируется в глубоких складках. В медицинской практике также применяется термин «микоз крупных складок тела» – это аналогичный диагноз, но подразумевает присоединение нескольких классов грибков и появление очагов не только в паховой области.
Возбудитель и пути инфицирования
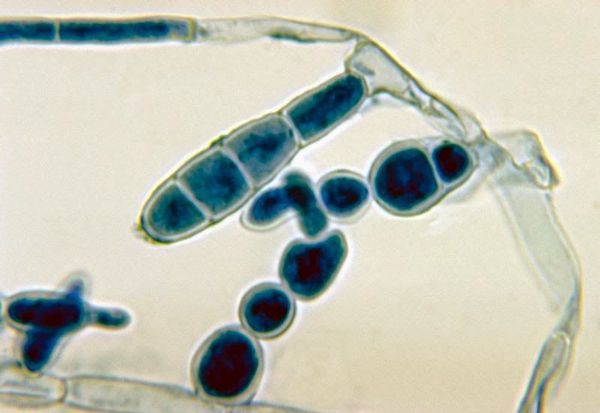
Возбудитель паховой эпидермофитии – паразитарный гриб Epidermophyton floccosum. В острой фазе заболевание заразно и передается такими путями:
- аутоинокуляция – перенос грибка из очага воспаления на руках или ногах;
- непрямой путь – заражение через бытовые предметы, на которых остались чешуйки эпидермиса с патогенным грибком: одежда, полотенце, простынь, сидение;
- прямой – передача от носителя во время полового акта.
Активному развитию эпидермофитии паховых складок способствуют факторы риска:
- высокая влажность и локальная гипертермия – пик заболеваемости наблюдается у жителей тропического и субтропического климата в летний период;
- обтягивающая, плотная одежда, не пропускающая воздух – синтетические материалы с толстой нитью;
- повышенная потливость;
- ожирение, сахарный диабет, иммунодефицитные состояния;
- гонорея;
- хламидиоз;
- микоплазмоз;
- трихомониаз.
У мужчин такое поражение кожных складок встречается в 3 раза чаще, чем у женщин, по статистике заболеваемости в США.
Симптомы паховой эпидермофитии у мужчин
Поражение грибком начинается с острой фазы, которая переходит в хроническую при отсутствии своевременного лечения. Характерные проявления:
- симметричные розовые, красноватые пятна с четким контуром;
- шелушение пораженной площади кожи;
- кольцевидные очаги с отечными включениями яркого красного цвета, состоящими из везикул, пустул, папул;
- болезненность при любой физической активности.
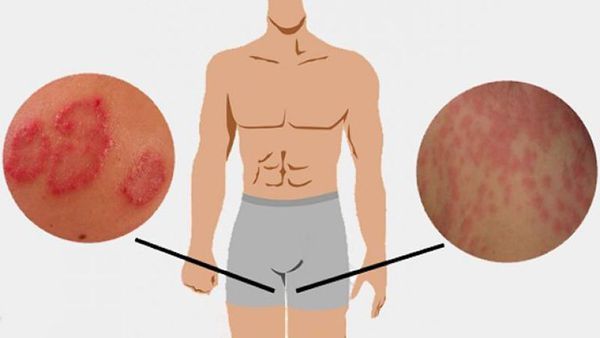
Быстрый периферический рост формирует очаги до 15 см в диаметре. Эпидермофития в паховой области вовлекает в процесс мошонку и внутреннюю часть бедра, но поражения кожи полового члена не наблюдаются.
Стадии развития
Вначале заболевание не проявляется клиническими симптомами – инкубационный период длится до 3 недель. Затем появляются и стремительно развиваются первые признаки – от пары недель до нескольких месяцев.
Дальнейший сценарий развития заболевания:
- хроническая форма с частыми рецидивами – самый распространенный вариант;
- бессимптомное носительство – определяется только лабораторной диагностикой;
- самопроизвольное излечение – крайне редкий случай.
Если вовремя не обратиться к венерологу, эпидермофития будет беспокоить годами, особенно сильно обостряясь летом.
Диагностика
Врач оценивает клиническую картину и назначает инструментальные, лабораторные исследования:
- микроскопический анализ препарата чешуек;
- бактериологический посев;
- полимеразная цепная реакция;
- осмотр лампой Вуда.
Во время дифференциальной диагностики венеролог исключает такие патологии, как эритразма, нейродермит, вирус герпеса, аллергический и себорейный дерматиты, кандидоз.
Центр Урологии, Гинекологии и Репродуктологии в Москве проводит лабораторную и дифференциальную диагностику паховой эпидермофитии с дальнейшим лечением.
Способы лечения
Только по результатам анализов можно утверждать, что паховая складка поражена эпидермофитами. Лечение паховой эпидермофитии у мужчин состоит из таких направлений:
- этиотропное: фунгициды, фунгистатики для борьбы с причиной патологии;
- симптоматическое: препараты для устранения зуда, дискомфорта, косметического дефекта;
- патогеническое: для устранения факторов риска.
Схему лечения назначает только специалист. Он оценит наличие вторичной инфекции, стадию заболевания, и предупредит ее дальнейшее распространение.
Возможные осложнения
Если не лечить эпидермофитию паховой области, возможны косметические дефекты и осложнения. К первым относится загрубение пораженного участка кожи, наподобие мозоли. К осложнениям – присоединение вторичной инфекции, которая, в зависимости от патогенеза, может поражать половой член, мочеиспускательный канал.
Источник
Паховая эпидермофития — симптомы и лечение
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 38 лет.
Определение болезни. Причины заболевания
Паховая эпидермофития — грибковое заболевание кожи, характеризующееся зудом и сыпью в области крупных складок кожи, преимущественно паховых.
В отечественной дерматологии паховая эпидермофития (epidermophytia inguinalis, eczema marginatum) выделена в отдельное заболевание, причиной которого является инфицирование паразитарным грибом Epidermophyton floccosum. В мировой дерматологии этот термин не применяется, так как поражение паховых и других складок тела чаще вызывают другие патогенные грибы, такие как Trichophyton rubrum, Trichophyton tonsurans и Trichophyton mentagrophytes. Поэтому в практике применяется термин «микоз крупных складок тела» (Tinea cruris) [1] .
Пути инфицирования:
- Прямой — передача возбудителя непосредственно от носителя или больного при тесном телесном контакте.
- Непрямой — более частый путь заражения через различные предметы, на которых находятся чешуйки кожи с патогенными грибами (простыни, деревянные скамьи, одежда, полотенца, сидения унитазов, лежаки на пляжах, медицинский инструментарий).
- Аутоинокуляция — перенос возбудителя из очагов поражения на руках или ногах.
Факторы риска:
- повышенная температура и влажность (поэтому пик заболеваемости приходится на лето и пребывание в тропическом и субтропическом климате);
- плотно прилегающая к телу одежда;
- ряд хронических заболеваний, таких как сахарный диабет, лимфома, синдром Кушинга;
- гипергидроз (повышенная потливость);
- ожирение;
- иммунодефицит (например, ВИЧ-инфекция);
- семейная и генетическая предрасположенность [2] .
Паховая эпидермофития является распространённым заболеванием. Например, США пациенты с этой патологией составляют до 10-20 % всех посещений дерматологов [3] . Мужчины болеют в три раза чаще, чем женщины. Наиболее часто заболевание отмечается у военнослужащих, заключённых и спортсменов. Заболевание в более редких случаях может встречаться и у детей, особенно страдающих ожирением [4] .
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
- Острое начало заболевания с переходом в вялотекущий хронический процесс в случае отсутствия лечения.
- Появление симметрично расположенных розово-красных пятен, резко ограниченных от здоровой кожи, с шелушащейся поверхностью. Вследствие быстрого периферического роста формируются обширные очаги до 10-15 см в диаметре.
- Формирование кольцевидных или гирляндообразных очагов с периферическим сливным или прерывистым отёчным валиком красного цвета, состоящим из папул, пустул, везикул, чешуек и с центральной зоной видимо здоровой кожи [7] .
- Локализация сыпи в области паховых складок и внутренней поверхности бёдер, причём мошонка у мужчин нередко вовлекается в процесс, а поражения кожи полового члена не наблюдается. Реже высыпания могут локализоваться в подмышечной области, промежности, межъягодичной складке и в складках под молочными железами.
- У части больных могут появляться дополнительные очаги поражения за пределами основного очага — так называемые отсевы.
- Примерно у половины больных имеется микоз стоп.
- Зуд и болезненность в очагах поражения, которая усиливается при ходьбе.
Патогенез паховой эпидермофитии
При наличии благоприятных условий патогенный гриб внедряется в кожу и начинает размножаться. Важное значение придаётся продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
После внедрения гриб прорастает в виде ветвистого мицелия. Если скорость отшелушивания (десквамации) эпителия невелика, мицелий гриба распространяется далее по прилегающим участкам кожи. В противном случае происходит либо самопроизвольное выздоровление, либо бессимптомное носительство. Решающим моментом является состояние местной иммунной защиты (макрофагов, Т-клеток, секреции и ммуноглобулина A ) [5] .
Дерматофиты (грибки) содержат молекулы углеводной стенки (β-глюкан). Эти молекулы распознаются рецепторами, такими как Dectin-1 и Dectin-2, которые активируют сходные рецепторы 2 и 4 (TLR-2 и TLR-4) и запускают механизм иммунной защиты [6] .
Определённую роль имеют ненасыщенный трансферрин плазмы (подавляет дерматофиты, связывая их ветвящиеся тонкие трубочки ), комплемент, опсонизирующие антитела (распознают чужие молекулы) и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа. В результате образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной зоной, где кожа выглядит здоровой, так как здесь процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации заболевания не существует. Международная классификация болезней 10-го пересмотра (МКБ-10) в российской редакции определяет заболевание как «эпидермофития паховая», код — В35.6. В оригинальной редакции болезнь называется Tinea inguinalis (Tinea cruris) — микоз складок.
В развитии заболевания можно выделить несколько стадий:
- Инкубационный (скрытый) период — от момента инфицирования до появления клинических симптомов. Длится в среднем около 2-3 недель;
- Стадия активных клинических проявлений различной интенсивности. Продолжается от нескольких недель до нескольких месяцев.
В дальнейшем патологический процесс может развиваться по различным сценариям:
- Переход в хроническую форму с частыми рецидивами заболевания — наиболее частый вариант.
- Самопроизвольное излечение — наступает в редких случаях.
- Бессимптомное носительство — может наблюдаться изначально и без стадии клинических проявлений. Представляет опасность в эпидемиологическом плане [8] .
Без лечения заболевание может продолжаться годами, обостряясь летом или во время пребывания в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Частым осложнением хронической формы паховой эпидермофитии является лихенизация ( утолщение кожи, усиление её рисунка и нарушение пигментации) , возникающая от расчёсов при сильном зуде. Процесс напоминает ограниченный атопический дерматит [8] .
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Применение для лечения препаратов, содержащих стероиды, приводит к появлению так называемого микоза инкогнито, при котором клиническая картина заболевания может кардинально меняться и становиться атипичной [9] . Кроме того, длительное применение этих препаратов может привести к атрофии кожи в очагах поражения и инфицированию пиококками.
Диагностика паховой эпидермофитии
Диагностика паховой эпидермофитии основывается на данных анамнеза, клинической картины и результатах лабораторных и инструментальных исследований [10] .
- Наиболее распространенным и общепринятым методом диагностики является микроскопическое исследование нативного препарата чешуек кожи с очагов поражения, обработанных 10-15 % раствором едкой щёлочи (КОН). С помощью этого исследования можно выявить мицелий и споры гриба [11] . Данный метод позволяет быстро подтвердить диагноз, недостатком является невысокая чувствительность (ложноотрицательный результат наблюдается в 15 % случаев).
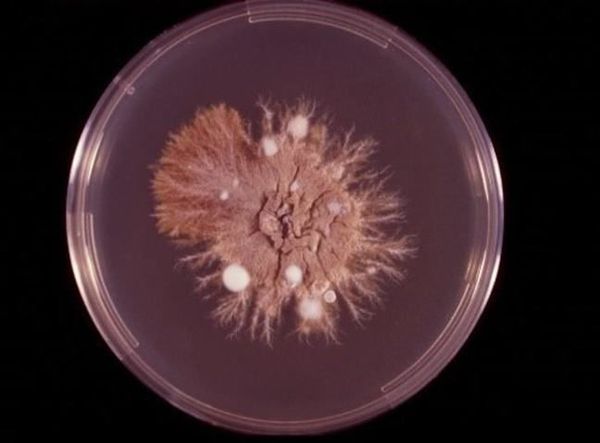
- Культуральное исследование с посевом материала из очагов поражения на специальную среду Сабуро. Позволяет определить вид возбудителя и его чувствительность к антимикотическим препаратам. Недостатком метода является длительность исследования (от 3 до 6 недель).
- В последнее время для диагностики паховой эпидермофитии стал применяться метод определения ДНК возбудителя с помощью полимеразной цепной реакции (ПЦР) [12] . Это самый перспективный метод диагностики, но основным недостатком является дороговизна исследования и наличие специализированной лаборатории.
- В затруднительных случаях может применяться биопсия с очагов поражения с последующим гистологическим исследованием.
- Осмотр лампой Вуда позволяет отдифференцировать паховую эпидермофитию от эритразмы, при которой отмечается кораллово-розовое свечение очагов.
Во всех случаях диагноз заболевания должен быть подтверждён лабораторными методами исследования.
Паховую эпидермофитию следует отличать от следующих заболеваний:
- Эритразма — хронически протекающее заболевание кожи, вызванное бактерией Corynebacterium minutissimum.
- Опрелости (интертриго, интертригинозный дерматит) — дерматит от механического раздражения кожи за счёт трения соприкасающихся складок тела.
- Стрептококковое интертриго — серозно-гнойное воспаление кожи с образованием пузырей, развивающееся в складках кожи. Ч асто возникает у детей и взрослых с ожирением.
- Ограниченный нейродермит — поражение кожи нейроаллергического типа с развитием очагов высыпаний и выраженным зудом , который может проявляться в пахово-бедренных складках, на внутренней поверхности бёдер, на коже мошонки.
- Кандидоз складок — поверхностное поражение кожи, вызванное грибками рода Candida. Чаще возникает у больных с сахарным диабетом.
- Чёрный акантоз — гиперпигментация кожных покровов. С вязан с ожирением.
- Гистиоцитоз Х у детей — генетически обусловленное заболевание, которое характеризуется образованием специфических клеточных гранулём в различных органах и тканях. Часто проявляется кожными высыпаниями.
- Аллергический дерматит крупных складок. Возникает вследствие аллергии кожи к различным веществам, содержащимся в нижнем белье, одежде, дезодорантах, туалетном мыле, медикаментах.
- Инверсионный псориаз складок.
- Себорейный дерматит при его локализации в складках кожи.
- Доброкачественная семейная хроническая пузырчатка Гужеро — Хейли — Хейли. Это наследственный буллёзный дерматоз [8] .
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
- Этиотропное лечение — п рименение средств, направленных на устранение причины болезни : фунгистатических (подавляющих жизнедеятельность гриба) и фунгицидных (уничтожающих грибы).
- Патогенетическое лечение — м ероприятия, направленные на устранение факторов, способствующих развитию заболевания или возникающих в процессе течения болезни.
- Симптоматическое лечение — применение препаратов, влияющих на объективные и субъективные симптомы заболевания [8] .
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов. Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий более сильным фунгицидным действием против различных видов дерматофитов, чем тербинафин. Применяется в форме 1 % крема один раз в день в течение 1-2 недель. Одобрен US Food and Drug Administration ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки [14] :
- ихтиол, раствор 5-10 % — 2-3 раза в сутки наружно в течение 1-2 дней;
- бриллиантовый зеленый, водный раствор 1 % — 1-2 раза в сутки наружно в течение 1-2 дней;
- фукорцин, раствор — 1-2 раза в сутки наружно в течение 2-3 дней;
В последующем назначают пасты и мази, содержащие противогрибковые и глюкокортикостероидные лекарственные средства:
- миконазол + мазипредон — 2 раза в сутки наружно в течение 7-10 дней;
- изоконазол нитрат + дифлукортолон валерат — 2 раза в сутки наружно в течение 7-10 дней;
- клотримазол + бетаметазон, крем — 2 раза в сутки наружно в течение 7-10 дней.
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты [14] :
- ихтиол, раствор 5-10 % — 2-3 раза в сутки наружно в течение 2-3 дней;
- натамицин + неомицин + гидрокортизон, крем — 2 раза в сутки наружно в течение 3-5 дней;
- бетаметазон дипропионат + гентамицина сульфат + клотримазол, мазь, крем — 2 раза в сутки наружно в течение 3-5 дней.
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
- итраконазол 100 мг — 1 раз в сутки в течение 14 дней;
- тербинафин 250 мг — 1 раз в сутки в течение 2-3 недель.
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Важным моментом является борьба с потливостью, которая способствует возникновению рецидивов. Уменьшение гипергидроза достигается ежедневным обмыванием кожи складок прохладной водой или обтиранием влажным полотенцем с последующим тщательным высушиванием. Помимо этого, рекомендуется обтирать кожу 2 % салициловым или 1 % таниновым спиртом с последующей присыпкой 10 % борной пудрой, амиказолом, певарилом, батрафеном, толмиценом [8] .
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения необходимо исключить все факторы риска и соблюдать профилактические меры:
- не пользоваться чужим постельным бельём, полотенцами, мочалками;
- при посещении бассейнов, саун, бань, пляжей использовать простыни, подкладки и др.;
- при посещении общественных туалетов применять специальные накладки на сидения унитазов;
- бороться с ожирением и потливостью;
- стараться не носить тесную и облегающую одежду;
- после купания тщательно высушивать область паха полотенцем или феном;
- при первых признаках заболевания обращаться к врачу [15] .
Источник