- Лечение кольпита народными средствами
- Народные методы лечения кольпита
- Рецепт 1: настой чистотела:
- Рецепт 2: сбор трав на основе зверобоя:
- Рецепт 3: облепиховое масло при кольпите:
- Рецепт 4: календула при кольпите с ромашкой:
- Рецепт 5: кольпит и мед:
- Рецепт 6: травяной сбор:
- Профилактика заболевания с помощью народных средств
- Лечение кольпита народными средствами
- Медикаментозные препараты для лечения вагинита
- Лечение кольпита у женщин народными средствами
- Кольпит (вагинит) — симптомы и лечение
- Определение болезни. Причины заболевания
- Чем отличается вагинит от вагиноза
- Как часто встречается
- Кто в группе риска
- Вагинит у девочек
- Вагинит при беременности
- Передаётся ли вагинит половым путем
- Симптомы кольпита (вагинита)
- Патогенез кольпита (вагинита)
- Классификация и стадии развития кольпита (вагинита)
- Осложнения кольпита (вагинита)
- Диагностика кольпита (вагинита)
- Бактериологический посев
- ПЦР (полимеразная цепная реакция)
- Фемофлор
- Кольпоскопия
- Определение антител при ЗППП
- Подготовка к сдаче анализов
- Лечение кольпита (вагинита)
- Схема лечения вагинита
- Лекарства
- Образ жизни и вспомогательные средства
- Физиотерапевтические процедуры
- Хирургические операции
- Диета при вагините
- Восстановление и улучшение качества жизни
- Лечение вагинита при беременности
- Чем лечить вагинит без сильнодействующих препаратов
- Применяется ли спринцевание при вагините
- Как проводится лечение партнера при вагините
- Народные методы лечения вагинита
- Прогноз. Профилактика
- Можно ли заниматься сексом при вагините
Лечение кольпита народными средствами
Кольпит — это воспалительный процесс, который возникает в женских половых органах очень часто. Особенно подвергаются этому заболеванию представительницы детородного возраста. Помочь в лечении такого неприятного недуга могут рецепты, проверенные временем. Рассмотрим, как проводиться лечение кольпита в домашних условиях с помощью средств народной медицины.
Народные методы лечения кольпита
Вариантов, как излечиться от такого заболевания очень много. Но самое главное определиться с видом кольпита, установив его причину. Сделать это может только врач. Он же и назначит лечение, которое может нередко включать в себя и народные лекарственные средства. Существует несколько самых распространенных рецептов, чем лечить кольпит в домашних условиях.
Рецепт 1: настой чистотела:
- 10 грамм измельченной травы заливают 250 мл кипяченой воды;
- оставляют на четверть часа настояться;
- процеживают;
- полученный отвар разводят в литровой банке воды.
Такое средство прекрасно подходит для спринцевания. Внутрь настой следует принимать трижды в день по 20 грамм, разбавленных в воде. Начать лечение следует из одного приема в день, затем дозу увеличить, если лекарство хорошо переноситься. Длительность лечения — 10 дней, повторяется 3 раза с перерывами в полторы недели. Обязательно такая методика лечения контролируется врачом.
Рецепт 2: сбор трав на основе зверобоя:
- для травяного сбора в равных частях берут зверобой, ромашку, цветки календулы и чистотел;
- в 200 мл кипяченой воды заваривают 20 грамм полученного сбора;
- настаивают под крышкой полчаса и отцеживают жидкость;
- смешивают с ½ литра воды.
Полученный отвар используют для спринцевания, которое проводят 2 раза в сутки. Также в отваре можно смочить ватный тампон и поставить вечером во влагалище.
Рецепт 3: облепиховое масло при кольпите:
- плоды дерева хорошо промыть;
- измельчить до состояния кашицы;
- полученную смесь залить подсолнечным маслом;
- настоять около недели в темном месте под закрытой крышкой.
В масло следует обмакивать обильно ватные тампоны и ставить их на ночь. Готовое облепиховое масло можно приобрести и в аптечной среде.
Рецепт 4: календула при кольпите с ромашкой:
- 100 грамм ромашки и 100 грамм цветков календулы залить 1000 мл воды;
- поставить на огонь и кипятить 5-10 минут;
- остудить и сцедить отвар.
Данное средство используется для принятия ванночки. В воду добавляют народное средство и находятся с ней не менее получаса.
Рецепт 5: кольпит и мед:
- измельчают прополис и смешивают его с 5 столовыми ложками воды;
- смесь ставят на водяную баню и держат там, пока прополис полностью не растопиться;
- процеживают и охлаждают;
- вводят 5 грамм натурального меда.
Тампоны, обработанные таким средством, ставят на 2-3 часа во влагалище утром и вечером в течении 14 дней. Это средство хорошо помогает при хронической форме заболевания.
Рецепт 6: травяной сбор:
- для сбора следует взять такие травы, как: омела, ромашка, календула, акация, тысячелистник, душица, малина, дубовая кора, можжевельник, ежевика и крапива в равных частях;
- 20 грамм полученного сбора нужно поместить в 500 мл кипяченой воды;
- поставить все на водяную баню на полчаса;
- готовый отвар сцедить.
Употребляют такое лекарство в три подхода по 100 мл перед трапезой за 60 минут. Длительность такой терапии составляет 14 дней.
Профилактика заболевания с помощью народных средств
Для такого заболевания как атрофический кольпит, лечение народными средствами предполагает использование нескольких методик для профилактики заболевания. Можно воспользоваться таким средством:
- в одинаковом количестве берут травы: лен, зверобой, омела, пастушья сумка, водяной перец, крапива, окопник, змеиный горец, чайная роза, тмин, календула, а также добавляют кору дуба и ивы;
- в двухлитровую емкость помещают 100 грамм данного сбора;
- варят отвар на медленном огне 1/3 часа;
- отцеживают жидкость.
Применяют данного лекарство дважды в сутки в виде ванночек в течении 20 минут.
С целью профилактики можно ежедневно натощак съедать один яичный желток и запивать его стаканом молочной сыворотки в течение 14 дней.
Выбирая любой из методов народного лечения, следует обязательно консультироваться с лечащим доктором.
Источник
Лечение кольпита народными средствами
Кольпит, или как его еще называют в гинекологии вагинит, — одна из самых распространенных жалоб в кабинете гинеколога.
Зуд и жжение половых органов, специфические выделения из влагалища с неприятным запахом, болезненность мочеиспускания и половых контактов – все это признаки вагинита, доставляющие женщине массу неприятностей. Вызваны симптомы воспалительным процессом, который локализуется на внутренних стенках влагалища.
Безответственное отношение к своему здоровью и страх перед посещением врача толкают женщин на лечение вагинита народными средствами и аптечными препаратами. Этот способ терапии нередко не только не приводит к исцелению, но и усугубляет ситуацию. О том, как лечить кольпит в домашних условиях и насколько эффективны народные средства от вагинита, поговорим с высококвалифицированными гинекологами клиники НЕОМЕД.
Медикаментозные препараты для лечения вагинита
Причиной кольпита чаще всего становится инфекция. Выяснив это в сети интернет или от подруг, женщины спешат в аптеку, для приобретения лекарственных средств. Чаще всего в целях самолечения пациентки используют следующие препараты:
- Антибактериальные свечи для лечения вагинита – применяются в домашних условиях очень часто, однако редко приносят ожидаемый эффект. Свечи от кольпита должны подбираться только врачом после достоверного определения возбудителя заболевания. В противном случае ожидать эффекта бесполезно. Местные антибактериальные препараты для лечения кольпита, применяемые бесконтрольно, нередко вызывают дисбактериоз влагалища, что усугубляет состояние пациентки;
- Антибиотики в таблетках – данные препараты от кольпита категорически запрещены для применения в домашних условиях. Особенно этот вид лекарств от кольпита опасен для женщин в период беременности;
- Противовоспалительные свечи – при кольпите у женщин могут применяться местные противовоспалительные суппозитории, крема и мази, однако этот способ домашней терапии поможет лишь снять симптомы, не устраняя первопричины патологии.
Лечение кольпита у женщин народными средствами
Народная медицина обладает рядом популярных методик домашнего лечения вагинита, большинство из которых основаны на использовании отваров и настоев лекарственных трав. К популярным народным препаратам для лечения кольпита у женщин относят следующие рецепты:
- Отвары для внутреннего применения – здесь травницы и знахарки рекомендуют использовать отвары коры дуба, крапивы, спорыша, календулы лекарственной и т. д. Профессиональные гинекологи уверяют, что даже при системном применении подобных отваров, выраженный эффект вряд ли наступит. Однако, некоторые любители народной медицины, заходят еще дальше, используя в качестве препарата для лечения кольпита ядовитые растения, например, кувшинку желтую. Делать это очень опасно;
- Настои для обмывания и спринцевания – готовят в основном на основе цветков ромашки, календулы, имбиря, песчаника бессмертного и т. д. Целью использования этих настоев является противовоспалительный и антибактериальный эффект. Некоторая эффективность от такого народного лечения все же есть, однако для полноценной терапии этого, однозначно недостаточно.
Отдельно следует отметить случаи атрофического кольпита у женщин, который развивается в результате гормональных изменений в период климакса. Здесь медики единодушны — народные средства от атрофического вагинита не эффективны. Избавиться от патологии поможет только длительная гормональная терапия. Выбрать эффективный препарат эстрогена и определить дозировку сможет только опытный гинеколог-эндокринолог.
Лечение кольпита при беременности народными средствами особенно часто практикуется женщинами в интересном положении. Дело в том, что беременные боятся, что лекарственные препараты могут нанести вред ребенку, однако случается часто наоборот. Запущенный кольпит усугубляется и распространяется на околоплодные воды, что может спровоцировать патологии развития плода и преждевременные роды. Откажитесь от настоев, отваров, таблеток и свечей от кольпита при беременности и обратитесь за помощью к квалифицированному гинекологу. Это поможет сохранить здоровье самой женщины и ее будущего малыша.
Источник
Кольпит (вагинит) — симптомы и лечение
Что такое кольпит (вагинит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Морозовой Т. Ф., гинеколога со стажем в 12 лет.
Определение болезни. Причины заболевания
Вагинит (кольпит) — это гинекологическое заболевание, связанное с воспалением во влагалище. Практически каждая женщина сталкивается с этим недугом. Вагинит по частоте обращения к гинекологу занимает первое место [1] [9] .
Признаки вагинита: выделения из влагалища, зуд, жжение, боль, отёк, в редких случаях повышение температуры.
Чем отличается вагинит от вагиноза
В отличие от вагиноза, при вагините возникает воспаление во влагалище. Вагиноз — это невоспалительное заболевание.
Как часто встречается
Вагиниты встречаются более чем у 60 – 65 % гинекологических больных и являются одной из наиболее частых причин для обращения к гинекологу [12] .
Кто в группе риска
Существуют провоцирующие, или предрасполагающие, факторы для развития вагинита. Разберём их более подробно, так как на их устранении будет построена профилактика развития вагинита.
Предрасполагающие факторы:
- Травмирование промежности (в родах, после операций и др.). В результате нарушается целостность наружных половых органов и их плотное смыкание. Всё это приводит к более лёгкому проникновению условно-патогенных бактерий.
- Снижение выработки половых гормонов эстрогенов (во время беременности, лактации, климакса, гипофункции яичников) приводит к снижению гликогена в плоском эпителии. Гликоген — это полисахарид, при распаде которого образуется молочная кислота, предотвращающая размножение болезнетворных бактерий.
- Снижение иммунной защиты организма вследствие тяжёлой болезни, стресса, инфекции.
- Несоблюдение правил личной гигиены, неправильное использование тампонов, чрезмерное «замывание» слизистой интимной зоны.
- Хронические некомпенсированные заболевания (сахарный диабет, выраженный дисбактериоз кишечника, кишечные инфекции).
- Незащищённый случайный половой акт. При отсутствии барьерной контрацепции возможно заражение венерическим заболеванием [1][3][5] .
Чаще всего причиной вагинита становится попадание инфекционного агента (бактерии) на слизистую влагалища на фоне предрасполагающих факторов, что и приводит к развитию воспаления. Это большая группа инфекционных вагинитов.
Есть ещё небольшая группа неинфекционных причин развития вагинита. К ним относится поражение слизистой на фоне аллергического происхождения (довольно часто встречается у детей), психоэмоционального происхождения и атрофической природы (при снижении выработки половых гормонов в период климакса).
Вагинит может развиться в любом возрасте: и у новорождённой девочки, и у девушки-подростка, и у женщины репродуктивного возраста, и у пожилой женщины. Наиболее часто встречается в репродуктивном возрасте при начале половой жизни.
Вагинит у девочек
У детей чаще всего развивается вульвовагинит — воспаление вульвы и влагалища, которое может быстро перерасти в цистит и уретрит. По этой причине девочки чаще всего жалуются на болезненные ощущения во время и после мочеиспускания. Часто повышается температура. Лечение вагинита у детей проводят только разрешённым препаратами, которые назначает врач.
Вагинит при беременности
Отдельно стоит отметить вагинит во время беременности. Даже незначительные проявления заболевания в этот период требуют ответственного подхода к лечению и тщательного контроля за состоянием микрофлоры. Это связано с вероятностью серьёзных последствий: распространение инфекции на плод и плодные оболочки, угроза прерывания беременности и преждевременные роды, невынашивание беременности и потеря беременности. Здесь грань лечения и не лечения очень тонкая. Важно не перейти к «агрессивной санации влагалища». Уместно вспомнить слова профессора И.Б. Манухина, который более 10 лет назад посетовал, что «…мы лечим не женщину, а анализы. Невзирая на понятие «нормы» и «носительства», без каких-либо жалоб со стороны пациентки, врачи упорствуют, назначая почем зря дезинфектанты и антибиотики. » [3] .
Передаётся ли вагинит половым путем
К развитию вагинита может приводить заражение микроорганизмами, передающимися половым путем.
Симптомы кольпита (вагинита)
Что сопровождает кольпит (вагинит). Симптомы вагинита могут быть различными по степени выраженности и по сочетанию. При вагините беспокоят патологические обильные бели (выделения), зуд, жжение, боль, отёк, дискомфорт, в редких случаях повышение температуры.
Физиологические выделения из влагалища есть всегда, только характер их может быть разным. Самое главное понять, когда выделения стали патологическими. Нормальные выделения меняются в течение менструального цикла: сразу после менструации они скудные слизистые; к середине цикла становятся более обильными, слизисто-молочными; ближе к менструации бели молочные и умеренные. Так происходит у женщин репродуктивного возраста. У маленьких девочек выделения слизистые, скудные, у женщин преклонного возраста — от молочных до слизисто-скудных.
Патологические выделения чаще всего носят обильный характер и сопровождаются неприятным запахом, характер цвета меняется от молочного до различной степени зеленовато-жёлтого. Патологические выделения всегда будут провоцировать неприятные или болезненные ощущения или дискомфорт в интимной зоне [1] .
Патогенез кольпита (вагинита)
Чтобы понять механизм развития вагинита, необходимо знать анатомию. Влагалище — функциональный, внутренний орган репродуктивной системы, представляет собой эластичное трубкообразное мышечное образование. Влагалище располагается впереди прямой кишки и кзади от мочевого пузыря, под углом 90° по отношению к матке. Верхняя часть влагалища соединяется с шейкой матки, а нижняя часть с преддверием влагалища. Снаружи заканчивается наружными половыми органами (или вульвой), которые выполняют защитную и ограничительную функцию от внешней среды. Так как все органы взаимосвязаны, то воспалительный процесс чаще всего распространяется и на шейку матки, и на вульву.
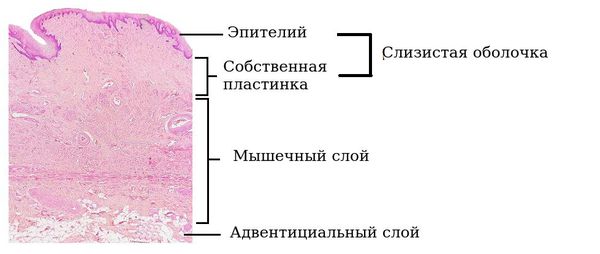
Стенки влагалища имеют три слоя:
Внутренний слой слизистой оболочки влагалища представлен многослойным плоским эпителием. В этом эпителии накапливается гликоген — питательная среда для нормальных бактерий. Максимальное накопление гликогена происходит к 26 дню менструального цикла под действием половых гормонов. Сразу под слизистым слоем располагается собственная пластинка влагалища, которая представлена соединительной тканью с множественными эластичными волокнами и сосудами, питающими слизистую.
Средний слой — мышечный.
Наружный слой представлен соединительной, а также жировой тканью с развитой сетью сосудов и множеством эластичных волокон.
В репродуктивном возрасте толщина стенки достигает 4 мм [1] [10] .
Не всегда попадание возбудителя влечёт за собой развитие вагинита. Гликоген, который содержится в многослойном эпителии, — это «еда» для бактерий нормальной микрофлоры влагалища — молочнокислых бактерий (палочек Дедерляйна). Продуктом их жизнедеятельности является молочная кислота, которая поддерживает нормальную кислую среду. Эта среда губительная для большинства патогенных бактерий. Для самих же лактобактерий она оптимальная для размножения и жизнедеятельности. Таким образом нормальные бактерии занимают всю слизистую влагалища и не пускают для колонизации другие бактерии.
Ещё один защитный механизм слизистой влагалища от попадания и размножения патогенов — это слущивание погибшего эпителия и самоочищение. Со слизистым секретом этот слущенный эпителий вместе с бактериями выделяется из влагалища.
В развитии вагинита большое значение имеют гормоны. Если эстрогены вырабатываются в достаточном количестве, то уровень гликогена будет нормальным, следовательно, полезным бактериям будет чем питаться. Прогестагены, наоборот, приводят к снижению гликогена. Содержание прогестагенов наиболее высока перед менструацией, потому обострение вагинита чаще случается именно в этот период.
Хотя преобладание лактобактерий в микробиоценозе влагалища бесспорно, европейские сообщества акушеров-гинекологов провозгласили допустимость бактериального разнообразия [3] . Это означает, что у здоровой женщины репродуктивного возраста во влагалище могут нормально существовать и не вызывать заболевания: гарднереллы, кишечная палочка, микоплазмы и др. [1] [3] [10]
Классификация и стадии развития кольпита (вагинита)
По длительности заболевания различают:
- Острый вагинит — протекает не более двух месяцев. Жалобы и клиническая картина воспаления выражены наиболее ярко.
- Подострый вагинит — протекает больше двух месяцев, но не дольше шести месяцев. Чаще всего картина воспаления стёртая и жалобы выражены неярко.
- Хронический вагинит — воспалительный процесс длится более шести месяцев. Клиническая картина и жалобы выражены слабо, течение заболевания носит волнообразный характер: периоды затишья сменяются периодами обострения, после чего снова наступает затишье воспалительного процесса, но полного выздоровления в этот период не наступает. Хронический вагинит беспокоит годами. В итоге может привести к сужению и деформации вагины и образованию спаечного процесса [9] .
В зависимости от характера воспалительного процесса и степени (глубины) поражения слизистой различают несколько типов вагинита, которые, по сути, представляют собой последовательно сменяющиеся стадии заболевания:
- Серозный. На начальном этапе, когда воспалительный процесс локализуется в поверхностных слоях слизистой, воспаление носит серозный характер. При этом образуется воспалительный экссудат (выделения), содержащий белок и клетки слущенного эпителия.
- Слизистый. Когда к воспалительному процессу присоединяется поражение желёз, вырабатывающих слизистый секрет, воспалительный процесс приобретает серозно-слизистый характер (выделения обильные из-за большого содержания в них слизи).
- Серозно-гнойный. При прогрессировании процесса к воспалительному экссудату добавляются продукты жизнедеятельности бактерий. Выделения начинают носить характер слизисто-гнойных.
- Диффузный. Воспалительный процесс располагается диффузно, т. е. повсеместно [1] .
В зависимости от рода бактерии, вызывающей воспалительный процесс во влагалище, различают:
- Неспецифический бактериальный вагинит. Возбудителями выступают бактерии группы стафилококков, стрептококки, кишечная палочка. Они становятся причиной заболевания при нарушении микрофлоры во влагалище. В этом случае нормальная флора в силу предрасполагающих факторов снижается и её место занимает условно-патогенная микрофлора, которая в норме тоже присутствует, но в небольшом количестве. Условно-патогенные микроорганизмы могут заноситься из кишечника, мочевого пузыря или с кожи промежности. В мазках при этом обнаруживаются так называемые «ключевые клетки» — это такие клетки эпителия, которые полностью покрыты бактериями. При бактериальном вагините выделения обычно жёлто-зелёного цвета, серозно-гнойного характера. Неспецифический бактериальный вагинит ч асто переходит в хроническую форму по причине неярко выраженных симптомов и редкого обращения к специалисту по этой причине [11] .
- Специфический бактериальный вагинит. В этой ситуации конкретный возбудитель попадает во влагалище при незащищённом половом контакте (трихомонада, гонорея, хламидийная инфекция, микоплазменная инфекция). Лечение проводится специфической терапией, чувствительной к возбудителю.
По этиологии и обнаруженным патогенам выделяют следующие формы бактериального вагинита:
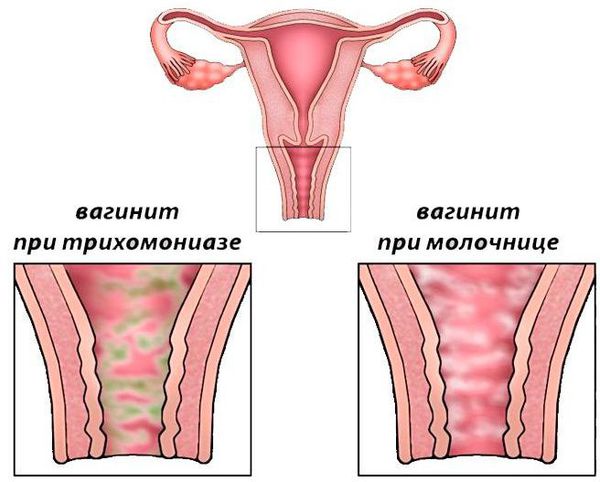
- Грибковый вагинит (кандидозный вульвовагинит, или микотический вульвовагинит, кандидоз, молочница) — развивается при чрезмерном размножении условно-патогенного грибка рода кандида. Грибковый вагинит более известен как молочница. Этот грибок обитает повсеместно и вызывает воспаление только при определённых обстоятельствах (значительном снижении иммунитета, при гормональных и обменных нарушениях). Для него характерны выраженный зуд и сухость вагины, обильные крупицеобразные выделения, выраженный отёк наружных половых органов (вульвы). Часто молочница обостряется перед менструацией и во время беременности. Одна из неприятных особенностей, что кандидозный вагинит переходит в хроническую форму с частым рецидивирующим течением [8] .
- Трихомонадный вагинит относится к венерическим заболеваниям. Он развивается примерно через 3-12 дней (редко до 30 дней) после незащищённого полового акта с больным человеком. Картина воспаления ярко выражена. Беспокоят обильные пенистые зловонные выделения, зуд, жжение, боли внизу живота. Возбудитель трихомониаза — подвижная жгутиковая бактерия — может подниматься из влагалища в полость матки и в трубы и вызывать там серьёзные воспалительные процессы [5][9] .
- Гонорейный вагинит тоже относится к венерическим заболеваниям. Первые признаки инфекции развиваются через 3-4 дня после незащищённого полового акта. Симптомы ярко выражены. Появляется боль, жжение во влагалище и обильные слизисто-гнойные выделения из половых путей. Могут беспокоить кровянистые выделения, которые проявляются поле отхождения плотных белесоватых плёнок со стенок влагалища. После них остаются кровоточащие эрозии [5][9] .
- Микоплазменный вагинит вызывается бактериями, лишёнными клеточной стенки. Это привело к их полиморфизму (множеству форм и размеров). С одной стороны, встречаются у совершенно здоровых женщин репродуктивного возраста в концентрации не более 10*3 КОЕ/мл. С другой стороны, уже давно доказана их роль в развитии воспалительного процесса. Характерных жалоб не существует и довольно часто встречается бессимптомное течение заболевания. И потому сдача специфических анализов на мико-уреаплазменную инфекцию (фемофлор-16) обязательна. Лечение необходимо, если концентрация бактерий превышает допустимую норму, есть клинические проявления и жалобы. Микоплазменный вагинит о чень часто переходит в хроническую форму и сочетается с трихомонадами, хламидиями и гарднереллами [7] .
- Атрофический вагинит связан с развитием атрофии слизистой влагалища при снижении половых гормонов — эстрогенов. Чаще всего он развивается в постменопаузу. Может появиться во время лактации. При этом беспокоит мучительный зуд и сухость вульвы. Выделения скудные, слизистые или прозрачные, без запаха [5][9] .
- Аллергический вагинит — довольно редко встречается и связан с аллергической реакцией на слизистой.
В зависимости от пути проникновения инфекционного агента различают:
- Восходящий вагинит — возбудитель проникает во влагалище с кожи промежности, больших и малых половых губ, из заднего прохода или уретры.
- Нисходящий вагинит — возбудитель проникает во влагалища из очагов хронического воспаления через кровь или лимфу (хронический пиелонефрит, цистит, хронический тонзиллит, ларингит, кариозные зубы) [1][5][9] .
Осложнения кольпита (вагинита)
Если воспалительный процесс во влагалище не лечить, то можно заработать более значимые последствия для своего здоровья.
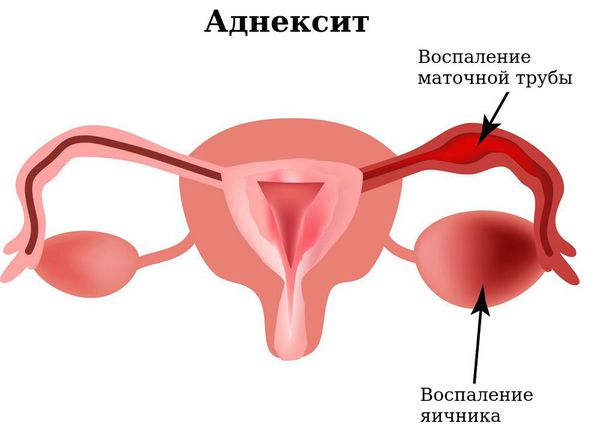
- Инфекция может распространиться выше: через цервикальный канал в полость матки и дальше. В результате этого может развиться эндометрит (воспаление внутреннего слоя матки), метроэндометрит (воспаление не только внутреннего слоя полости матки, но и мышечной стенки), сальпингит (воспаление маточных труб) или аднексит (воспаление маточных труб и яичников). Генерализация инфекции приводит к такому грозному осложнению как бесплодие.
- В результате воспалительного процесса могут формироваться спайки и сращения, синехии вульвы.
- На фоне воспаления слизистая влагалища и шейки матки уже не может выполнять свою защитную функцию, и через повреждённую слизистую в более глубокие слои проникает вирусная инфекция, такая как вирус папилломы человека (ВПЧ), цитомегаловирус (ЦМВ), вирус простого герпеса (ВПГ). С вирусами бороться сложнее, а ВПЧ вызывает рак шейки матки.
- Воспалённая слизистая становится более чувствительной, появляются болевые ощущения во время половой жизни — диспареуния.
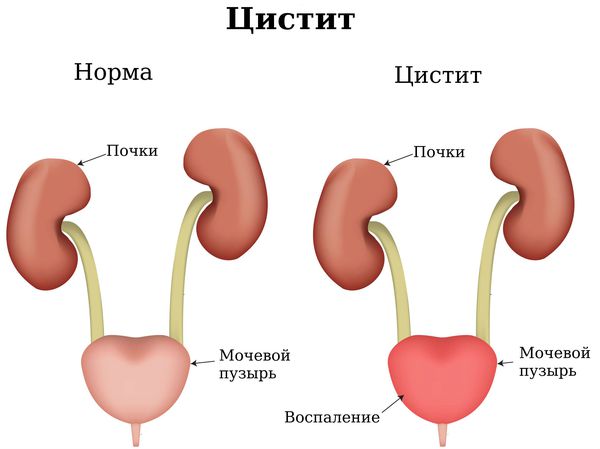
- Инфекция во влагалище может стать причиной уретрита, цистита и даже пиелонефрита (воспаления почек) [1][5][7][8][9][11] .
Диагностика кольпита (вагинита)
Диагностикой вагинита занимается исключительно врач. Только врач на основании жалоб,гинекологического осмотра и данных обследования (анализов) может поставить точный диагноз и назначить правильное лечение.
Бактериологический посев
Для выявления вагинита используются бактериоскопические методы (мазок на флору) и бактериологические методы (бактериальный посев отделяемого влагалища на питательную среду с определением чувствительности к антибиотикам).
ПЦР (полимеразная цепная реакция)
ПЦР-диагностика считается более информативным методом видового определения возбудителя. Этот анализ проводится в короткие сроки и позволяет как можно раньше начать лечение.
Фемофлор
Сейчас существует современный метод диагностики нарушения микрофлоры во влагалище — Фемофлор. Фемофлор представляет собой современную методику исследования урогенитального тракта у женщин. Эта методика основана на применении полимеразной цепной реакции. Особенность метода Фемофлор-16 заключается в том, что он предоставляет информацию об общем состоянии микрофлоры и наличии болезнетворных микроорганизмов, точно определяя их количественное значение. За счёт этого выявляются патологии, определяется уровень их развития и выбирается план лечения при данных нарушениях.
Фемофлор-16 — расширенный вид анализа. С его помощью выявляется наличие или отсутствие следующих групп микроорганизмов: дрожжеподобные грибки, уреаплазмы, микоплазмы, стрептококки, стафилококки, гарднерелла, фузобактерии, лептотрихии, превотеллы, эубактерии, пептострептококки, вейлонеллы, лактобактерии, энтеробактерии, клостридии. Нормальные показатели Фемофлор-16 свидетельствуют о сохранении баланса между полезной и условно-патогенной флорой и о том, что пациент здоров. Чтобы получить достоверные результаты анализов, надо соблюдать правила забора материала.
Кольпоскопия
Кольпоскопия — это осмотр шейки матки, влагалища и вульвы под микроскопом. Она необходима для диагностики фоновых заболеваний и онкологических состояний шейки матки, влагалища и вульвы. На фоне вагинита не проводится, так как картина при воспалении может быть ошибочной — те изменения, которые увидит врач, исчезнут после лечения. Если есть признаки вагинита, то в первую очередь проводится его лечение, а уже потом кольпоскопия и мазок на онкоцитологию.
Функциональная, лучевая и инструментальная диагностика для лечения вагинита не требуется.
Определение антител при ЗППП
При подозрении на ЗППП можно сдать анализ крови на антитела к инфекционным агентам. Анализ покажет, болен ли пациент ЗППП сейчас или перенёс заболевание ранее.
Подготовка к сдаче анализов
Подготовка перед сдачей анализов мазков и бактериальных посевов на половые инфекции:
- За 2 дня до забора материала исключить половые контакты.
- Не пользоваться тампонами за 7 дней.
- Не использовать вагинальные препараты и вагинальные контрацептивы за 7 дней до сдачи анализов.
- Желательно проходить обследование после менструации. Оптимально перед овуляцией. Но если процесс острый, то ждать не нужно, рекомендуется сдать анализы в любой день цикла, кроме менструации.
- После кольпоскопии анализы можно сдать только через неделю.
- Если принимали антибиотики или препараты, содержащие наркотические вещества, то нужно выждать до сдачи анализов 2 недели.
- В день сдачи анализов не проводить личную гигиену с использованием косметических средств.
- Перед сдачей анализов не мочиться 2 часа [1][2][11] .
Лечение кольпита (вагинита)
Цели лечения — устранение воспаления и восстановление микрофлоры влагалища.
Схема лечения вагинита
Лечение всегда состоит из двух этапов. Первый этап — это борьба с возбудителями воспаления. Этот этап иногда начинается с небольшого закисления среды влагалища (только по показаниям). Второй этап — это восстановление микрофлоры во влагалище и в кишечнике с последующим переходом в профилактические мероприятия для снижения рисков рецидивов.
Лекарства
Лечение специфического и неспецифического вагинитов. В зависимости от возбудителя заболевания может потребоваться системная терапия антибактериальными препаратами (амоксициллин, джазомицин, клиндамицин, орнидазол, метронидазол, тинидазол и т. д.). Местно назначаются свечи, капсулы или вагинальные таблетки, чаще всего содержащие комбинированные препараты («Полижинакс», «Макмирор комплекс», «Тержинан», «Нео-пенотран» и др.).
Лечение кандидозного вагинита (молочницы). При молочнице назначаются антимикотические (противогрибковые) препараты местного и системного действия.
Лечение атрофического вагинита. При атрофическом вагините показано применение вагинальных кремов, таблеток или колец с эстрогеном [13] .
Образ жизни и вспомогательные средства
На время лечения рекомендовано половое воздержание. После основного курса терапии обязательно проведение курса восстановления микрофлоры во влагалище препаратами, содержащими лактобактерии.
Физиотерапевтические процедуры
При хроническом и часто рецидивирующем процессе лечение должно быть комплексным и включать в себя физиотерапевтические процедуры (ультразвуковая санация с этапом восстановления биоциноза влагалища). Важно не только устранить воспаление, но и восстановить нарушенную микрофлору, иммунную защиту и убрать воздействие причинного фактора (санировать очаги хронической инфекции, сменить средство личной гигиены или контрацепции, скомпенсировать сахарный диабет инсулином).
Стоит также отметить, что есть дополнительный метод лечения и восстановления микрофлоры влагалища — это низкочастотная ультразвуковая санация аппаратом Гинетон-ММ. Преимущества этого метода лечения:
- прямое бактерицидное действие УЗ-колебаний с частотой 22-44 кГц;
- эффективная гидродинамическая санация;
- повышение концентрации лекарственного вещества в очаге воспаления;
- вибро- и гидромассаж в озвучиваемых тканях, стимуляция микроциркуляции, улучшение трофики и тканевого обмена.
Данный метод используется как дополнительный к основному лечению [2] [4] [6] [9] [11] .
Хирургические операции
Для лечения вагинита хирургическое вмешательство не требуется.
Диета при вагините
Питание не оказывает существенного влияния на течение вагинита. При приёме антибиотиков следует исключить алкоголь.
Восстановление и улучшение качества жизни
При соблюдении назначений врача возможно полное излечение и восстановление качества жизни.
Лечение вагинита при беременности
Во время беременности необходим тщательный контроль за состоянием микрофлоры. Это связано с вероятностью распространения инфекции на плод и плодные оболочки, угрозой прерывания беременности и преждевременных родов, невынашивания беременности и потери беременности. Препараты назначаются врачом индивидуально в зависимости от результатов анализов и сроков беременности.
Чем лечить вагинит без сильнодействующих препаратов
Вылечить вагинит, вызванный бактериальной инфекцией, без применения антибиотиков не получится.
Применяется ли спринцевание при вагините
Спринцевание для лечения вагинита не требуется.
Как проводится лечение партнера при вагините
При специфическом вагините половой партнёр женщины проходит лечение антибактериальными средствами. При неспецифическом вагините лечение партнёра не проводится.
Народные методы лечения вагинита
Применение средств народной медицины нередко не только не приводит к излечению, но и усугубляет ситуацию.
Прогноз. Профилактика
Прогноз при вагинитах благоприятный. При правильном и своевременном лечении следует полное выздоровление. Если процесс переходит в хроническую форму, тогда требуется повторное и комплексное лечение со сменой препаратов и обязательной программой профилактики.
Профилактика вагинитов включает в себя исключение провоцирующих факторов:
- компенсация хронических заболеваний;
- лечение хронических очагов инфекций (кариес, пиелонефрит, тонзиллит и т. д.);
- соблюдение личной гигиены;
- восстановление целостности промежности и коррекция опущения гинекологических органов;
- нормализация гормонального фона [1][2][6][11] .
Можно ли заниматься сексом при вагините
На время лечения рекомендуется половое воздержание, а полового партнёра обязательно нужно отправить на консультацию к специалисту.
Источник