- Истонченная сетчатка: чем опасна и когда нужно оперировать?
- Почему и как часто развивается дистрофия сетчатки
- Как распознать у себя тонкую сетчатку
- Принципы терапии при истончении сетчатки глаза и ее разрывах
- Как предупредить развитие дистрофии сетчатки
- Материалы по теме
- Макулодистрофия
- Факторы риска ВМД, на которые можно оказать влияние:
- Факторы риска ВМД, на которые нельзя оказать влияние:
- Основные жалобы пациента:
- Обследование пациентов с ВМД включает:
- Существует 2 разные формы ВМД: сухая и влажная.
- Возрастная макулодистрофия сухой формы
- Вылечить полностью возрастную макулярную дегенерацию невозможно, но методы современной медицины позволяют остановить течение болезни и сохранить зрение.
- Для лечения ВМД сухой формы применяется:
- Возрастная макулодистрофия влажной формы:
- В нашей клинике применяются следующие методы лечения ВМД влажной формы:
- Интравитреальное введение лекарственных препаратов
Истонченная сетчатка: чем опасна и когда нужно оперировать?
На приеме офтальмолога вы узнали, что у вас тонкая сетчатка? Стоит ли паниковать? Что теперь делать: срочно лечить или просто принять информацию к сведению? А, может, она такая от рождения?
Вопросы возникать могут самые разные, потому что подобная новость, как правило, бывает полной неожиданностью. В большинстве случаев изменения происходят бессимптомно. И человек живет и не замечает, что его сетчатка необратимо дегенерирует.
Даем краткий обзор, чего нужно опасаться с таким диагнозом, где можно «подстелить соломки» и как справляется современная медицина с этой патологией. Без запугиваний, по существу. Ибо предупрежден — значит вооружен.
Почему и как часто развивается дистрофия сетчатки
Истончение сетчатки может наблюдаться у людей разного возраста и пола. И у близоруких, и у дальнозорких, и у людей с нормальным зрением. Это не врожденная патология, а следствие других заболеваний, соматических расстройств или травм, при которых нарушается межклеточное питание сетчатки.
Как это происходит
По какой-то причине кровеносные сосуды сетчатки не наполняются в должной мере. Из-за этого ухудшается обмен веществ, и появляются локальные дистрофические изменения сетчатки.
Под действием падений, вибраций, физических перегрузок (подъем тяжестей, рывки, дайвинг, полет на самолете, прыжки с парашютом, естественные роды) в истонченных участках могут происходить разрывы и отслоение сетчатки, последствия которых — ухудшение зрения и даже его потеря.
Кто в зоне риска
Точные причины возникновения дистрофии сетчатки до конца еще не изучены. Но можно говорить о факторах, способствующих ее появлению:
- патологии сосудистой системы (гипертония, атеросклероз и другие);
- сахарный диабет;
- возраст более 50 лет — в сосудах накапливаются продукты обмена клеток, и постепенно образуются утолщения, вроде атеросклеротических бляшек;
- наследственность;
- близорукость;
- хронические воспалительные процессы в глазу;
- травмы глаза;
- черепно-мозговые травмы.
Запись о наличии дегенеративных изменениях в сетчатки встречается в заключениях офтальмологов довольно часто. Существуют разные виды дистрофий сетчатки и, к счастью, не все они требуют срочного и специального лечения. Сама по себе, без уточнения типа дегенерации, эта запись — скорее сигнал того, что что-то в сетчатой оболочке не в порядке и что требуется динамическое наблюдение.
Все зависит от размера дегенерации, ее расположения и совокупности факторов риска.
Как распознать у себя тонкую сетчатку
Симптомы дистрофии сетчатки скудны и также зависят от локализации пораженных участков и их размеров. Они могут быть множественными или единичными, располагаться в центре (в макуле) или на периферии.
Периферические дистрофии сетчатки, как правило, не имеют каких-либо характерных признаков. Редко кто замечает снижение периферического зрения. И даже мельчайшие разрывы сетчатки в этой зоне могут годами никак особенно себя не проявлять.
Если в анамнезе пациента имеются факторы, провоцирующие истончение, то его нужно искать прицельно. При обычном осмотре глазного дна офтальмолог также можно ничего не заметить. Периферическая зона сетчатки практически не видна без расширения зрачка и специальных линз, увеличивающих площадь обзора. Это «слепая зона». Если человек не наблюдается у врача хотя бы раз в год с детальным изучением состояния глазного дна, можно пропустить начало следующей стадии развития патологии — отслоения сетчатки, которое влечет необратимое снижение остроты и качества зрения.
Периферические разрывы сетчатки — как взведенный курок. Можно всю жизнь с ними прожить и не почувствовать изменений со стороны зрения, но риск получить отслоение сетчатки очень высокий.
О макулярной дистрофии сетчатки, то есть если изменения произошли в центральной части, могут свидетельствовать такие симптомы:
- сгущение «мушек» или «стеклистых червяков» перед глазами, вплоть до появления пятна в центральной части поля зрения — скотомы;
- появление вспышек, искр перед глазами;
- искажение форм предметов, прямых линий и строчек при чтении;
- искажение цветовосприятия;
- резкое ухудшение зрения в темноте;
- затруднения при чтении и разглядывании мелких предметов, которые не компенсируются очками.
Симптомы могут присутствовать не все и не обязательно ярко, могут временно «отступать». Но если вы заметили что-то из вышеперечисленного, лучше как можно скорее обратиться к врачу и незамедлительно начать лечение!
Стоит отметить, что если дистрофия охватывает только макулу, отслоение сетчатки не грозит человеку полной слепотой, поскольку периферическое зрение остается. Однако без надлежащего терапевтического вмешательства болезнь может прогрессировать дальше.
Принципы терапии при истончении сетчатки глаза и ее разрывах
Если дегенеративная зона обширна, если в планах естественные роды, а также если имеются предрасполагающие факторы (например, сахарный диабет, или высокая степень миопии, или наличие в семье случаев отслойки сетчатки), врач назначает профилактическую лазерную коагуляциюсетчатки. Это оперативный метод. О нем мы подробно писали тут и тут. Операция проводится с местной анестезией и хорошо переносится пациентами в любом возрасте и во время беременности.
Дистрофия при этом никуда не исчезает, но в точках воздействия лазерного луча происходит «склеивание» сетчатки с лежащим под ней слоем, она тем самым укрепляется.
При разрывах сетчатки глаза помочь может исключительно операция. Ни таблетки, ни гимнастка и ни физиопроцедуры. После того как врач подтвердил диагноз, к терапии нужно приступать незамедлительно. Чаще всего врачи прибегают к ограничительному лазерному лечению: лазер «зашивает» сетчатку вокруг существующего разрыва, препятствуя дальнейшему увеличению разрыва. Реже проводится пневматическая ретинопексия или витрэктомия, а также локальное или круговое пломбирование.
В зависимости от тяжести заболевания врач может применять один или несколько методов. Возможно, потребуется не одна операция.
Как предупредить развитие дистрофии сетчатки
Каких-то специфических профилактических мер не существует. Здоровый образ жизни, умеренная физическая активность, отказ от курения и чрезмерного употребления жирной пищи, безусловно, позитивно сказываются на тонусе кровеносных сосудов и состоянии всего организма.
Но все же основной способ профилактики — своевременная диагностика зрения и ее последующее регулярное наблюдение, а также проведение, при необходимости, лазерной коагуляции сетчатки. Поэтому не пренебрегайте визитами в офтальмологу. Прогноз при истончении сетчатки в большой степени зависит от ответственного отношения человека к своему собственному здоровью. Если вовремя оказана квалифицированная помощь, болезнь не отразится на остроте зрения, и можно будет вести привычный образ жизни.
Если у вас остались вопросы, врачи нашей сети офтальмологических клиник всегда готовы проконсультировать вас подробнее, провести диагностику и предложить своевременное лечение!
Материалы по теме
Что такое катаракта? Как ее определить и правильно вылечить? Из чего складывается лечение катаракты и как правильно подготовиться к операции 一 читайте в нашей статье.
Вы решились отказаться от очков и линз? Это здорово! Осмелиться на лазерную коррекцию зрения — очень важный шаг, но не менее важно правильно к ней себя подготовить. Что же нужно сделать, чтобы операция прошла максимально легко и успешно? Мы подготовили для вас подробную инструкцию, следуя которой, вы обязательно придете к отличному зрению. Читайте нашу статью.
Комплексное обследование необходимо не только для того, чтобы подготовиться к лазерной коррекции зрения или хирургической операции. Раз в два года врачи рекомендуют проходить диагностику для профилактики. Многие заболевания можно выявить на начальной стадии и сохранить зрение.
Источник
Макулодистрофия
По данным Всемирной Организации Здравоохранения (ВОЗ), возрастная макулярная дистрофия (ВМД) является ведущей причиной снижения зрения у населения в возрасте 60 лет и старше. Это социально значимое заболевание, занимает второе место среди причин инвалидности по зрению во всем мире.
Возрастная макулярная дистрофия — это хроническое прогрессирующее заболевание с дегенеративным процессом в хориокапиллярном слое, мембране Бруха и пигментном эпителии сетчатки. При этом поражается центральная область сетчатки — макула, в результате человек постепенно теряет центральное зрение.

Поскольку на ранних стадиях ВМД может не вызывать никаких жалоб, очень важно регулярно посещать офтальмолога.
Факторы риска ВМД, на которые можно оказать влияние:
Табакокурение (согласно статистике риск возникновения ВМД у курильщиков в 2-3 раза выше);
Питание (пища с высоким содержанием жиров и холестерина ведёт к формированию атеросклеротических бляшек в сосудах и увеличивает риск развития ВМД);
Избыточный вес и гиподинамия (у пациентов с избыточным весом и недостаточной двигательной активностью ВМД развивается чаще);
Прямое воздействие солнечных лучей (негативное воздействие на сетчатку лучей ультрафиолетового спектра).
Факторы риска ВМД, на которые нельзя оказать влияние:
Наследственность (открыт специфический ген, ответственный за развитие ВМД);
Возраст (заболеваемость ВМД увеличивается с возрастом);
Чаще страдают женщины со светлым цветом кожи и глаз.
Основные жалобы пациента:
- появление темных пятен в центральном зрении;
- нечеткость изображения;
- искажение предметов (формы, размера) и прямых линий;
- ухудшения восприятия цвета;
- резкое ухудшение зрения при плохой освещенности и в темноте;
- повышенная чувствительность к яркому цвету;
- невозможность чтения текста.
При возникновении вышеперечисленных жалоб, следует незамедлительно обратиться в специализированную офтальмологическую клинику.
Обследование пациентов с ВМД включает:
- Проверку остроты зрения как вдаль, так и вблизи;
- Осмотр глазного дна производится в условиях медикаментозного мидриаза (с расширенным зрачком), используя как бесконтактную офтальмоскопию, так и ороскопию с трехзеркальной линзой Гольдмана.
- Определение поля зрения (периметрия).
- Оптическая когерентная томаграмма (ОКТ), ОКТ-ангиография.
- Аутофлюоресценция глазного дна. Метод основан на способности флюорофоров пигментного эпителия сетчатки аутофлюоресцировать под воздействием лазера.
Существует 2 разные формы ВМД: сухая и влажная.
Возрастная макулодистрофия сухой формы
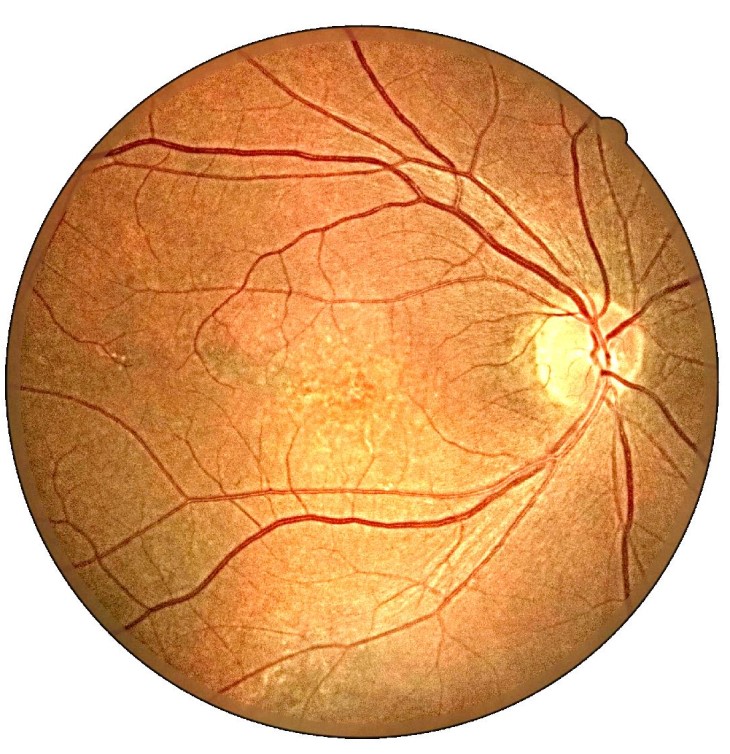
Сухая форма макулодистрофия характеризуется накоплением продуктов обмена (образованием друз) в центральной зоне сетчатки и медленно прогрессирующей атрофией пигментного эпителия без признаков отека. Данная форма ВМД медленно прогрессирует и является более благоприятной в плане прогноза. На начальном этапе развития не влияет или незначительно снижает остроту зрения. Но при долговременном существовании приводит к тяжелой потере центрального зрения, это составляет около 10% пациентов от общего числа больных с ВМД.
 |  |
Вылечить полностью возрастную макулярную дегенерацию невозможно, но методы современной медицины позволяют остановить течение болезни и сохранить зрение.
Для лечения ВМД сухой формы применяется:
- Медикаментозная терапия направлена на стимуляцию обменных процессов в сетчатке и улучшение кровоснабжения в макулярной зоне. Для этого используют пептидные биорегуляторы, антиоксиданты, ангиопротекторы, витаминно-минеральные комплексы и др.
Возрастная макулодистрофия влажной формы:
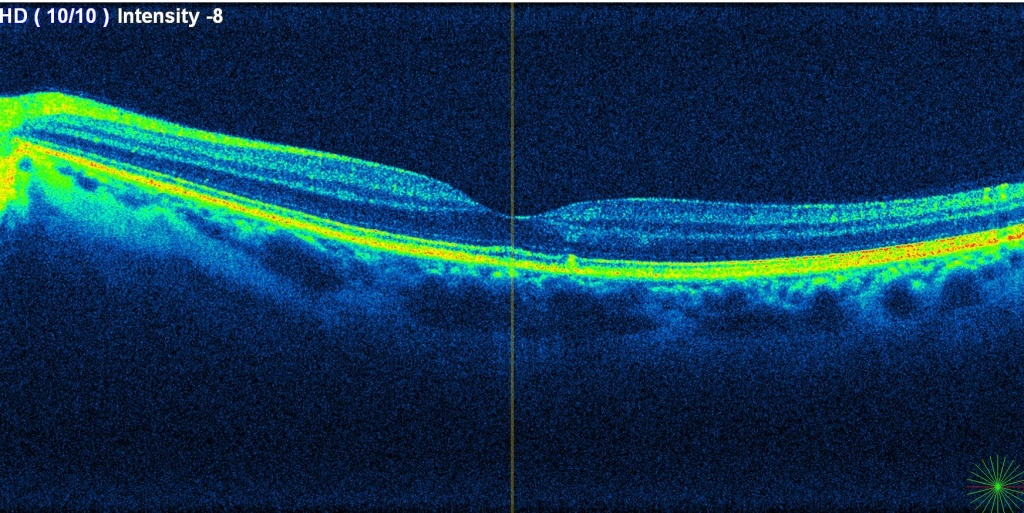
Макулодистрофия влажной формы характеризуется быстрым агрессивным развитием болезни. Имеет хроническое рецидивирующее течение с накоплением под сетчаткой отработанных продуктов обмена фоторецепторов, которые видны при осмотре глазного дна в виде желтоватых очажков в центре сетчатки, так называемых мягких друз мембраны Бруха. При данной форме макулодистрофии высок риск развития новообразованных сосудов, отека нейроэпителия и кровоизлияний в сетчатку. Это приводит к нарушению взаимодействия слоёв сетчатки, развитию фиброза и резкой потери зрения.
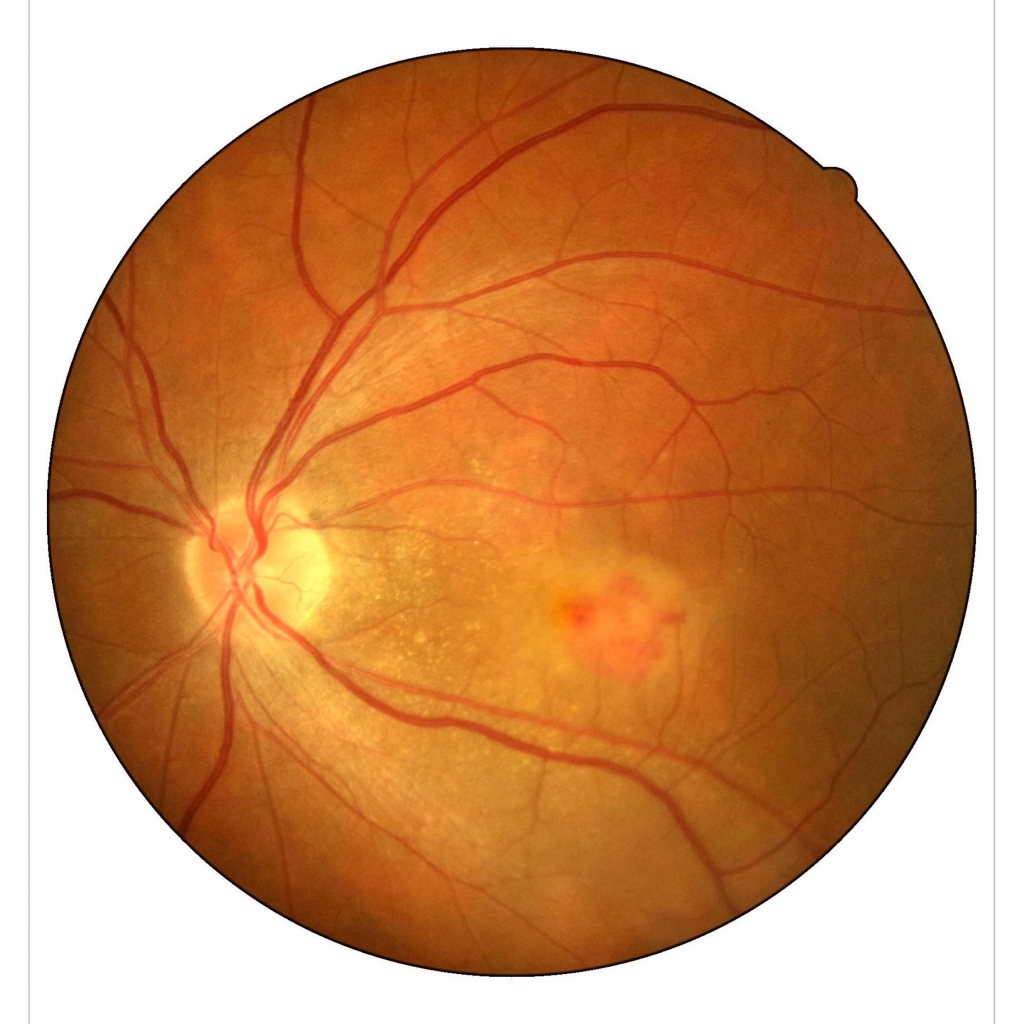 | 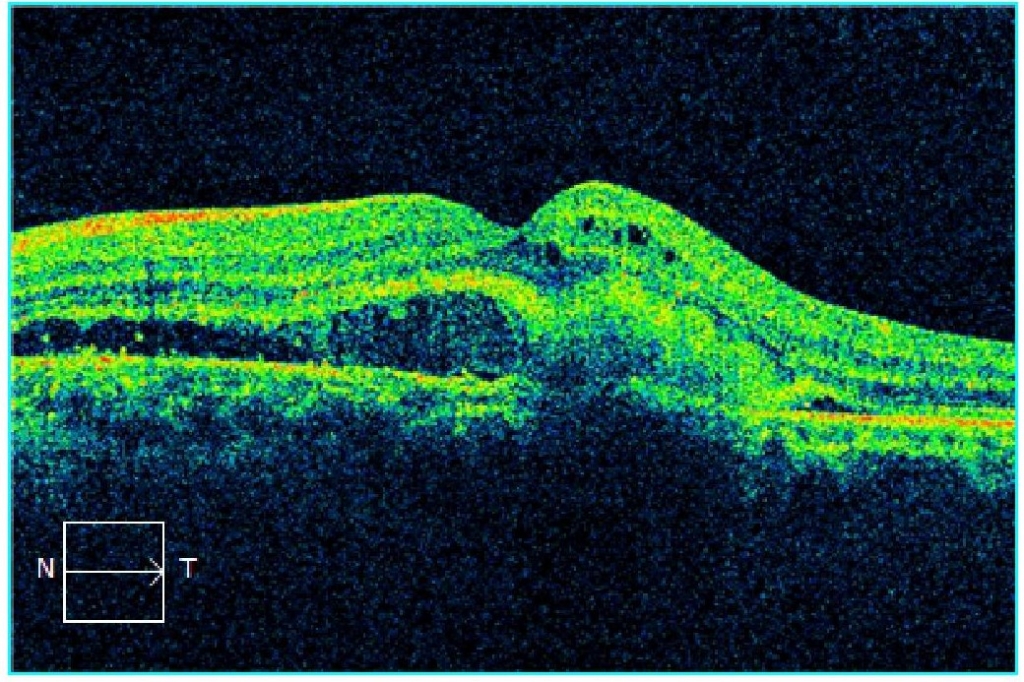 |
Кроме того, существуют и другие формы заболеваний, которые поражают центральную зону сетчатки и ведут к снижению зрения:
- Ретинальная ангиоматозная пролиферация.
- Полипоидная хориоидальной васкулопатия.
- Центральная серозная хориоретинопатия (острая,хроническая,рецидивирующая).
- Пахихориоидальные заболевания.
Учитывая наличие различных форм влажной макулодистрофии требуется избирательный подход к лечению.
В нашей клинике применяются следующие методы лечения ВМД влажной формы:
- Лазерное лечение (СМИЛВ),фотодинамическая терапия;
- Хирургическое лечение (интравитреальное введение ингибиторов ангиогенеза).
Для предотвращения осложнений некоторых форм возрастной макулярной дегенерации и необратимого снижения зрения в настоящее время применяется субпороговое микроимпульсное лазерное воздействие на мягкие друзы мембраны Бруха в щадящих режимах работы лазера.
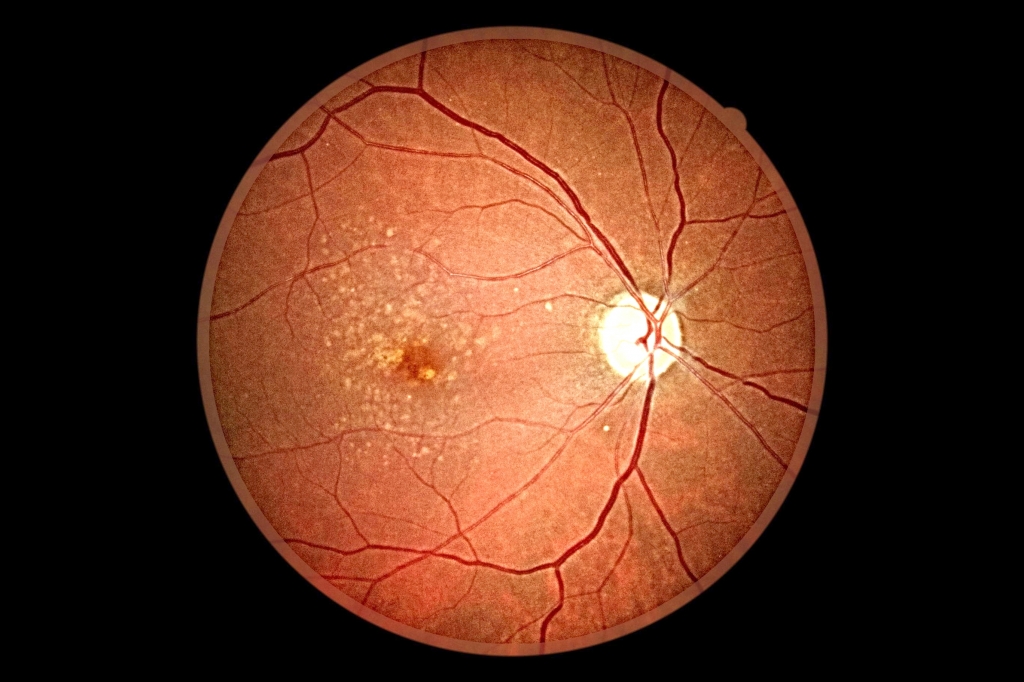 |
Фотодинамическая терапия основана на применении светочувствительных веществ — фотосенсибилизаторов — и света определенной длины волны. Во время проведения фотодинамической терапии в кровь пациента вводят специальное светочувствительное вещество Фотолон. Этот препарат накапливается только в патологически измененных сосудах, которые располагаются в макулярной области сетчатки. После этого область поражения облучают специальным нетермальным лазером, в результате чего происходит активация препарата, образование тромбов и закупорка просвета новообразованных сосудов. Таким образом происходит избирательное разрушение патологических сосудов, сохраняя подлежащую сетчатку.
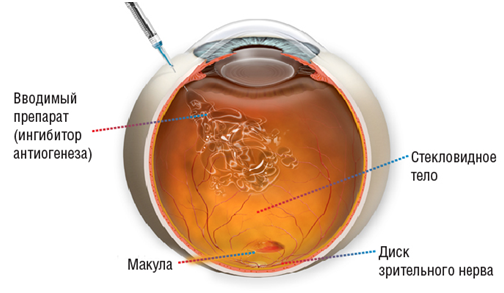
Интравитреальное введение лекарственных препаратов
Интравитреальной введение ингибиторов ангиогенеза в настоящее время является золотым стандартом лечения влажной формы ВМД. Препараты тормозят патологический рост кровеносных сосудов и предотвращают пропотевание крови из них. Это может помочь остановить дальнейшее повреждение сетчатки, сохранить существующие зрительные функции, а в ряде случаев улучшить зрение. В нашей клинике применяются следующие ингибиторы ангиогенеза:
Препарат вводится непосредственно в глаз, предотвращает появление новообразованных сосудов, тем самым уменьшается отек сетчатки, стабилизируется патологический процесс.
Не всегда легко заметить, что зрение одного из глаз снизилось. По этой причине мы рекомендуем Вам проверять зрение каждого глаза по отдельности. Одним из важных методов самоконтроля пациентов является сетка Амслера, для выяления ранних признаков заболевания.
Важным и обязательным аспектом для профилактики и лечения ранних стадий ВМД является сбалансированное питание.
Необходимо исключить из рациона продукты с повышенным содержанием холестерина.
Наполнить ежедневный рацион витаминами, микроэлементами и антиоксидантами.
Для сетчатки необходимы каротиноиды – лютеин и зеаксантин, которые содержатся в яичных желтках, шпинате, брокколи, цветном болгарском перце, тыкве, томатах, моркови, бобах, капусте, грейпфруте, киви и т.д. Каротиноиды образуют в макуле защитный жёлтый пигмент. Пигмент, как естественные солнцезащитные очки, оберегает сетчатку от разрушительного действия интенсивного света. Эти вещества не воспроизводятся организмом и должны поступать с пищей.
Однако содержание этих веществ в продуктах питания недостаточно высокое. В настоящее время на фармацевтическом рынке представлено более 23 видов витаминно-минеральных комплексов для глаз, в состав которых входят каротиноиды. Прием этих препаратов рекомендуется курсами в течении всей жизни.
Витамины группы В поддерживают нервную и иммунную системы, здоровый рост и размножение клеток в организме. Их источником являются дрожжи, творог, сыр, молоко, пророщенные зерна.
Антиоксиданты для глаз содержат черника, красная смородина, косточки красного винограда.
Витамин С оказывает общеукрепляющее действие на организм в целом и важен для профилактики ВМД. Им богаты белокочанная капуста, киви, цитрусовые, шпинат.
Витамин А (ретинол) входит в состав зрительного пигмента, он содержатся в яйце, молоке, печени морских рыб.
Витамин Е усиливает действие антиоксидантов, улучшает кровообращение в области глаз. Его источником являются растительные масла, орехи, шпинат.
Рекомендуется разнообразное и сбалансированное питание. Питаться надо часто и дробно – 6 раз в день.
Источник