- Как вывести камни из желчного пузыря народными средствами
- Как вывести камни из желчного пузыря с помощью лекарств
- Как вывести камни из желчного пузыря в домашних условиях
- Какое должно быть питание?
- Желчнокаменная болезнь (калькулёзный холецистит) — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы желчнокаменной болезни
- Патогенез желчнокаменной болезни
- Классификация и стадии развития желчнокаменной болезни
- Осложнения желчнокаменной болезни
- Диагностика желчнокаменной болезни
- Лечение желчнокаменной болезни
- Прогноз. Профилактика
Как вывести камни из желчного пузыря народными средствами
Желчекаменная болезнь лидирует сегодня в патологии желудочно-кишечной системы. Не случайно медицину всего мира всколыхнуло быстрое решение данной проблемы – оперативное удаление желчного пузыря.
Однако многие медицинские доктора считают, что имеется другой, причем, наиболее верный и надежный путь лечения. Аналогично рассуждают сведущие люди (народные целители): «Если камни не проявляются, их не следует трогать».
Желчь производят клетки печени для выполнения функций пищеварения. Ее биохимический состав зачастую изменяют (в худшую сторону) лекарственные препараты, калорийная пища с большим присутствием сахара и холестерина, малоподвижность человека.
Указанные биохимические нарушения способствуют сгущению и концентрации желчи в выводящих протоках и пузыре. Постепенно она превращается в холестериновые сгустки, а затем – камни, которые начинают раздражать слизистую и закрывать желчевыводящие пути, провоцируя воспаления, переходящие в хронические болезни (например, холецистит), и боли.
Признаками желчнокаменной болезни являются систематический горький привкус во рту, колики под ребрами справа (порою – постоянное ощущение тяжести или внутреннего давления в правом боку), стойкий запор, а нередко – рвотные проявления.
Как вывести камни из желчного пузыря с помощью лекарств
Как было сказано выше, современная медицина предлагает, как правило, хирургическое разрешение ситуации. Однако возможно и растворение камней препаратами с содержанием желчных кислот. Такие лекарства, как «Урсодез», «Урсосан», «Урдокса», «Урсофальк», «Ливодекса» и аналогичные, изготовленные на основе урсодезоксихолевой и хенодезоксихолевой кислот, уменьшают холестерин и, соответственно, камнеобразование. Курс лечения – длительный (до года и больше), с проведением ежемесячного УЗИ.
Имеется ряд других лечебных препаратов для борьбы с недугом, однако народная медицина за долгие годы продвинулась в данном направлении достаточно далеко, что сейчас официально признает научная медицина.
Как вывести камни из желчного пузыря в домашних условиях
Рецепт 1
Очищают 2–3 свеклы, вливают воду и долго варят (до превращения отвара в сиропообразное состояние). Охлаждают, процеживают и употребляют по 50 мл до пищевого приема трижды в день. Камни растворяются (старые – постепенно, а молодые – сразу и без боли). Одновременно со свекольным лекарством желательно (для усиления эффекта) пить желчегонный отвар из кукурузных рыльцев. Чайную ложку измельченных рыльцев заливают заваривают горячей водой (0,1 л), в закрытой посуде томят полчаса на водяной бане, студят, процеживают, доливают объем до начального (кипяченой водой). Употребляют по 35 мл до пищевого приема (за треть часа) трижды в день. Увеличивать дозу не следует, так как кукурузные рыльца повышают свертываемость крови.
Рецепт 2
Покупают куриные желудки, промывают, снимают пленки. Потом их высушивают, перемалывают в муку, просеивают сквозь сито. Порошок употребляют утром натощак (за час до завтрака) по чайной ложке, запивая коровьим молоком. Если его нет, то – водой. Продолжительность лечения определяется размерами и количеством камней. Проводят лечебные курсы в 21 день с 20-дневным перерывом. Кому-то хватает одного курса, другому требуется три. При лечении и после выздоровления исключаются жирные и жареные блюда.
Рецепт 3
Если пить ежедневно смесь свекольного, морковного, огуречного соков, то эффект превзойдет ожидания, поскольку это соковое сочетание неоценимо для очищения. Однако предварительно надо посоветоваться с доктором о характере камней, их количестве, размере и другим вопросам. Необходимо также воздержание от приема сахаров, мяса, крахмалов. Употреблять смесь указанных соков, смешанных поровну, надо по 100 г трижды в день. Все конкременты исчезают обычно за несколько недель (зависит от их количества и размеров).
Рецепт 4
Нарывают листья хрена, хорошенько промывают, просушивают, мелко нарезают и помещают в литровую стеклянную банку (наполовину) с плотной трамбовкой. Вливают водку (0,5 л), дают настояться две недели, процеживают. Употребляют настойку утром (натощак) по 20 мл до полного ее окончания. Как правило, одного курса для удаления камней бывает достаточно. Иначе, после УЗИ и небольшого перерыва, его повторяют.
Рецепт 5
Хорошо рассасывают камни сливы и абрикосы, только желательно есть свои (свежие), а не покупные. Причем, съедать надо по возможности больше. Если нет абрикосов, подойдут одни сливы, и лучше – разных сортов. Можно раз в неделю проводить «сливовые дни». Обычно, за урожайный сезон камни растворяются.
Рецепт 6
Стригут ножницами кору можжевельника (по возможности меньшими размерами), чтобы заполнить граненый стаканчик на 100 г. Потом отливают из полулитровой бутылки водки 100 мл, вместо которых засыпают кору. Закрывают пробку, бутылку ставят на 2 недели в темноту при обычной температуре. По истечении времени жидкость принимает цвет чая крепкой заварки.
Употребляют по 30 мл до пищевого приема (за треть часа) трижды в день. Надо выпить всего 5 бутылок с перерывами между каждой в 5 дней. Рецепт эффективен от камней, солевых отложений и различных шлаков.
Рецепт 7
В хвощ (10 г) вливают кипяток (стакан), минут 40 настаивают. Выпивают за день весь настой в 3 приема перед едой (за полчаса). Он растворяет желчные, печеночные и почечные камни. Рецепт проверен многократно, показал свою эффективность.
Рецепт 8
Плоды редьки черной (10 кг) очищают от мелких корней, не счищая кожуру, моют и готовят сок. Получается порядка 3 л, остальное уходит в жмых. Сок ставят на хранение в холодильник. Жмых смешивают с медом (по весу 10:3). Сок употребляют после еды (спустя час) по чайной ложке. При отсутствии болезненных ощущений в области печени, дозировку повышают вначале до десертной ложки, затем – до столовой, потом – до 2-х, далее – до полстакана.
Сок – активное желчегонное средство, поэтому наличие солей в протоках (в связи с трудностью выхода) может вызвать печеночную боль. При сильной боли на область подреберья кладут грелку. При терпимой боли лечение продолжают до полного окончания сока. Конечно, при этом следует придерживаться малосоленой диеты, исключить острую и кислую пищу.
К употреблению жмыха, который успеет прокиснуть, приступают после окончания сока. Его принимают вместе с пищей по 30–90 г до полного завершения. Как правило, все конкременты исчезают раньше окончания лечения.
Рецепт 9
Промывают неочищенный овес (стакан), вливают кипяток (1 л), томят час на тихом огне. Отвар пьют вместо чая, выпивая все за день. Курс – 50 дней. Желчные камни растворяются без остатка.
Рецепт 10
Смешивают утром мед и подсолнечное масло (по чайной ложке) до однородной массы (мешают против часовой стрелки). Съедают перед пищевым приемом (за полчаса). Длительность курса – 10 дней. После 3 дней – аналогичный курс. И так дальше, всего – 4 курса. Камни исчезают. Рецепт спасает даже тех, кому требуется оперативное удаление конкрементов.
Рецепт 11
Готовят сбор трав: душицы, мелиссы, шалфея, спорыша, зверобоя и ягод шиповника. Измельчают составляющие до размера чаинок, берут каждой травки и плодов по 30 г, как следует смешивают. 30 г смеси всыпают в термос, вливают кипяток (0,5 л), дают настояться. Принимать советуют до пищевого приема (за полчаса) в теплом виде по 120 мл с медом (столовая ложка) 2 недели. Затем, в течение следующей недели, капают в настой масло пихтовое (по 5 капель) и пьют через соломинку тоже по 120 мл, но без меда. Спустя две недели исцеление можно повторить.
Рецепт 12
Это лечение применяют при созревании ягод земляники. Из них (свежих) выжимают сок с целью употребления по 100 мл до пищевого приема (за полчаса) трижды в день. Сок растворяет все конкременты и служит средством профилактики против появления других.
Рецепт 13
Аналогично предыдущему соку действует сок брусники, который также растворяет конкременты в желчном пузыре. 3 ложки вливают в полстакана воды, употребляют до еды (за полчаса) трижды в день.
Какое должно быть питание?
Нынешняя пища (по заявлению многих диетологов), которую едят люди, представляет фактически «руду», загрязненную множественными, далеко не безобидными добавками и значительно обедненную полезными веществами. Желудочно-кишечному тракту приходится с огромными усилиями отыскивать необходимый жизненный материал.
Поэтому сегодня диета и режим питья – основные условия стабилизации желчного биохимического состава, что предусматривает дробный пищевой прием (5 раз и чаще в день), ограничение до минимума легкоусвояемых углеводов, холестериновых продуктов, прием воды (2 л или более в день).
Каждое пищевое употребление сопровождается выделением желчи, поэтому частые и небольшие приемы продуктов являются профилактикой желчного застоя, заставляя двигаться ее по протокам. Пищевая норма в сутки должна составлять не больше 2000–2500 калорий. Следует отставить холестериновые выпечки, колбасы, копчености, жирное мясо. Предпочтение надо отдать продуктам, богатым магнием, проводящим холестериновую очистку крови (гречка, фасоль, горох). Фрукты и овощи (сырые) ощелачивают желчь. Это делают также определенные минеральные воды («Боржоми», «Славяновская», «Ессентуки» №4, «Смирновская»).
Вода – основа обменных процессов организма, в том числе и пищеварения. Обеднение желчи водой (норма – 97%) способствует перенасыщению ее холестерином, а это – прямой путь к камнеобразованию в протоках. Хорошая профилактика появления камней – постоянный прием чистой воды (в сутки 30 мл на килограмм веса).
Поэтому надо пить воду (чай, соки, кофе и другие напитки сюда не относятся!) поутру (после подъема), до пищевого приема (за полчаса) и через час–два после него.
Понравилась статья? Подпишитесь на канал, чтобы быть в курсе самых интересных материалов
Источник
Желчнокаменная болезнь (калькулёзный холецистит) — симптомы и лечение
Что такое желчнокаменная болезнь (калькулёзный холецистит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мелентьев А. А., хирурга со стажем в 14 лет.
Определение болезни. Причины заболевания
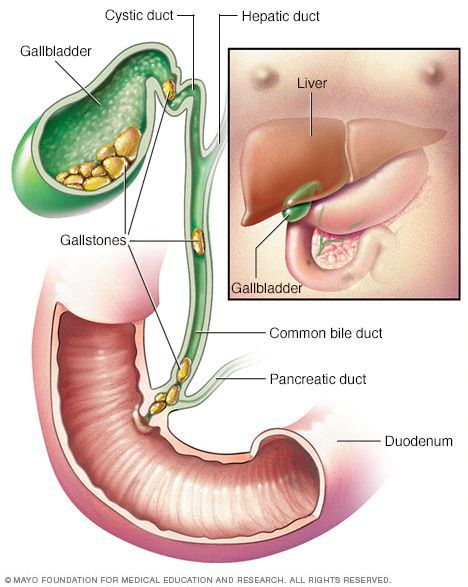
Желчнокаменная болезнь (калькулёзный холецистит) — заболевание, характеризующееся наличием конкрементов (камней) в желчном пузыре или его протоках.
Желчнокаменная болезнь (ЖКБ) является наиболее распространённым заболеванием в хирургической гастроэнтерологии, занимая первое место среди хирургических заболеваний. Согласно исследованиям в Европе и США ЖКБ диагностируют у 10-15% взрослого населения. Каждый год в мире выполняется более 500 тысяч холецистэктомий (операций по удалению желчного пузыря).
Чаще всего болезнь поражает людей в возрасте 40-50 лет, однако она может проявиться и в совсем юном и в пожилом возрасте.
Желчнокаменная болезнь является полиэтиологическим заболеванием и назвать одну причину её возникновения не представляется возможным.
Камни в просвете желчного пузыря образуются под влиянием комплекса факторов. Разнообразные расстройства обмена веществ способствуют кристаллизации холестерина, что в дальнейшем приводит к формированию камней в желчном пузыре.
Возникновение ЖКБ напрямую зависит от следующих факторов:
- половая принадлежность — по статистическим данным у женщин ЖКБ диагностируется в три раза чаще, чем у мужчин;
- возраст — чем старше человек, тем выше риск возникновения данного заболевания (зачастую оно обнаруживается у людей после 60 лет);
- наследственность и генетические факторы;
- нерациональное питание — чрезмерное употребление сладкой, слишком острой, копчёной и жирной пищи;
- нарушения липидного (жирового) обмена;
- частые переедания;
- ожирение;
- беременность или предшествующие многократные роды;
- длительный отказ от еды;
- курение, алкоголь;
- сидячий образ жизни;
- сахарный диабет;
- приём некоторых лекарственных препаратов;
- инфицирование двенадцатиперстной кишки или желчевыводящих протоков различными патологическими бактериями или микроорганизмами;
- цирроз печени.
Образовавшиеся камни различаются по составу. Они бывают:
- пигментными;
- холестериновыми;
- известковыми;
- смешанными (состоят из различных химических элементов).
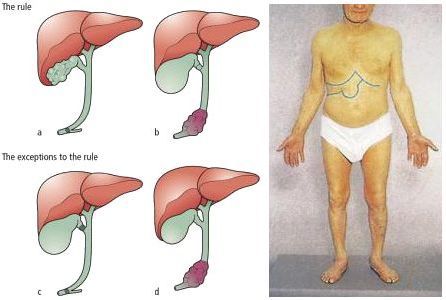
Для желчнокаменной болезни характерно свое «лицо». В данном случае работает правило пяти F — наиболее патогномоничных признаков:
- Female (женщина);
- Fat (ожирение);
- Forty (старше 40 лет);
- Fair (блондинка);
- Fertile (рожавшая).
У пациентов, страдающих ожирением, повышена концентрация холестерина в крови, что является предрасполагающим фактором формирования конкрементов. Рожавшие женщины старше 40 лет в большей мере подвержены возникновению ЖКБ, что связано с гормональной перестройкой всего организма.
Неправильное питание, избыточное поступление в организм холестерина, жиров также влияет на риск возникновения желчнокаменной болезни. Однако даже самые строгие вегетарианцы не застрахованы от неё.
Симптомы желчнокаменной болезни
Проявления желчнокаменной болезни достаточно явные. Чаще всего пациентов беспокоит тупая ноющая боль или тяжесть в правом подреберье, которая возникает при погрешностях в диете. Также может беспокоить тошнота, чувство горечи во рту и другие диспептические расстройства.
Нередко желчнокаменная болезнь одновременно протекает с грыжей пищеводного отверстия диафрагмы, язвой желудка или двенадцатиперстной кишки, дивертикулёзом (выпячиванием стенок) ободочной кишки, что обусловлено общей иннервацией и одинаковыми предрасполагающими факторами. В этом случае клиническая картина может быть не совсем ясной.
Часто желчнокаменная болезнь протекает бессимптомно, и камни в просвете желчного пузыря находят при рутинном выполнении УЗИ брюшной полости.
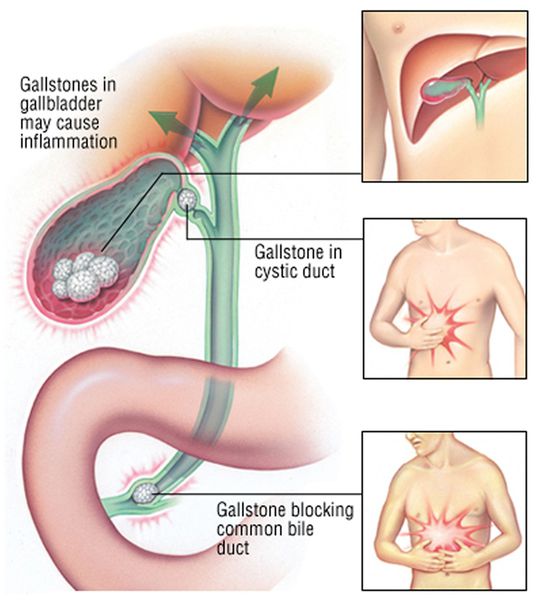
В определённом числе случаев болезнь манифестирует (проявляется) острым воспалением или сразу развитием осложнений (холедохолитиаза, холангита, механической желтухи).
При развитии острого холецистита на фоне желчнокаменной болезни пациента чаще всего беспокоит острая боль в правом подреберье, лихорадка и тошнота.
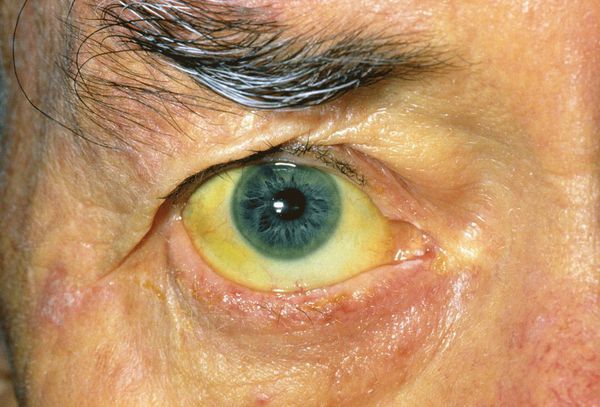
При развитии такого грозного осложнения ЖКБ, как холедохолитиаз (наличие камней в желчных протоках) и механическая желтуха, возникает пожелтение кожных покровов, склер, слизистых оболочек, зуд кожных покровов, потемнение мочи и обесцвечивание кала. Наличие этих признаков является поводом к экстренной госпитализации в хирургический стационар.
Патогенез желчнокаменной болезни
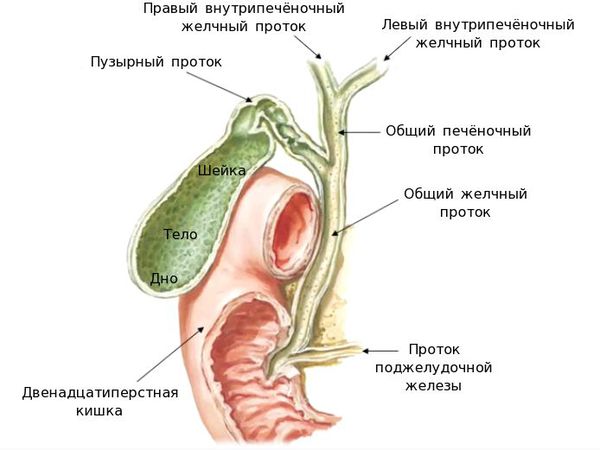
Рассмотрим анатомию желчного пузыря и его протоков.
Желчь, синтезируемая клетками печени, по правому и левому долевым протокам попадает в общий печёночный проток. Далее через пузырный проток она депонируется (временно откладывается) в желчном пузыре. Во время приёма пищи желчный пузырь сокращается, и желчь по общему желчному протоку через большой дуоденальный сосок попадает в двенадцатиперстную кишку, где и связывается с пищей. Основная роль желчи — эмульгация (расщепление) жиров.
По различным причинам, чаще всего из просвета двенадцатиперстной кишки, в желчный пузырь попадают патогенные микроорганизмы, формируя «бактериальное ядро» будущего желчного камня. В связи с наличием в просвете желчного пузыря хронического инфекционного воспаления нарушается его сократительная функция. Желчь застаивается, способствуя увеличению числа конкрементов и их размеров. [1]
Существует несколько теорий этиопатогенеза ЖКБ:
- Инфекционная теория. Приверженцы этой концепции связывают образование камней с хронической инфекцией желчи в просвете желчного пузыря. В процессе воспаления из экссудата выпадают нити фибрина, с которым связывается билирубин и холестерин, формируя конкременты.
- Дискразическая теория. Согласно этой концепции, камни образуются в процессе нарушения холестеринового обмена. Холестерин, попадая в организм с пищей, кристаллизуется в просвете желчного пузыря на фоне его гипокинезии (неподвижности), что приводит к формированию камней. Ситуация может усугубляться при наличии у пациента сахарного диабета, подагры или хронических болезней почек. Однако данная теория объясняет формирование только холестериновых камней.
- Физико-химическая теория. В основе этой идеи камнеобразования лежит концепция нарушения коллоидного равновесия в желчи. Холестерин, являясь нерастворимым в воде соединением, растворяется в желчи за счёт взаимодействия с желчными кислотами. При высоком содержании холестерина в крови и желчи и снижении концентрации желчных кислот происходит кристаллизация желчи с образованием конкрементов. [1]
Классификация и стадии развития желчнокаменной болезни
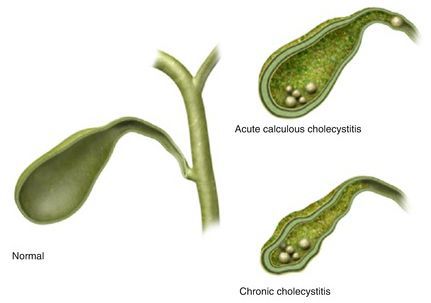
Калькулёзный холецистит предполагает хроническое и острое течение заболевания.
Хронический калькулёзный холецистит характеризуется периодами обострения и ремиссии или бессимптомным течением. Такой вид калькулёзного холецистита различают по клинической картине:
- первично хронический холецистит — бессимптомное течение заболевания;
- хронический рецидивирующий холецистит — заболевание протекает с периодами обострения и ремиссии;
- хронический резидуальный холецистит — в этом случает пациентов постоянно беспокоит боль или тяжесть в правом подреберье.
Острый калькулёзный холецистит отличается острым началом заболевания, интенсивным болевым синдромом, а также определёнными изменениями в УЗ-картине и анализах крови. Его дифференцируют по тяжести воспалительных изменений стенки желчного пузыря:
В далеко зашедших случаях возникает перитонит, который может быть местным, распространённым и разлитым. Также могут формироваться перипузырные абсцессы.
Осложнения желчнокаменной болезни
Несмотря на то, что желчнокаменная болезнь хорошо изучена, а лапароскопическая холецистэктомия (метод выбора хирургического лечения) освоен в совершенстве многими хирургами, пациенты часто затягивают с лечением «до последнего» или просто боятся операции, после чего поступают в больницу с такими тяжёлыми осложнениями, как холедохолитиаз и механическая желтуха.
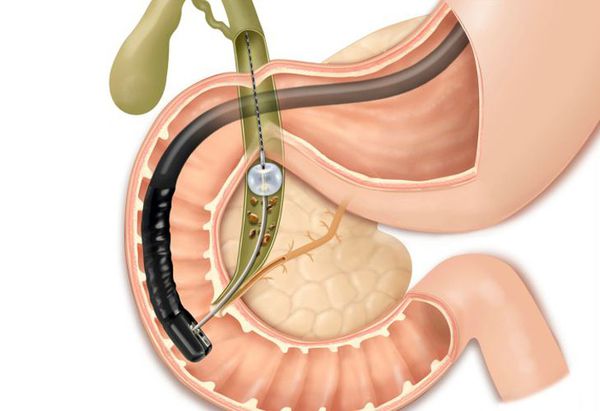
При миграции конкремента из просвета желчного пузыря в общий желчный проток камень может застрять и вызвать механическую желтуху. При этом желчь, вместо того чтобы поступать в просвет двенадцатиперстной кишки, всасывается обратно в кровь, вызывая тяжёлую интоксикацию и печёночную недостаточность.
Данное осложнение требует немедленного эндоскопического вмешательства — ЭРПХГ (эндоскопической ретроградной панкреатохолангиографии) и извлечения камней из общего желчного протока с последующей лапароскопической холецистэктомией в ближайшем периоде.
Также ЖКБ может осложняться:
- холангитом (воспалением желчных протоков) — требует длительной и массивной антибактериальной терапии;
- формированием рубцовых стриктур большого дуоденального соска — нередко требует многократных эндоскопических вмешательств;
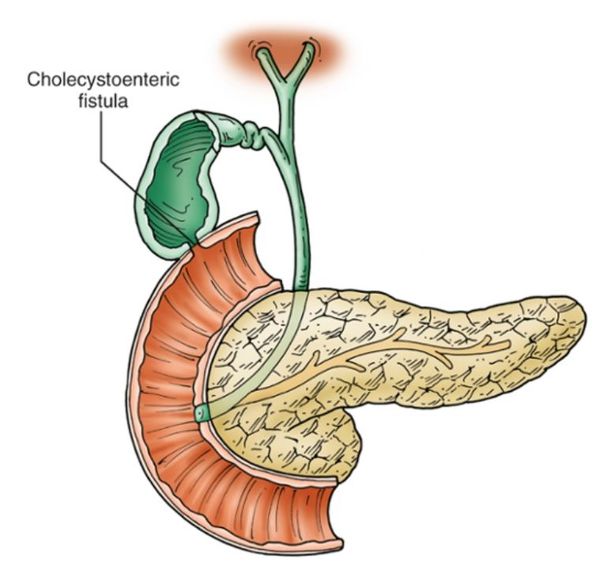
- желчными свищами (формированием патологических соустий между желчными путями и соседними органами или свободной брюшной полостью). [4]
Диагностика желчнокаменной болезни
Диагностика ЖКБ достаточно простая и зачастую не требует высокотехнологичных инструментальных методов обследования.
При сборе анамнеза пациенты нередко отмечают появление тупой ноющей боли в правом подреберье при погрешности в диете, а также горечь во рту.
Физикальный осмотр пациента с желчнокаменной болезнью в «холодном периоде», то есть вне обострения, может оказаться безрезультатным. Только при остром холецистите или в случае приступа желчной колики пальпация в правом подреберье в проекции желчного пузыря может быть болезненна.
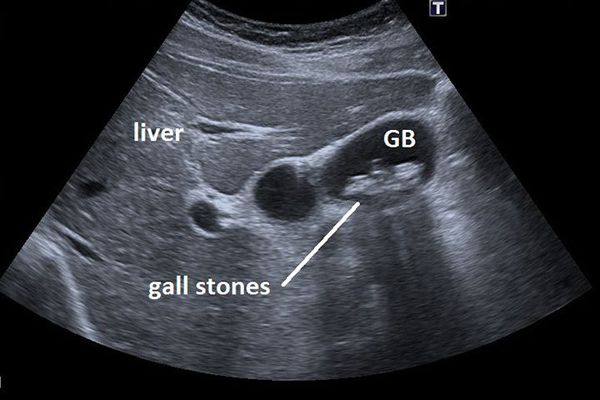
Основным инструментальным способом диагностики ЖКБ являет УЗИ брюшной полости. Этот рутинный метод диагностики позволяет выявить конкременты в просвете желчного пузыря с точностью до 95%, а также определить их размер и количество, оценить состояние стенки желчного пузыря, диаметр внутрипечёночных и внепечёночных желчных протоков. [5]
Мультиспиральная компьютерная томография имеет ограниченные возможности в диагностике желчнокаменной болезни, так как зачастую конкременты являются рентген-негативными и не видны при данном исследовании.
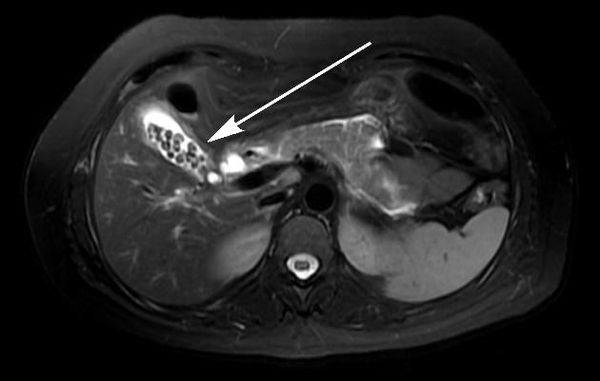
При сомнительных результатах ультразвукового исследования, а также при осложнённом течении ЖКБ пациенту следует выполнить магнитно-резонансную томографию. Этот метод является лучшим методом диагностики как желчнокаменной болезни и её осложнений, так и любых других заболевании органов гепатопанкреатодуоденальной области. [2]
Лечение желчнокаменной болезни
В середине ХХ века в эксперименте на животных исследовался следующий метод лечения ЖКБ: желчный пузырь разрезали, доставали конкременты, и зашивали обратно. Однако с течением времени конкременты образовывались вновь, что вполне объяснимо, так как камни желчного пузыря являются лишь проявлением болезни, а не самой болезнью. Хроническое воспаление желчного пузыря никуда не исчезало, что приводило к рецидиву заболевания.
Следующей попыткой вылечить ЖКБ без операции была ударно-волновая литотрипсия (по аналогии с лечением мочекаменной болезни). Но такой вид лечения вызывал разрыв ткани печени или стенки желчного пузыря с формированием абсцессов, гематом и перитонита. Обломки конкрементов, если их и удавалось раздробить, мигрировали в протоки, вызывая холедохолитиаз и механическую желтуху. Метод пришлось оставить в прошлом.
Некоторые врачи-гастроэнтерологи рекомендуют своим пациентам приём различных желчегонных препаратов, а также разные виды «дюбажей» с целью консервативного лечения ЖКБ. Под действием этой терапии конкременты могут легко мигрировать из желчного пузыря во внепечёночные желчные протоки, вызвав холедохолитиаз и механическую желтуху, что в свою очередь потребует экстренного хирургического вмешательства.
Таким образом, единственным методом радикального излечения желчнокаменной болезни является его удаление — холецистэктомия. [3]
Вначале эту операцию выполняли через традиционный (лапаротомный) доступ, что приводило к большому количеству осложнений как в раннем, так и в позднем послеоперационном периоде. С развитием новых технологий операцию стали выполнять лапароскопически. [7]
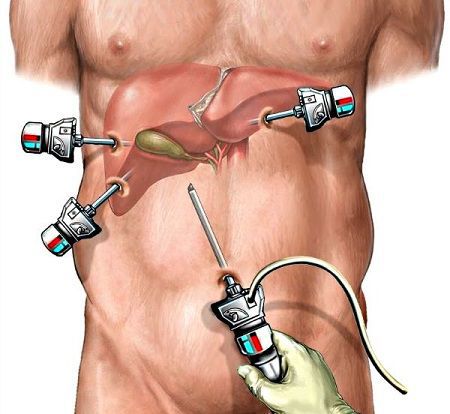
Холецистэктомия выполняется следующим образом:
- через сантиметровый разрез над пупком в брюшную полость вводится трубка (троакар) и лапароскоп, брюшную полость наполняют углекислым газом, формируя, таким образом, пространство для операции;
- дополнительно устанавливают ещё один сантиметровый и 25-миллиметровый троакары;
- при помощи специальных инструментов желчный пузырь мобилизуется, отделяется от ложа, пузырный проток и артерия клипируется титановым клипсами;
- желчный пузырь извлекают через околопупочный или эпигастральный доступ.
Операция проходит под общим наркозом и продолжается в среднем в течение часа. Благодаря малотравматичному лапароскопическому доступу послеоперационный болевой синдром минимален, и уже вечером в день операции пациент может вставать и ходить, не испытывая сильной боли.
При гладком течении послеоперационного периода пациент может быть выписан на следующий день после операции, что особенно важно для людей работоспособного возраста. Косметический дефект операции минимален, уже спустя месяц после операции рубцы становятся практически незаметными. [6]
Параллельно с лапароскопической холецистэктомией возникла холецистэктомия из минилапаротомного доступа. Однако в связи со сложностью визуализации элементов печёночно-двенадцатиперстной связки и высоким риском травматизации соседних органов этот доступ практически не используется.
Относительно недавно лапароскопическую холецистэктомию стали выполнять из одного доступа. При выполнении данной операции над пупком делается единственный разрез длиной 3-4 см. Такой доступ особенно актуален при наличии у пациента пупочной грыжи, так как позволяет решить две проблемы через один разрез.
Всё большую популярность набирает NOTES хирургия — операции через естественные отверстия. Так, лапароскопическую холецистэктомию можно провести через разрез во влагалище или прямой кишке, что не оставляет шрамов на животе, однако чревато инфекционными и другими осложнениями.
Прогноз. Профилактика
Желчнокаменная болезнь является исключительно хирургическим заболеванием. Все попытки его консервативного лечения бессмысленны и зачастую опасны. Единственный возможный способ победить болезнь — операция.
Лапароскопическая холецистэктомия — «золотой стандарт» лечения желчнокаменной болезни. [8] Вмешательство является максимально безопасным и сопровождается низким риском осложнений. [9] Реабилитация после операции очень быстрая и позволяет пациенту приступить к труду в ближайшие дни после выписки. Средний срок госпитализации составляет 1-2 суток.
После выполнения лапароскопической холецистэктомии пациенту обычно рекомендуют соблюдать диету (диета № 5) в течение месяца, избегать физической нагрузки, а также приём ферментных препаратов (панкреатин, креон и другие).
Спустя месяц после операции пациент может вернуться к обычному рациону и образу жизни без каких-либо рисков осложнений. Отсутствие желчного пузыря ни в коей мере не влияет на качество жизни в отдалённом периоде.
Операцию целесообразно выполнять в «холодном» периоде, а не во время приступа, так как операция в случае острого холецистита сопровождается более высоким процентом осложнений. Не стоит откладывать операцию «в долгий ящик». Как показывает практика, приступы холецистита случаются в самый неподходящий момент и зачастую вдалеке от специализированных медицинских учреждений.
Не стоит также забывать, что с годами сердце и лёгкие работают хуже, присоединяются ишемическая болезнь сердца и хронический бронхит, что может пагубно повлиять на течение наркоза и послеоперационного периода. [10]
Профилактики заболевания предполагает активный образ жизни, здоровое питание и отказ от вредных привычек. Всё это в какой-то мере может снизить риск желчнокаменной болезни, но не застрахует от неё на 100%.
Таким образом, при выявлении желчнокаменной болезни не стоит тянуть время, а следует обратиться к хирургу-профессионалу для скорейшего решения вопроса о хирургическом лечении.
Источник