- Инвазивные лечебные процедуры это
- Инвазивные методы пренатальной диагностики: «за» и «против».
- Тават Мердалиева
- Инвазивные лечебные процедуры это
- Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
- Что такое ИВЛ?
- Показания к искусственной вентиляции легких
- Инвазивная вентиляция легких
- Кому и когда необходима инвазивная ИВЛ?
- Как работает аппарат инвазивной ИВЛ?
- Особенности оборудования для инвазивной вентиляции
- Неинвазивная вентиляция легких
- НИВЛ — что это?
- Когда применяется неинвазивная вентиляция легких?
Инвазивные лечебные процедуры это
Инвазивные диагностические методы (ИДМ) — это пункции плаценты (хориона), пуповины или амниотической полости, которые проводятся с целью получения биологического материала для дальнейших исследований (цитогенетических, молекулярных, биохимических и т.д.).
Лечебные инвазивные методы — это операции с целью пренатальной коррекции некоторых пороков развития плода, а также вмешательства, направленные на лечение некоторых заболеваний плода (например, анемии). В этой главе мы не будем рассматривать вопросы, касающиеся лечения патологии в дородовом периоде. Пренатальная хирургия в настоящее время уже выделилась в самостоятельную область медицины, хотя до сих пор во всем мире является уделом лишь высоко специализированных клиник. Печально констатировать тот факт, что в России в настоящее время пренатальная хирургия практически отсутствует. Мизерный опыт отдельных диагностических центров еще не обобщен, поэтому разговор о лечебных инвазивных вмешательствах на страницах этой книги стал бы преждевременным.
В отличие от лечебных процедур, инвазивные диагностические методы в настоящее время широко распространены в клинической практике. Во всех развитых странах, где пренатальная диагностика является частью национальной программы здравоохранения, ИДМ применяются в практической медицине. Они давно перестали быть эксклюзивными диагностическими процедурами и используются, как говорится, «quantum satis» — сколько потребуется. Единственным условием их применения в конкретной клинике является квалификация врача и уровень оснащения диагностического центра.
Существует множество классификаций инвазивных диагностических методов:
1) по характеру доступа: трансабдоминальные, трансцервикальные;
2) по виду получаемого материала: ворсины хориона (плаценты), кровь плода, амниотическая жидкость;
3) по характеру контроля за процедурой: ультразвуковой, эндоскопический;
4) по технике проведения вмешательства: путем аспирации, путем биопсии;
5) по основной задаче исследования: получение материала для исследования, визуальная оценка структур плода.
Сегодня в практическом здравоохранении с диагностической целью наиболее часто применяются трансабдоминальная аспирация ворсин хориона, плацентоцентез, амниоцентез и кордоцентез. Все инвазивные вмешательства проводятся под ультразвуковым контролем. В зарубежных странах в учреждениях первого уровня используются, как правило, технически более простые методы (амниоцентез. реже, аспирация ворсин хориона), а полный спектр ИДМ применяется в крупных госпиталях и университетских клиниках, т. е. в диагностических центрах второго и третьего уровней.
В настоящее время интерес к изучению технических аспектов проведения инвазивных диагностических методов, особенностей течения беременности после их применения, осложнений и других клинических вопросов заметно снизился. Шквал публикаций, посвященных этим вопросам, пришелся на середину 80-х — начало 90-х годов, когда эти вмешательства активно осваивались практикующими врачами. К настоящему времени эффективность и безопасность ИДМ хорошо изучены и не требуют проведения новых исследований. К примеру, за последние два года в специализированных журналах («Ultrasound in Obstetrics and Gynecology», «Prenatal Diagnosis») на эти темы были опубликованы лишь две статьи.
В отечественной литературе вопросы клинического применения инвазивной диагностики освещены очень подробно. В предыдущих томах «Энциклопедии ультразвуковой диагностики в акушерстве и гинекологии» и «Клиническом руководстве по ультразвуковой диагностике» виды ИДМ, технические детали их проведения, сравнительные характеристики разных методов, виды и частота осложнений детально описаны, поэтому мы не видим оснований для повторного обсуждения этих вопросов.
Источник
Инвазивные методы пренатальной диагностики: «за» и «против».
Тават Мердалиева
Пренатальная (дородовая) диагностика позволяет исключить большую часть врожденных и наследственных патологий плода на этапе внутриутробного развития.
К инвазивным методам относятся:
хорионбиопсия — получение клеток, формирующих плаценту (срок беременности — 10 – 14 недель);
плацентобиопсия — получение клеток плаценты (срок беременности — 14 – 20 недель);
амниоцентез — пункция околоплодного пузыря с забором небольшого количества околоплодных вод (срок беременности — 15 – 18 недель);
фетоскопия — введение зонда и осмотр плода (проводится на 18 – 19-й неделе беременности);
кордоцентез — забор крови из пуповины плода (срок беременности — с 20-й недели).
В редких случаях проводят биопсию тканей плода.
1) Хорионбиопсия — инвазивная процедура, заключающаяся в получении ворсин хориона для последующего исследования в целях диагностики врожденных и наследственных заболеваний плода. Осложнения — кровянистые выделения из половых путей после проведения трансцервикальной хорионбиопсии — встречаются у каждой третьей пациентки. Как правило, они прекращаются самостоятельно, не влияя на исход беременности. В 4 % случаев после биопсии может формироваться ретрохориальная гематома, которая обычно рассасывается до 16-й недели беременности. При трансабдоминальном доступе кровотечение из половых путей после операции встречается в единичных случаях.
Возможны и инфекционные осложнения.
2) Плацентоцентез — получение образца ткани плаценты путем пункции матки через переднюю брюшную стенку. Эта ткань в основном имеет ту же генетическую структуру, что и плод, поэтому пригодна для проведения генетической диагностики. По основным клиническим и техническим аспектам плацентоцентез схож с биопсией хориона.
3) Амниоцентез — это инвазивная процедура, заключающаяся в пункции амниотической оболочки с целью получения околоплодных вод для последующего лабораторного исследования. Амниоцентез можно выполнять в первом, втором и третьем триместрах беременности (оптимально — на 16 – 20-й неделе).
•преждевременное излитие околоплодных вод;
•возможно кратковременное подтекание небольшого количества ОВ на протяжении первых суток после операции (в 1 – 2 % случаев);
•отслойка плодных оболочек;
•инфицирование (наиболее неблагоприятен в этом отношении второй триместр беременности вследствие низкого уровня антибактериальной активности околоплодных вод).
4) Фетоскопия относительно опасна, так как может спровоцировать выкидыш. Поэтому она не имеет широкого применения и проводится только в крайних случаях.
5) Кордоцентез — это инвазивная процедура, в ходе которой производят пункцию сосудов пуповины с целью получения крови для лабораторных исследований.
Совокупный риск развития осложнений не превышает 5 %. Среди них:
•кровотечение из области пункции пуповины — наиболее частое осложнение кордоцентеза, возникает в 50 % случаев (при этом его риск увеличивается при пункции артерий), продолжается в среднем не более минуты. Для снижения частоты постпункционных кровотечений предпочтительно использовать иглы меньшего диаметра;
•нарушение функционального состояния плода — довольно частое осложнение;
•прерывание беременности — наблюдают в среднем в 1,4 % случаев;
•гематома пуповины, может формироваться в области пункции. Гематомы малых размеров (в среднем в 17 % случаев), как правило, не влияют на показатели функционального состояния плода. Большие встречаются редко, могут образовываться после пункции артерий, чаще на фоне нарушений коагуляции;
При условии соблюдения всех норм и правил проведения инвазивной диагностики основной риск перечисленных процедур — это угроза выкидыша. В количественном отношении он равен 2 – 3 %. Но эти показатели не выше, чем у остальных беременных. Между тем получаемый результат чрезвычайно важен для прогноза здоровья будущего ребенка, ведь эти методы диагностики являются наиболее точными.
Источник
Инвазивные лечебные процедуры это
В настоящее время, с учетом накопленного определенного опыта ведения пациентов с коронавирусной инфекцией, считается, что интубация трахеи и инвазивная вентиляция легких должны использоваться только в том случае, когда менее инвазивные методики лечения дыхательной недостаточности показали свою неэффективность. Нужно иметь в виду, что в условиях пандемии и массового поступления пациентов во многих учреждениях с ограниченными ресурсами обеспечение качества искусственной вентиляции легких станет сложной задачей. Это связано не только с малым количеством коек в отделениях интенсивной терапии, оснащенных дыхательными аппаратами, но также с проблемами, связанными с инфраструктурой, техобслуживанием оборудования, человеческими ресурсами и обучением. Примеры проблем: частая необходимость повторного использования одноразовых компонентов, плохой доступ к расходным материалам, включая тепло- и влагообменники, аспирационные катетеры, плохой доступ к запасным частям дыхательных аппаратов и так далее.
В настоящее время нет достаточной информации о наиболее подходящем времени для интубации гипоксических пациентов с тяжелым COVID-19, это также будет зависеть от местного потенциала для искусственной вентиляции легких. Считается, что у значительной части относительно молодых пациентов, гипоксемия (даже при сатурации менее 88%) достаточно хорошо переносится и не сопровождается тяжелым расстройством дыхания или истощением. Показания к интубации не должны основываться только на одной гипоксии, а скорее базироваться на расстройстве дыхания и общем состоянии пациента. Во время интубации могут генерироваться содержащие вирус аэрозоли, поэтому персонал должен использовать респираторы типа N95, FFP2, FFP3 или другие эквивалентного качества и принимать дополнительные меры предосторожности для снижения риска заражения. Интубацию предпочтительно выполнять с использованием ручного видеоларингоскопа, так как это позволяет увеличить расстояние между ртом пациента и лицом проводящего интубацию доктора. Однако в условиях с ограниченными ресурсами, как правило, видеоларингоскопия не будет доступна.
Инвазивная вентиляция легких может спасти жизни пациентам с тяжелым расстройством дыхания. Однако, на фоне тяжелого поражения легких, она также может усугубить или даже вызвать повреждение легких, включая баротравму, волюмотравму, ателектравму, биотравму и окситравму. В последние годы все меньше внимания уделяется применению более высоких PEEP для предотвращения ателектравмы. Искусственная вентиляция легких у пациентов с критическим COVID-19 отличается по некоторым важным аспектам от пациентов с другими причинами острого респираторного дистресс- синдрома (ОРДС). Важным отличием в легких, пораженных COVID-19, является сосуществование сильно пораженных участков легких, прилегающих к относительно незатронутым участкам. Пораженные участки с ателектазом не открываются или очень трудно открываются с помощью процедур открытия объема легких и использования более высокого PEEP. Непораженные участки остаются сохранными и, таким образом, подвержены риску перерастяжения из-за более высоких уровней PEEP. Таким образом, у этих пациентов стратегии предотвращения ателектравмы с применением более высоких уровней PEEP могут ухудшить состояние. Это аналогично предложенным индивидуальным стратегиями искусственной вентиляции легких в соответствии с фенотипами ОРДС, которые неоднократно описывались. Искусственная вентиляция легких должна быть направлена на предотвращение повреждений, вызванных респиратором, путем защиты неповрежденной ткани легкого.
Следуя этим принципам, рядом авторов предлагается ряд практических стратегий по искусственной вентиляции легких. Эти предложения могут измениться, когда со временем появятся больше данных об искусственной вентиляции легких пациентов с COVID-19. Рекомендуется применять стратегию малых дыхательных объемов с ограничением дыхательного объема до 6 мл/кг по идеальной массе тела. Также рекомендуется использовать невысокое PEEP — не более 10 см водного столба и быть осторожным при применении более высокого PEEP. Кроме этого, важным моментом является контроль давления на вдохе. Самый простой способ достижения более низкого инспираторного давления — это ограничение дыхательных объемов. Адекватное титрование PEEP также может оказать благотворный эффект на давление на вдохе. Следует еще раз подчеркнуть, что это предварительные рекомендации и они могут измениться по мере накопления информации о коронавирусной инфекции и методах ее лечения.
Очень важным моментом в обеспечении адекватной респираторной поддержки пациентов с коронавирусной инфекцией является использование положения пациента на животе (прон-позиции). Положение лежа на животе может улучшить оксигенацию пациента и поэтому нашло широкое применение у пациентов с коронавирусной инфекцией.
Источник
Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
К искусственной вентиляции легких (ИВЛ) прибегают для оказания помощи пациентам с острой или хронической дыхательной недостаточностью, когда больной не может самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода и выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, а также во время хирургических операций под общим наркозом.
Что такое ИВЛ?
Искусственная вентиляция в общем виде представляет собой вдувание газовой смеси в легкие пациента. Процедуру можно проводить вручную, обеспечивая пассивный вдох и выдох путем ритмичных сжиманий и разжиманий легких или с помощью реанимационного мешка типа Амбу. Более распространенной формой респираторной поддержки является аппаратная ИВЛ, при которой доставка кислорода в легкие осуществляется с помощью специального медицинского оборудования.
Показания к искусственной вентиляции легких
Искусственная вентиляция легких проводится при острой или хронической дыхательной недостаточности, вызванной следующими заболеваниями или состояниями:
- хроническая обструктивная болезнь легких (ХОБЛ);
- муковисцидоз;
- пневмония;
- кардиогенный отек легких;
- рестриктивные патологии легких;
- боковой амиотрофический синдром;
- синдром ожирения-гиповентиляции;
- кифосколиоз;
- травмы грудной клетки;
- дыхательная недостаточность в послеоперационный период;
- дыхательные расстройства во время сна и т. д.
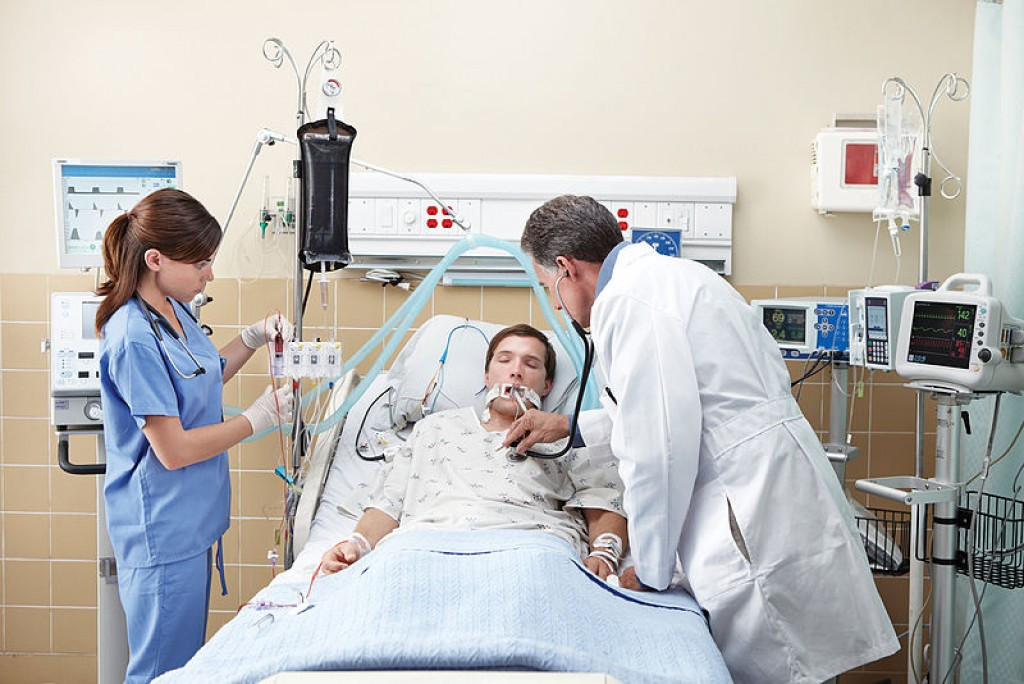
Инвазивная вентиляция легких
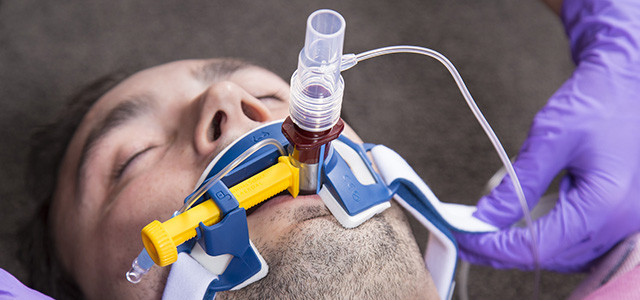
Эндотрахеальная трубка вводится в трахею через рот или через нос и подсоединяется к аппарату ИВЛ
При инвазивной респираторной поддержке аппарат ИВЛ обеспечивает принудительную прокачку легких кислородом и полностью берет на себя функцию дыхания. Газовая смесь подается через эндотрахеальную трубку, помещенную в трахею через рот или нос. В особо критических случаях проводится трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
Инвазивная вентиляция обладает высокой эффективностью, но применяется лишь случае невозможности помочь больному более щадящим способом, т.е. без инвазивного вмешательства.
Кому и когда необходима инвазивная ИВЛ?
Подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Ввиду этого пациента, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов.
Инвазивная вентиляция легких отличается высокой эффективностью, однако интубация предполагает введение пациента в медикаментозную кому. Кроме того, процедура сопряжена с рисками.
Традиционно инвазивную респираторную поддержку применяют в следующих случаях:
- отсутствие эффекта или непереносимость НИВЛ у пациента;
- повышенное слюнотечение или образование чрезмерного количества мокроты;
- экстренная госпитализация и необходимость немедленной интубации;
- состояние комы или нарушение сознания;
- вероятность остановки дыхания;
- наличие травмы и/или ожогов лица.
Как работает аппарат инвазивной ИВЛ?
Принцип работы приборов для инвазивной ИВЛ можно описать следующим образом.
- Для краткосрочной ИВЛ эндотрахеальная трубка вводится в трахею больного через рот или нос. Для долгосрочной ИВЛ на шее пациента делается разрез, рассекается передняя стенка трахеи и непосредственно в ее просвет помещается трахеостомическая трубка.
- Через трубку в легкие подается дыхательная смесь. Риск утечки воздуха сведен к минимуму, поэтому больной гарантированно получает нужное количество кислорода.
- Состояние больного можно контролировать с помощью мониторов, на которых отображаются параметры дыхания, объем подаваемой воздушной смеси, сатурация, сердечная деятельность и др. данные.
Особенности оборудования для инвазивной вентиляции
Оборудование для инвазивной вентиляции легких имеет ряд характерных особенностей.
- Полностью берет на себя функцию дыхания, т.е. фактически дышит вместо пациента.
- Нуждается в регулярной проверке исправности всех клапанов, т.к. от работоспособности системы зависит жизнь больного.
- Процедура должна контролироваться врачом. Отлучение пациента от аппарата ИВЛ также предполагает участие специалиста.
- Используется с дополнительными аксессуарами – увлажнителями, откашливателями, запасными контурами, отсосами и т. д.
Неинвазивная вентиляция легких
За последние два десятилетия заметно возросло использование оборудования неинвазивной искусственной вентиляции легких. НИВЛ стала общепризнанным и широко распространенным инструментом терапии острой и хронической дыхательной недостаточности как в лечебном учреждении, так и в домашних условиях.
Одним из ведущих производителей медицинских респираторных устройств является австралийская компания ResMed
НИВЛ — что это?
Неинвазивная вентиляция легких относится к искусственной респираторной поддержке без инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки) с использованием различных известных вспомогательных режимов вентиляции.
Оборудование подает воздух в интерфейс пациента через дыхательный контур. Для обеспечения НИВЛ используются различные интерфейсы – носовая или рото-носовая маска, шлем, мундштук. В отличие от инвазивного метода, человек продолжает дышать самостоятельно, но получает аппаратную поддержку на вдохе.
Когда применяется неинвазивная вентиляция легких?
Ключом к успешному использованию неинвазивной вентиляции легких является признание ее возможностей и ограничений, а также тщательный отбор пациентов (уточнение диагноза и оценка состояния больного). Показаниями для НИВЛ являются следующие критерии:
- одышка в состоянии покоя;
- частота дыхания ЧД>25, участие в респираторном процессе вспомогательной дыхательной мускулатуры;
- гиперкапния (PaC02>45 и его стремительное нарастание);
- уровень Ph
Источник