- Гипотиреоз. Автор статьи: врач-эндокринолог Попова Анна Владимировна.
- Гипотиреоз — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы гипотиреоза
- Патогенез гипотиреоза
- Классификация и стадии развития гипотиреоза
- Осложнения гипотиреоза
- Диагностика гипотиреоза
- Лечение гипотиреоза
- Проблемы при лечении гипотиреоза
- Прогноз. Профилактика
Гипотиреоз. Автор статьи: врач-эндокринолог Попова Анна Владимировна.
Заболевания щитовидной железы и различные изменения в ней встречаются настолько часто, что можно с уверенностью сказать, что в окружении каждого человека есть пациенты эндокринологов. Знакомыми большинству являются такие термины, как «зоб» и «кретинизм», которые характеризуют изменения структуры и функции щитовидной железы. Термин «гипотиреоз» также на слуху у многих, но что за ним подразумевается – понятно далеко не всем. Этой статьей нам хотелось бы внести в этот вопрос больше ясности. Щитовидная железа – это один из эндокринных органов человека, который секретирует в кровь высокоактивные вещества – гормоны. Гормон, который производит щитовидная железа, называется тироксин. Выработка тироксина – практически единственная функция щитовидной железы. Тироксин содержит 4 атома йода (поэтому его еще обозначают как Т4), и для его выработки крайне необходимо достаточное поступление йода в организм. Этот гормон с током крови доставляется от щитовидной железы к каждой клетке в нашем организме и контролирует работу этих клеток. При недостатке тироксина нарушается работа клеток всех органов и систем без исключения. Такое состояние недостатка тироксина в организме называется гипотиреозом. Гипотиреоз развивается в результате разрушения клеток щитовидной железы, причем для его развития должно погибнуть большинство этих клеток. Такое может произойти в результате аутоиммунного воспаления в щитовидной железе при аутоиммунном тиреоидите (АИТе) – достаточно сложном заболевании, суть которого заключается в том, что клетки иммунной системы вместо положенной борьбы с вирусами и бактериями, активизируются против клеток собственного организма. Они разрушают клетки щитовидной железы, вследствие чего в организме снижается выработка тироксина. Другой частой причиной гипотиреоза являются операции на щитовидной железе по поводу различных заболеваний (токсический зоб, много- и одноузловой зоб, опухоли щитовидной железы и проч.). Причина гипотиреоза в этих случаях очевидна – удаление клеток щитовидной железы хирургическим путем. Реже в нашей стране применяется такой метод лечения, как терапия радиоактивным йодом, вследствие которой происходит лучевое разрушение клеток щитовидной железы и развитие гипотиреоза.
При гипотиреозе происходит нарушение всех обменных процессов в организме. Гипотиреоз может проявиться сбоем работы любого органа и системы. При этом все симптомы и проявления гипотиреоза имеют особенности:
- их выраженность варьируется от полного отсутствия до тяжелых, иногда опасных для жизни нарушений;
- практически ни один симптом гипотиреоза не является строго специфичным для этого заболевания. Другими словами, гипотиреоз очень часто «маскируется» под другие болезни, что существенно затрудняет его распознавание. В результате очень часто пациентам многие годы устанавливаются различные диагнозы (анемия, бесплодие, дискинезия желчевыводящих путей и т. д.), хотя выявляемые симптомы связаны с гипотиреозом;
- многие пациенты, особенно с минимальной недостаточностью щитовидной железы (субклинический гипотиреоз), вообще не выражают никаких жалоб. Наиболее типичными проявлениями гипотиреоза, при наличии которых необходима оценка функции щитовидной железы, являются:
- общие симптомы: слабость, утомляемость, прибавка веса, зябкость, снижение аппетита, отечность и задержка жидкости, охриплость голоса, мышечные судороги, сухость кожи и появление желтушного оттенка, повышенная ломкость волос, анемия.
- нервная система: сонливость, снижение памяти и скорости мыслительных процессов, невозможность сосредоточиться, снижение слуха, депрессия.
- сердечно-сосудистая система: замедление пульса, повышение диастолического («нижнего») артериального давления, выпот в полости перикарда, повышенный уровень холестерина в крови.
- желудочно-кишечный тракт: желчнокаменная болезнь и дискинезия желчевыводящих путей, повышение уровня печеночных ферментов, хронические запоры и склонность к ним.
- половая система: любые нарушения менструального цикла, бесплодие, нарушение эрекции у мужчин, самопроизвольное прерывание беременности.
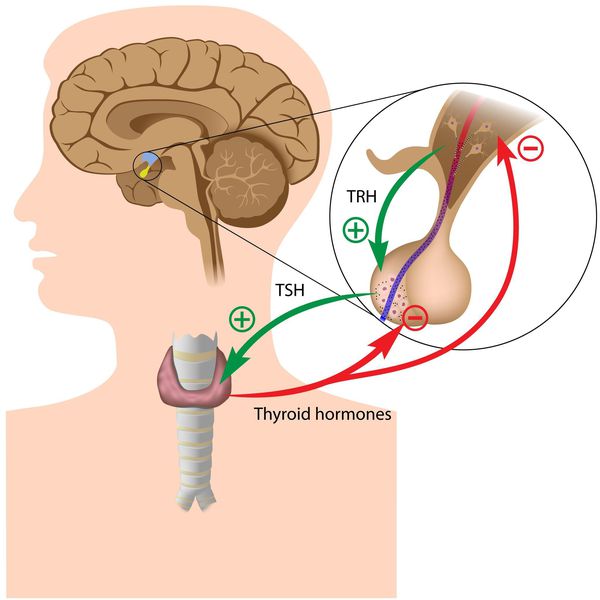
Если проанализировать приведенные симптомы, станет понятным, что подозревать наличие гипотиреоза можно у очень многих людей, особенно старшего возраста. Подтвердить или опровергнуть диагноз гипотиреоза достаточно просто. Для этого необходимо определить уровень тиреотропного гормона (ТТГ) в крови. Этот гормон выделяется не из самой щитовидной железы, а из гипофиза – главной эндокринной железы человеческого организма, которая контролирует работу практически всех эндокринных желез, в том числе и щитовидной. При этом тиреотропный гормон является стимулятором деятельности щитовидной железы, и при недостаточной ее работе (т. е. при гипотиреозе) ТТГ повышается, побуждая щитовидную железу к более активному синтезу гормонов. Определение ТТГ – это наиболее важный и абсолютно необходимый тест для диагностики любых нарушений щитовидной железы. Знание уровня ТТГ важнее, чем определение уровня Т4, поскольку на начальных этапах нарушения функции щитовидной железы происходит изменение именно ТТГ. Важно подчеркнуть, что наличие нормального уровня ТТГ практически полностью исключает нарушение функции щитовидной железы. При необходимости, врач дополнит исследование, определив уровень Т4 в крови. При явном гипотиреозе уровень Т4 понижен.
Определение ТТГ показано в следующих случаях:
- вялость, медлительность, быстрая утомляемость;
- необъяснимая прибавка веса и невозможность его снизить на фоне реально соблюдаемой диеты и физических упражнений;
- склонность к запорам или неустойчивый стул;
- чувство зябкости;
- снижение памяти и концентрации внимания;
- депрессия, тревожность;
- сухость и огрубение кожи;
- интенсивное выпадение волос;
- понижение голоса и его беспричинная охриплость;
- ощущение задержки жидкости, отечность лица;
- распространенная болезненность суставов;
- любые нарушения менструального цикла (отсутствие, нерегулярность, обильность и т. д.);
- снижение полового влечения;
- выделения из молочных желез (вне связи с грудным вскармливанием);
- бесплодие;
- склонность к инфекционным заболеваниям;
- храп во сне;
- неприятное ощущение в области шеи (чувство комка в горле);
- витилиго (участки депигментации кожи).
Этот список можно продолжать до бесконечности, тем не менее, есть группы людей, у которых вероятность наличия гипотиреоза существенно выше, чем у других:
- женщины старше 35-40 лет;
- женщины в послеродовом периоде (через 3-6 месяцев), при наличии перечисленных симптомов;
- при повышении уровня холестерина крови;
- при наличии в прошлом какого-то заболевания щитовидной железы (любого);
- если в прошлом проводилась лучевая терапия на область головы и шеи;
- при приеме таких препаратов, как амиодароня (кордарон);
- при наличии таких заболеваний, как сахарный диабет 1 типа, ревматоидный артрит, пернициозная анемия, системная красная волчанка, болезнь Аддисона (надпочечниковая недостаточность) и других аутоиммунных заболеваний;
- если у прямых родственников было или есть заболевание щитовидной железы;
- при увеличении щитовидной железы и/ или наличии в ней узловых образований;
- при планировании беременности и на ранних ее сроках.
Лечение гипотиреоза. Как уже говорилось, гипотиреоз – это недостаток в организме гормона тироксина. В связи с чем, лечение подразумевает возмещение этого недостатка – заместительная терапия. Другими словами, при лечении гипотиреоза назначается препарат тироксина, натурального гормона щитовидной железы, изготовленного в таблетированной форме, причем ровно в тех дозах, которые необходимы организму. Современные препараты тироксина ничем не отличаются от того тироксина, который производит щитовидная железа человека. Правильно подобранная доза таблетированного тироксина предотвращает всевозможные неблагоприятные последствия гипотиреоза и позволяет вести образ жизни, который практически не отличается от обычного. При этом побочных эффектов у тироксина не бывает. Другой вопрос, если доза тироксина недостаточна или избыточна. В таких ситуациях возможны проявления либо гипотиреоза, либо избытка гормонов щитовидной железы – тиреотоксикоза. После того, как пациент с гипотиреозом начинает получать заместительную терапию тироксином, проявления заболевания и его симптомы проходят не сразу, на это требуется время, измеряемое неделямимесяцами. После того, как достигнуто улучшение состояния и нормализация уровня гормонов в крови, ни в коем случае нельзя прекращать прием тироксина! Иначе все симптомы и проявления гипотиреоза через некоторое время возникнут вновь. При достижении компенсации гипотиреоза (нормализации уровня ТТГ на фоне приема тироксина) те симптомы, которые были обусловлены гипотиреозом, проходят, и возникновение каких-либо новых симптомов практически невозможно. Но возможно присоединение других заболеваний, не связанных со щитовидной железой, и возникновение других причин ухудшения самочувствия. Их нужно выявлять и по возможности лечить. Не нужно винить во всем щитовидную железу и компенсированный гипотиреоз – они тут, скорее всего, не при чем! В большинстве случаев разрушение щитовидной железы, приводящее к развитию гипотиреоза, необратимо. Поэтому принимать тироксин чаще всего необходимо пожизненно. Если подобрана походящая доза тироксина, которая поддерживает ТТГ в норме, то при этом нет никаких ограничений в образе жизни, питании, нет противопоказаний к смене климата, посещению саун и бань, сеансам массажа, физиотерапевтическому лечению других заболеваний, и вы можете заниматься абсолютно любым видом деятельности!
Источник
Гипотиреоз — симптомы и лечение
Что такое гипотиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., эндокринолога со стажем в 27 лет.
Определение болезни. Причины заболевания
Гипотиреоз — это заболевание эндокринной системы, возникающее из-за длительно низкого уровня тиреоидных гормонов, вырабатываемых щитовидной железой, и проблем с их воздействием на организм преимущественно на тканевом уровне.
Ежегодно на каждую тысячу человек приходится 0,6-3,5% заболевших гипотиреозом. [3] [6] [8] Данное нарушение может возникнуть в любом возрасте, но обычно оно возникает у пожилых людей старше 60 лет. [14] Среди новорождённых гипотиреоз встречается в одном случае из 4-5 тысяч.
К факторам риска относятся:
- аутоиммунный тиреоидит ;
- гипертиреоз ;
- подострый и послеродовой тиреоидит;
- аутоиммунные заболевания (B1-дефицитная анемия, болезнь Аддисона, сахарный диабет I типа);
- рак тканей головы и шеи (леченый);
- курение;
- болезни щитовидной железы у родственников;
- применение радиоактивного йода при лечении рака щитовидной железы ;
- приём некоторых препаратов (амиодарон, α-интерферон, карбонат лития, йод-, бромсодержащие и другие лекартсва). [15]
В 80% случаев гипотиреоз связан с поражением защитных сил организма, т. е. аутоиммунным тиреоидитом. Он является ведущей причиной первичного гипотиреоза у взрослых людей. [3]
Риск возникновения аутоиммунного тиреоидита зависит от возраста и пола пациента: у женщин в возрасте 40-50 лет он возникает в 10-15 раз чаще, чем у мужчин. [6] [9]
При аутоиммунном тиреоидите даже на фоне длительной ремиссии функциональное состояние щитовидной железы в разное время может значительно различаться. Так, с возрастом деструктивные изменения в щитовидной железе постепенно нарастают. Этот фактор, а также наличие тиреоидных аутоантител могут спровоцировать переход субклинического (скрытого) гипотиреоза, протекающего на фоне аутоиммунного тиреоидита, в явный. Частота таких случаев составляет около 5 % в год.
Симптомы гипотиреоза
Симптомы гипотиреоза крайне обманчивы, разнообразны и не всегда заметны. Их проявление зависит от степени выраженности заболевания.
К основным клиническим проявлениям относятся: [9] [11] [14]
- Обменно-гипотермический синдром. Характерно постоянное чувства холода, снижение температуры тела, увеличение веса.
- Нарушение нервной системы и органов чувств. Человек становится заторможенным, вялым, появляется сонливость, ухудшается память, нарушается носовое дыхание и слух, голос становится низким и грубым, а речь замедленной. На лице и конечностях может возникнуть плотный отёк. Кожа утолщается, становится сухой и холодной, приобретает бледный окрас с желтоватым оттенком, волосы становятся тусклыми и ломкими, подверженными выпадению.
- Нарушение сердечно-сосудистой системы. Наблюдается пониженное или нормальное артериальное давление. У части пациентов возникает мягкая диастолическая гипертензия.
- Изменения со стороны ЖКТ. Замедляется перистальтика кишечника, возникают запоры, изменения желчного пузыря и его протоков, снижается аппетит, вплоть до развития анорексии.
- Анемический синдром. Из-за недостатка гормонов щитовидной железы возникает депрессия костно-мозгового кроветворения, нередко развивается В12-дефицитная и постгеморрагическая анемия, время кровотечения увеличивается.
- Дисфункция почек. Почечный кровоток и скорость клубочковой фильтрации снижаются, как и эффективность почечного плазмотока, уровень глюкозы и натрия в крови становится ниже нормы.
- Сбои репродуктивной системы. У женщин происходит нарушение овуляции, менструальные циклы становятся короткими и редкими, возникает бесплодие. В большинстве случаев развивается вторичная гиперпролактинемия, которая сопровождается самопроизвольным вытеканием молока из молочной железы и отсутствием месячных. На фоне декомпенсированного гипотиреоза беременность наступает крайне редко. Снижение либидо наблюдается у лиц обоего пола. У мужчин может развиваться эректильная дисфункция, нарушение сперматогенеза.
- Нарушение опорно-двигательной системы. Как правило, замедляется костное ремоделирование, снижается интенсивность резорбции (рассасывания) кости и костеобразования. Часто возникает снижение плотности костной ткани и рабдомиопатия, причём как с гипертрофией (увеличением) мышц, так и с их атрофией.
Патогенез гипотиреоза
Тиреоидные гормоны, которые вырабатывает щитовидная железа, называются «трийодтиронин» (Т3) и «тироксин» (Т4). Они влияют практически на все процессы, протекающие в организме. Стимулирующее влияние на них оказывает тиреотропный гормон гипофиза (ТТГ).
Синтез тиреоидных гормонов начинается после того, как щитовидная железа захватывает йод. Он является регулятором гормоногенеза и размножения тиреоцитов — клеток эпителия щитовидной железы. Попав в тиреоциты, йодид окисляется до активной формы при помощи тиреопероксидазы — микросомального антигена, к которому образуются антитела, в частности при аутоиммунном тиреоидите. [4] [6] [7] Уровень поступления йода изменяет чувствительность тиреоцитов к воздействию ТТГ, которая усиливается при дефиците йода. [3] [6]
Исходя из этого механизма возникновения гормонов щитовидной железы, патогенетически гипотиреоз делится на три типа:
- первичный (тиреогенный);
- вторичный (гипофизарный);
- третичный (гипоталамический);
- периферический (тканевой).
Первичный гипотиреоз возникает в 80-95% случаев и чаще всего обусловлен нарушениями общей структуры щитовидной железы, которые являются врождёнными или приобретёнными, а также сбоем секреторной функции её клеток.
Вторичный и третичный гипотиреоз возникают в 3-4% случаев. Они связаны с заболеваниями таких участков головного мозга, как аденогипофиз или гипоталамус в результате которых наблюдается стойкая нехватка гормонов щитовидной железы и нарушение секреции ТТГ гипофиза. [4] [6]
Периферический гипотиреоз развивается крайне редко — в 0-1% случаев. Основным фактором его возникновения является резистентность (сопротивляемость) тканей-мишеней (например, мозга, гипофиза, сердца, костей, печени) гормонам Т4 и Т3. [5] [6] [7]
В патогенезе аутоиммунных заболеваний щитовидной железы взаимодействуют генетические и средовые факторы. Однако точная роль тех и других не определена. Ведущее значение в гибели тиреоцитов при этих заболеваниях придают клеточным механизмам, т.е. цитотоксическим эффектам аутореактивных Т- лимфоцитов. [3] [5] Отсутствие при аутоиммунных поражениях щитовидной железы классических признаков гнойного воспаления (боли, отёка и других), обычно сопровождающих массивный некроз ткани, указывает в таких случаях на иной механизм гибели тиреоцитов. В последние годы установлено, что Т-лимфоциты способны вызывать гибель клеток-мишеней не только путём некроза, но в основном путём индукции их разрушения. [3] [5] [7] [9]
Классификация и стадии развития гипотиреоза
В Международной классификации болезней десятого пересмотра выделены две формы гипотиреоза:
- Субклинический (скрытый) гипотиреоз, развившийся в результате йодной недостаточности.
- Иные формы гипотиреоза:
- врожденный гипотиреоз с диффузным зобом;
- врождённый гипотиреоз без зоба;
- гипотиреоз, возникший по причине приёма лекарств и других экзогенных веществ;
- постинфекционный гипотиреоз;
- атрофия щитовидной железы (приобретённая);
- другие уточнённые гипотиреозы;
- неуточнённый гипотиреоз.
Первичный гипотиреоз подразделят на три большие группы:
- Врождённый гипотиреоз.
- Гипотиреоз, связанный с уменьшением количества функционирующей ткани щитовидной железы:
- возникающий после операции
- развивающийся после облучения
- вызванный аутоиммунным нарушением щитовидной железы
- связанный с вирусным заболеванием щитовидной железы
- возникающий на фоне новообразований щитовидной железы.
- Гипотиреоз, связанный с нарушением выработки тиреоидных гормонов:
- эндемический зоб — возникает в районах с йододефицитом;
- спорадический зоб с гипотиреозом — развивается в случае дефектов биосинтеза гормонов;
- медикаментозный гипотиреоз — появляется в результате приёма тиреостатиков и других препаратов;
- зоб и гипотиреоз, развившиеся в связи с употреблением продуктов, содержащих вредные вещества. [3][5][7][9]
В последнее время разработана классификация первичного гипотиреоза, которая основывается на выраженности симптомов и результатах гормональных исследований (определяющий показатель — уровень ТТГ). В неё включают:
- Субклинический (скрытый) гипотиреоз — симптомы размыты или отсутствуют, уровень ТТГ повышен, содержание Т4 в норме.
- Манифестный — возникает типичная клиническая картина гипотиреоза, уровень ТТГ повышен, концентрация Т4 снижена:
- компенсированный.
- декомпенсированный.
- Осложнённый — развивается кретинизм, сердечная недостаточность, выпот в серозные полости, вторичная аденома гипофиза. [2]
Осложнения гипотиреоза
Гипотиреоидная кома («спячка») — это угрожающее жизни состояние, которое чаще развивается у пожилых людей, которые долгое время не лечили тяжёлый гипотиреоз, который был у них довольно долгое время. [3] [5] [7] [9]
К основным провоцирующим факторам такого осложнения относят:
- охолаждение;
- сердечно-сосудистые заболевания;
- острые инфекции;
- травмы;
- кровопотерю;
- хирургические вмешательства;
- приём алкоголя или лекарств, угнетающих функцию центральной нервной системы;
- стрессовые ситуации. [6][7][8]
При гипотиреоидной коме температура тела, как правило, снижается до 24-32,2°С, возникают судороги и угнетение дыхания. Лечение такого состояния нужно начинать незамедлительно. [14] Но даже при своевременном обнаружении осложнения и незамедлительном лечении смерть может наступить в 25-60% случаев. [15]
Но появление осложнений может вызвать не только отсутствие лечения, но и неграмотная медикаментозная терапия. Например, передозировка лекарствами может привести к избыточному синтезу гормонов щитовидной железы и патологиям со стороны сердечно-сосудистой системы. В связи с этим крайне важно соблюдать все рекомендации врача по лечению заболевания и ни в коем случае не лечиться самостоятельно.
Диагностика гипотиреоза
Диагностика гипотиреоза включает в себя подробный опрос пациента, осмотр и лабораторные исследования.
Так как симптомы гипотиреоза неспецифичны, он может скрываться под масками других заболеваний. Поэтому по проявлениям его иногда можно спутать с железодефицитной анемией, депрессией, аменореей, невритом и другими нарушениями. [15] [16] В связи с этим важную роль в определении гипотиреоза играют лабораторные исследования. Они показаны всем пациентам с нарушениями щитовидной железы и предполагают оценку уровня ТТГ и свободного Т4. [2] [12] Определение уровня Т3 в крови, как правило, не является информативным, так как при первичном гипотиреозе этот показатель находится в норме. [14]
На явное наличие гипотиреоза будет указывать высокий уровень ТТГ и низкий уровень свободного Т4 в крови. При субклиническом гипотиреозе уровень ТТГ также будет повышен, а уровень свободного Т4 будет находиться в пределах нормы.
После того как наличие гипотиреоза подтверждено, при помощи показателя ТТГ также определяется характер заболевания и наличие возможных осложнений. Уровень ТТГ также позволяет в значительном большинстве случаев оценить адекватность проводимой терапии: об этом будет свидетельствовать стойкий уровень ТТГ в крови в пределах нормы. [6] [7] [8]
В достаточно редких случаях проводят пробу с тиреолиберином для оценки аутоиммунных заболеваний щитовидной железы. [6] [9] [15]
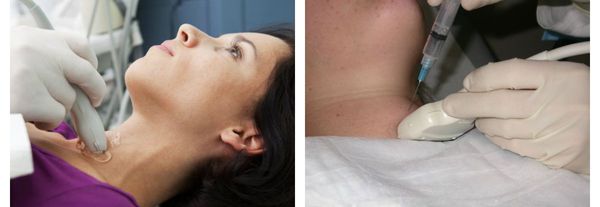
Дополнительные методы диагностики, такие как УЗИ щитовидной железы, сцинтиграфия или пункционная биопсия, используются для уточнения характера и степени выраженности заболевания. [6] [11] [12] [16]
Так как с возрастом учащаются случаи узлового зоба, выраженный шейный кифоз может смещать трахею кзади и вниз, что затрудняет пальпаторную оценку состояния щитовидной железы, в результате чего своевременная диагностика заболевания не проводится. [4] [5] [6] [7] [8]
В связи с тем, что гипотиреоз не всегда проявляет себя, среди населения принято проводить массовую диагностику данного заболевания — скрининг. Так, определение уровня ТТГ позволяет обнаружить первичный гипотиреоз у людей без каких-либо других его проявлений, а также у новорождённых (исследование проводится на 4-5 сутки жизни). При планировании беременности и на ранних её сроках также важно пройти исследование на гипотиреоз. [3] [5] [7] [9]
Лечение гипотиреоза
Цель лечения гипотиреоза — это поддержание уровня ТТГ в пределах 0,5-1,5 мМЕ/л.
Единственным методом лечения является пожизненная заместительная терапия. Начинать её стоит при уровне ТТГ более 10 мЕД/л, высоких титрах антител к ТПО и других показателях. Для этого предпочтительны препараты левотироксина натрия. Его применение противопоказано лишь в случае нелеченого тиреотоксикоза и недостаточности коры надпочечников, остром инфаркте миокарда, аллергии и индивидуальной непереносимости препарата. [16]
Обычно лечение проводится в условиях стационара. Показаниями к госпитализации пациентов с гипотиреозом служат:
- тяжёлая степень заболевания;
- наличие выраженной сердечной патологии;
- гипотиреоидная кома.
Заместительная терапия первичного (манифестного) гипотиреоза показана пожизненно с назначением тироксина в средней дозе 1,6-1,8 мкг/кг. Пациентам с кардиальной патологией доза рассчитывается, исходят из расчёта 0,9 мкг/кг. Стоит отметить, что в связи с уменьшением метаболизма тиреоидных гормонов потребность в них с возрастом снижается. [5] [7] [9]
Дозы тироксина зависят от причин и патогенеза заболевания. Потребность в препарате у людей со спонтанным гипотиреозом выше, чем у пациентов с гипотиреозом, возникшим после хирургического лечения и применения радиоактивного йода.
Уровень ТТГ при диагностике гипотиреоза напрямую связан с оптимальной заместительной дозой тироксина: у большинства женщин она составляет 75-100 мкг, а у мужчин — до 150 мкг в день приёма.
Первый контроль уровня ТТГ после начатого лечения проводят через 2-3 месяца, затем один раз в шесть месяцев (при обязательном условии соблюдения пациентом схемы лечения). [6] [9] [13]
При субклиническом гипотиреозе существует риск развития манифестной формы заболевания со всеми характерными проявлениями. Так, явный гипотиреоз возникает у 20-50% пациентов в течение 4-8 лет, а присутствие антитиреоидных антител увеличивает риск до 80%. [8] [9] [10] Потому людям со скрытым гипотиреозом следует длительно наблюдаться у специалистов.
Проблемы при лечении гипотиреоза
Лечение тироксином безопасно, просто и сравнительно дешево. Но, несмотря на многолетний опыт его использования, при нём всё же могут возникать многие проблемы. Основная из них связана с несоблюдением пациента схемы лечения. Так, одновременное повышение уровней Т4 и ТТГ, по всей вероятности, будет указывать на то, что за несколько дней до визита к врачу пациент не выполнял его назначений.
Снижение эффективности установленной дозы тироксина часто связано с меньшим содержанием гормона в таблетках (например, в непатентованных препаратах) или взаимодействием лекарств при одновременном приёме других препаратов. [9] [13]
Недостаточность дозы также может быть связана с уменьшением всасывания тироксина, нарушением энтеропечёночного кровотока, ускорением кругооборота или выделением гормона с мочой, медленным снижением тиреоидной функции после лечения гипертиреоза.
Существуют и другие особенности и проблемы при лечении гипотиреоза. [6]
Лучшим критерием подбора дозы тироксина при аутоиммунном тиреоидите является исследование ТТГ и свободного Т4. При этом лечение нацелено на компенсацию гипотиреоза благодаря той же заместительной терапии и редукция зоба при помощи супрессивной терапии. [6] [9] Критериями эффективности лечения при этом будут служить:
- уменьшение зоба в объёме;
- снижение плотности щитовидной железы;
- уменьшение титра антител до нормы;
- поддержание уровня ТТГ в пределах нормы.
Назначение препаратов тиреогормонов при аутоиммунном тиреоидите без нарушения функции щитовидной железы нецелесообразно, а операция может привести к состоянию, способному значительно ухудшить качество жизни пациента с возможностью развития тяжёлого гипотиреоза и инвалидизации. [9] [13]
Прогноз. Профилактика
Прогноз заболевания при своевременной диагностике и лечении благоприятный. [10] Осложнить его, особенно в отношении трудоспособности и состояния здоровья в целом, могут фибрилляция предсердий и выраженная сердечная недостаточность, развивающиеся на фоне тиреотоксикоза. [5]
Специфической профилактики заболевания не существует. Снизить риск развития гипотиреоза можно только при помощи сбалансированного правильного питания , употребления достаточного количества йода с пищей (включения в рацион морепродуктов) и контроля гормонального баланса. Крайне важно проходить профилактические осмотры и являться на контрольные приёмы к лечащему врачу. [5] [11] [12]
В качестве неспецифической профилактики патологий щитовидной железы стоит проходить санаторно-курортное лечение по показаниям врача.
Доказано, что медикаментозная терапия при гипотиреозе становится более эффективной в сочетании с радоновыми процедурами, а азотные ванны, не содержащие радон, оказывают профилактическое воздействие. [1] [5] Благодаря этому удаётся добиться стойкости ремиссии заболевания.
Рекомендуется проведение до трёх курсов таких процедур с интервалом от 8 до 12 месяцев. Подбор схем лечения в санатории (в т.ч. медикаментозных), рациональное использование природных и климатических факторов определяют ближайший и отдалённый результат оздоровления.
Источник