Фитотерапия для лечения кишечника
Воспалительные заболевания кишечника
Воспалительные заболевания кишечника – Язвенный колит и болезнь Крона – серьезные органические заболевания желудочно-кишечного тракта при которых возникает воспаление слизистой оболочки кишки. Поражают в первую очередь лиц молодого возраста, резко ухудшают качество жизни.
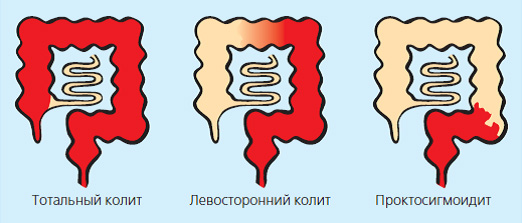
Воспалительные заболевания кишечника (ВЗК) – язвенный колит и болезнь Крона – заболевания желудочно-кишечного тракта при которых возникает воспаление слизистой оболочки кишки. При язвенном колите поражается только толстая кишка, при болезни Крона— любой отдел пищеварительного тракта (от ротовой полости до прямой кишки), но наиболее часто тонкая и толстая кишка.
Поражение кишечника при язвенном колите
Поражение ЖКТ при болезни Крона
Данные о частоте воспалительных заболеваний кишечника в разных странах варьируют в широких пределах. Наиболее высокая заболеваемость в Скандинавских странах, северных штатах США, Израиле. В среднем ежегодно выявляют от 7 до 15 новых случаев язвенного колита и от 4 до 7 случаев болезни Крона на 100 000 населения. Эти болезни могут поражать любой возраст, но чаще всего проявляются в 20–40-летнем возрасте. Второй возрастной пик начала болезни – после 60 лет.
К сожалению, причины развития воспалительных заболеваний кишечника до сих пор окончательно не установлены. Неизвестный фактор вызывает сбой в иммунной системе организма, который приводит к воспалению слизистой оболочки кишечника, в результате чего повреждается и стенка кишки.
В настоящее время считается, что воспалительные заболевания кишечника реализуются при взаимодействии 3 основных факторов:
- генетической предрасположенности;
- характера питания – преобладания в рационе рафинированных продуктов, увлечение фаст-фудом и др.;
- нарушение состава кишечной микрофлоры (микробиоты).
Для Вас важно знать, что язвенный колит и болезнь Крона являются хроническими заболеваниями, имеющими волнообразное течение, с периодами обострения и ремиссии. Постоянное медицинское наблюдение позволить хорошо контролировать Ваше состояние. Это предполагает регулярные визиты к врачу – до двух раз в год, даже если у Вас нет симптомов активной болезни. Посещение врача позволит не только наблюдать течение заболевания, но и корригировать лечение.
- понос (диарея) от 2-4 раз до 8-10 и более раз в сутки;
- примесь крови и слизи в стуле, кровь может быть, как в виде прожилок в кале, так и в чистом виде;
- ложные болезненные позывы на стул (тенезмы), с выделением слизи, крови или гноя («ректальный плевок») практически без каловых масс;
- боль в животе, чаще спастическая, усиливается перед стулом и не облегчается после стула;
- вышеуказанные симптомы часто возникают в ночное время или в предутренние часы.
К общим симптомам ВЗК относятся потеря веса, потеря аппетита, повышение температуры тела, усталость, замедление по сравнению со сверстниками роста и развития.
Могут ли быть поражены другие органы и части тела?
У некоторых больных ВЗК, могут развиться схожие патологии других частей тела — внекишечные проявления.
Наиболее частые из них:
- артрит (воспаление суставов)
- язвы ротовой полости (стоматит)
- поражения кожи (эритема — появление на голенях маленьких болезненных красных пятен)
- воспаление глаз (встречается реже). Следует обратиться к окулисту при покраснении глаз, резях, раздражении во избежание развития более серьёзных симптомов.
При подозрении на ВЗК пациенту необходимо пройти ряд обследований:
1. Анализы крови (для выявления воспаления)
2. Анализ кала с целью выявления крови и исключения кишечной инфекции
3. Эндоскопическое исследование:
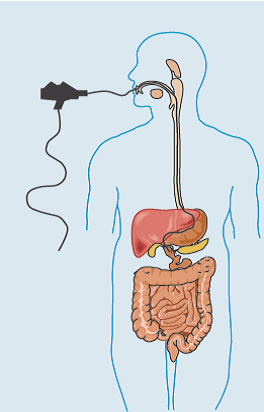
— эзофагогастродуоденоскопия – аппарат в виде тонкой гибкой трубки (эндоскоп) вводится через рот для осмотра пищевода, желудка и верхней части тонкой кишки. Это исследование необходимо для диагностики болезни Крона, если воспалительный процесс возникает в верхних отделах ЖКТ и для выявления сопутствующих заболеваний.
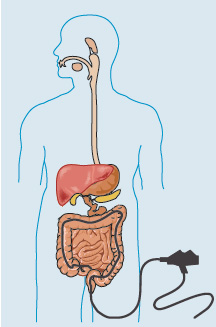
— колоноскопия – «золотой стандарт» диагностики ВЗК. При этом исследовании эндоскоп вводится через задний проход в толстую кишку и нижнюю часть тонкой кишки. Эта процедура позволяет обследовать внутреннюю оболочку кишечника и взять биопсию (маленький кусочек ткани кишечника) с помощью эндоскопа. Микроскопический анализ биопсии позволяет в дальнейшем правильно поставить диагноз.
Более подробно о том, как правильно подготовиться к колоноскопии можно узнать на специальных интернет-сайтах: www.colonoscopy.ru, www.endofalk.ru
4. Лучевые методы диагностики (ультразвуковое, рентгенографическое (с контрастным веществом) исследование, компьютерная томография и др.) играют вспомогательную роль в диагностике ВЗК.
ВЗК – это хронические заболевания, которые чередуются периодами обострения и ремиссии (когда симптомов болезни нет).
- при обострении как можно быстрее достичь ремиссии (ликвидировать воспаление);
- как можно более длительно поддерживать ремиссию – для этого необходимо принимать лекарства, которые будут предотвращать появление симптомов болезни;
- предотвратить осложнения заболевания.
Медикаментозное лечение ВЗК включает основные (направлены на купирование воспаление в кишечнике и предотвращение его возникновения) и вспомогательные (антибиотики, спазмолитики, ферменты, пребиотики, масляная кислота – направлены на купирование либо симптомов, либо на усиление основной противовоспалительной терапии) препараты. Выбор препарата и лекарственной формы зависит от локализации и распространенности воспаления в кишечнике, а также степени тяжести заболевания.
Какие лекарства используются для лечения ВЗК?
Основные препараты для лечения ВЗК:
1. Препараты 5-АСК (месалазин, сульфасалазин). Лекарственные формы — таблетки, гранулы для приема внутрь и свечи, клизмы, ректальная пена для местного введения в кишечник.
2. Стероидные гормоны (глюкокортикостероиды) – системные (действующие на уровне всего организма), вводятся внутрь или внутривенно и топические — будесонид (действующие непосредственно в зоне поражения кишечника), вводятся внутрь или местно в кишку в виде пены.
4. Биологические препараты – вводятся внутривенно или подкожно.
О чем нужно помнить во время лечения ВЗК:
1. Прием препаратов должен быть регулярным и постоянным, даже если у ребенка ремиссия и симптомов заболевания нет.
2. Любые изменения в терапии должны быть только с разрешения Вашего лечащего врача. ПОЭТОМУ САМОСТОЯТЕЛЬНО НЕЛЬЗЯ: прекращать прием лекарств, снижать дозу лекарств, заменять назначенные препараты на другие лекарства.
3. При появлении симптомов (рецидиве заболевания) не занимайтесь самолечением, сразу обратитесь к лечащему врачу.
Одним из перспективных методов медикаментозной профилактики поддержания ремиссии у пациентов с ЯК является применение в составе комплексной терапии (например, с комбинации с месалазином) препарата масляной кислоты и инулина – Закофалька.
Снижение уровня масляной кислоты при воспалительных заболеваниях кишечника (ВЗК) обнаружено во многих исследованиях, что послужило основанием для изучения эффективности ее применения при ВЗК. Одной из причин снижения масляной кислоты у пациентов с ВЗК является значительное снижение количества микробов, синтезирующих этот метаболит. Было изучено состояние ассоциированной со слизистой и фекальной микрофлоры у пациентов с болезнью Крона, язвенным колитом и у здоровых людей. Отмечается резкое снижение бактерий, синтезирующих масляную кислоту (в частности Faecalibacterium prausnitzii) как в кале, так и в слизистой толстой кишки у пациентов с ВЗК, по сравнению со здоровыми лицами.
Применение Закофалька как средства усиления основной терапии для профилактики обострения язвенного колита обосновано снижением концентрации этого метаболита у данных пациентов и основными эффектами масляной кислоты в отношении слизистой оболочки толстой кишки:
1. Антиатрофическое действие — восстановление трофики слизистой оболочки толстой кишки.
2. Противовоспалительное действие. Восстановление барьерных функций толстой кишки.
3. Регуляция процессов нормального созревания и развития клеток слизистой толстой кишки.
4. Антидиарейное действие – регуляция водно-электролитного баланса в толстой кишке.
5. Пребиотическое действие – создание благоприятной среды для роста собственной полезной микрофлоры.
Эффективность Закофалька подтверждена в большом количестве исследований. Так в крупном исследовании, проведенном на базе 19 гастроцентров, которые входят в группу по изучению ВЗК в Италии, пациентам с легкой и умеренной формами язвенного колита (количество пациентов = 196), у которых в течение 6 месяцев не достигался удовлетворительный ответ на стандартную терапию месалазином добавлялся Закофальк по 1 таблетке 3 раза в день. Через 6 месяцев у пациентов, получавших комбинацию месалазина и Закофалька, отмечалось статистически значимое снижение частоты дефекаций, примеси крови и слизи, а также сокращение индекса клинической активности – 86 % находились в фазе клинической ремиссии (не имели симптомов заболевания).
Для профилактики обострения (поддержания ремиссии) язвенного колита Закофальк в комбинации с основной терапией (месалазином) применяется по 1 т 3-4 раза в день, минимальный курс 3-6 месяцев, возможна поддерживающая терапия 1 т 2 раза в день длительно.
Источник
Возможности диетотерапии и фитотерапии синдрома раздраженного кишечника
- КЛЮЧЕВЫЕ СЛОВА: диетотерапия, фитотерапия, кишечник, заболевания желудочно-кишечного тракта, гастроэнтерология
Около 10% населения западных стран страдает от симптомов, отвечающих критериям синдрома раздраженного кишечника (СРК), который является наиболее распространенным функциональным заболеванием желудочно-кишечного тракта (ЖКТ) [1–4]. И несмотря на то что за медицинской помощью обращается менее половины из числа этих пациентов, СРК остается одной из наиболее ресурсоемких проблем для врачей первичного звена и стационаров гастроэнтерологического профиля [3]. Это заболевание существенно нарушает качество жизни пациентов и занимает одно из лидирующих мест среди причин временной нетрудоспособности [2, 3]. Таким образом, СРК является серьезной проблемой не только для пациентов, но и для общества в целом, поскольку снижает трудоспособность значительной части населения и увеличивает затраты на здравоохранение. Учитывая сложность и неясность патогенеза СРК, лечение в ряде случаев сводится к симптоматической терапии. Больным СРК с высокой степенью тяжести заболевания нередко приходится приспосабливаться к имеющимся у них симптомам даже после проведения повторных курсов лечебных мероприятий [2, 5], что вызывает необходимость применения рациональной диетотерапии как относительно дешевого средства контроля симптомов с неограниченной продолжительностью действия.
Поскольку связь между приемами пищи и появлением/усилением симптомов заболевания очевидна, пациенты с СРК всегда ожидают от врача диетологических рекомендаций, а нередко требуют их предоставления. Сбор короткого анамнеза питания или анализ 5–7-дневного дневника питания позволяет выявить некоторые очевидные погрешности [5, 6]. Так, отсутствие у больного полноценного завтрака или дефицит в рационе овощей и фруктов может объяснить гипомоторную дискинезию кишечника, а потребление кофе в большом количестве не только стимулирует моторику кишечника, но и может обусловливать нервное напряжение пациентов с соответствующим повышением тонуса кишки. Избыточное употребление пищи, богатой пищевыми волокнами или подсластителями в виде фруктозы или сорбитола, может спровоцировать диарею [2, 7]. В большинстве случаев ведение дневника питания позволяет продемонстрировать пациенту, что переносимость пищевого продукта зависит от конкретной ситуации: в одном случае он вызывает симптомы заболевания, а в другом не формирует таковых, что позволяет избежать избыточного ограничения рациона [1, 8]. Более детальные рекомендации, содержащиеся в различных справочниках и руководствах, базируются в основном на эмпирическом врачебном опыте. Далее в статье изложены результаты наиболее интересных исследований взаимосвязи диетологических манипуляций и выраженности симптомов СРК.
Вместе с тем для лечения пациентов с функциональными заболеваниями органов пищеварения предлагается рацион со сниженным содержанием ферментируемых олиго-, ди-, моносахаридов и многоатомных спиртов (FODMAPs – Fermentable, Oligo-, Di-, Mono-saccharides and Polyols) [5, 10]. В неконтролируемом ретроспективном исследовании назначение такого рациона способ-
ствовало достоверному снижению выраженности симптомов у пациентов с СРК с выявленной недостаточностью всасывания фруктозы [2]. Следующий этап данного исследования включал двойное слепое рандомизирование пациентов на 4 группы. В течение 2 недель 3 раза в сутки пациентам добавляли в пищу фруктаны, фруктозу, фруктозо-фруктановую смесь или глюкозу (как плацебо) в количествах, соответствующих усредненному ежедневному потреблению. Возобновление симптомов зафиксировано у 70, 77 и 79% пациентов исследуемых групп, что значительно выше, чем в группе сравнения (получавшие глюкозу) – 15% пациентов. Авторы работы пришли к заключению о том, что ограничительная диета FODMAPs эффективна у 3/4 пациентов с СРК [1, 2].
Применение водорастворимых волокон для стимуляции роста нормальной кишечной флоры известно как пребиотическая концепция. Количественный и качественный состав микробиоты кишечника, а также ее функциональная активность способны влиять и на деятельность иммунной системы, и на активность кишечного нервного сплетения [11]. Фруктаны и галактоолигосахариды способствуют размножению бифидобактерий в просвете кишки и на поверхности ее слизистой оболочки, без влияния на численность популяций клостридий и бактероидов [3]. В хорошо спланированном исследовании у пациентов с минимальной выраженностью СРК назначение 5 г фруктоолигосахаридов достоверно снижало выраженность абдоминальной боли, запора и диареи, оцененных визуальными аналоговыми шкалами [2]. Однако пациенты основной группы, получавшие фруктаны, отмечали значимое усиление дискомфорта в животе, возможно, из-за повышения газообразования, чего не наблюдалось у пациентов контрольной группы [1]. В схемах лечения больных СРК используются пробиотики – микроорганизмы, в адекватных количествах оказывающие благотворный эффект на здоровье. Механизмы положительного влияния пробиотиков при СРК включают:
- изменение баланса противовоспалительных цитокинов и провоспалительных медиаторов в слизистой оболочке кишки;
- способность к прямой активации опиоидных и каннабиоидных рецепторов, что может изменять порог восприятия болевых ощущений;
- блокирование влияния потенциально патогенных бактерий на трансмембранные толл-подобные рецепторы иммунной системы;
- увеличение барьерных свойств слизистой оболочки [1, 12, 13].
Чистые культуры или смесь культур микроорганизмов могут добавляться в пищу в виде порошка, таблеток, капсул и жидкости. По данным метаанализа результатов работ, проведенных в 2008 г., пробиотики могут быть полезными при СРК, но достоверность полученных результатов ограничена [2]. В крупном хорошо спланированном исследовании пробиотический препарат, содержащий 4 вида лактобактерий, не продемонстрировал преимуществ в устранении симптомов СРК по сравнению с плацебо [1, 2]. У пациентов, страдающих СРК, а также у здоровых лиц употребление продуктов, содержащих лактозу (молоко, мороженое и т.п.), может провоцировать появление вздутия живота, колик, тошноты и жидкого стула, что обычно объясняется недостаточным уровнем лактазы в слизистой оболочке кишечника, хотя, согласно результатам исследования, интенсивность симптомов плохо коррелировала с уровнем измеренной активности лактазы, более того, воспроизводимость симптомов в ответ на введение лактозы оказалась низкой [2, 5, 14, 15]. Недостаточность лактазы не следует рассматривать как этиологический фактор СРК, и у пациентов с данным заболеванием она встречается не чаще, чем в общей популяции, поэтому скрининг пациентов с СРК с целью выявления недостаточности лактазы представляется нецелесообразным [1, 16].
Способностью стимулировать моторику ЖКТ и вызывать диарею даже у здоровых лиц обладает кофе, причем вне зависимости от содержания кофеина [17]. По результатам 6 исследований, у больных с отмечаемым улучшением симптоматики СРК на фоне ограничительной диеты после введения в рацион кофе симптомы заболевания рецидивировали в 14–33% случаев [2]. В 4 исследованиях с аналогичным дизайном введение в рацион чая привело к жалобам на ухудшение состояния у 18–28% пациентов, введение в рацион шоколада – у 6–28%. Однако все эти результаты не выходят за рамки эффекта плацебо при СРК [2]. В популяционных исследованиях не удалось установить достоверной связи между потреблением алкоголя и появлением симптомов СРК, хотя около 21% пациентов сообщили о непереносимости алкоголя и около 12% были вынуждены отказаться от его употребления [18]. В трех открытых исследованиях при введении в рацион алкоголя у больных СРК после достижения ремиссии на фоне ограничительной диеты появление симптомов заболевания отмечалось у 9–14% пациентов [2].
Неблагоприятная реакция на пищу часто проявляется симптомами со стороны пищеварительной системы и в общей популяции встречается у 5–45% населения, а среди больных СРК – у 20 — 67% пациентов [19]. Женщины более подвержены непереносимости пищевых продуктов, а степень ее выраженности четко коррелирует с уровнем тревоги. В популяционном исследовании, проведенном в Норвегии, 62% пациентов с СРК ограничили или исключили из рациона один или более продуктов питания, усиливающих, по их мнению, симптомы заболевания, в результате чего у 12% пациентов рацион становился неадекватным потребностям питания [18]. Выявлено, что в клинических исследованиях от 58 до 75% лиц, сообщающих о наличии неблагоприятных реакций на определенную пищу, демонстрируют удовлетворительную переносимость этих пищевых продуктов, когда получают их в скрытом виде. Такие реакции имеют психологическое происхождение, механизм их развития подобен эффекту плацебо или рефлекторным реакциям, открытым академиком И.П. Павловым. Этот факт служит еще одним основанием для направления пациентов с высокой степенью тяжести СРК на консультацию к психотерапевту. Причинами неблагоприятных реакций также могут являться пищевое отравление при микробной контаминации пищи, пищевая аллергия с вовлечением иммунной системы или пищевая непереносимость. Полагают, что реакции немедленного типа, опосредованные иммуноглобулином Е (IgE), проявляющиеся менее чем в течение 2 часов после употребления провоцирующего продукта, не являются причиной клинических проявлений СРК [3].
По данным 10 двойных слепых плацебоконтролируемых исследований, в которых проводилось пробное введение в рацион пациентов с СРК (n = 977) отдельных продуктов, было выявлено, что ухудшают проявления заболевания следующие продукты: пшеница, молоко, кофе, кукуруза и яйца – наиболее часто; чай, орехи, горох, картофель, цитрусы, дрожжи, огурцы, йогурт, ячмень, овес, рожь, сливочное масло, шоколад, сыр, тунец, вино, бананы, говядина и ряд пищевых добавок – достаточно часто [2]. Удалось установить также, что диетологические манипуляции более эффективны для пациентов с диареей, чем для пациентов с запорами. Однако вывести на основании этих результатов четкие диетологические рекомендации не представляется возможным из-за погрешностей рандомизации, оценки динамики симптомов и различий в степени ограничений применяемых рационов [2].
Достаточно часто тяжесть состояния пациента диктует необходимость применения наряду с коррекцией питания медикаментозной терапии. Действующие начала значительной части современных лекарственных препаратов изначально были выделены из лекарственных трав при изучении их фармакодинамики. В ряде случаев лекарственные растения и препараты, изготовленные на их основе, сохраняют свои позиции в схемах терапии больных СРК до сих пор. Так, масло перечной мяты обладает способностью расслаблять гладкую мускулатуру пищеварительного тракта. Было проведено 14 исследований, в которых у пациентов с СРК в рационе применялась перечная мята. Результаты 10 исследований продемонстрировали достоверно более выраженное положительное влияние перечной мяты на симптомы болезни, чем влияние плацебо. В 3 исследованиях, в которых сравнивались свойства перечной мяты и антихолинергических препаратов с точки зрения их способности устранять симптомы СРК, были получены сопоставимые результаты [2].
В рандомизированном частично двойном слепом 8-недельном исследовании, включавшем 207 больных СРК, отмечено улучшение у 65% пациентов, в рацион которых была введена куркума, являющаяся представителем семейства имбирных, ее экстракт – куркумин – способен оказывать противовоспалительное действие, однако отсутствие плацебо-контроля снижает ценность полученных данных [2]. Эффективность многокомпонентных фитопрепаратов может оказаться выше, чем при использовании отдельных составляющих, из-за взаимодействия биологических эффектов компонентов (аддитивность, конкурентность, синергизм и т.д.). Так, на российском рынке растительным лекарственным препаратом, обладающим рядом эффектов, направленных на возможные патогенетические механизмы CРК, является Иберогаст. Препарат нормализует тонус гладкой мускулатуры ЖКТ: способствует устранению спазма без влияния на нормальную перистальтику, а при пониженном тонусе и моторике оказывает тонизирующее, прокинетическое действие, влияя таким образом на основные звенья патогенеза заболевания. Помимо этого, Иберогаст обладает выраженным противовоспалительным действием, а также включает седативные компоненты. Компоненты Иберогаста показали сродство к ряду интестинальных рецепторов: серотониновым 5НТ3- и 5НТ4-рецепторам, мускариновым М3-рецепторам, опиоидным рецепторам, причем это сродство более чем в 10 раз выше именно к трем последним типам рецепторов [20].
Источник