Ишемическая болезнь сердца: терапия инфаркта и стенокардии
обзор ЛС, использующихся при лечении стенокардии, инфаркта миокарда
1.Предынфарктный — учащение и усиление приступов стенокардии (от нескольких часов до нескольких недель);
2.Острейший — от момента появления ишемии до развития миокарда (от 30 минут до 2 часов);
3.Острый — от образования некроза до ферментативного расплавления некротизированной мышечной ткани (от 2 часов до 10 суток);
4.Подострый — начальные процессы организации рубца, развитие грануляционной ткани на месте некротической (до 5 недель);
5.Постинфарктный — адаптация миокарда к новым условиям функционирования (до 6 месяцев).
ОИМ имеет различные варианты течения (см.таблицу 1).
Общая летальность при ОИМ составляет 30–35 %. Большая часть смертей приходится на первые двое суток, поэтому основные лечебные мероприятия проводят именно в этот период в специализированных отделениях интенсивной терапии.
В последние несколько лет достаточно широко в клиническую практику вошел новый термин — острый коронарный синдром (ОКС), промежуточный диагноз между нестабильной стенокардией и ОИМ. ОКС — предварительный диагноз, позволяющий врачу определить неотложные лечебные и организационные мероприятия. Выделяют ОКС с подъемом и без подъема сегмента ST при ЭКГ исследовании.
Источник
Стабильная стенокардия: оптимальная медикаментозная терапия
Опубликовано в журнале:
«Справочник поликлинического врача», 2014, №11, с. 60-65 Ю.А.Карпов
ФГБУ РКНПК Минздрава России, Москва
Российский национальный конгресс кардиологов, прошедший 24-26 сентября в Казани, стал крупным событием, собравшим ведущих специалистов России и авторитетных международных экспертов. Его мероприятия посетили около 4 тыс. зарегистрированных участников. Насыщенная программа включала симпозиумы, пленарные и секционные заседания, клинические разборы, научно-практические семинары, мастер-классы, продемонстрировавшие современные достижения в области диагностики, лечения и профилактики заболеваний сердца и сосудов. В рамках конгресса прошел симпозиум «Проблема оптимизации лечения больных стабильной ишемической болезнью сердца», на котором с докладом выступил первый заместитель генерального директора ФГБУ «Российский кардиологический научно-производственный комплекс» профессор Ю.А.Карпов.
В интервью, которое дала «Российской газете» министр здравоохранения Российской Федерации В.И.Скворцова в начале сентября 2014 г., были затронуты очень важные вопросы здравоохранения, в том числе приведены самые последние данные в сегменте сердечнососудистой заболеваемости и смертности. Из приведенных цифр четко прослеживаются две тенденции: в 2013 г. рост числа больных, у которых впервые установлен диагноз сердечно-сосудистого заболевания (артериальная гипертензия, ишемическая болезнь сердца — ИБС и др., что, по-видимому, связано с проводимой диспансеризацией), и снижение смертности от этих болезней. Анализ данных пациентов с сердечно-сосудистыми заболеваниями показывает, что основной прирост происходит за счет пациентов с ИБС. Почти вдвое выросли годовые показатели впервые выявляемых случаев ИБС (с 470 тыс. в 2000 г. до 738 тыс. в 2011 г.), что свидетельствует об улучшении диагностики, а с другой стороны — о наличии огромной проблемы, связанной с постоянно увеличивающимся числом пациентов с этим заболеванием. В настоящее время под наблюдением находятся 7 млн 411 тыс. больных с установленным диагнозом ИБС. Встает вопрос: каким образом решать проблему? Как при других нозологиях, для правильного ведения пациентов с ИБС существуют клинические рекомендации. В 2013 г. вышли европейские рекомендации, годом раньше — американские. В нашей стране несколько документов определяют стратегию ведения больного с ИБС:
- Порядок оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями (утвержден приказом Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. №918н).
- В соответствии со ст. 37 Федерального закона от 21 ноября 2011 г. №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» утвержден стандарт первичной специализированной медико-санитарной помощи при хронической ИБС.
- Клинические рекомендации по диагностике и лечению стабильной стенокардии. Российское кардиологическое общество (Всероссийское научное общество кардиологов), 2008 г.
- Клинические рекомендации (протокол ведения больных) по диагностике и лечению хронической ИБС. Подготовлены по распоряжению Министерства здравоохранения Российской Федерации специалистами ФГБУ РКНПК Минздрава России, 2014 г. (проект на сайте www.cardioweb).
Существующая в настоящее время схема лечения больного с ИБС включает 2 блока: профилактика осложнений, предупреждение развития инфаркта миокарда (ИМ) и сердечной недостаточности и профилактики развития стенокардии (ишемии миокарда) или антиангинальная терапия (рис. 1). По сравнению с предыдущей схемой часть, относящаяся к антиангинальной терапии, увеличилась, появилось больше препаратов для лечения стенокардии.
Рис. 1. Медикаментозная терапия больных стабильной ИБС.
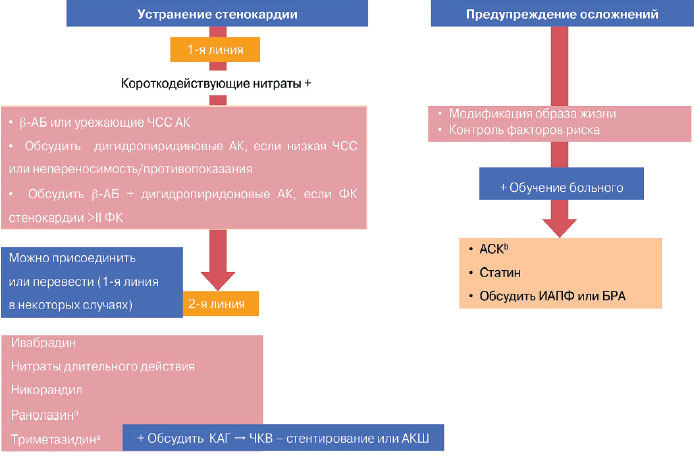
a Данные для пациентов с СД.
b Если непереносимость, обсудить клопидогрел.
Примечание. КАГ — коронарная ангиография.
ESC guidelines SIHD. Eur Heart J 2013.
К препаратам, улучшающим прогноз при хронической ИБС, относятся:
- антитромбоцитарные средства;
- статины;
- блокаторы ренин-ангиотензин-альдостероновой системы (ингибиторы ангиотензинпревращающего фермента — ИАПФ или блокаторы рецепторов ангиотензина — БРА).
В кратком варианте схема лечения пациента с ИБС, так называемая оптимальная медикаментозная терапия, выглядит следующим образом: прием по крайней мере одного препарата для лечения стенокардии/ишемии + препараты для предотвращения неблагоприятных исходов при ИБС. Эта схема была внедрена в клиническую практику после проведенного исследования, показавшего ее конкурентоспособность по сравнению с инвазивными методами (коронарная ангиопластика) терапии больных с ИБС в плане прогноза. Рекомендуется обучение пациентов: сведения о хронической ИБС, факторах риска и стратегии лечения. Важными моментами являются не только назначение лечения, но и контроль его эффективности.
С целью профилактики осложнений назначается ацетилсалициловая кислота (АСК) в низких дозах: 75-100 мг/сут. При непереносимости АСК применяют клопидогрел. Прием статинов рекомендован всем больным с хронической ИБС, если они не противопоказаны, с достижением целевого уровня холестерина липопротеидов низкой плотности менее 1,8 ммоль/л. Прием ИАПФ (или БРА) наиболее эффективен при сопутствующих заболеваниях (хроническая сердечная недостаточность, артериальная гипертензия, сахарный диабет — СД).
Как уже отмечалось, перечень антиангинальных препаратов значительно расширился и включает 2 группы. К 1-й относятся препараты, оказывающие влияние на развитие ишемии через показатели гемодинамики: b-адреноблокаторы (b-АБ), антагонисты кальция (АК), ингибиторы If-каналов (ивабрадин), нитраты и нитратоподобные. Три- метазидин, активаторы калиевых каналов, ранолазин относятся к антиангинальным препаратам 2-й группы, не оказывающим влияния на гемодинамические показатели.
Приоритетными в лечении стенокардии становятся препараты, контролирующие частоту сердечных сокращений (ЧСС), что является новацией в рекомендациях 2013 г. (рис. 2). Препараты 2-й линии назначаются тогда, когда неэффективны препараты 1-й линии, либо в случае, когда 1-я линия неприменима. У больных с вазоспастической стенокардией иной алгоритм лечения — приоритет отдается АК или нитратам, а b-АБ следует избегать.
Рис. 2. Медикаментозное лечение больных хронической ИБС (2).
| Уменьшение стенокардии/ишемии | Класс a | Уровень b | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Рекомендуется прием короткодействующих нитратов | I | В | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Препараты 1-й линии: b-АБ и/или АК для контроля ЧСС и симптомов | I | A | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Препараты 2-й линии: длительно действующие нитраты, или ивабрадин, или никорандил , или ранолазин с учетом ЧСС, АД и переносимости | IIa | В | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Использование в качестве препарата 2-й линии триметазидина | IIb | В | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| С учетом сопутствующей патологии/переносимости использование препаратов 2-й линии в качестве препаратов 1-й линии у отдельных пациентов | I | С | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| У бессимптомных больных с большой областью ишемии (>10%) необходимо назначение b-АБ | IIa | С | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| У пациентов с вазоспастической стенокардией необходимо назначение АК и нитратов. Назначения b-АБ следует избегать | IIa | В | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Рекомендации | Класс a | Уровень b | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Все пациенты должны принимать препараты вторичной профилактики, включая АСК и статины | I | В | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| b-АБ являются препаратами 1-й линии | I | В | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| В случае недостаточной эффективности от приема b-АБ или плохой переносимости рекомендуется применять АК | I | В | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| В случае рефрактерной стенокардии возможно применение ИАПФ или никорандила | IIb | В | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| В случае рефрактерности к перечисленным препаратам необходимо обсудить прием производных ксантина или нефармокологические методы лечения, например, нейростимуляция | IIb | В | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Выраженность поражения КА (анатомическая или/функциональная) | Класс | Уровень | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| Для улучшения прогноза | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Поражение СЛКА>50% | I | А | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| Любой проксимальный стеноз ПНА>50% | I | А | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| 2-3-сосудистое поражение со стенозами >50% с ФВ | I | А | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| Большая зона ишемии (>10% левого желудочка) | I | В | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| Единственный оставшийся проходимый сосуд со стенозом >50% | I | С | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| Для устранения симптомов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Любой коронарный стеноз >50% при лимитирующей стенокардии или ее эквивалентах, не отвечающих на терапию | I | А | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| АКШ | ЧКВ | |||
| Рекомендации согласно выраженности поражения КА | Класс | Уровень | Класс | Уровень |
| 1-2-сосудистая болезнь без проксимального стеноза ПНА | IIв | С | I | С |
| 1-сосудистая болезнь с проксимальным стенозом ПНА | I | А | I | А |
| 2-сосудистая болезнь с проксимальным стенозом ПНА | I | В | I | С |
| Поражение СЛКА с SYNTAX | I | В | I | В |
| Поражение СЛКА с SYNTAX 23-32 | I | В | IIа | В |
| Поражение СЛКА с SYNTAX>32 | I | В | III | В |
| З-сосудистая болезнь с SYNTAX | I | А | I | В |
| 3-сосудистая болезнь с SYNTAX 23—32 | I | А | III | В |
| З-сосудистая болезнь с SYNTAX>32 | I | А | III | В |
| РЕЖИМ ДОЗИРОВАНИЯ КОРДИНИК Внутрь. Запивая водой, принимать независимо от приема пищи. Профилактика приступов стабильной стенокардии (длительная терапия стабильной стенокардии) Представлена краткая информация производителя по дозированию лекарственного средства. Источник |