- Медицинские интернет-конференции
- Языки
- К вопросу о немедикаментозном лечении дисциркуляторной энцефалопатии у лиц пожилого возраста
- Резюме
- Ключевые слова
- Статья
- Хроническая ишемия головного мозга — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы хронической ишемии головного мозга
- Патогенез хронической ишемии головного мозга
- Классификация и стадии развития хронической ишемии головного мозга
- Осложнения хронической ишемии головного мозга
- Диагностика хронической ишемии головного мозга
- Лечение хронической ишемии головного мозга
- Прогноз. Профилактика
Медицинские интернет-конференции
Языки
К вопросу о немедикаментозном лечении дисциркуляторной энцефалопатии у лиц пожилого возраста
Мавлянова З.Ф., Ким О.А.
Резюме
Ключевые слова
Статья
Введение
Проблема сосудистых заболеваний головного мозга сохраняет свою актуальность до настоящего времени. В частности, одним из недостаточно разработанных вопросов остается хроническая, прогрессирующая недостаточность функции мозга, наиболее часто развивающаяся на фоне гипертонической болезни у лиц трудоспособного возраста. Речь идет о дисциркуляторной энцефалопатии (ДЭ), проявляющейся как очаговым, так и диффузным поражением головного мозга (4, 5). Хотя в мировой литературе имеется ряд работ по изучению рефлексотерапии у больных с нарушением мозгового кровообращения, отсутствуют исследования по изучению воздействия пунктурной лазеротерапии в комплексе с ароматерапией при ДЭ [1, 2, 3, 6].
Профилактика цереброваскулярных нарушений остается ведущей проблемой современной клинической неврологии, в связи с чем, поиски новых, в том числе немедикаментозных и сочетанных методов являются приоритетным направлением ангионеврологии [6].
Материал и методы
Нами были исследованы 65 больных ДЭ до и после курса восстановительного лечения. Все больные были разделены на 2 группы. 1 группу составили 24 (37%) больных (контрольная группа), получавших традиционное базисное лечение – ноотропные и сосудистые препараты, антиагреганты, ЛФК, массаж и др. 2 группа (основная) обследованных, в которую вошли 41 (63%) больной, наряду с традиционным лечением получала пунктурную лазеротерапию в сочетании с ароматерапией эфирными маслами из смеси запаха бергамота, мелиссы, эвкалипта, майорана и лаванды. Все наблюдаемые больные (n=65) на протяжении всего периода получали гипотензивные препараты.
Результаты
Всем наблюдаемым больным основной группы проводилась пунктурная лазеротерапия с использованием корпоральных и аурикулярных точек. Выбор точек осуществлялся на основе традиционных рекомендаций с учетом симптоматики. Больным проводилась стимуляция канала почек с помощью системы 5 первоэлементов, классических точек юань, ло, му, шу. Кроме того, использовались точки воротниковой зоны, шейно-затылочной области, отдаленные точки каналов печени, желчного пузыря, перикарда, ряд точек широкого спектра действия и аурикулярные точки: АТ55, АТ31, АТ32, AT 13, АТ29, АТ121, АТ100, АТ28 [3].
Время воздействия одной процедуры составляло 20 минут, курс лечения состоял из 10 сеансов. Первые 5 процедур проводили ежедневно, а после подключения ароматерапии — через день в чередовании. Применение природных и преформированных физических факторов у больных пожилого возраста, страдающих ДЭ, повышает терапевтическую и профилактическую эффективность комплексного восстановительного лечения такой категории больных [1].
Распределение обследованных больных по полу представлено в таблице 1. Как видно из таблицы особых различий по половым признакам в группах наблюдения не отмечалось. Так из числа обследованных больных основной группы женщин было 20 (48,8%), мужчин 21 (51,2%), в контрольной группе женщин было 9 (37,5%), мужчин 15 (62,5%).
Анализ клинико-неврологической симптоматики, изученной до проводимого лечения, также значимых различий в группах наблюдения не выявил (рисунок 1). С I стадией ДЭ (при сравнительно легких клинических проявлениях) в основной группе было 25 (61%) больных, в контрольной группе – 14 (58,3%), со II стадией (сопровождающейся выраженными изменениями) – 16 (39%) в основной группе и 10 (41,7%) в контрольной группе.
Рисунок 1. Степень выраженности неврологического дефекта в группах наблюдения до лечения
Как в основной, так и в контрольной группах среди больных с I стадией ДЭ преобладали лица от 55 до 60 лет, со II стадией — больные более старшего возраста.
Как видно из таблицы 2 анализ клинической картины показал, что в основной группе у больных с I стадией ДЭ преобладали головные боли, шум в ушах (91,4% пациентов), головокружение (70%), неустойчивость походки (48,3%), ухудшение памяти (94,5%), повышенная умственная или физическая утомляемость (90,4%), нарушение сна (63,3%). Органическая микросимптоматика у этой группы больных была представлена легкой сглаженностью носогубной складки (55,5%), слабой девиацией языка (30%), симптомами орального автоматизма (58,1%). В контрольной группе больных до лечения клинико-неврологическая симптоматика не отличалась от таковой основной группы. Так головные боли и шум в ушах отмечены у 38 (95%) больных, головокружение у 25 обследованных (62,5%), неустойчивость походки у 47,5% (19 больных), ухудшение памяти в 90% случаев (36 больных), повышенная умственная или физическая утомляемость 87,5% — 35 случаев, нарушение сна у 21 обследованного (52,5%). Органическая микросимптоматика в контрольной группе больных также статистически не отличалась от таковой основной группы: легкая сглаженностью носогубной складки (52,5%), слабая девиация языка (27,5%), симптомы орального автоматизма (55%).
У больных со II стадией ДЭ, как в основной так и в контрольной группах, отмечалось дальнейшее углубление симптомов диффузного поражения мозга в виде очаговых поражений: экстрапирамидных синдромов (18,75% и 20% соответственно) и перенесенных ишемических инсультов (18,75% и 17,5%). Частыми характерными психопатологическими симптомами были раздражительность, эмоциональная лабильность, плаксивость, которые в ряде случаев сопровождались ипохондрическими, депрессивными или фобическими явлениями.
При оценке результатов проведенного курса восстановительного лечения в основной группе улучшение отмечено у 20 (80%) больных с 1 стадией ДЭ и у 10 (62,5%) со II стадией. Все больные переносили процедуры хорошо. К концу курса прежде всего уменьшились общемозговые симптомы, наблюдалось улучшение в вегетативно-сосудистой и психоэмоциональной сферах. У больных ДЭ 1 стадии отмечалось уменьшение головных болей, головокружения, улучшился сон, настроение, повышалась работоспособность, уменьшилась раздражительность, возрастала сила в конечностях, увереннее становилась походка, а у больных ДЭ II стадии, наряду с вышеуказанной динамикой клинических симптомов, отмечалось уменьшение органической микросимптоматики. В контрольной группе положительная динамика была выявлена у 10 (71,4%) больных с ДЭ 1 стадии и у 5 (50%) больных с ДЭ 2 стадии (рисунок 2).
Рисунок 2. Динамика неврологической симптоматики на фоне проводимой терапии в группах наблюдения
У всех больных ДЭ изучались также следующие психологические параметры: внимание, память, ассоциативное мышление. Для этого использовались тесты по поиску чисел в таблицах Шульте, отнимание от 100 все время одного и того же числа 7, заучивание 10 слов и тест «50 слов». У 83,3% больных ДЭ в основной группе и у 80% наблюдаемых контрольной группы был выявлен гипостенический вариант истощаемости внимания, менее благоприятный в прогностическом смысле, у остальных 16,7% больных основной и 20% контрольной группы – гиперстенический вариант. После курса лечения увеличилось число больных, имеющих гиперстенический вариант внимания до 52,08% в основной группе и 40% в контрольной группе.
А
В
Рисунок 3. Динамика психологических параметров в группах наблюдения до и после лечения: а) основная группа; б) контрольная группа
Анализ лабораторных данных у больных основной группы показал более выраженное по сравнению с группой контроля положительное влияние прежде всего на клеточное звено гемостаза при исходно высоком потенциале тромбоцитов. У больных снижались число тромбоцитов, фибриногена, протромбинового индекса. На ЭКГ отмечались признаки улучшения коронарного кровообращения, улучшение метаболических процессов в миокарде.
Таким образом, анализ литературы, посвященный проблеме реабилитации больных пожилого возраста, страдающих дисциркуляторной энцефалопатией, позволил сделать заключение, что не уделено должного внимания физической реабилитации данной категории больных. Однако, в результате курса восстановительного лечения, включающего пунктурную лазеротерапию в сочетании с ароматерапией, у больных с ДЭ в основной группе была отмечена более выраженная положительная динамика, нежели у больных контрольной группы, получающих традиционное лечение: уменьшились общемозговые симптомы, наблюдалось улучшение в вегетативно-сосудистой и психоэмоциональных сферах. Это может свидетельствовать об улучшении функционального состояния и гемодинамики головного мозга, улучшении реологических свойств крови, вследствие проведенного курса восстановительной терапии.
Более того, ароматерапия способна повысить продуктивность памяти, изменить настроение, улучшить сон. Использование масел привлекает многими факторами — их натуральность, безболезненное применение, стойкий лечебный эффект, и, наконец, простота использования. Эфирные масла — это комплекс углеводородов терпенового ряда и их кислородсодержащих производных. Терпены оказывают антиспастическое, общестимулирующее антисептическое, обезболивающее, седативное, гормональное и гипотензивное действия. Альдегиды оказывают жаропонижающие, противовирусное, седативное и сосудорасширяющее действие. Содержащийся в смеси спирт оказывает, противовоспалительный, иммуностимулирующий, антисептический эффекты. Кетоны имеют репаративный, обезболивающий, гормональный, липолитический эффекты.
Лактоны и кумарины оказывают муколитическое, антикоагулирующее, противоопухолевое воздействие. Эфиры отвечают за антиспастическую активность. Фенолы — за антидепрессивное и иммуностимулирующее, диуретическое влияние на весь организм. Поэтому масла и их сочетания при применении у больных с дисциркуляторной энцефалопатией способны обеспечить комплексное воздействие на организм.
Источник
Хроническая ишемия головного мозга — симптомы и лечение
Что такое хроническая ишемия головного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пахтусова Н. А., невролога со стажем в 30 лет.
Определение болезни. Причины заболевания
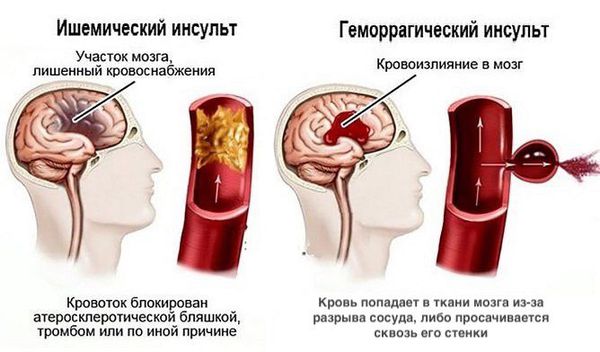
Хроническая ишемия головного мозга — это медленно прогрессирующее поражение головного мозга, вызванное хронической недостаточностью мозгового кровообращения. Проявляется комплексом когнитивных, эмоциональных и двигательных нарушений. В отечественной литературе для обозначения хронической ишемии головного мозга используется термин «дисциркуляторная энцефалопатия», который удачно отражает патогенез заболевания и включён в отечественную классификацию сосудистых заболеваний головного мозга [5] . На последней стадии заболевание развивается в сосудистую деменцию.
В Международной классификации болезней (МКБ-10) термину «дисциркуляторная энцефалопатия» соответствует синдром хронической ишемии головного мозга. Этот термин является патофизиологическим, отсутствует в «Неврологическом приложении к МКБ-10» и практически не используется в международной клинической литературе.
Достоверных данных о числе больных хронической ишемией мозга нет, что связано диагностическими трудностями. Указываются такие цифры: не менее 700 человек на 100 000 населения. С учётом увеличения продолжительности жизни и старения населения, а также улучшения диагностируемости, количество этих пациентов будет расти. Болезнь встречается у людей старшего возраста — после 60 лет.
Причины хронической ишемии мозга разнообразны, возможно их сочетание:
- Артериальная гипертензия (повышенное артериальное давление).
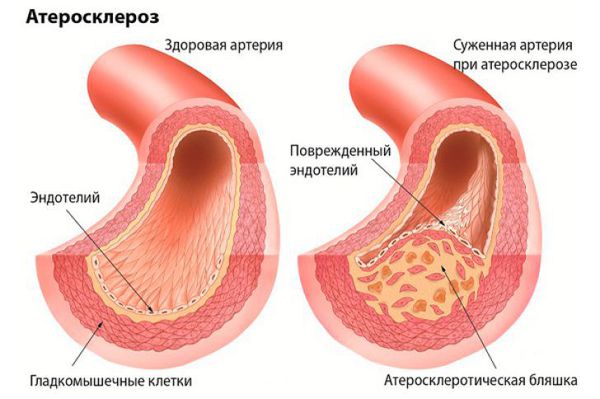
- Атеросклероз (появление бляшек и возможная закупорка) сосудов головного мозга.
- Венозные дисфункции головного мозга: нарушение тонуса вен (при черепно-мозговых травмах, гипертонии, заболеваниях эндокринной системы, алкогольном и наркотическом опьянении), механическое нарушение оттока крови (застойные венозные дисфункции).
- Сахарный диабет.
- Нарушения сердечного ритма, хроническая сердечная недостаточность, ишемическая болезнь сердца, приобретенные пороки сердца.
- Артериальная гипотензия (пониженное артериальное давление).
- Церебральный амилоидоз (отложение в стенке мозговых сосудов белка амилоида).
- Васкулиты (воспаление стенки сосудов).
- Наследственные ангиопатии: телеангиэктазии (образование выпячиваний и аневризм в недостаточно прочных сосудах), болезнь Виллебранда (эпизодические спонтанные кровотечения).
- Наследственная дисплазия соединительной ткани, которая приводит к изменениям артерий мозга и сердца.
- Нарушения свертывающей системы крови.
- Гипергомоцистеинемия (высокий уровень гомоцистеина, который увеличивает риск развития заболеваний периферических артерий).
Симптомы хронической ишемии головного мозга
Для хронической ишемии мозга характерно постепенное развитие симптомов, неуклонно прогрессирующее течение, длительный латентный период на начальных этапах болезни, а также комбинация когнитивных (умственных), аффективных (эмоциональных) и двигательных нарушений.
Когнитивные нарушения определяют тяжесть и прогноз заболевания, коррелируют с объёмом пораженной мозговой ткани [6] .
- 1 стадия — активные жалобы на снижение работоспособности, ослабление памяти, утомляемость, тревогу, депрессию, неустойчивость и замедленность при ходьбе, головокружения.
- 2 стадия — снижение критики к своему состоянию и нарастание когнитивных нарушений. На изменения в состоянии здоровья пациента обращают внимания близкие люди, но сам пациент утверждает, что с ним всё в порядке. Прогрессируют нарушения памяти, проблемы при планировании и решении задач, человеку становится трудно пользоваться сложными бытовыми приборами, возрастает социальная изоляция, речь становится беднее, усугубляются двигательные нарушения. Если на первой стадии трудоспособность и независимость в быту сохранны, то уже на второй стадии пациент нетрудоспособен и частично зависим в быту.
- 3 стадия (деменция) — когнитивные нарушения выраженные, пациент не способен распознавать лица или предметы, пользоваться простыми бытовыми приборами (зубная щётка), возникают проблемы с одеванием, человек полностью зависим в быту от посторонней помощи.
Двигательные нарушения: затруднения в начале движения, при поворотах, шаркающая походка, застывание во время ходьбы, частые падения, трудно стоять или сидеть без поддержки, повернуться в постели.
Аффективные (эмоциональные) нарушения: депрессия, тревога, беспокойство, расстройства сна, нарушения поведения, апатия, галлюцинации, эйфория, возбуждение, агрессия.
Патогенез хронической ишемии головного мозга
Хроническая ишемия мозга в основном развивается по двум причинам:
Атеросклероз крупных сосудов мозга. Атеросклеротические бляшки откладываются внутри сосуда, это приводит к сужению сосуда и ухудшению кровоснабжения головного мозга. Кроме того, от атеросклеротической бляшки могут отрываться небольшие фрагменты и закупоривать мелкие сосуды головного мозга.
Нарушение кровобращения в мелких сосудах головного мозга (церебральная микроангиопатия). Основная причина поражения мелких артерий головного мозга – повышенное артериальное давление. Артериальная гипертензия вызывает склероз сосудистой стенки (в стенке сосудов откладываются различные патологические вещества (например амилоиды и липиды), что ведет к утолщению сосудов, изменению их тонуса и реактивности, разрушению сосудистой стенки. Это приводит к ухудшению кровоснабжения головного мозга. В коре головного мозга и в белом веществе образуются множественные небольшие кровоизлияния, участки ишемии, разрушается миелиновая оболочка нервных волокон (демиелинизация), что в конечном итоге приводит к гибели нервных клеток и нарушению работы головного мозга [18] [2] .
Из-за особенностей кровоснабжения головного мозга подкорковое и перивентрикулярное (расположенное вокруг желудочков головного мозга) белое вещество (белое вещество головного мозга – это отростки нервных клеток или нервные волокна) страдает в большей степени, чем серое вещество (сами нервные клетки). Повреждение проводящих путей приводит к нарушению связей между корой и подкорковыми структурами, что определяет основные симптомы.
Классификация и стадии развития хронической ишемии головного мозга
Существует несколько классификаций дисциркуляторной энцефалопатии.
На основании этиологических (причинных) факторов условно выделяют пять клинико-патогенетических типов [3] :
- Микроваскулярный (микроангиопатический): заболевание развивается из-за артериальной гипертензии, церебральной амилоидной ангиопатии и церебральных васкулитов.
- Макроваскулярный (атеросклеротический): развивается из-за стенозирующего атеросклероза магистральных артерий головы, аномалий крупных сосудов, воспаления крупных сосудов.
- Кардиальный: причина развития — заболевания сердца: аритмии, ишемическая болезнь сердца.
- Венозный: развивается из-за нарушения венозного кровообращения и застоя венозной крови.
- Смешанный: причина болезни — в комбинации цереброваскулярных и нейродегенеративных заболеванй, например, болезни Альцгеймера, болезнь телец Леви и других.
Существует классификация, которая выделяет четыре основные клинические формы:
- Гипертоническая дисциркуляторная энцефалопатия
- Субкортикальная артериосклеротическая энцефалопатия (САЭ).
- Гипертоническая мультиинфарктная энцефалопатия.
- Атеросклеротическая дисциркуляторная энцефалопатия.
- Хроническая сосудистая вертебрально-базилярная недостаточность.
- Смешанные формы.
В зависимости от степени выраженности когнитивных нарушений выделяют три стадии заболевания:
- 1 стадия — лёгкие когнитивные нарушения, частичная трудоспособность и бытовая независимость;
- 2 стадия — умеренные когнитивные нарушения, утрата работоспособности и частичная зависимость в быту;
- 3 стадия — выраженные когнитивные нарушеняй (деменция), полная зависимость в быту.
Осложнения хронической ишемии головного мозга
К осложнениям хронической ишемии мозга можно отнести:
- Острое нарушение мозгового кровообращения (ишемический или геморрагическоий инсульт). Факторы риска: выраженный атеросклеротический стеноз магистральных артерий головы и шеи, неконтролируемая артериальная гипертензия, сахарный диабет в сочетании с церебральной микроангиопатией [20] .
- Деменция. Позднее обращение к врачу и отсутствие адекватной терапии сопутствующих заболеваний приводит к неизбежному развитию сосудистой деменции, которую можно рассматривать как осложнение и как неблагоприятный исход хронической ишемии мозга [2] .
Диагностика хронической ишемии головного мозга
Диагноз хронической ишемии мозга часто является диагнозом исключения (то есть диагнозом, который ставится после исключения всех остальных причин) [6] . Особенно трудна диагностика на ранних стадиях, когда симптомы болезни достаточно неспецифичны и могут маскироваться под депрессией и невротическими расстройствами. Поэтому диагностика всегда комплексная, включает в себя подробный анамнез, различные лабораторные и клинические методы диагностики, консультацию врачей других специальностей и нейропсихологическую диагностику.
Подробный анамнез включает беседу с родственниками или ближайшим окружением больного для выяснения факторов риска, наличия сопутствующих заболеваний, характера прогрессирования болезни.
Исследование неврологического статуса : врач невролог во время осмотра пациента проверяет силу в мышцах, чувствительность на разных участках кожи, рефлексы (при помощи неврологического молоточка), точность движений, устойчивость при стоянии и ходьбе. На основании осмотра врач определяет зоны поражения мозга (топическая диагностика) .
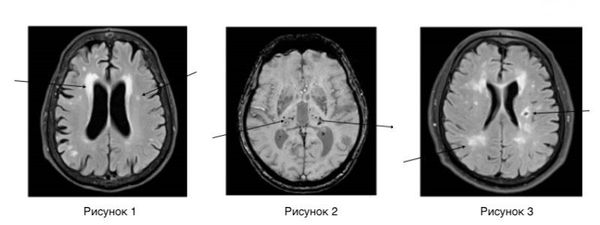
Нейровизуализационные методы: КТ, МРТ головного мозга, МР-ангиография (артерии и вены головного мозга ), при необходимости рентгеноконтрастная церебральная ангиография. Нейровизуализация позволяет исключить другие заболевания (опухоль, гидроцефалию) и подтвердить сосудистый характер нарушений. Предпочтительнее МРТ головного мозга, на которой выявляются характерные для хронической ишемии мозга изменения:
- лейкоареоз — изменение белого вещества вокруг желудочков головного мозга (на рисунке 1, белое свечение вокруг желудочков);
- лекоэнцефалопатия — поражение белого вещества головного мозга (на рисунке 1 и 3, светлые участки в подкорковом веществе);
- малые инфаркты, ишемические инсульты (рисунок 3);
- множественные микрокровоизлияния (рисунок 2 — темные участки);
- атрофия коры головного мозга.
Существует зависимость между типом и выраженностью морфологических изменений мозгового вещества и стадией заболевания [4] [6] .
УЗИ сосудов шеи и головного мозга позволяет выявить признаки гипертонической ангиопатии: утолщение и неровная внутренняя поверхность сосудов, деформация, изгибы, извитости, снижение скорости кровотока, а также признаки атеросклероза: количество атеросклеротических бляшек, процент стеноза сосудов, степень опасности бляшки (может ли бляшка или её фрагмент оторваться и закупорить сосуд).
ЭКГ, холтеровское мониторирование и суточный мониторинг АД необходимы для определения степени тяжести сердечно-сосудистого заболевания как основного причинного фактора хронической ишемии мозга [4] .
Консультация врачей других специальностей (терапевта, эндокринолога, гастроэнтеролога, нефролога, диетолога) необходимы для своевременного выявления и лечения сопутствующего заболевания.
Общеклинический анализ крови, исследование липидного, углеводного обмена, показателей функции почек (креатинин, мочевина) и печени (билирубин, трансаминазы) необходимы для выявления и коррекции метаболических нарушений.
Лечение хронической ишемии головного мозга
Лечение заболевания должно быть комплексным и включать меры по предупреждению дальнейшего повреждение мозга, улучшению, стабилизации когнитивных нарушений и коррекции симптомов.
- Адекватная гипотензивная терапия. Важно избегать чрезмерного снижения артериального давления.
- Коррекция гиперлипидемии. Статины (препараты для понижения уровня холестерина в крови) замедляют развитие атеросклероза крупных артерий, снижают вязкость крови, положительно влияют на эндотелий (внутреннюю выстилку сосудов), препятствуют воспалению сосудистой стенки и отложению амилоида [11] .
- Лечение сахарного диабета — постоянный прием гипогликемических препаратов.
- Длительный прием антиагрегантов — препаратов, улучшающие текучесть крови (аспирин, дабигатран, ривароксабан) у пациентов с выраженным атеросклерозом артерий головы и сосудистыми очагами на МРТ .
- При высоком уровне гомоцистеина необходима фолиевая кислот и витамины В6, В12.
- Церебролизин эффективен при лечении сосудистой деменции у пациентов с легкими и умеренными когнитивными нарушениями [10] .
- Ингибиторы холинэстеразы (донепезил, галантамин) при сосудистой и смешанной деменции способны в некоторой степени улучшить когнитивные функции. Эффективность мемантина пока не доказана [15] .
- Ницерголин эффективен у пациентов с легкими и умеренными когнитивными нарушениями [16] .
Эффективность «вазоактивных средств» (винпоцетин, гинкго билоба) не доказана, возможен эффект «обкрадывания» (ухудшение кровотока в зоне ишемии), также неэффективны антиоксиданты (альфа-липоевая кислота) при лечении когнитивных нарушений [8] [12] .
Физические упражнения положительно влияют на когнитивные функции у пациентов с лёгкими когнитивными нарушениями и деменцией [17] .
Большое значение имеют мероприятия, направленные на поддержание и улучшение качества жизни пациента. С этой целью проводится эрготерапия — метод поддержания и восстановления бытовой повседневной активности для обеспечения полноценной жизни пациента. В рамках эрготерапии пациенты занимаются различными повседневными видами деятельности: личная гигиена, приём пищи, одевание, выполнение домашних обязанностей, забота о других людях, игры.
Прогноз. Профилактика
Хроническая ишемия мозга является прогрессирующим заболеванием, этиологически и клинически полиморфным. Прогноз заболевания будет зависеть от наличия сопутствующей патологии, степени её компенсации, эффективности проводимого лечения, стадии, на которой пациент обратился к врачу. На стадии лёгких когнитивных нарушений прогноз достаточно благоприятный, можно на какое-то время затормозить болезнь и предотвратить наступление деменции. На стадии умеренных когнитивных нарушений стабилизировать и улучшить состояние значительно труднее, на стадии деменции — невозможно.
Профилактика хронической ишемии мозга заключается в своевременном выявлении факторов риска цереброваскулярной патологии, своевременное и адекватное лечение сопутствующей патологии (артериальной гипертензии, сахарного диабета, сердечно-сосудистых заболевания), соблюдение диеты, систематическая адекватная физическая нагрузка, отказ от вредных привычек, овладение стратегиями борьбы со стрессом.
Различают первичную и вторичную профилактику. Первичная профилактика проводится у пациентов, которые имеют различные сосудистые факторы риска (артериальная гипертензия, сахарный диабет, гиперхолестеринемия) до развития симптомов заболевания. Меры по первичной профилактике хронической ишемии мозга совпадают с мерами, направленными на профилактику инсульта:
- контроль за артериальным давлением; иногда повышение артериального давления субъективно не ощущается (т.е. артериальное давление может быть повышенным, а человека ничего не беспокоит);
- контроль за сердечным ритмом (нарушения ритма сердца — частая причина хронической ишемии мозга и инсультов);
- контроль за уровнем сахара и холестерина в крови;
- контроль за весом;
- рациональное питание — полезна средиземноморская диета: оливковое масло, много овощей, фруктов, бобовых, круп, орехов, умеренное количество рыбы, морепродуктов, молочных продуктов, птицы, яиц, мало красного мяса и сладостей [14] ;
- отказ от вредных привычек;
- регулярная физическая нагрузка;
- управление стрессом: важно научиться правильно реагировать на стресс, чтобы стресс не приносил вреда здоровью [7] .
Вторичная профилактика направлена на предупреждение дальнейшего повреждение головного мозга у пациентов с симптомами хронической ишемии мозга. Она заключается в адекватной терапии заболеваний, которые привели к цереброваскулярным нарушениям [4] .
Источник