- Демодекоз век — лечение народными средствами
- Симптомы демодекоза век
- Лечение демодекоза век
- Лечение демодекоза лица
- Лечение демодекоза народными средствами
- Лечение демодекоза народными средствами
- Что такое демодекоз
- Симптомы и причины демодекоза: из-за чего он возникает
- Пути заражения
- Лечение демодекоза народными средствами самыми эффективными
- Можно ли избавиться от демодекоза навсегда
- Демодекоз у человека на лице: как вылечить быстро в домашних условиях
- Диета при демодекозе
- Могут ли заразиться демодекозом другие члены семьи или быть носителями
- Рекомендации и советы при демодекозе
- Демодекоз
- Этиология и патогенез демодекоза
- Клиническая картина заболевания
- Диагностика демодекоза
- Лечение демодекоза
Демодекоз век — лечение народными средствами
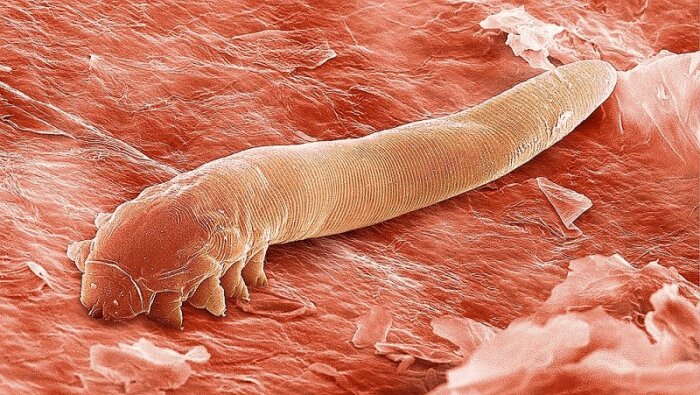
Демодекоз век — лечение народными средствами. Демодекоз век – заболевание, вызванное определенным видов клещей – железница угревая ( Demodex folliculorum ). Очаги поражения локализуются обычно на коже лица, особенно вокруг рта, глаз, на носу, веках. Этому заболеванию способствуют болезни ЖКТ (гастрит, колит, холецистит и др.), злоупотребление алкоголем, длительное воздействие на кожу высокой или низкой температуры, а также другие факторы, которые нарушают тонус сосудов кожи. Обострения наступают преимущественно в весенне-летний период.
Симптомы демодекоза век
- Появление аллергии из-за выделения токсинов клещами.
- Покраснения век;
- Слипшиеся ресницы;
- Появление красных угрей.
- Выпадение ресниц
- Псориаз;
- Ячмень на веках.
При демодекозе век кожу необходимо защищать от солнечных лучей, предохранять от ветра и мороза. Исключить из рациона питания алкоголь, острые блюда, специи, ограничить употребление сладких блю. Нужно есть как можно больше фруктов и овощей. Главное — лечить заболевания ЖКТ, эндокринные расстройства и себорею. Соблюдать правила личной гигиены.
Лечение демодекоза век
Суть лечения демодекоза заключается в устранении симптоматики заболевания, повышении иммунитета.
Диагностировать Демодекоз можно визуально, можно при исследовании под микроскопом ресниц. При демодекозе находят клещей размером 0,1- 0,6 мм. Выделяют демодекозы век, глаз, кожи лица.
Демодекоз век проявляется в нарушении функции век, частыми ячменями, шелушениями, нагноениями, жжение, ощущение песка в глазах, покраснение. Для лечения демодекоза век применяют лекарственные препараты, предназначенные для лечения глаукомы: фосфакол, армин, тосмилен. Следует также смазывать поверхность век пилокарпином, метронидазолом. Лечение демодекоза, как и любое другое лечение, предполагает комплексный подход. Сами клещи не любят щелочи и горечи.
Лечение демодекоза лица
При демодекозе лица применят желтую ртутную и цинкихтиоловую мази. Полностью излечиваются от демодекоза в 80-90% случаях.
- Необходимо каждый день съедать одну дольку чеснока.
- Смазывать веки и лицо смесью из отвара календулы или ромашки и мази «Демалон».Процедуру лучше проводить на ночь.
- Можно протирать лицо свежими соками капусты и чеснока.
Растолките в порошок таблетки стрептоцида (упаковка) и вотрите в пораженные места. Предварительно умойтесь и хорошенько распарьте кожу лица. Делайте так один раз в день, пока клещ не исчезнет.
Лечение демодекоза народными средствами
Развести сок алоэ водой в соотношении 1:1. В полученном растворе смочить полотняную салфетку или марлю из нескольких слоев, слегка отжать и наложить на лицо на 15 минут. Курс лечения 20-25 процедур, которые следует проводить через день
Смочить в половине стакана сока капусты марлевую салфетку, наложить на лицо на 15-20 минут. Салфетку повторно смачивать в соке по мере ее высыхания. Курс лечения 20-25 процедур, которые следует проводить через день.
2 ст. ложки цветков липы сердцевидной залить стаканом кипятка, кипятить на водяной бане 10 минут, процедить. Протирать нос теплым отваром утром и вечером, но не перед самым выходом на мороз.
Салфетки, пропитанные соком свежих и спелых помидоров накладывать ежедневно на лицо на 15 минут. Курс лечения — 20 процедур.
1-2 ст. ложки сухих цветков ромашки залить стаканом воды, кипятить 10 минут, остудить и процедить. Накладывать на лицо компрессы 2-3 раза в неделю, чередуя попеременно горячий и холодный отвар из ромашки.
Смешать 3 г горючей серы, 2 ст. ложки березового дегтя, 1,5 ст. ложки перетопленного нутряного сала, поставить на огонь и довести до кипения. Кипятить 2 минуты, перелить в баночку и закрыть крышкой, остудить. Смазывать нос полученной смесью на ночь. Утром умыть лицо теплой водой с мылом. Курс не менее трех месяцев.
Умываться по утрам танином, дубовой корой, салицило-ихтиоловым мылом.
Обработку краев век можно проводить раствором димексида, водным настоем пижмы, спиртовой настойкой полыни. На глаза применять глазные капли цинка сульфата в борной кислоте, щелочные капли, десенсибилизирующие средства, при синдроме «сухого» глаза препараты искусственной слезы. Но это сиптоматическое лечение, и если не убрать причину появления через месяц-два ждите снова.
Будьте здоровы! Рецепты народной медицины подарят вам здоровье!
Понравилась статья? Подпишитесь на канал, чтобы быть в курсе самых интересных материалов
Источник
Лечение демодекоза народными средствами
Одним из частых заболеваний признан демодекоз на лице. Чаще всего проблема кроется в нарушении работы пищеварительного тракта. В медицине болезнь еще называют угревой железницей. Чаще всего поражается область лба, щек, крыльев носа, ресниц, бровей и наружного слухового прохода.
Характеризуется патологический процесс угревой сыпью, прыщами и краснотой на коже. Именно поэтому выявить недуг сразу невозможно, ведь он имеет сходство с аллергией, гормональным сбоем, нарушением в функциональности сальных желез.
Если заболевание дает о себе знать, его нужно начать лечить как можно раньше, так как справиться с ним достаточно трудно. Чтобы избавиться от паразита, необходимо придерживаться особых правил в течение продолжительного времени.
- Что такое демодекоз
- Симптомы и причины демодекоза: из-за чего он возникает
- Пути заражения
- Лечение демодекоза народными средствами самыми эффективными
- Можно ли избавиться от демодекоза навсегда
- Демодекоз у человека на лице: как вылечить быстро в домашних условиях
- Диета при демодекозе
- Могут ли заразиться демодекозом другие члены семьи или быть носителями
- Рекомендации и советы при демодекозе
Что такое демодекоз
Клещ, который вызывает серьезное заболевание в области лица, называют демодексом. Болезнь носит дерматологический характер и имеет хроническое течение. Паразит проникает непосредственно в кожный покров, тем самым вызывая воспалительный процесс.
Демодекоз принято считать индикатором патологий желудочно-кишечного тракта. Если проявились симптомы болезни, то необходимо обратить внимание на состояние печени, желудка, поджелудочной железы и желчного пузыря.
Симптомы и причины демодекоза: из-за чего он возникает
Область поражения клещом-демодексом чаще всего наблюдается на волосистой части головы, бровях, носогубном треугольнике и веках.
- краснотой кожного покрова;
- появлением угревой сыпи;
- возникновением зудящего чувства, усиление которого происходит в вечернее и ночное время;
- опуханием век;
- выпадением ресниц и волос;
- расширением пор.
Кожа становится жирной. В более запущенных случаях наблюдается снижение зрительной остроты.
Причиной развития недуга является клещ-демодекс. Поражает сальные железы и волосяные фолликулы. Как только иммунитет снижается, паразит поражает глубокие слои тканей. В результате его активности происходит выделение токсинов, что и вызывает образование прыщей и угрей.
Привести к развитию демодекоза на лице могут различные факторы в виде:
- перенесенного сильного стресса, длительного нахождения в депрессивном состоянии;
- нарушения обменных процессов и функциональности пищеварительного тракта;
- прохождения гормональной терапии;
- использования косметических средств, в состав которых входят гормоны.
Многие люди путают демодекоз с другими заболеваниями, ведь симптоматическая картина имеет схожесть с аллергическими реакциями, нарушением в работоспособности сальных желез и гормональным сбоем.
Пути заражения
Демодекоз относится к заболеваниям дерматологического характера. Носит хроническое течение. Паразит под названием демодекс предпочитает обитать в сальных железах и волосяных луковицах. Клещ питается частицами эпидермиса, выделяемым кожей салом, гормонами.
Врачи утверждают, что паразит переносится от матери к новорожденному малышу. Это объясняется тем, что детский организм еще недостаточно развит, а потому не может справиться с патогенной флорой.
Болезнь может передаться и от человека к человеку. Тогда заражение происходит при близком контакте. Клещ может перебраться на кожу здорового человека во время поцелуя, объятия, использования чужих постельных принадлежностей и гигиенических средств.
Некоторые пациенты считают, что заражение происходит от домашних питомцев. Да, они на самом деле могут страдать от такого заболевания, но не признаны источником инфекции. Если паразит и перебирается с кожи животного на человека, то погибает в течение нескольких часов.
Лечение демодекоза народными средствами самыми эффективными
Избавиться от клеща-демодекса можно с помощью народных методик. Такие способы признаны безопасными.
К эффективным относят использование желтой глины. Небольшое количество компонента перемешивают с водой и наносят на кожу лица. Поверх рекомендуют накрыть стерильным бинтом. Процедура длится от 10 до 20 минут, после чего состав смывают теплой водой. Чтобы добиться положительного результата, лечение проводят не меньше недели.
Чтобы избавиться от клеща, необходимо позаботиться о тщательном очищении кожи. Вместо воды лучше использовать отвар ромашки или шалфея. Такое средство успокаивает кожный покров, предотвращает развитие воспалительного процесса.
Хорошо справляется с патологией настойка календула, сделанная на спирту. Лицо протирают утром и вечером в течение 2 недель.
Для умывания подойдет дегтярное мыло. Но такое средство может привести к шелушению кожного покрова, да и имеет довольно неприятный и резкий запах.
Чтобы справиться с воспалением и уничтожить паразита, можно периодически делать компресс. Готовят его из соли и лимона. Действующие вещества сужают поры, устраняют жирность и ускоряют процесс восстановления эпидермального слоя. Компресс на лице держат не более 10 минут.
Можно ли избавиться от демодекоза навсегда
Многих людей интересует вопрос о том, а можно ли избавиться от демодекса на лице. В нынешнее время справиться с этой проблемой стало легче, ведь существуют различные средства с высокой эффективностью. Но лечение пройдет успешно только тогда, если провести комплексную терапию и соблюсти гигиенические мероприятия.
Демодекоз у человека на лице: как вылечить быстро в домашних условиях
Лечение заключается в использовании препаратов, которые выпускается в виде кремов, мазей и каплей. Отличным эффектом обладает перметриновая мазь. Она способна уничтожить как взрослых особей, так и личинок.
В лечении демодекоза часто используют лекарства, в состав которых входят деготь и сера. Но минус таких средств в том, что они имеют довольно неприятный запах.
Губительное действие на клеща наблюдается при применении цинковой мази и кремов на основе метронидазола.
После прохождения лечебного курса необходимо все силы направить на повышение иммунитета. Пациентам рекомендуют принимать витаминно-минеральные комплексы и травяные сборы на основе листьев черной смородины, мяты и мелиссы, календулы, эхинацеи.
Кроме этого, избавиться от недуга помогут некоторые процедуры в виде:
- микродермабразии или механического пилинга;
- озонотерапии;
- фотокоагуляции;
- криомассажа.
С помощью процедур удается снять ороговевшие клетки с кожного покрова. Эпидермальный слой начинает дышать и постепенно восстанавливаться.
Диета при демодекозе
Демодекоз чаще возникает у тех людей, которые имеют проблемы с пищеварительным трактом. Поэтому необходимо во время лечения соблюдать диету. Следует отказаться от употребления жирных и жареных блюд, копченостей и солений, кондитерских и мучных изделий.
Рацион должен быть богат овощами и фруктами в любом виде. Не стоит забывать об употреблении воды до 2 л в сутки.
Могут ли заразиться демодекозом другие члены семьи или быть носителями
Если в семье хоть один человек заболел демодекозом, это может стать причиной заражения других. Это возможно в том случае, если наблюдается низкий иммунитет. Чтобы снизить риск заражения, у каждого члена семьи должны быть свои индивидуальные постельные принадлежности и полотенце.
Рекомендации и советы при демодекозе
Чтобы снизить активность клеща и полностью избавиться от симптомов заболевания, нужно придерживаться некоторых советов:
- Женщинам следует отказаться от применения тональных средств хотя бы на время лечения.
- Исключить воздействие ультрафиолетовых лучей.
- Правильно питаться и соблюдать питьевой режим.
- Позаботиться о тщательном очищении кожного покрова.
- Регулярно менять постельное белье и полотенца.
- Регулярно очищать личные вещи, которые прикасаются к волосистой части головы и лицу.
Во время лечения запрещено принимать спиртосодержащие напитки. Соблюдая все рекомендации и пройдя полный курс лечения, удастся надолго забыть о проблеме.
Источник
Демодекоз
Рассмотрена проблема возникновения демодекоза, обсуждена роль клеща Demodex в формировании папул и пустул на коже лица, приведены методы диагностики и подходы к лечению пациентов, меры профилактики.
The problem of demodecosis occurrence was considered, the role of Demodex tick in formation of papula and pustula on the skin of the face was discussed, methods of the diagnostics and approaches to the treatment of the patients were given, as well as the preventive measures.
Папулопустулезные дерматозы, основной локализацией которых является кожа лица (акне, розацеа, периоральный дерматит), остаются актуальной проблемой в дерматовенерологии. Среди различных причин возникновения этих заболеваний определенная роль отводится паразитарной теории [1]. Согласно ей, формированию папул и пустул на коже лица способствует клещ-железница (Demodex). Клещ принадлежит роду Demodex, семейству Demodicidae, подотряда Trombidiformes, отряда Acariformes. Впервые клеща выявил F. Berger в ушной сере слухового прохода человека в 1841 году, в том же году F. Henle обнаружил клеща на коже человека. Через год, в 1842 году, G. Simon установил наличие паразита в волосяных фолликулах и впервые описал морфологические свойства, назвав их Acarus folliculorum (от греч. — «сальное животное»). Позже G. Simon (1842) и R. Owen (1843) отнесли найденных клещей к роду Demodex. Намного позднее, более чем через полвека, английский акаролог S. Hirst (1917–1923) выделил 21 вид и несколько подвидов клещей рода Demodex у животных. Впоследствии, изучая паразитирование клеща на коже человека, Л. Х. Акбулатова (1970) обнаружила и описала две формы: Demodex folliculorum longus и Demodex folliculorum brevis [2].
Демодекоз (Demodecosis) — распространенное хроническое заболевание, преимущественно кожи лица. По разным данным, заболеваемость демодекозом составляет от 2% до 5% и стоит на седьмом месте по частоте среди кожных болезней [3, 4]. В структуре акнеформных дерматозов демодекоз составляет 10,5% [5]. Частота осложнений демодекозом у больных розацеа встречается в 88,7%, а периоральным дерматитом в 58,8% случаев [6].
Клещи рода Demodex одинаково распространены среди всех рас и всех возрастных групп [7]. Описаны редкие случаи обнаружения клеща у новорожденных [8], и в целом у детей регистрируется невысокий уровень обсемененности. По всей вероятности, это связано с более низкой выработкой кожного сала у детей по сравнению с взрослыми людьми [9]. Так, у пациентов моложе 20 лет распространенность клещей Demodex составляет 13–20%, а к 70 годам увеличивается до 95–100% [6]. У больных после 45 лет активность клещей поддерживается возрастными изменениями кожи и желез, климактерическими гормональными перестройками, а также различной соматической патологией. Наибольшее количество случаев поражения демодекозом отмечается у людей в возрастной группе 20–40 лет [10]. В лабораторных исследованиях Demodex folliculorum longus выявляется чаще, чем Demodex folliculorum brevis [1], в соотношении у мужчин — 4:1, у женщин — 10:1 [11].
Этиология и патогенез демодекоза
Как демонстрируют многие исследования, даже при наличии на кожном покрове клещей, клиническая картина заболевания развивается не всегда. Исходя из этого, можно утверждать, что клещи рода Demodex являются условно-патогенными паразитами [7]. До настоящего времени не установлены точные причины, приводящие к патогенности клещей рода Demodex, существующие теории разнообразны и противоречивы [12].
Самое распространенное мнение, что одним из пусковых факторов развития заболевания является нарушение микрофлоры кожного покрова. Следуя данной теории, развитию патогенности клеща благоприятствуют изменения функций сальных желез с последующим изменением состава кожного сала и микробиоценоза, что приводит к дисбактериозу кожи. Пусковым фактором для развития заболевания является нарушение симбиоза коринобактерий и условно-патогенной микрофлоры [5], а также усиление микробной колонизации вследствие изменения количества поверхностных липидов [13].
Согласно мнению многих авторов, успех терапии метронидазолом, не обладающим прямым антипаразитарным действием, связан с тем, что Demodex проявляет свои патогенные свойства в качестве переносчика микробов и вирусов в более глубокие отделы волосяных фолликулов и сальных желез [14]. Дополнительным фактором для развития воспалительного гнойно-некротического процесса является возможность занесения патогенных пиококков и Pityrosporum spp. в глубокие слои фолликул и сальных желез при перемещении клещей [14, 15].
Заслуживают внимания и другие теории развития воспаления в коже при демодекозе. Бацилла (Bacilluss oleronius), найденная на поверхности клеща, в результате своей жизнедеятельности способна повышать активность самих клещей, а также стимулировать другие микроорганизмы (стрептококки, стафилококки, Propionibacterium acnes, грибы рода Malassezia) [16], вырабатывать провоспалительные белки 62-Da и 83-Da, запуская каскад иммунных реакций [17].
Благоприятным фактором для возникновения демодекоза является наличие очагов хронической инфекции, нарушения функций желудочно-кишечного тракта, печени, нервной системы, эндокринных желез, длительного применения топических кортикостероидов [18–20]. Многими авторами отмечена связь подъема заболеваемости в весенне-летний период с повышенной инсоляцией, изменением температуры внешней среды [18]. Скорее всего, это можно объяснить тем, что выработка витамина D под действием ультрафиолетового излучения вызывает повышенный синтез кателицидинов (LL-37), поддерживающих активность воспалительного процесса [21, 22].
Большую роль в развитии инвазии клещами рода Demodex играет реактивность иммунной системы. Ряд авторов показали, что Demodex folliculorum встречается чаще у пациентов декретированных групп, например, при гемодиализе и Т-клеточных лимфомах [23], первичном или вторичном иммунодефиците [24], вирусе иммунодефицита человека, острой лимфобластной лейкемии и других злокачественных новообразованиях [25], после кортикостероидной [26] или цитостатической терапии [27].
Фактором для развития клещевой инвазии, поддержания активности патологического процесса, а также неэффективности проводимой терапии, по мнению большинства авторов, является дисбаланс в цитокиновом каскаде [3, 13, 28–30]. Обнаружено наличие инфильтратов вокруг клещей Demodex из эозинофилов и типичных гранулем, состоящих из CD4+ Т-хелперов [31], повышение готовности лимфоцитов к апоптозу и увеличенное количество NK клеток с Fc-рецепторами [32], снижение абсолютного числа лимфоцитов и увеличение уровня IgM [33].
Клиническая картина заболевания
Источником заражения демодекозом является человек (больной или носитель) и домашние животные. Клещи паразитируют у собак, лошадей, крупного рогатого скота. Демодекоз может быть первичным и протекать как самостоятельное заболевание и вторичным, как следствие уже имеющихся болезней кожи (розацеа, периоральный дерматит, себорейный дерматит и др.) [34].
Основная локализация клещей — сальные железы кожи лица, ушных раковин, спины, груди, мейбомиевые железы, фолликулы кожи в области сосков, редко — в области спины [2]. Атипичные локализации, где может быть найден Demodex, — половой член, ягодицы, эктопические сальные железы, слизистая оболочка рта. N. Stcherbatchoff (1903), обнаружив клещей в ресничных фолликулах век человека, доказала роль клеща в развитии блефаритов и блефароконъюнктивитов. Этиопатогенетическое влияние клещей при заболеваниях глаз достаточно велико и в настоящее время описывается многими авторами [35].
Заболевание возникает внезапно. Субъективно у больных появляются ощущения зуда, жжения, ползания, распирания и жара. Патологический кожный процесс локализуется преимущественно в области Т-зоны лица. Классические клинические проявления демодекозной инфекции — Pityriasis folliculorum, сопровождаются ощущениями зуда и жара, кожа становится истонченной, приобретая вид папирусной бумаги [1]. Акнеформный тип характеризуется преобладанием папул на коже лица, а наличие папулопустулезных элементов и диффузной эритемы говорят о розацеоподобном типе [1]. Клиническая картина demodicosis gravis имеет схожесть с гранулематозной формой розацеа, также характеризующейся наличием гранулем в дерме [1].
Интересно, что разные виды клеща вызывают различную клиническую картину, что связано, предположительно, с размерами самих клещей. При обнаружении Demodex folliculorum чаще наблюдается эритема и десквамация эпителия, при выявлении Demodex brevis — симметричные папулопустулезные элементы [36].
При поражении глаз отмечается гиперкератоз с наличием чешуек на ресничном крае и «воротничка» вокруг ресниц [37, 38]. Пациенты жалуются на чувство зуда и ощущение инородного тела в глазах [39].
В научной литературе существует предположение о роли Demodex в формировании андрогенной алопеции [40]. Возможно, механизм развития облысения связан с формированием инфильтрата в волосяном фолликуле, вызванным присутствием клещей Demodex. Активированные воспалением Т-лимфоциты индуцируют синтез коллагена, что, в конечном счете, приводит к фиброзному перерождению волосяного фолликула [35].
Длительное хроническое течение демодекоза характеризуется утолщением кожи, чувством стягивания, уменьшением эластичности и мягкости, наличием серозных или кровянисто-гнойных корочек. Присоединение вторичной пиококковой инфекции сопровождается возникновением крупных пустул, нодулярных элементов, макроабсцессов, что может приводить к обезображиванию лица [34].
Диагностика демодекоза
Диагностика демодекоза может проводиться несколькими методами. Лабораторная диагностика является наиболее простым методом. В ходе нее составляется акарограмма, которая основывается на подсчете личинок, нимф, яиц и имаго. Клеща возможно обнаружить на поврежденном участке кожи, при экстракции содержимого фолликула или извлечении ресниц или бровей без повреждения волосяных фолликулов [41]. Исследуемый материал помещают на предметное стекло с 10% раствором щелочи (с целью определения активности клещей применяют глицерин), накрывают предметным стеклом и просматривают под малым увеличением микроскопа. Для более точного микроскопического подсчета обнаруженных клещей рекомендуется добавлять в исследуемый материал раствор красителя флюоресцеина [42]. Микроскопический метод является единственным для определения наличия клещей в волосяных фолликулах. Критерием клещевой активности служит количество более 5 взрослых особей, личинок или яиц на 1 см2 [34]. При диагностике демодекоза ресниц нормой считается обнаружение одного клеща на 2–4 ресницах [43].
Преимущество методики заключается в возможности анализа сразу нескольких участков поражения, а также извлечении клещей не только с поверхности кожного покрова, но и непосредственно из сальных желез. Здесь возникает другая проблема — не всегда удается добраться до клещей в глубине сальных желез. В связи с этим соскоб не является высокоинформативным методом и не доказывает отсутствие клещей [44]. К недостаткам метода также относятся травматизация эпителия, обследование небольших по величине участков поражения, относительная болезненность процедуры и дискомфорт пациентов после эпиляции [45].
Для оценки проводимой терапии делают повторные акарограммы, с целью подсчета количества и определения активности клещей [45]. Если в соскобе обнаружены исключительно продукты жизнедеятельности и пустые яйцевые оболочки, проводят повторное исследование, т. к. в процессе лечения Demodex перемещается в зоны, необработанные акарицидными средствами. В таких случаях чаще всего клещи локализуются у кромки волосистой части головы [5].
Другим модифицированным методом диагностики является проведение поверхностной биопсии («скотч-проба») [44]. На обезжиренное покровное стекло наносят каплю клея цианокрилата (БФ-6, сульфакрилат), затем приклеивают к пораженной поверхности на 1 минуту. Во втором варианте используют скотч, размером 1 см 2 , который после снятия приклеивается к покровному стеклу. При удалении покровного стекла или скотча на их поверхности остается слой эпидермиса, содержимое сальных желез с имеющимися там клещами. Затем наносится раствор щелочи, накрывается поверх покровным стеклом и рассматривается под микроскопом на малом увеличении. В сравнении с прямым микроскопическим исследованием данный метод позволяет диагностировать демодекоз в большем числе случаев [46]. Преимущество метода — это проведение процедуры на любом участке кожного покрова, а также простота применения. Травматизация эпителия, трудность получения материала с крыльев носа, неполная стерильность получаемых препаратов являются недостатками метода [45].
М. В. Камакина (2002) выявила достоверную статистическую вероятность отрицательного результата лабораторного анализа на наличие клещей на коже при выраженной клинической картине заболевания, которая составила 1,5% [47]. Следовательно, лабораторные методы не являются абсолютно достоверными.
Более информативным методом диагностики демодекоза является проведение кожной биопсии с последующей гистологией полученных препаратов. С этой целью пункционным (панч) или эксцизионным (скальпель) методом берут небольшой участок кожи, фиксируют его в течение суток 10% нейтральным раствором формалина, уплотняют парафином и окрашивают гематоксилин-эозином. Гистологическое исследование дает массу преимуществ. В частности, можно полностью посмотреть сальную железу и окружающие ее участки. При ретроспективном патоморфологическом исследовании биоптатов кожи головы в 15% случаев наблюдалось сочетание демодекоза с грибковыми, воспалительными поражениями, невусами, фиброзом [48]. Главным недостатком метода является травматизация кожи с образованием рубца, а также невозможность обследования большой поверхности кожного покрова [45].
В качестве диагностического инструмента для выявления Demodex R. Segal и соавт. (2010) предложили использовать дерматоскоп. Метод дерматоскопии позволяет визуализировать клещей на поверхности кожного покрова, а также расширенные сосуды кожи [49]. Другим неинвазивным методом оценки наличия клещей Demodex является применение оптической когерентной томографии, позволяющей в режиме реального времени оценить состояние кожи больных в двух проекциях [50].
С появлением конфокального лазерного микроскопа стал доступен новый метод обследования больных на наличие клещей Demodex. Конфокальная лазерная сканирующая микроскопия позволяет визуализировать поверхностные слои кожного покрова in vivo, а также получить объемное четырехмерное изображение [51]. Преимуществами метода является высокая информативность, неинвазивность и, как следствие, отсутствие дискомфорта у пациентов.
Лечение демодекоза
При выборе терапии демодекоза необходимо учитывать клиническую картину заболевания, тяжесть процесса, а также сопутствующую патологию пациента [52, 67–69].
До сих пор на протяжении многих лет самым эффективным препаратом в терапии демодекоза остается метронидазол, являющийся производным нитроимидазольной группы [53]. Метронидазол обладает выраженным противовоспалительным [22], противоотечным [54], иммуномодулирующим действием [55]. Стандартная схема лечения метронидазолом — 250 мг 3 раза в день в течение 2–4 недель [52].
Другим препаратом выбора является орнидазол, назначаемый по схеме 500 мг два раза в день курсами по 10 дней [52]. Препарат имеет как противопаразитарное, так и бактериостатическое действие, повышает активность нейтрофилов, стимулирует адренергические структуры, усиливает репаративные процессы [52, 56].
Наружная терапия также должна включать антипаразитарные средства. Наиболее часто используется метронидазол (Клион, Метрогил) в виде мази или геля 2%, применяемый в течение 14 дней. В качестве альтернативной терапии возможно применение мази бензилбензоат [1, 10, 43, 57].
С целью достижения элиминации клещей назначают акарицидные препараты. Из фармакологической группы пиретроидов, обладающих антипаразитарными свойствами, доказал свою эффективность перметрин [4, 58]. Небольшое количество мази тонким слоем наносят на пораженные участки кожи. Мазь смывают водой через 24 часа. В большинстве случаев достаточно однократного применения, но при недостаточной эффективности (появление новых элементов сыпи, сохранение зуда) процедуру рекомендуется повторить через 14 дней.
Хорошо переносится и не вызывает серьезных нежелательных лекарственных реакций препарат Спрегаль, содержащий раствор эсдепалетрина и пиперонила бутоксида [18, 59].
При наличии папулопустулезных высыпаний показано назначение классических редуцирующих мазей и паст (цинк-ихтиоловая [60], 1–2% дегтярная и 1–2% ихтиоловая мази, 1% ихтиол-резорциновая паста) [61].
Некоторые авторы высоко оценивают терапевтическую эффективность геля Демотен (сера, гиалуроновая кислота, сок алоэ вера, поливинилпирролидон) [62].
Однако, несмотря на успешную терапию с применением классических средств, в практике дерматовенеролога все чаще встречаются резистентные к терапии и рецидивирующие формы демодекоза. В связи с этим разрабатываются новые методы и методики лечения. Например, Л. Р. Беридзе (2009) рекомендует использовать сочетанную методику криотерапии с кремом Розамет (метронидазол 1%) [57].
В случае акнеформного типа демодекоза или резистентности к антипаразитарным препаратам целесообразно использовать системные ретиноиды (изотретиноин) в дозировке 0,1–0,5 мг/кг массы тела в сутки в течение 2–4 месяцев [63].
При лечении демодекоза глаз используются антихолинэстеразные средства (холиномиметики): физостигмин, 0,02% фосфакол, 0,01% армин, 0,5% тосмилен [38]. Хорошие результаты лечения наблюдаются при применении Блефарогеля 1 и 2, Блефаролосьона [64].
Из физиотерапевтических методик рекомендуется использовать свойства узкополосного синего света (405–420 нм). Длины волн голубого света несколько больше длин волн ультрафиолетового излучения, поэтому узкополосный синий свет достигает сетчатого слоя дермы, проникая на глубину до 2,5 мм, соответствующей расположению сальных желез. Единичные наблюдения свидетельствуют о высокой эффективности данного метода при лечении акне, осложненных демодекозом [65].
Меры профилактики сводятся к соблюдению общегигиенических правил, адекватного и рационального ухода за кожей лица, полноценного питания и отдыха. Важно применение защитных средств против ультрафиолетового излучения, а также ограничение пребывания на солнце [66].
Таким образом, несмотря на то, что демодекоз часто встречающееся заболевание, до сих пор не раскрыты этиологические факторы, приводящие к патогенности клеща, и не установлен точный механизм развития воспаления кожи, не оценена роль Demodex в возникновении воспалительных дерматозов на коже лица. Противоречивость мнений различных авторов вызывает много споров и вопросов, требующих дальнейшего исследования. Лечение антипаразитарными средствами не всегда эффективно и часто провоцирует развитие хронически резистентных к терапии форм.
Литература
- Baima B., Sticherling M. Demodicidosis revisited // Acta Derm Venereol. 2002; 82: 3–6. [PubMed: 12013194].
- Акбулатова Л. Х. Морфология двух форм клеща Demodex folliculorum hominis и его роль в заболеваниях кожи человека. Автореф дис. канд. мед. наук. Ташкент, 1968.
- Бутов Ю. С., Акилов О. Е. Факторы успешной колонизации клещами Demodex spp. кожи человека // Вестн. последипломн. мед. образ. 2002; 1: 87.
- Верхогляд И. В. Современные представления о демодекозе // Лечащий Врач. 2011; 5.
- Сюч Н. И. Лабораторная диагностика чесотки и демодекоза. Учебное пособие. М.: РМАПО, 2003. 25 с.
- Елистратова Л. Л. Клинико-микробиологические особенности акнеподобных дерматозов, осложненных демодекозом. Автореф. дис. канд. мед. наук. СПб, 2013. 20 с.
- Lacey N., Kavanagh K., Tseng S. C. Under the lash: Demodex mites in human diseases // Biochem (Lond). 2009. 31, 2–6.
- Gutierrez Y. Diagnostic Pathology of Parasitic Infections with Clinical Correlations, 2 nd ed. New York, NY: Oxford University Press; 2000.
- Ozdemir M. H., Aksoy U., Sonmez E., Akisu C., Yorulmaz C., Hilal A. Prevalence of Demodex in health personnel working in the autopsy room // Am J Forensic Med Pathol. 2005. 26, 18–23.
- Адаскевич В. П. Акне и розацеа. СПб: Ольга, 2000. С. 97, 112–113.
- Bohdanowicz D., Raszeja-Kotelba B. Demodex in the pathogenesis of certain skin diseases // Post Dermatol Alergol. 2001. 18, 51–53.
- Whitfeld M., Gunasingam N., Leow L. J., Shirato K., Preda V. Staphylococcus epidermidis: a possible role in the pustules of rosacea // J Am Acad Dermatol. 2011. 64, 49–52.
- Бутов Ю. С., Акилов О. Е. Роль иммунных нарушений в патогенезе демодикоза кожи // Рос. журн. кожных и венерич. бол. 2003; № 3, с. 65–68.
- Wolf R., Ophir J., Avigad J., Lengy J., Krakowski A. The hair follicle mites (Demodex spp.). Could they be vectors of pathogenic microorganisms? // Acta Derm. Venereol. 1988; 68: 535–537. [PubMed: 2467494].
- Clifford C. W., Fulk G. W. // J Med Entomol. 1990. Vol 27, № 4, p. 467–470.
- O’Reilly N., Bergin D., Reeves E. P., McElvaney N. G., Kavanagh K. Demodex-associated bacterial proteins induce neutrophil activation // Br J Dermatol. 2012; 166: 753–760. [PubMed: 22098186].
- Li J., O’Reilly N., Sheha H., Katz R., Raju V. K., Kavanagh K., Tseng S. C. Correlation between ocular Demodex infestation and serum immunoreactivity to Bacillus proteins in patients with Facial rosacea // Ophthalmology. 2010; 117: 870–877.
- Данилова А. А., Федоров С. М. Паразитарные болезни кожи. Демодекоз // Русский медицинский жернал. 2001. Т. 8, № 6, с. 249–254.
- Коган Б. Г. Клинико-иммунопатологические особенности, диагностика и лечение демодикоза. Автореф. дис. канд. мед. наук. К., 1995, 23 с.
- Кошевенко Ю. Н. Кожа человека. Руководство для врачей и студентов. М.: Изд-во «Медицина», 2008. 753 с.
- Peric M., Lehmann B., Vashina G., Dombrowski Y., Koglin S., Meurer M. et al. UV-B-triggered induction of vitamin D3 metabolism differentially affects antimicrobial peptide expression in keratinocytes // J Allergy Clin Immunol. 2010; 125: 746–749. [PubMed].
- Persi A., Rebora A. Metronidazole in the treatment of rosacea // Arch Dermatol. 1985; 121: 307–308.
- Nakagawa T., Sasaki M., Fujita K., Nishimoto M., Takaiwa T. Demodex folliculitis on the trunk of a patient with mycosis fungoides // Clin Exp Dermatol. 1996; 21: 148–150. [PubMed: 8759206].
- Gothe R. Demodicosis of dogs — a factorial disease? // Berl Munch TierarztlWochenschr. 1989; 102: 293–297. [PubMed: 2679540].
- Kaya S., Selimoglu M. A., Kaya O. A., Ozgen U. Prevalence of Demodex folliculorum and Demodex brevis in childhood malnutrition and malignancy // PediatrInt. 2013. 55 (1): 85–9. [PubMed].
- Boge-Rasmussen T., Christensen J. D., Gluud B., Kristensen G., Norn M. S. Demodexfolliculorum hominis (Simon): Incidence in a normomaterial and in patients under systemic treatment with erythromycin or glucocorticoid // Acta Derm Venereol. 1982; 62: 454–456. [PubMed: 6183907].
- Bosch R. J., Fernandez F., Sunchez P. et al. Abstract of the 19-th World Congress of Dermatology. Sydney. 1997. P. 4101.
- Кусая Н. В. Особенности иммунного и цитокинового статуса у пациентов с демодекозом кожи. Автореф. дис. канд. мед. наук. Владивосток, 2009. 22 с.
- Сюч Н. И. Паразитарные болезни кожи. Демодекоз: этиология, патогенез, клиника, лаборатоная диагностика // Consilium medicum. 2004. T. 6, № 3, c. 191–194.
- Юцковская Я. А., Кусая Н. В., Ключник С. Б. Обоснование патогенетической терапии при акнеподобных дерматозах, осложненных клещевой инвазией Demodex folliculorum // Клинич. дерматол. и венерол. 2010. № 3, с. 60–63.
- Rufli T., Buchner S. A. T-cell subsets in acne rosacea lesions and the possible role of Demodex folliculorum // Dermatologica. 1984; 169: 1–5.
- Akilov O. E., Mamcuoglu K. Y. Immune response in demodicosis // Eur Acad Dermatol Venereol. 2004; 18: 440–444. [PubMed: 15196158].
- El-Bassiouni S. O., Ahmed J. A., Younis A. I., Ismail M. A., Saadawi A. N., Bassiouni S. O. A study on Demodex folliculorum mite density and immune response in patient with facial dermatoses // J Egypt Soc Parasitol. 2005; 35: 899–910. [PubMed: 16333898].
- Бутов Ю. С., Акилов О. Е. Клинические особенности и вопросы классификации демодикоза кожи // Рос. журн. кожных и венерич. бол. 2003; № 2, с. 53–58.
- Whiting D. A. Diagnostic and predictive value of horizontal sections of scalp biopsy specimen in male pattern androgenetic alopecia // J Am Acad Dermatol. 1993; 28: 755–63. [PubMed: 8496421].
- Akilov O. E., Butov Y. S., Mamcuoglu K. Y. A clinic-pathological approach to the classification of human demodicosis // J Dtsch Dermatol Ges. 2005. 3, 607–614.
- Березнюк Л. Г., Сакович В. К., Татаринова В. В. // Офтальмологический журнал. 1995. № 3. С. 186–187.
- Парпаров А. Б., Величко М. А., Жилина Г. С. // Офтальмологический журнал. 1988. № 5. С. 278–279.
- Kheirkhah A., Casas V., Li W., Raju V. K., Tseng S. C. Corneal manifestations of ocular Demodex infestation // Am J Ophthalmol. 2007; 143: 743–749.
- Mahé Y. F. Inflammatory perifollicular fibrosis and alopecia // Int J Dermatol. 1998; 37: 416–417. [PubMed: 9646123].
- Hom M. M., Mastrota K. M., Schachter S. E. Demodex // Optom Vis Sci. 2013, Jul; 90 (7): e198–205. [PubMed: 23748846].
- Kheirkhah A., Blanco G., Casas V., Tseng S. C. Fluorescein dye improves microscopic evaluation and counting of demodex in blepharitis with cylindrical dandruff // Cornea. 2007, Jul; 26 (6): 697–700. [PubMed: 17592319].
- Азнабаев М. Т., Мальханов В. Б., Гумерова Е. И. Демодекоз глаз. Уч.-метод. пос. Уфа, 2002. 8 с.
- Crawford G. H., Pelle M. T., James W. D. Rosacea: Etiology, pathogenesis, and subtype classification // J Am Acad Dermatol. 2004; 51: 327–344. [PubMed: 15337973].
- Сирмайс Н. С., Абесадзе Г. А., Устинов М. В. Демодекоз: патогенетические аспекты при различных дерматозах лица. Метод пособие. М., 2013. 26 с.
- Askin U., Seçkin D. Comparison of the two techniques for measurement of the density of Demodex folliculorum: standardized skin surface biopsy and direct microscopic examination // Br J Dermatol. 2010, May; 162 (5): 1124–1126. [PubMed: 20199545].
- Камакина М. В. Акне у взрослых. Автореф. дис. канд. мед. наук. М., 2002. 27 с.
- Karaman U., Celik T., Calik S., Sener S., Aydin N. E., Daldal U. N. Demodex spp. in hairy skin biopsy specimens // Turkiye Parazitol Derg. 2008; 32 (4): 343–345. [PubMed: 19156609].
- Segal R., Mimouni D., Feuerman H., Pagovitz O., David M. Dermoscopy as a diagnostic tool in demodicidosis // Int J Dermatol. 2010; 49 (9): 1018–1023. [PubMed: 20931672].
- Maier T., Sattler E., Braun-Falco M., Ruzicka T., Berking C. High-definition optical coherence tomography for the in vivo detection of demodex mites // Dermatology. 2012; 225 (3): 271–276. [PubMed: 23257730].
- Митрошина Е. В. Оптический имиджинг в приложении к исследованию нейробиологических систем мозга Электронное учебно-методическое пособие. Нижний Новгород: Нижегородский госуниверситет, 2012. 40 с.
- Франкенберг А. А., Шевченко В. А., Кривко С. В., Шляхова В. К. Опыт применения препарата «Орнизол» в комплексной терапии демодикоза // Червень. 2007. № 2, с. 10–12.
- Patrizi A., Neri I., Chieregato C. Demodicosis in immunocompetent young children: report of eight cases // Dermatology. 1997; 195: 239–242.
- Jansen T., Plewig G. Klinik und Therapie der Rosazea. H+G. В 71, H 2, 1996; 88–95.
- Тодор Г. Ю., Завгородняя В. П., Чеибер З. Т. и др. // Офтальмологический журнал. 1990. № 7, с. 443–445.
- Barnhorst D., Foster J., Chern K. The efficacy of topical metronidazole in the treatment of ocular rosacea // Ophthalmology. 1996; 103 (11): 1880–1883.
- Beridze L. R., Katsitadze A. G., Katsitadze T. G. Cryotherapy in treatment of skin demodecosis // Georgian Med News. 2009. [PubMed: 19556638].
- Forton F., Seys B. Density of Demodex folliculorum in rosacea: a case-control study using standardized skin-surface biopsy // Br J Dermatol. 1993; 128 (6): 650–659.
- Коган Б. Г. Современные аспекты патогенеза и клинического течения демодикоза // Украинский журнал дерматологии, венерологии, косметологии. 2002, № 6.
- Fulk G. W., Clifford C. // J Am Optom Assoc. 1990. Vol. 61, № 8. P. 637–639.
- Junk A. K., Lucask A., Kampik A. // Klin. Monatbl. Augenheilkd. 1998. Vol. 213. P. 48–50.
- Сирмайс Н. С., Устинов М. В. Клиническая эффективность геля «Демотен» в комплексном лечении и профилактике демодикоза и розацеа // Вестник дерматологии и венерологии. 2011, № 6, с. 85–90.
- Forton F. M. N. Papulopustular rosacea, skin immunity and Demodex: pityriasis folliculorum as a missimg link // JEADV. 2012. 26, 19–28.
- Полунин Г. С., Сафонова Т. Н., Федоров А. А., Полунина Е. Г., Пимениди М. К., Забегайло А. О. Роль хронических блефароконъюнктивитов в развитии синдрома сухого глаза // Бюллетень СО РАМН. 2009, № 4 (138), с. 123–126.
- Махмудов А. В. Фототерапия синим светом угревой болезни с учетом изучения антимикробного пептида LL-37 и ультразвукового дермасканирования кожи. Автореф дис. канд. мед. наук. М., 2012.
- Wang T. T., Nestel F. P., Bourdeau V., Nagai Y., Wang Q., Liao J. et al. Cutting edge: 1,25-dihydroxyvitamin D3 is a direct inducer of antimicrobial peptide gene expression // J Immunol. 2004; 173: 2909–2912. [PubMed].
- Schauber J., Gallo R. L. The vitamin D pathway: a new target for control of the skin’s immune response? // Exp Dermatol. 2008; 17: 633–639. [PubMed].
- Акилов О. Е. Клиническая оценка взаимосвязи нарушения иммунной системы и особенности HLA-гистиотипа у больных демодекозом кожи. Автореф. дис. канд. мед. наук. М., 2002.
- Батыршина С. В., Гордеева А. М., Богданова М. А., Булгакова Д. Р. Эффективность геля скинорен в наружной терапии больных угревой болезнью и розацеа // Вестн. дерматол. и венерол. 2005; 4: 44–46.
А. А. Кубанов, доктор медицинских наук, профессор
Ю. А. Галлямова, доктор медицинских наук, профессор
А. С. Гревцева 1
ГБОУ ДПО РМАПО МЗ РФ, Москва
Источник