- Лечение уреаплазмы и микоплазмы народными средствами
- Рецепты народной медицины при уреаплазмозе и микоплазмозе
- Уреаплазмоз — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы уреаплазмоза
- Патогенез уреаплазмоза
- Классификация и стадии развития уреаплазмоза
- Осложнения уреаплазмоза
- Диагностика уреаплазмоза
- Лечение уреаплазмоза
- Прогноз. Профилактика
Лечение уреаплазмы и микоплазмы народными средствами
Обследование на наличие половых инфекции при воспалительных заболеваниях у женщин часто дают положительный результат анализа микоплазмы или уреаплазмы. Но врачи все чаще склоняются к тому, чтобы не лечить уреаплазмоз и микоплазмоз антибиотиками, признавая эти микроорганизмы условно-патогенной микрофлорой. Возможно ли лечение уреаплазмы и микоплазмы народными средствами?
Во-первых, сразу успокоим тех, у кого анализ микоплазмы или уреаплазмы выдал положительные результаты: это не половые инфекции, их относят к условно-патогенной флоре. Часто врач назначает женщинам анализы на половые инфекции при острых или хронических воспалительных заболеваниях урогенитального тракта, сопровождающихся схожими симптомами: зуд, обильные выделения, боли в тазовой области, болезненное мочеиспускание. При этом одновременно назначаются и анализы на условно-патогенную микрофлору: гарднереллы, уреаплазмы и микоплазмы. Получая результаты анализов, женщины часто пугаются, особенно во время беременности, так как причисляют вышеназванные микроорганизмы к страшным половым инфекциям, раз уж сдавали их одновременно. Но врач просто ищет и причину заболевания, и его проявления. Некоторые половые инфекции вызывают рост условно патогенной флоры, а иногда это происходит без наличия «страшных» болезней (имеем в виду заболевания, передающиеся при половом контакте, например, гонорея, сифилис, трихомониаз). Условно-патогенная флора есть у всех, но кому-то она не доставляет никакого беспокойства, а у кого-то начинаются проблемы с женским здоровьем. Пугаться не стоит, лечение уреаплазмоза и микоплазмоза даже врачами-аллопатами отличается от лечения половых инфекций, и если они сильно беспокоят, то врачи часто назначают антибиотикотерапию, но отличную от той, что требуется при половых инфекциях. Партнеру часто вообще не назначают лечение, в отличие от половых инфекций, если его ничто не беспокоит. Помимо антибиотиков доктором назначаются противовоспалительные средства для местного применения (свечи) и, в обязательном порядке, средства для укрепления иммунитета, восстановления микрофлоры влагалища. Кроме того, после антибиотиков еще долго приходится бороться с микозами, поэтому врач назначает и противомикотические препараты.
С точки зрения народной медицины, усиление защитных сил организма, снятие неприятных симптомов, зуда, жжения, выделений, болезненности при мочеиспускании и противовоспалительные сборы в комплексе помогают подавить рост условно-патогенной флоры.
Эффективность чеснока против роста патогенных микроорганизмов признана как в народной, так и в аллопатической медицине. Употребление чеснока в пищу ускорит выздоровление при любых инфекциях и заболеваниях на фоне ослабленного иммунитета.
Золотарник рекомендован при уреаплазмозе не только женщинам, но и мужчинам, особенно если на фоне этих заболеваний начинается цистит или уретрит. В Европе он используется при лечении многих заболеваний мочеполовой сферы, так как быстро снимает воспаление, даже эффективнее боровой матки, грушанки и зимолюбки. Вторыми по эффективности при лечении воспалений, вызванных ростом патогенной микрофлоры, являются зимолюбка, боровая матка и грушанка. Эти лекарственные травы используются даже при воспалениях, причины которых выявить не удалось, но которые зачастую становятся помехой для зачатия и вынашивания беременности.
Чтобы избавиться от зуда и жжения, в домашних условиях 2-3 раза в день в течение недели проводят спринцевания крепким отваром коры дуба, корня бадана, курильского чая и боровой матки. Если симтомы зуда и жжения не слишком беспокоят, то лучше проводить спринцевания через день, 7-10 раз за месяц, так как после промывания влагалища полезной микрофлоре надо дать время для восстановления. Также в этот отвар рекомендуется добавлять 1-2 капли масла чайного дерева и несколько капель облепихового масла, которые не только усиливают противовоспалительный эффект трав, но и поддерживают рост «хорошей» микрофлоры.
Рецепты народной медицины при уреаплазмозе и микоплазмозе
Золотарник. 2 столовых ложки золотарника залить двумя стаканами кипятка, настоять 30-40 минут в термосе, пить по половине стакана 4 раза в день в течение трех недель.
Зимолюбка, грушанка, боровая матка. В идеале, конечно, взять одинаковое количество всех трех трав, так как эта «тройчатка» гораздо эффективнее, чем каждая из трав в отдельности, но можно обойтись и любой одной из них. 10 г сбора или травы залить 2-3 стаканами кипятка, подержать 5 минут на медленном огне, настоять час в теплом месте, выпить равными частями в течение дня. Курс — также, как и золотарника — 21 день. Можно совмещать с золотарником.
Сбор для спринцеваний и наружной гигиены при зуде, жжении, выделениях из влагалища при уреаплазмозе и микоплазмозе. Кора дуба — 2 части, корень бадана — 1 часть, боровая матка — 1 часть, курильский чай — 1 часть. 20 г сбора залить 1 кипятка, 15-20 минут кипятить на медленном огне, под крышкой, следить за тем, чтобы сильно не кипело. Настоять 1-2 часа, процедить. Этого отвара достаточно на две процедуры.
Чеснок. Ежедневно съедать по 3-4 зубка чеснока. Гораздо быстрее чеснок съедается, если сделать из него пасту: измельчить в блендере 100-150 г чеснока с таким же количеством растительного масла, добавить 1-2 чайных ложки соли и столовую ложку лимонного сока или уксуса 6%, взбить еще раз. Должна получиться паста, по консистенции напоминающая густой крем, которую можно добавлять в салаты вместо сметаны или майонеза, мазать на хлеб или добавлять в любые блюда. Густоту пасты можно регулировать, увеличивая или уменьшая количество масла при приготовлении. При регулярном употреблении чеснока любая патогенная микрофлора постепенно исчезает и перестает приносить неприятности.
Чтобы улучшить микрофлору в кишечнике во время лечения уреаплазмоза и микоплазмоза, что также повысит иммунитет, пейте каждый день по 1-2 стакана курильского чая и ешьте больше витаминов.
Если в вашей пище недостаточно каротиноидов, что также могло послужить причиной снижения иммунитета, то никакие анализы этого не покажут. Быстро исправить эту ситуацию можно при помощи облепихового масла. Облепиховое масло — природный источник каротиноидов, необходимых нам каждый день. Без них мы не просто болеем, но и стареем, не говоря уж об ослаблении защитных сил нашего организма. При лечении заболеваний половой сферы и для повышения иммунитета рекомендуется утром и вечером выпивать по половине чайной ложке облепихового масла с высоким содержанием каротиноидов. Облепиховое масло, как и льняное масло, всегда должно быть в вашем холодильнике, чтобы как можно реже приходилось употреблять синтетические витамины или лечиться от заболеваний, возникших из-за ослабленного иммунитета.
Если симптомы прошли и анализ показывает снижение количества микоплазм или уреаплазм или их полное отсутствие, то ваш иммунитет справился с болезнью, и патогенной микрофлоре пришлось отступить под натиском здоровой микрофлоры и противовоспалительных препаратов, но если вам не удается справиться с неприятными симптомами длительное время, то тут следует задуматься о психологических причинах болезни. Ведь сами уреаплазмы или микоплазмы – это не болезнь, а проявление более серьезных проблем, то есть они – те же самые симптомы, что и наружные проявления, зуд и жжение, например. Если человек верит в силу трав, то психологической уверенности и действия трав будет вполне достаточно для выздоровления, но если человек верит только в надежность антибиотиков, то эта уверенность поможет выздороветь только при помощи антибиотиков. Если ваш доктор все-таки рекомендует подождать с антибиотиками, то испробуйте этот шанс, положитесь на свои силы и силы природы!
Источник
Уреаплазмоз — симптомы и лечение
Что такое уреаплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ковалык В. П., уролога со стажем в 26 лет.
Определение болезни. Причины заболевания
Уреаплазмоз — группа воспалительных и дисбиотических заболеваний, ассоциированных с уреаплазмами (Ureaplasma species). С 1995 г. различают два вида уреаплазм: Ureaplasma urealyticum и Ureaplasma parvum. Геном U.urealyticum значительно больше U.parvum. В настоящее время невозможно утверждать, что какой-либо из видов является явным патогеном или наоборот — сапрофитом.
Уреаплазмы — условно-патогенные микроорганизмы, которые часто обнаруживаются на слизистых оболочках мочеполовых органов, верхних дыхательных путей и в рото-носоглотке.
Впервые уреаплазмы были выделены в США от темнокожего больного негонококковым уретритом в 1954 г. [1]
Первое попадание уреаплазм в мужскую уретру, как правило, вызывает уретрит — воспаление мочеиспускательного канала. Имеются данные о том, что у женщин уреаплазмы ассоциированы с острыми воспалительными заболеваниями органов малого таза (ВЗОМТ), а также с бактериальным вагинозом. Доказана роль уреаплазм в возникновении бронхолегочных заболеваний у новорожденных (бронхит, пневмония) и послеродового хорионамнионита. [2]
Роль уреаплазм в патологии человека до конца не установлена. Продолжается изучение патогенетической связи этих микроорганизмов с широким спектром заболеваний из разных сфер:
- заболевания мочеполовых органов у мужчин: бесплодие, простатит, везикулит, эпидидимоорхит; [3]
- урогенитальная патология у женщин: ВЗОМТ, бесплодие, воспаление бульбовагинальной железы;
- патология новорождённых. Существуют данные о том, что наличие уреаплазм приводит к низкому весу новорождённого и снижению балла по шкале Апгар;
- патология рожениц: преждевременные роды, преждевременный разрыв околоплодного пузыря, привычный выкидыш, замершая беременность и т. д.;
- мочекаменная болезнь, цистит. Уреаплазмы выявляли в удалённых из почек конкрементах в биоптатах мочевого пузыря, а эксперименты по инфицированию мышей приводили к появлению у них уратных камней в почках.
Уреаплазмы зачастую входят в состав нормальной микрофлоры уретры и влагалища. Частота выявления уреаплазм составляет в среднем 40% в мочеполовых органах у женщин и 5-15% у мужчин. При этом U.parvum обнаруживается значительно чаще, чем U.urealyticum (38% против 9%). [4]
Уреаплазмы распространяются посредством сексуальных контактов. Чем больше сексуальных партнёров в течение жизни, тем чаще колонизация уреаплазмами влагалища или уретры. Уреаплазмы передаются новорождённым при прохождении через родовой канал. При этом происходит колонизация слизистой вульвы и влагалища у девочек и носоглотки у обоих полов. Частота выявления уреаплазм у новорожденных может достигать 30% и выше, снижаясь до нескольких процентов к первому году жизни. [5]
В последующем рост частоты колонизации уреаплазмами начинается с момента начала половой жизни (в 14-18 лет).
Симптомы уреаплазмоза
Симптоматика различается в зависимости от возникшего заболевания.
Уретрит может проявляться скудными выделениями и жжением в мочеиспускательном канале, учащенным мочеиспусканием. Без лечения уретрит склонен к саморазрешению: симптомы затихают, пациент успокаивается. Перенесённый уретрит увеличивает вероятность возникновения в будущем воспаления предстательной железы — простатита. Кроме того, осложнениями уретрита могут быть эпидидимоорхит — воспаление яичка и его придатка, везикулит — семенного пузырька и, редко, куперит — бульбоуретральной железы.
Острый сальпингоофорит, эндометрит могут проявляться тянущими болями внизу живота, лихорадкой, слабостью и выделениями из вагины. Воспалительные заболевания тазовых органов у женщин — закономерное следствие бактериального вагиноза, наблюдаемого при выявлении уреаплазм. Симптомы заболевания могут быстро усугубляться, нередко требуется госпитализация в гинекологический стационар.
Помимо воспалительных заболеваний уреаплазмы, помимо многих других микроорганизмов, ассоциированы с бактериальным вагинозом.
Бактериальный вагиноз, как правило, сопровождается выделениями с неприятным запахом, который к тому же усиливается во время близости.
Заболевание предрасполагает к акушерско-гинекологическим осложнениям: преждевременным родам, рождению с низким весом.
Автор статьи разделяет взгляды мировых экспертов в области урогенитальной патологии (Jenny Marazzo, Jorma Paavonen, Sharon Hillier, Gilbert Donders) на отсутствие связи уреаплазм с возникновением цервицита и вагинита. [6] [7] [8]
Здесь необходимо заметить, что российский гайдлайн призывает проводить лечение цервицита и вагинита, базируясь на этиологической роли уреаплазм при этих заболеваниях, что, конечно же, является ошибкой. [17]
Патогенез уреаплазмоза
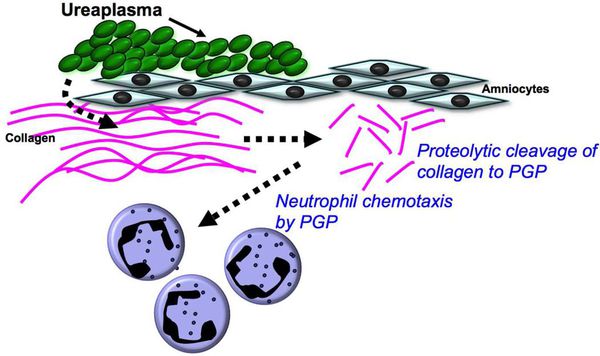
Уреаплазмы — условно-патогенные микроорганизмы, т. е. их болезнетворные свойства реализуются только при особых условиях: высокая концентрация на слизистой, иммуносупрессия и другие.
Уреаплазмы прикрепляются к поверхности слизистой оболочки с помощью цитоадгезиновых протеинов. Кроме уретрального эпителия уреаплазмы способны прикрепляться к эритроцитам и сперматозоидам.
Одним из основных факторов патогенности являются ферменты фосфолипаза А и С, под влиянием которых в организме вырабатывается простагландин — фактор, запускающий сокращения непроизвольных мышц, следовательно, возможны преждевременные роды. Воспалительная реакция сопровождается выработкой провоспалительных цитокинов — IL 6, 8, 10.
Уреаплазмы обладают IgA-протеазной активностью, разрушая местный защитный фактор слизистой оболочки иммуноглобулин А. [9]
Воспалительный процесс в мочеиспускательном канале развивается при большой концентрации уреаплазм. Так показано, что 10 3 КОЕ/мл и выше ассоциировано с выявлением 12 и более лейкоцитов на мл в уретральном содержимом. [10]
Особые факторы патогенеза реализуются при возникновении бактериального вагиноза. При этом ослабевают факторы местного иммунитета слизистой, благодаря чему такие пациентки более подвержены инфицированию инфекциями, передаваемыми половым путём (в т. ч. ВИЧ). Кислотность вагинального содержимого (рН в норме 3,5-4,5) снижается до нейтральной среды (рН 6,5-7 и выше). Таким образом, ослабевает естественный защитный барьер против болезнетворных микроорганизмов.
Классификация и стадии развития уреаплазмоза
По длительности протекания различают острый и хронический уретрит. Острый уретрит — до 2 месяцев, хронический — более 2 месяцев. В последнем случае различают рецидивирующий и персистирующий уретрит.
Хроническим рецидивирующим уретритом считается заболевание, при котором лейкоциты в уретре к концу лечения пришли в норму, а через 3 месяца — вновь наблюдался их подъём свыше 5 в поле зрения (при увеличении х1000). Хронический персистирующий уретрит — когда повышенное содержание лейкоцитов наблюдалось к концу лечения и через 3 месяца. [11]
ВЗОМТ подразумевает вовлечение в процесс маточных труб, яичника и их связок. Воспаление придатков может быть одно- и двухсторонним, острым или хроническим. Основные симптомы: боль внизу живота, в пояснице, выделения из половых органов, температура 38˚С и выше. [12]
Осложнения уреаплазмоза
У мужчин осложнениями уретрита являются баланопостит — воспаление головки и крайней плоти полового члена. Также возможны простатит, реже — эпидидимоорхит и шеечный цистит. При этом уреаплазмы не рассматриваются в качестве самостоятельного агента, вызывающего воспаление предстательной железы. Вероятно, эта цепь осложнений возникает посредством заднего уретрита и реализуется с помощью уретропростатического рефлюкса, т. е. заброса содержимого задней уретры в ацинусы простаты и семявыносящие протоки. [13]
У женщин ВЗОМТ может осложняться тубоовариальным абсцессом, изредка возникают перитонит и сепсис. В отдалённые сроки возможны серьёзные осложнения, имеющие социальные последствия: хроническая тазовая боль, внематочная беременность и бесплодие.
Маловероятно, что только лишь наличие уреаплазм в биоценозе влагалища приведёт к таким осложнениям. Свой патогенный потенциал эти микроорганизмы реализуют совместно с другими микроорганизмами, приводящими к дисбиотическим изменениям — бактериальному вагинозу. [14]
Диагностика уреаплазмоза
Показанием для назначения исследований для выявления уреаплазм являются клинические и/или лабораторные признаки воспалительного процесса: уретрит, ВЗОМТ. Не следует проводить рутинные исследования всем пациентам, в т.ч. без признаков какого-либо заболевания.
Для выявления уреаплазм используются только прямые методы выявления: бактериологический и молекулярно-генетический. Определение антител: IgG, IgA, IgM неинформативно. Материалом для исследования могут служить отделяемое мочеполовых органов, моча, вагинальный секрет и др.
- Бактериологическое исследование позволяет определить концентрацию микроорганизмов, но не различает виды Ureaplasma urealyticum и Ureaplasma parvum. В случае положительного результата будет обозначено: «Получен рост Ureaplasma urealyticum в концентрации 10 х КОЕ/мл», что может означать и U.urealyticum, и U.parvum.
- Молекулярно-генетическое исследование определяет уреаплазмы с точностью до вида. При этом более современное количественное исследование в реальном времени (так называемая real-time PCR) определяет концентрацию микроорганизмов в формате «геном-эквивалент на миллилитр», это на один логарифм больше, чем традиционные КОЕ/мл [15] .
Бактериальный вагиноз верифицируют с помощью критериев Амсела:
- сливкообразные выделения на стенках влагалища с неприятным запахом;
- положительный аминовый тест (усиление «рыбного» запаха при добавлении в вагинальный секрет 10% КОН);
- повышение рН вагинального содержимого выше 4,5;
- наличие ключевых клеток при микроскопии вагинального содержимого.
При наличии любых 3-х из 4-х критериев диагноз является установленным. Тем не менее, ввиду трудоёмкости выполнения, невозможности измерения рН оценка критериев Амсела затруднена. Существуют коммерческие панели исследования на основе количественных молекулярно-генетических методов («Флороценоз», «Инбиофлор», «Фемофлор»), с помощью которых определяют диагноз «бактериальный вагиноз». [16]
Лечение уреаплазмоза
Лечение показано только в тех случаях, когда в результате обследования выявлена очевидная связь уреаплазм с воспалительным процессом. В случае здорового носительства уреаплазм лечение не показано. Порочной является практика назначения терапии всем лицам, у которых выявлены уреаплазмы.
Лечение показано донорам спермы и при бесплодии, когда других его причин не выявлено.
Недавние бактериологические исследования показали высокую активность в отношении уреаплазм доксициклина, джозамицина и ряда других антимикробных препаратов.
Согласно клиническим рекомендациям Российского общества дерматовенерологов при неосложнённом заболевании — уретрит — проводят 10-дневные курсы лечения:
- Доксициклин моногидрат 100 мг по 1 таб. 2 раза в день;
- или Джозамицин 500 мг по 1 таб. 3 раза в день.
При персистенции воспалительного процесса курс может быть продлён до 14 дней. [17]
При выявлении бактериального вагиноза назначают вагинальные препараты:
- Метронидазол вагинальный гель0,75% на ночь 5 г в течение 5 дней;
- или Клиндамицин крем 2% на ночь в течение 7 дней. [18]
Важно заметить, что целью лечения не является «вылечить уреаплазмы», полной эрадикации этих микроорганизмов не требуется. Важно лишь вылечить заболевание: уретрит, бактериальный вагиноз, ВЗОМТ. В большинстве случаев лечение сексуального партнёра не требуется.
Прогноз. Профилактика
Ограничение числа сексуальных партнёров, применение барьерных методов контрацепции уменьшают колонизацию уреаплазм. В тех случаях, когда уже имеется носительство уреаплазм, необходимо профилактическое обследование и консультация у профильных специалистов перед:
- планированием беременности;
- предстоящими оперативными вмешательствами на мочеполовых органах;
- донорством спермы. [19]
Источник