- ФТИЗИОПУЛЬМОНОЛОГИЯ / Методматериалы к занятию 1_8 / Методматериалы к занятию 1_7 / Лекарственная устойчивость
- Что такое первичная лекарственная устойчивость
- Авторизация
- Восстановление пароля
- Как избежать устойчивости
- Основным критерием успешности лечения является регулярный прием препаратов
- Если вирусная нагрузка не снижается
- Перекрестная устойчивость
- Лекарственная устойчивость к туберкулезу
- Что такое первичная лекарственная устойчивость
ФТИЗИОПУЛЬМОНОЛОГИЯ / Методматериалы к занятию 1_8 / Методматериалы к занятию 1_7 / Лекарственная устойчивость
ЛЕКАРСТВЕННАЯ УСТОЙЧИВОСТЬ ВОЗБУДИТЕЛЯ ТУБЕРКУЛЕЗА И ПРИЧИНЫ ЕЕ ВОЗНИКНОВЕНИЯ
ОСНОВНЫЕ ОПРЕДЕЛЕНИЯ ПО ЛЕКАРСТВЕННОЙ УСТОЙЧИВОСТИ МБТ
Лекарственно-устойчивый туберкулез (ЛУ-ТБ) — это случай туберкулеза, вызванный штаммом возбудителя туберкулеза, проявляющим in vitro устойчивость к одному или нескольким ПТЛС.
По степени выраженности лекарственной устойчивости выделяют монорезистентность, полирезистентность, множественную лекарственную устойчивость и широкую лекарственную устойчивость возбудителя туберкулеза.
Монорезистентность — лекарственная устойчивость (нечувствительность) МБТ к одному ПТЛС первого ряда.
Полирезистентность — это форма ЛУ-ТБ, которая проявляется устойчивостью к двум и более ПТЛС первого ряда, исключая случай МЛУ-ТБ (то есть, если в перечень устойчивых препаратов не входит одновременно изониазид и рифампицин).
Множественная лекарственная устойчивость (МЛУ) это форма ЛУ-ТБ, при которой микобактерии туберкулеза всегда имеют устойчивость как минимум к изониазиду и рифампицину, с или без устойчивости к другим ПТЛС.
Широкая лекарственная устойчивость (ШЛУ) представляет собой форму МЛУ-ТБ с устойчивостью как минимум к рифампицину и изониазиду, плюс к любому из фторхинолонов, плюс к одному из инъекционных лекарственных средств II ряда (канамицину, амикацину или капреомицину).
Лечение пациентов с ШЛУ-ТБ отличается от алгоритма лечения пациентов с МЛУ-ТБ сложностью в подборе ПТЛС. Выделение ШЛУ-ТБ как отдельной формы обусловлено более тяжелым течением заболевания и худшим прогнозом в сравнении с МЛУ-ТБ.
В зависимости от наличия или отсутствия предыдущего приема ПТЛС выделяют первичную и приобретенную лекарственную устойчивость МБТ.
Лекарственная устойчивость у пациентов, ранее не получавших лечение ТБ (первичная лекарственная устойчивость): устойчивость штамма выделенного от пациента, который ранее никогда не лечился противотуберкулезными лекарственными средствами или лечился меньше одного месяца. Первичный ЛУ-ТБ развивается, если пациент инфицирован резистентными МБТ.
Лекарственная устойчивость у пациентов, ранее получавших лечение ТБ (приобретенная или вторичная лекарственная устойчивость) — это устойчивость МБТ к одному или нескольким ПТЛС, которая регистрируется у пациентов, получавших ранее лечение от туберкулеза продолжительностью не менее 1 месяца. Приобретенный ЛУ-ТБ развивается у пациента, больного ТБ, в процессе неадекватного лечения противотуберкулезными лекарственными средствами.
Продолжение проведения неадекватной химиотерапии пациентов, инфицированных лекарственно-устойчивыми штаммами, вызывает дальнейшее развитие устойчивости к назначенным ПТЛС. Подобный феномен получил название «амплификационный эффект» неадекватной химиотерапии. Пациенты, у которых развилась устойчивость к одному ПТЛС, более подвержены дальнейшему приобретению устойчивости (таким образом, штаммы могут последовательно стать устойчивыми к нескольким лекарственным средствам).
Эпидемиологическое значение пациентов, больных туберкулезом с лекарственной устойчивостью и, особенно, с МЛУ-ТБ, заключается, прежде всего, в том, что они остаются заразными более длительное время, возможности лечения ограничены, и поэтому такие пациенты представляют собой наиболее опасный источник туберкулезной инфекции, в значительной мере определяя уровень инвалидности и смертности от туберкулеза.
ПРИЧИНЫ РАЗВИТИЯ ЛЕКАРСТВЕННОЙ УСТОЙЧИВОСТИ ВОЗБУДИТЕЛЯ ТУБЕРКУЛЕЗА
Факторы (причины) развития ЛУ МБТ
Непосредственные причины развития устойчивости
— несоблюдение инструкции по химиотерапии туберкулеза
— использование нестандартизованных схем химиотерапии или неправильной дозировки ПТЛС
— отсутствие преемственности в проведении химиотерапии туберкулеза между различными ведомствами или противотуберкулезными организациями
— свободный бесконтрольный и безрецептурный доступ к ПТЛС, нерегулярные поставки, плохое качество лекарств или неправильное их хранение
— запоздалое выявление лекарственно- устойчивого ТБ, что приводит к продлению сроков передачи инфекции, заражению и заболеванию окружающих первичным ЛУ- ТБ
— отсутствие или низкое качество работы бактериологической лаборатории, проводящей тестирование на наличие ЛУ МБТ, и проведение лечения не в соответствии с ТЛЧ
— недостаточная санитарно-просветительная работа с пациентами
— неквалифицированный подбор схемы химиотерапии
— нарушение всасывания лекарственных средств в кишечнике
— наличие большого удельного веса среди пациентов, больных ТБ, социально-дезадаптированных лиц, с трудностями в завершении курса лечения
— пациенты, больные хроническим алкоголизмом и наркоманиями, которые не соблюдают предписанный режим лечения, и когда лечение под непосредственным контролем не обеспечено
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.
Источник
Что такое первичная лекарственная устойчивость
Производится перенаправление с сайта
Всероссийской акции по тестированию на ВИЧ-инфекцию
Авторизация
Восстановление пароля
- Главная
- Лечение
- Что такое лекарственная устойчивость и в чем ее опасность?
ВИЧ, как и другие вирусы, во время размножения часто мутирует. Это может приводить к тому, что некоторые антиретровирусные препараты перестают на него действовать. Так возникает лекарственная устойчивость. Она может быть первичной – если вирус изначально резистентен к каким-либо лекарствам, или вторичной – если устойчивость развилась во время лечения.
Как избежать устойчивости
Основным критерием успешности лечения является регулярный прием препаратов
Грамотно подобрать комбинацию препаратов, которая будет эффективно подавлять вирус — это задача врача, а ваша задача – очень точно соблюдать время и условия приема препаратов, не пропуская прием таблеток. Если вы вовремя принимаете терапию, то она постоянно подавляет размножение вируса, и, даже если возникнет мутация, приводящая к устойчивости к какому-либо препарату, ей будет сложно закрепиться.
Пропуск приема лекарств приводит к снижению их концентрации и способствует возникновению лекарственной устойчивости.
Регулярный и своевременный прием терапии – это именно то, что вы сами можете сделать в вашей борьбе с болезнью. И это – очень много и очень важно.
Если вирусная нагрузка не снижается
Первый анализ на вирусную нагрузку обычно проводят через месяц после начала лечения, а затем повторяют его раз в три месяца.
Критерием вирусологической успешности лечения является снижение вирусной нагрузки за 2 месяца в 10 раз, и за полгода – ниже 50 копий/мл. Если в вашем случае это не так, то ваш лечащий врач будет решать вопрос о смене схемы терапии. Возможно, у вас резистентный штамм вируса. В этом случае, может потребоваться смена схемы лечения. Для уточнения того, какой именно препарат неэффективен, может применяться анализ на резистентность вируса.
В любом случае, важно очень подробно рассказать врачу о том, как вы принимали препараты (для этого желательно вести дневник самонаблюдения), о том, как вы справляетесь с побочным эффектами.
Помните – решение о замене препарата или схемы принимает исключительно лечащий врач!
Перекрестная устойчивость
Иногда развитие устойчивости вируса к одному препарату сопровождается развитием устойчивости к другому препарату, особенно если это препараты одного типа действия. При этом устойчивость ко второму лекарству может возникнуть, даже если вы никогда его не принимали. Степень ее может быть разной, второй препарат может поначалу действовать в вашем организме с определенной эффективностью, но, если перекрестная устойчивость существует, то вряд ли он будет действовать достаточно сильно и долго.
Важно: главное правило борьбы с лекарственной устойчивостью – точный и своевременный прием препаратов и регулярное наблюдение в центре СПИДа для контроля за их эффективностью, в том числе, для отслеживания уровня иммунного статуса и вирусной нагрузки и, при необходимости, для коррекции схемы лечения.
Источник
Лекарственная устойчивость к туберкулезу
По инициативе ВОЗ с 1993 года туберкулез был объявлен национальным бедствием, а 24 марта стало ежегодным Всемирным днем борьбы с туберкулезом.
Терминология лекарственно-устойчивого туберкулеза.
Распространены 3 термина: ЛУТ, МЛУ-ТБ, ШЛУ-ТБ.
ЛУТ (лекарственно-устойчивый туберкулез) — туберкулез с устойчивостью высеянных микобактерий как минимум к 1 лекарственному препарату.
МЛУ-ТБ (множественная лекарственная устойчивость) — туберкулез с устойчивостью к 2 наиболее эффективным противотуберкулезным препаратам (изониазиду и рифампицину). МЛУ имеют 32% впервые заболевших и 76% больных с рецидивом туберкулеза.
ШЛУ-ТБ (широкая лекарственная устойчивость) — туберкулез с МЛУ и дополнительной устойчивостью ко всемфторхинолонам и к 1 из 3 антибиотиков группы аминогликозидов (капреомицину, канамицину или амикацину).
Абсолютный ЛУТ — устойчивость ко всем применяемым препаратам. В Беларуси диагностируется почти у 50% пациентов с ШЛУ-ТБ.
Причины устойчивости микобактерий.
Появление устойчивости к антибактериальным препаратам — естественный биологический процесс, возможный благодаря мутации генов бактерий. В итоге мутантная бактерия выживает и дает начало новой колонии устойчивых бактерий. Также бактерии способны обмениваться генами.
Распространению устойчивых микобактерий способствовали:
дефекты лечения (перерывы, прием в неполной дозе, прием только 1 препарата и т.д.),
«почивание на лаврах» в 1970-80 гг., когда туберкулез в Беларуси считался почти побежденным, а фармакологи прекратили поиск новых противотуберкулезных средств. В 1990-х годах это привело к большим проблемам.
Особенности лечения туберкулеза.
Лечение чувствительного туберкулеза длится 6-8 месяцев, в первые 2 месяца назначается 4 препарата.
Лечение МЛУ-ТБ длится от 20 до 36 месяцев (2-3 года), а ШЛУ-ТБ — минимум 36 месяцев. В обоих случаях изначально назначается по 5-6 препаратов сразу. Для лечения такого туберкулеза фтизиатры снова используют лекарства, от которых по разным причинам отказались в прошлые десятилетия.
Каждый случай лекарственно-устойчивого туберкулеза рассматривается на консилиуме врачей. Обычно у таких больных много сопутствующих болезней.
Профилактика возникновения лекарственной устойчивости у пациентов с МЛУ-ТБ заключается в строгом контроле лечения на всех этапах (дома, амбулаторно, в стационаре). Лечение одного пациента с МЛУ стоит от 5 тысяч долларов. Помогает Глобальный фонд по борьбе со малярией, туберкулезом и СПИДом.
Абсолютный ЛУТ лечится альтернативными методами. Например, с помощью коллапсотерапии: в грудную полость вводится воздух, легкое сжимается, сдавливается, в патологическом очаге происходит заживление. Хирургическое лечение — удаление пораженной части легкого.
Распространенность туберкулеза в Беларуси
Беларусь входит в число 18 европейских стран, неблагополучных по туберкулезу. Здесь относительно высокая распространенность МЛУ-ТБ, но ситуация лучше, чем в России и на Украине. В последние годы заболеваемость и смертность от туберкулеза снижаются.
Диагностика туберкулеза.
жалуется на кашель дольше 3 недель,
лихорадку (повышенную температуру),
то нужно обязательно взять анализ мокроты на микобактерии туберкулеза.
Быстрое обнаружение и диагностика устойчивости микобактерий проводится в противотуберкулезных учреждениях с помощью молекулярно-генетических методов (ПЦР, LPA, GeneXpert) в течение нескольких часов. Раньше на это требовалось около 3 месяцев, т.к. микобактерии растут очень медленно. В перспективе экспресс-методы будут доступны и в лабораториях общелечебной сети.
Задача врачей широкого профиля — заподозрить туберкулез и выявить его на начальном этапе. Благодаря гранту Глобального фонда совместно со специалистами РНПЦ пульмонологии и фтизиатрии проводится постоянное обучение врачей разного профиля.
Кто болеет туберкулезом.
В 2015 году в Беларуси заболело 3 тысячи 35 человек (в том числе 56 медработников, из них по Минской области 7 случаев).
Заболеть может любой. 80% больных — в трудоспособном возрасте, большинство — мужчины (это обусловлено частым употреблением алкоголя и курением). Особенно высок риск при ослаблении иммунитета, этому способствуют:
низкий уровень жизни,
тяжелые условия работы,
Риск возрастает также при сахарном диабете, ВИЧ-инфекции, приеме глюкортикоидов и цитостатиков.
Нужна ли вакцинация от туберкулеза?
Нужна из-за высокой распространенности туберкулеза. Вакцина живая, поэтому требуется точное соблюдение всех правил прививки. Вакцина защищает только от генерализованных (распространенных по организму) форм инфекции. В случае болезни привитый ребенок переболеет в более легкой форме.
Перспективы борьбы с ЛУТ
Разработаны качественно новые лекарства: бедаквелин,имипенем+циластатин,деламанид.
Создание более совершенных вакцин, создающих стойкий иммунитет.
Источник
Что такое первичная лекарственная устойчивость
Устойчивость возбудителя туберкулеза к препаратам, используемым для лечения, и особенно множественная лекарственная устойчивость (МЛУ), во многих странах стала серьезной проблемой общественного здравоохранения, препятствующей эффективной борьбе с туберкулезом [3; 4].
По оценкам Всемирной организации здравоохранения в 2012г около 3,7% впервые выявленных больных туберкулезом выделяли штаммы микобактерий с множественной лекарственной устойчивостью. Среди ранее получавших лечение больных уровни МЛУ гораздо более высокие – около 20%. В 2011 г. среди всех случаев заболевания туберкулезом было от 220 000 до 400 000 случаев заболевания туберкулезом с МЛУ. Около 60% этих случаев приходилось на страны БРИКС (Бразилию, Российскую Федерацию, Индию, Китай и Южно-Африканскую Республику) [9].
На территории Сибири и Дальнего Востока наблюдался самый высокий уровень регистрируемого числа случаев туберкулеза с множественной лекарственной устойчивостью среди впервые выявленных больных [6; 8].
Уровень первичной лекарственной устойчивости характеризует часть микобактериальной популяции, циркулирующей на территории, и этот показатель чрезвычайно важен для оценки степени напряженности эпидемической ситуации [2; 7].
Лекарственная устойчивость имеет не только клиническое значение, связанное с увеличением продолжительности лечения дорогостоящими препаратами, вызывающими серьезные побочные реакции, но и крайне важное эпидемиологическое значение. Доказано, что эпидемические очаги туберкулеза, сформированные бактериовыделителями устойчивых к противотуберкулезным препаратам микобактерий, представляют собой территории особого риска заболевания контактных лиц. Недостаточная эффективность химиопрофилактики в очагах туберкулеза с МЛУ способствует формированию очаговости с высоким уровнем заболеваемости контактных лиц [5].
В системе эпидемиологического надзора за туберкулезной инфекцией изучение характеристик циркулирующих штаммов микобактерий туберкулеза (МБТ) позволяет адекватно воздействовать на составляющие эпидемического процесса [1].
Цель исследования: качественная характеристика циркулирующих на территории Омской области штаммов M. tuberculosis, а также краткосрочное прогнозирование заболеваемости населения туберкулезом с множественной лекарственной устойчивостью.
Материалы и методы
В основу ретроспективного эпидемиологического исследования положены наблюдения за эпидемическим процессом туберкулезной инфекции в Омской области за период 2004 – 2013 гг. Материалом для исследования послужили сведения форм федерального статистического наблюдения №2 «Сведения об инфекционных и паразитарных заболеваниях» и №33 «Сведения о больных туберкулезом», а также данные бактериограмм впервые выявленных больных туберкулезом. Выравнивание динамических рядов показателей осуществлялось по методу наименьших квадратов. Уровень и структура заболеваемости и ее исходов оценивались по интенсивным (инцидентности, превалентности) и экстенсивным показателям (показателей доли).
Характеристика частоты, структуры и спектра лекарственной устойчивости МБТ получена в ходе поперечного эпидемиологического исследования, объектами которого послужили впервые выявленные больные туберкулезом органов дыхания, находившиеся под диспансерным наблюдением в КУЗОО «Туберкулезная больница». Основную группу составили 122 больных туберкулезом, выявленных в период с января 2012 по декабрь 2013г. Для оценки динамики изменения характеристик лекарственной устойчивости подобрана контрольная группа – 89 больных, выявленных с января по декабрь 2008г. У всех больных, включенных в исследование, было установлено бактериовыделение М. tuberculosis бактериологическим методом (посев мокроты и определение лекарственной устойчивости методом абсолютных концентраций на плотной яичной питательной среде Левенштейна-Йенсена). Использовались следующие критические концентрации противотуберкулезных препаратов, которые содержались в питательной среде – стрептомицин (S) – 10 мкг/мл, изониазид (H)- 1 мкг/мл, рифампицин (R) – 40 мкг/мл, этамбутол -2 мкг/мл, офлоксацин (Of) — 2 мкг/мл, канамицин – 30 мкг/мл.
Оценка статистической значимости различий результатов исследования в сравниваемых группах была проведена с помощью критерия Пирсона χ2 (хи-квадрат). Критический уровень значимости (p) при проверке статистических гипотез в данном исследовании принимался равным 0,05. Статистический анализ осуществлялся с использованием возможностей МS Excel, STATISTICA 7.0.
Результаты и обсуждение
На территории Омской области за исследуемый период наблюдалось некоторое улучшение ряда эпидемиологических показателей, характеризующих эпидемический процесс туберкулезной инфекции, что выражалось в наметившейся тенденции к снижению заболеваемости, распространенности и смертности населения от туберкулеза.
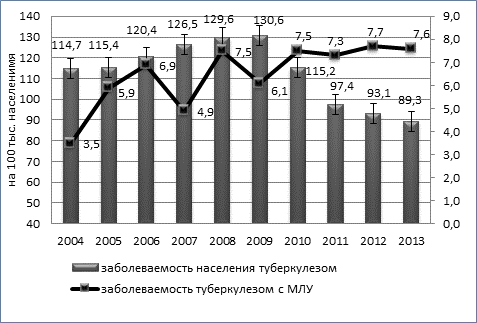
Вместе с тем сохранялся значительный уровень заболеваемости населения туберкулезом органов дыхания с бактериовыделением — 44,0 на 100 тысяч населения (95% ДИ 41,0÷46,9). Распространенность туберкулеза с множественной лекарственной устойчивостью (МЛУ-ТБ) возросла с 20,7 (95% ДИ 18,7÷22,6) до 40,4 на 100 тысяч населения (95% ДИ 37,6÷43,2). Хотя за указанный период смертность населения от туберкулеза снизилась (с 25,8 до 11,4 на 100 тысяч населения, T сн.=-3,47%), в структуре смертности ежегодно увеличивался удельный вес умерших, страдавших туберкулезом с МЛУ – с 10,7% (N= 468; n=50; ДИ 2,2÷19,2) в 2004г до 51,5% в 2013г.(N=227; n=117; ДИ 42,4÷60,5) (p=0,000).
Динамика заболеваемости туберкулезом органов дыхания с множественной лекарственной устойчивостью имела умеренную тенденцию к росту (Тпр. = 2,7%). Заболеваемость МЛУ-ТБ возросла практически в 2 раза с 3,5 (95% ДИ 2,7÷4,3) до 7,6 на 100 тысяч населения (95% ДИ 6,3÷8,8), причем рост заболеваемости МЛУ-ТБ происходил на фоне умеренной тенденции (Тсн.=-1,43%) к снижению общей заболеваемости населения туберкулезом (рисунок).
Динамика заболеваемости туберкулезом населения Омской области и заболеваемости туберкулезом с множественной лекарственной устойчивостью возбудителя (на 100 тыс. населения), 2004-2013гг.
К концу наблюдаемого периода доля больных с первичной МЛУ среди обследованных больных составляла 22,0% (N=685; n=151; ДИ 15,4÷28,6), доля приобретенной в процессе лечения множественной лекарственной устойчивости в контингенте больных — бактериовыделителей – 49,6% (N=326; n=162; ДИ 41,9÷57,3).
Нами изучена качественная характеристика бактериовыделения в контингенте впервые выявленных больных туберкулезом органов дыхания. Как показали результаты исследования, в основной группе лекарственная устойчивость к одному и более противотуберкулезных препаратов была обнаружена у 52,5% (N=122; n=64; ДИ 40,3÷64,7) впервые выявленных больных туберкулезом. В структуре лекарственной устойчивости монорезистентными (устойчивыми к одному из ПТП) были 9,4% выделенных штаммов, множественная лекарственная устойчивость определена в 59,4% случаев, полирезистентыми (устойчивыми к комбинации различных ПТП, кроме одновременной к изониазиду и рифампицину) были 31,2% штаммов (таблица).
Структура первичной лекарственной устойчивости штаммов М. tuberculosis, выделенных у впервые выявленных больных туберкулезом органов дыхания
Источник