- Медикаментозный стоматит
- Общие сведения
- Причины медикаментозного стоматита
- Симптомы медикаментозного стоматита
- Диагностика медикаментозного стоматита
- Лечение медикаментозного стоматита
- Медикаментозный стоматит
- Медикаментозный стоматит – Цены
- Виды медикаментозного стоматита
- Лечение медикаментозного стоматита
- Стоматит — симптомы и лечение
- Определение болезни. Причины заболевания
- Заразен ли стоматит, и как он передаётся
- Причины возникновения стоматита
- Симптомы стоматита
- Сколько длится стоматит
- Патогенез стоматита
- Классификация и стадии развития стоматита
- Осложнения стоматита
- Диагностика стоматита
- К какому врачу обратиться при стоматите
- Как отличить стоматит от других заболеваний
- Лечение стоматита
- Эффективные препараты для лечения стоматита у взрослых
- Чем можно полоскать рот при стоматите
- Общее лечение
- Лечение стоматита лазером
- Как вылечить стоматит у ребёнка
- Лечение стоматита в домашних условиях
- Прогноз. Профилактика
Медикаментозный стоматит
Медикаментозный стоматит – это воспалительное заболевание слизистой оболочки полости рта, развивающееся в результате аллергической реакции после использования лекарственных средств. Патологический процесс характеризуется различными изменениями со стороны слизистой оболочки: отечностью, появлением пятен, пузырей, эрозий и т. д. В диагностике решающее значение имеют данные аллергологического анамнеза и аллергопробы. Лечение заболевания начинают с устранения контакта с аллергеном, а в дальнейшем, исходя из конкретного клинического случая, используют пероральные и топические формы медикаментов.
Общие сведения
Медикаментозный стоматит является аллергической реакцией со стороны слизистой оболочки полости рта на прием какого-либо медикамента, проявляющейся ее воспалительными изменениями и появлением высыпаний. При этом реакция на один и тот же препарат у разных пациентов может радикально отличаться, поэтому сложно говорить о характерной клинической картине. Заболевание встречается среди пациентов всех возрастов, но чаще ему подвержены молодые люди и дети. Важно отметить, что медикаментозный стоматит формируется только при неоднократном контакте с лекарственным средством, как правило, при пероральном приеме. Стоматит может быть не единственным проявлением сенсибилизации – так, наряду с изменениями слизистой полости рта вероятно развитие любых других аллергических заболеваний вплоть до анафилактического шока и отека Квинке. Этот факт требует особенно внимательного отношения врача-стоматолога к пациенту с медикаментозным стоматитом.
Причины медикаментозного стоматита
Пусковым фактором для развития заболевания может стать любой препарат. В определенных условиях его попадание в организм вызывает форму иммунного ответа, сопровождающуюся патологическими изменениями со стороны слизистой оболочки полости рта. В процесс могут быть также вовлечены другие слизистые, кожные покровы и внутренние органы. После первого контакта с аллергеном наступает латентный период, занимающий от 10 до 20 дней. В это время синтезируются антитела, ответственные за формирование аллергической реакции на последующий контакт с препаратом. Причем она может развиваться как за несколько минут в виде аллергического шока, так и проявиться спустя несколько дней. В качестве аллергенов чаще всего выступают сульфаниламиды, антибиотики, ферменты, анестетики, вакцины, сыворотки, барбитураты, препараты солей тяжелых металлов, йода и брома.
Симптомы медикаментозного стоматита
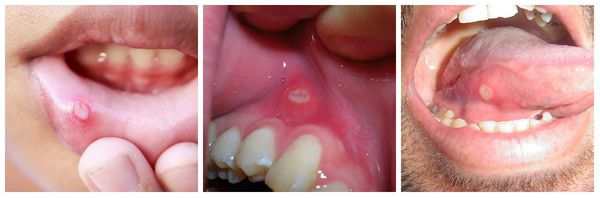
Жалобы и симптомы зависят от клинико-морфологической формы – в стоматологии выделяют катаральный, эрозивный и язвенно-некротический медикаментозный стоматит. При катаральном процессе пациента беспокоит зуд и жжение слизистой оболочки в очаге поражения, ощущение дискомфорта при приеме острой, соленой и кислой пищи. Слизистая оболочка отечная, отмечается выраженная гиперемия, высыпания отсутствуют. При осмотре языка стоматолог может обнаружить атрофию сосочков и гиперемию.
Эрозивная форма характеризуется болезненными ощущениями при разговоре и приеме пищи, ухудшением самочувствия, слабостью и субфебрильной лихорадкой. Во рту появляются пузыри, после вскрытия которых остается эрозивная поверхность. Тяжелее всего протекает язвенно-некротическая форма медикаментозного стоматита. Пациент жалуется на сильную боль, особенно при контакте с едой или напитками, запах изо рта, слабость, общее недомогание и повышение температуры. Патоморфологические элементы на отечной гиперемированной слизистой оболочке представлены эрозиями, язвами и участками некротизированных тканей. Регионарные лимфатические узлы увеличены и болезненны при пальпации. Данная разновидность заболевания должна вызвать особенную настороженность из-за высокого риска присоединения вторичной инфекции. При любых формах медикаментозного стоматита пациента может беспокоить сухость в полости рта и нарушение слюноотделения.
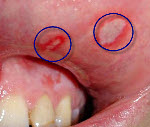
Отдельно выделяют фиксированный медикаментозный стоматит, при котором на слизистой оболочке полости рта появляются единичные или множественные пятна до 1,5 см в диаметре. В середине пятна или группы пятен образуется небольшой пузырек с серозным содержимым, вскрывающийся почти сразу после возникновения. При следующем контакте с препаратом-аллергеном пузырек появляется там же. Для данного заболевания характерна жалоба на болезненность при раскрытии рта. Причиной развития этой формы также являются сульфаниламиды, тетрациклин и барбитураты, но в стоматологической практике его выделяют как отдельный вид.
Диагностика медикаментозного стоматита
Для грамотной диагностики необходимо досконально изучить аллергоанамнез пациента, т.е. выяснить, связано ли развитие заболевания с приемом каких-либо препаратов, отмечались ли такие эпизоды ранее, есть ли какие-либо другие проявления аллергии и т. п. После этого врач переходит к полноценному осмотру, включающему оценку состояния кожи и слизистых оболочек. Из вспомогательных методов используются кожные аллергопробы, биохимический анализ крови, определение специфических IgE к лекарственным аллергенам.
Дифференциальная диагностика медикаментозного стоматита проводится с экссудативной эритемой, герпесом и язвенно-некротическим стоматитом Венсана. Все эти заболевания не имеют взаимосвязи с приемом какого-либо медикамента, а улучшение никак не связано с его отменой. Кроме того, при герпетическом стоматите высыпания охватывают не только полость рта, но и красную кайму губ, а также кожу на лице. Отмечается острый катаральный гингивит. При язвенно-некротическом гингивите Венсана на слизистой оболочке формируются глубокие язвы, поверхность которых покрыта серым налетом, десневые сосочки приобретают форму конусов и кровоточат. Пациента беспокоит гнилостный запах изо рта.
Лечение медикаментозного стоматита
Схема лечения формируется исходя из формы медикаментозного стоматита, но во всех случаях главное – устранение контакта с препаратом-аллергеном и соблюдение щадящей диеты с исключением раздражающей пищи. При всех формах для уменьшения сенсибилизации назначают пероральный прием антигистаминных препаратов (цетиризин, лоратадин, дезлоратадин). Язвенно-некротическая форма для уменьшения воспаления может потребовать перорального приема глюкокортикоидов (преднизолон).
Чтобы уменьшить боль и дискомфорт, используются местные анестетики (мазь с анестезином, лидокаин в форме спрея). При эрозивной и язвенно-некротической форме с целью ускорения заживления применяют стимуляторы регенерации, например, адгезивную дентальную пасту. Для лечения язвенно-некротического медикаментозного стоматита с целью удаления некротических масс дополнительно назначают протеолитические ферменты (трипсин, химотрипсин). Важно помнить, что у ряда пациентов аллергическая реакция может протекать очень тяжело, вплоть до развития угрожающих жизни состояний – отека Квинке и анафилактического шока. В таком случае показана срочная госпитализация.
Устранение контакта с аллергеном и грамотное медикаментозное лечение быстро приводит к улучшению состояния пациента. При отсутствии терапии, особенно в случае язвенно-некротической формы, велик риск присоединения вторичной инфекции и различных гнойных осложнений. Также очень важно провести полноценное аллергологическое обследование и установить, к каким именно препаратам отмечается сенсибилизация, чтобы в дальнейшем избегать контакта с ними.
Источник
Медикаментозный стоматит
Многие сильнодействующие лекарственные средства могут вызвать аллергическую реакцию в виде высыпаний и отеков на слизистой оболочке ротовой полости, это значит, что развился медикаментозный стоматит.
или Оставьте заявку, и мы Вам перезвоним
Медикаментозный стоматит – Цены
Антисептическая обработка слизистой (сегмент 02.мар зуба)
Антисептическая обработка язв и эрозий (1 процедура)
Лечение заболеваний слизистой оболочки полости рта (стоматит), первичное посещение
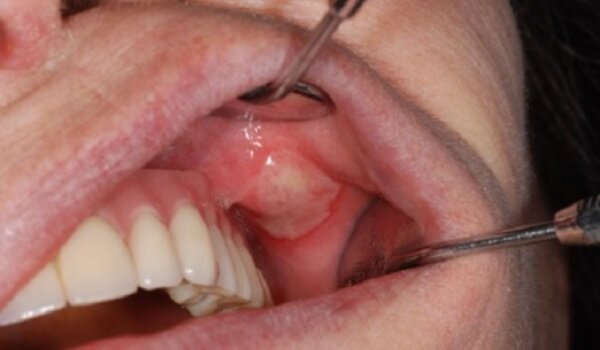
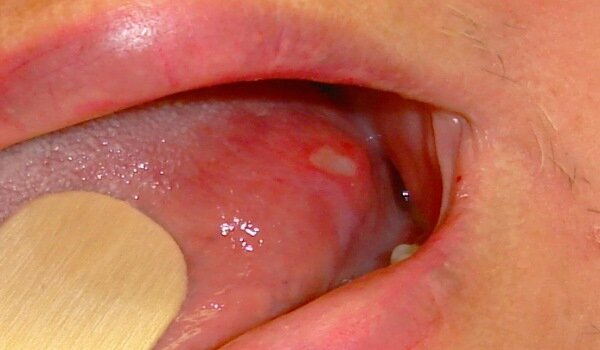
Медикаментозный стоматит: фото до и после
Данное заболевание может возникнуть независимо от того, употреблялся медикамент внутрь или использовался при контактном лечении. Процессы взаимодействия лекарства с организмом настолько индивидуальны, что у одних людей терапия проходит гладко, а у других появляются осложнения. Во втором случае помимо медикаментозного стоматита у человека могут наблюдаться кожные раздражения, головные боли, аллергический насморк и даже приступы астмы. Наличие хотя бы одного-двух таких признаков параллельно со стоматитом точно указывает на его происхождение, и тогда врач подбирает оптимальную схему лечения медикаментозного стоматита.
Чаще всего слизистая рта поражается при пероральном приеме лекарств, однако, иногда такая реакция возникает и в результате контакта с пломбировочным материалом или некачественным материалом протеза. В этих ситуациях будет наблюдаться только местное проявление заболевания.
Медикаментозный стоматит может развиться на фоне приема следующих препаратов:
- анестетики;
- антибиотики (тетрациклин, стрептомицин);
- сульфаниламиды (сульфидин, сульфазол, норсульфазол, этазол, стрептоцид);
- ферменты;
- пиразолоновые препараты (анальгин, амидопирин, антипирин, бутадион);
- сыворотки и вакцины;
- фенол;
- барбитураты;
- витаминные комплексы;
- мышьяк;
- бром;
- соли тяжелых металлов (ртуть, свинец, висмут);
- йод.
Виды медикаментозного стоматита
Выделяют три формы медикаментозного стоматита:
- Эрозивную – характеризуется болями во время разговора и приема пищи; на пораженном участке появляются пузырьки, которые, вскрываясь, образуют эрозии.
- Язвенно-некротическую – при этой форме увеличиваются регионарные лимфатические узлы, в полости рта наблюдаются язвы, эрозии и участки некроза.
- Катаральную – для этой разновидности медикаментозного стоматита свойственны зуд и жжение слизистой, атрофия языковых сосочков и покраснение поверхности языка. Пациент ощущает дискомфорт при употреблении кислой и соленой пищи.
Лечение медикаментозного стоматита
Первое, что делается при лечении медикаментозного стоматита, это отмена вызвавшего его препарата. Дальнейшие действия врача зависят от тяжести заболевания и формы патологии.
При эрозивной форме заболевания пациенту назначаются антигистаминные препараты, а местная терапия включает применение анестезирующих и глюкокортикостериодных мазей. Заключительный этап лечения медикаментозного стоматита — применение препаратов, ускоряющих заживление.
При катаральной форме препарат, который стал причиной заболевания, заменяется другим, а для общего лечения необходимы прием антигистаминных противоаллергических препаратов (тавегил, супрастин) и курс витаминотерапии. Если пациент жалуется на сильные болевые ощущения при катаральном медикаментозном стоматите, пораженные участки слизистой смазываются мазями, в состав которых входит анестетик.
Язвенно-некротическая форма заболевания требует приема внутрь антигистаминных средств и кортикостероидов. А местная терапия проводится с помощью обезболивающих, заживляющих мазей и протеолитических ферментов – это биологические антисептики, которые очищают слизистую от некротических масс язвенно-некротического медикаментозного стоматита и ускоряют регенерацию тканей.
Источник
Стоматит — симптомы и лечение
Что такое стоматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Антоновой Дарьи Игоревны, стоматолога со стажем в 3 года.
Определение болезни. Причины заболевания
Стоматит (Thrush ) — это воспаление слизистой оболочки полости рта. Для данного заболевания характерны все признаки воспалительного процесса: покраснение, боль, припухлость, нарушение функции, повышение местной и общей температуры тела.
Стоматит может возникать на слизистой любого участка ротовой полости: на десне, на языке, на слизистой нёба, в преддверии полости рта, в ретромолярной ямке, на слизистой щёк и губ. Заболевание может проявляться в самых различных формах: это может быть покраснение слизистой на определённом участке или возникновение язвочек в полости рта.
Заразен ли стоматит, и как он передаётся
Стоматит не заразен. Заболевание проявляется при снижении иммунитета и при хронических заболеваниях, а также стоматит может развиваться как защитная реакция организма на действие различных раздражителей (например механической травмы слизистой острыми краями зубов).
Воспаление слизистой полости рта в большинстве случаев встречается у детей [12] . Но в последнее время стоматит проявляется и у взрослого населения. В основном это связано с ослаблением иммунитета человека, например при ОРВИ, хронических заболевания, ВИЧ-инфекции.
Причины возникновения стоматита
Развитию стоматита способствует множество факторов. Одной из распространённых причин стоматита является действие раздражающего фактора . Слизистая может поражаться при постоянной механической травме (прикусывании щёк и языка, травмировании зубным камнем, неправильно изготовленным протезом или коронкой) [5] . Травму может вызвать воздействие термического или химического агента, например при ожоге слизистой горячей пищей или при возникновении аллергии на некоторые продукты питания (например цитрусовые) или медикаменты. В группу риска входят курильщики, т. к. никотин также выступает раздражающим агентом для слизистой.
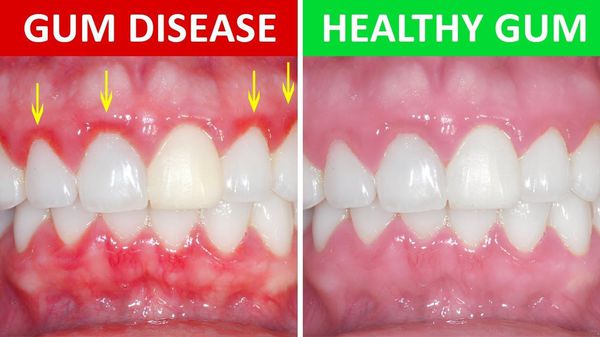
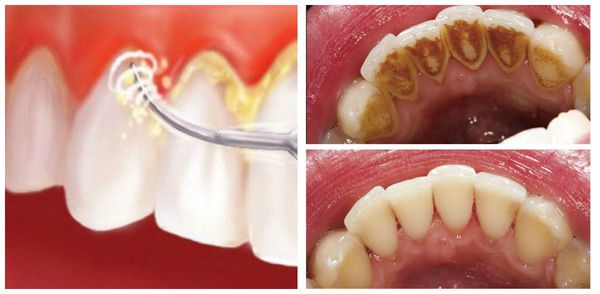
Большую роль в развитии стоматита играет гигиена полости рта. При неправильном уходе за полостью рта накапливается зубной налёт и камень, микроорганизмы, присутствующие в них (стафилококки, стрептококки), могут спровоцировать раздражение и воспаление слизистой оболочки полости рта. В результате стоматит возникает как защитная реакция организма.
Иногда воспаление слизистой возникает при различных хронических заболеваниях и патологиях с невыясненной этиологией (причиной). Стоматит может проявляться в полости рта на фоне заболеваний желудочно-кишечного тракта (при глистной инфекции), сердечно-сосудистой системы, заболеваниях крови (анемии), эндокринных нарушениях (сахарного диабета). Очень часто стоматит развивается при ВИЧ-инфекциях и может быть одним из диагностических признаков при выявлении ВИЧ.
Симптомы стоматита
Признаки стоматита могут быть разными. Они зависят от формы и стадии развития заболевания.
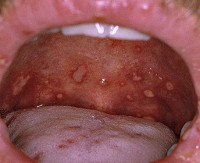
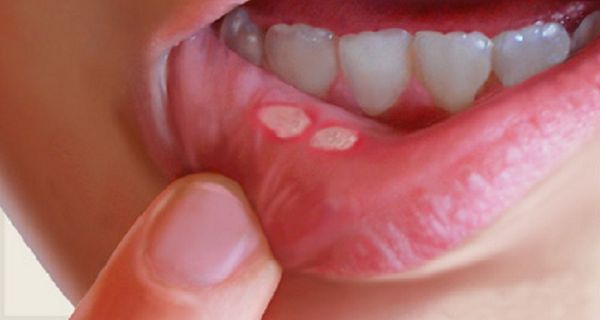
Первым симптомом является покраснение слизистой полости рта на определённом участке. Пятно не возвышается над уровнем слизистой, имеет округлую или овальную форму и может быть розоватого или белёсого цвета. Далее область около поражённого участка становится отёчной, гиперемированной, появляется боль. На месте пятна появляется афта. Афта (от греч. aphtha — язвочка) — это поверхностный дефект слизистой, имеющий округлую форму и сероватый фибринозный налёт. Если удалить с поверхности афты некротический налёт, то язвочка начнёт кровоточить [5] . Чаще всего афты располагаются по переходной складке, на боковой поверхности языка, на слизистой оболочке щёк и губ.
При тяжёлых формах на поверхности язвочки увеличивается количество фибринозного налёта, а в основании афты возникает инфильтрат (скопление клеточных элементов крови и лимфы в слизистом слое). При такой клинической картине в полости рта у больного появляются болезненные ощущения, жжение, зуд, неприятный запах изо рта, повышенное выделение слюны, приём пищи становится затруднительным. Температура тела поднимается до 38 ℃, появляется слабость.
Особенностью заболевания являются частые рецидивы. Повторные высыпания могут появляться через несколько дней или каждые несколько месяцев. Зависит это от способности иммунитета бороться с инфекцией.
В самых тяжёлых случаях стоматит проявляется в виде язв на слизистой. Язва — это глубокий дефект слизистой, при котором поражается вся толща слизистой. Язва окружена воспалительным инфильтратом, края язвы неровные, фестончатые (зубчатые) [5] . При появлении язв в полости рта также ухудшается общее состояние. Могут воспалиться поднижнечелюстные лимфатические узлы на стороне поражения. При пальпации они будут увеличены в размерах и болезненны.
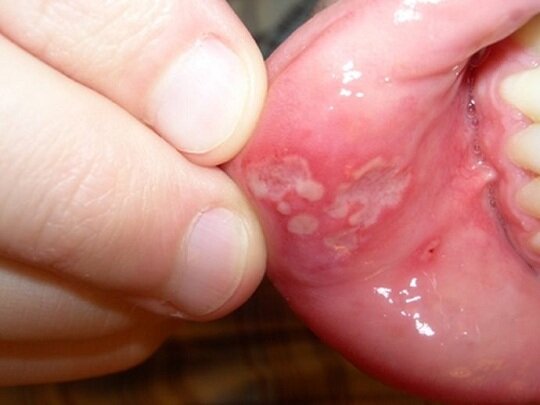
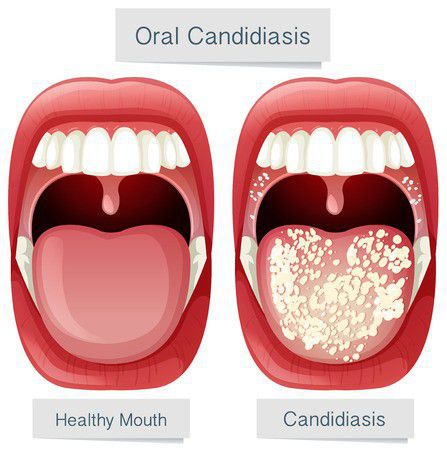
При кандидозном стоматите появляется белый налёт на языке и дёснах, при попытках удалить налёт поражённые места начинают кровоточить [5] . Также появляется неприятный привкус во рту и чувство жжения. Если кандидозный стоматит развивается на фоне сахарного диабета или иммунодефицитных состояний, он всегда имеет хроническое течение.
При вирусных поражениях слизистой полости рта возникает боль, усиливающаяся во время приёма пищи и при разговоре. Слизистая оболочка краснеет и отекает, затем на ней появляются мелкие пузырьки. Пузырьки быстро вскрываются и на их месте образуются афты. При средней и тяжёлой формах температура тела повышается до 37-40 °С, отмечаются общее недомогание, слабость, головная боль.
Сколько длится стоматит
Однозначно ответить на этот вопрос нельзя. Если стоматит своевременно выявлен, назначено правильное лечение и пациент следует рекомендациям врача, то острую форму можно вылечить за 3–10, иногда за 14 дней. При иммунодефиците этот срок увеличивается.
Патогенез стоматита
В настоящее время патогенез и этиология стоматита до конца неизвестны. Есть несколько теорий и предположений по поводу развития данного заболевания. Одна из самых распространённых — инфекционно-аллергическая . Согласно этой теории, происходит изменение реактивности организма (свойства отвечать на воздействия раздражающих факторов) , его сенсибилизация, что означает повышенную чувствительность к различным микроорганизмам [1] .
Многие исследователи полагают, что в патогенезе заболевания ведущую роль играют аутоиммунные процессы . То есть развитие стоматита происходит по следующему принципу: на слизистой оболочке полости рта имеются различные микроорганизмы, на их присутствие вырабатываются антитела, которые при определённых условиях могут по ошибке атаковать эпителий слизистой полости рта. Связано это со сходством антигенной структуры собственных клеток организма со структурой многих бактерий.
Лукомский И.Г. и Новик И.О. [4] полагают, что у рецидивирующих афт аллергическая природа возникновения , т. к. рецидивы часто совпадают с эндокринными заболеваниями, менструациями и обострениями патологий желудочно-кишечного тракта, что косвенно подтверждает аллергический патогенез рецидивирующего стоматита.
При первых симптомах стоматита происходит раздражение чувствительных нервных окончаний вследствие действия медиаторов воспаления. Развивается гиперергическая реакция (аллергическая реакция немедленного типа) с выделением биологически активных веществ, таких как гистамин, ацетилхолин и др. Это приводит к нарушению целостности эпителия слизистой оболочки полости рта [5] . Изменения затрагивают стенки сосудов: происходит их расширение, увеличение проницаемости, что провоцирует отёк и инфильтрацию шиповатого слоя эпителия.
Большое значение в развитии стоматита играет наличие хронической инфекции, например ЛОР-органов или желудочно-кишечного тракта. Хроническая инфекция способствует повышению чувствительности к микробным и пищевым аллергенам, снижает сопротивляемость слизистой оболочки полости рта, что предрасполагает к появлению афт.
Хроническое течение и рецидивы могут быть связаны с обострением хронических заболеваний внутренних органов. Рецидивы обусловлены накоплением аутоантигенов и развитием иммунопатологических реакций на фоне снижения защитных сил организма.
Классификация и стадии развития стоматита
Существует множество классификаций стоматитов. Стоматиты различаются по течению, по проявлению морфологических элементов в полости рта, по этиологии (причине возникновения) и т. п.
По характеру морфологических изменений:
- первичные (покраснение слизистой);
- вторичные (афты, эрозии).
По причине возникновения:
- медикаментозный стоматит — развивается из-за местной аллергической реакции на лекарство, появляется отёк, пятна, пузыри или язвы;
- травматический стоматит — развивается из-за механической или химической травмы (прикусывание щёк и губ, химические и термические ожоги); могут появиться отёк, пузыри, язвы и эрозии;
- бактериальный — возникает при инфицировании раны на слизистой оболочке полости рта, сопровождается отёком, пузырями, язвами или афтами;
- лучевой — возникает на фоне лучевой терапии, иногда химиотерапии, для него характерно острое воспаление и язвы;
- кандидозный — проявляется очагами белого налёта, окружающие ткани отёчны, возникает жжение во рту; после снятия налёта виден участок слизистой с выраженным воспалением, возможна кровоточивость;
- протезный — возникает при эксплуатации зубных протезов, чаще съёмных, может протекать в форме катарального, язвенного или афтозного стоматита;
- аллергический — может проявляться несколькими формами: от лёгкого катарального до тяжёлого язвенно-некротического, обязательно сопровождается чувством сухости и зудом в полости рта;
- герпетический (вирусный).
- стоматит на губе;
- стоматит на десне;
- стоматит на нёбе;
- стоматит на языке;
- стоматит в горле.
Локализация обычно указывается при описании клинического случая, на тактику лечения она не влияет.
Классификация стоматитов Всемирной организации здравоохранения
По степени поражения слизистой.
- Поверхностные:
- катаральный стоматит — наиболее распространённая форма, характеризуется покраснением, отёком слизистой оболочки полости рта, налётом желтовато-белого цвета ;
- фибринозный стоматит — подтип афтозного стоматита .
- Глубокие:
- язвенный стоматит ;
- стоматит Венсана, или язвенно-некротический гингивит — на слизистой оболочке появляются язвы и эрозии, изо рта ощущается выраженный гнилостным запах, возникают симптомы интоксикации организма; пациент практически не может есть [1] .
Осложнения стоматита
Многие не считают стоматит опасным заболеванием, поэтому при появлении язв во рту не обращаются к врачу, считая, что они исчезнут самостоятельно. Но это ошибочное мнение, т. к. инфекционные очаги останутся и дадут о себе знать в виде повторного возникновения. А если и в этой ситуации лечение не начато, то есть большой риск перехода стоматита в хроническую форму, а затем и появления осложнений в виде хронического рецидивирующего афтозного стоматита. Это форма заболевания, при которой увеличивается площадь поражения слизистой рта [8] .
Очень часто стоматит сопровождается воспалением и кровоточивостью дёсен . Если целостность слизистой оболочки полости рта нарушается, может присоединиться вторичная инфекция.
Осложнением стоматита в запущенной форме может быть поражение горла и гортани . Ещё одним осложнением является попадание инфекции в кровь и распространение по всему организму.
Диагностика стоматита
К какому врачу обратиться при стоматите
Лечением стоматита занимается стоматолог, пародонтолог или детский стоматолог.
Во время диагностики врачу очень важно собрать подробный анамнез. Расспросить пациента о сопутствующих и перенесённых заболеваниях, узнать аллергологический статус. Часто стоматит проявляется при заболеваниях ЖКТ (гастрит, колит), при сахарном диабете, ВИЧ-инфекции, после лучевой терапии, при бронхиальной астме. Также важно узнать, впервые ли беспокоит пациента данное заболевание или он уже сталкивался с такой проблемой. Если пациент не в первый раз обращается к врачу или же самостоятельно пытался лечиться, то необходимо расспросить, какими средствами и препаратами проводилось лечение и приносило ли оно результат.
При осмотре ротовой полости необходимо обращать внимание на зубные отложения, на наличие острых краёв коронок, патологическую стираемость зубов, на состояние ортопедических конструкций. Все это может быть источником хронической или острой травмы слизистой оболочки. В месте воздействия травмирующего фактора возникают афты.
Кандидозный стоматит можно диагностировать по характерным клиническим признакам, а также по результатам лабораторных исследований. В первую очередь проводится микроскопический анализ материала, взятого из очага поражения, его посев с учётом степени обсеменённости (заражённости) поражённой ткани [5] . В мазке обнаруживаются грибы рода Candida в большом количестве. Также делают внутрикожные пробы с дрожжевым аллергеном и проводят серологические исследования (выявление определённых антител или антигенов в сыворотке крови больных) — реакции агглютинации (склеивания антигенов с помощью антител) и реакции связывания комплемента (иммунологическая реакция определения антител по известному антигену или антигенов по известному антителу) [4] .
При вирусном стоматите диагностика основывается на использовании специальных исследований:
- вирусологических — для определении конкретного вируса в крови;
- серологических — для определения антител в крови к определённым микроорганизмам;
- цитологических — для определения структуры клеточных элементов;
- иммунологических.
В крови обнаруживаются изменения, характерные для острого воспалительного процесса. При гистологическом исследовании выявляется акантолиз эпителиальных клеток (дегенеративное изменение шиповатого слоя), в подлежащей собственно слизистой оболочке выражен острый воспалительный процесс [5] .
При герпетическом стоматите в первые дни заболевания, а также во время рецидивов, вирус герпеса легко выделяется из содержимого пузырьков [5] . Вначале заболевания антитела к вирусу не обнаруживаются. По мере нарастания симптомов количество антител к вирусу увеличивается. После клинического выздоровления вирус герпеса сохраняется в организме, как правило, на всю жизнь [4] .
Как отличить стоматит от других заболеваний
Необходимо дифференцировать травматическую язву от язв при туберкулёзе, сифилисе, новообразованиях. Важно знать, что при длительной хронической травме в озможен переход травматической язвы в злокачественное новообразование. Если после устранения травмирующего фактора происходит быстрое заживление, то это травматическая язва. При злокачественном течении новообразование безболезненное и после устранения травмирующего фактора не заживает. При цитологическом и гистологическом исследованиях выявляются атипичные изменения эпителиальных клеток.
При туберкулёзной язве в соскобе обнаруживается микобактерия туберкулёза. Твёрдый шанкр (язвенное образование) при сифилисе отличается от травматической язвы наличием плотного инфильтрата вокруг язвы, ровными краями, гладким дном, увеличением и уплотнением регионарных лимфатических узлов (склераденит) и отсутствием болевого симптома [7] . При гистологическом исследовании выявляется бледная трепонема (бактерия — возбудитель сифилиса).
Лечение стоматита
Основная цель лечения стоматита — предотвратить распространение поражения по всей слизистой оболочке полости рта и не допустить перехода заболевания в хроническую форму. В первую очередь необходимо определить форму и стадию заболевания, т. к. от этого будет зависеть тактика лечения. Лечение проводится комплексное: как местное, так и общее.
При всех видах стоматита сначала проводится профессиональная гигиена полости рта . Она представляет собой снятие зубных отложений, таких как зубной камень и мягкий пигментированный зубной налёт.
Эффективные препараты для лечения стоматита у взрослых
Далее необходимо устранить хронические очаги инфекции и предрасполагающие факторы. При болезненных язвах проводится обезболивание слизистой полости рта :
- аппликации 2 % раствора прокаина ( «Новокаина»);
- аппликации 2 % раствора лидокаина[7] .
Поражённая слизистая обрабатывается антисептиками (0,02 % раствор «Фурацилина» ; 0,06 % раствор хлоргексидина ; 0,1 % раствор «Димексида»).
Также применяются аппликации коллагеновых плёнок с различными лекарственными веществами, например с кортикостероидными препаратами, «Димедролом» , анестетиками. Такая плёнка прикрепляется к эрозии и оказывает противовоспалительный и противоаллергический эффекты, после чего самостоятельно рассасывается. Для ускорения заживления эпителия слизистой оболочки используются масляный раствор витамина А, масло шиповника, дентальная адгезивная паста с солкосерилом.
Чем можно полоскать рот при стоматите
При лечении стоматита очень важно выявить причину и устранить её. Полоскание полости рта растворами антисептиков ( 0,02 % раствор Фурацилина, 0,06 % раствор Хлоргексидина) или отварами трав уменьшит отёк и воспаление, но это не основной метод лечения.
Общее лечение
Включает соблюдение диеты (не рекомендуется употреблять острую, пряную, грубую пищу, спиртные напитки), а также применение антигистаминных, противовирусных, антибактериальных, противогрибковых препаратов (в зависимости от формы стоматита) и иногда глюкокортикостероидов (ГКС) — аналогов естественных гормонов коры надпочечников [6] .
Десенсибилизирующая терапия : внутрь «Тавегил» , «Димедрол», «Супрастин» по 1 таблетке 2 раза в день в течение месяца.
Противогрибковая терапия проводится при кандидозном стоматите: таблетки «Нистатин», «Низорал», «Дифлюкан» [9] .
При вирусных стоматитах назначаются противовирусные препараты: «Лавомакс» , «Валтрекс» , «Бонафтон» . При тяжёлых формах стоматита могут назначаться ГКС: преднизолон 15-20 мг в сутки, доза препарата снижается по 5 мг в неделю с момента эпителизации эрозий и язв.
При стоматите назначается общеукрепляющая терапия . Витамины группы В, С, РР. Таблетки «Имудон» действуют антисептически, нормализуют микрофлору, повышают местный иммунитет [11] .
С первого дня обращения больного и до полной эпителизации может применяться физиотерапия : ультрафиолетовое облучение, гелий-неоновый лазер, лазерная биостимуляция крови.
Лечение стоматита лазером
Лазер при лечении стоматитов особенно эффективен, если слизистая оболочка рта поражена бактериями, вирусами или грибами. Луч лазера прицельно направляется на поражённый участок слизистой оболочки, не повреждая здоровую ткань. Метод позволяет разрушить микробные клетки, уменьшить боль и отёк, улучшить микроциркуляцию, что способствует заживлению. Процедура безболезненна и безопасна.
Как вылечить стоматит у ребёнка
Принципы лечения стоматита у детей и взрослых схожи, однако врачу важно учитывать возраст ребёнка и правильно рассчитать дозировку препаратов. Ещё одна особенность — маленькие дети не смогут полоскать рот или применять ротовые ванночки. Поэтому антисептическую обработку полости рта проводят родители пальцем, обвёрнутым несколькими слоями марли и смоченным в антисептическом растворе.
Лечение стоматита в домашних условиях
Если появились симптомы стоматита, то нужно незамедлительно обратиться к врачу. Самодиагностика и лечение народными средствами часто усугубляют заболевание.
Прогноз. Профилактика
Почти в 100 % случаев стоматит является излечимым заболеванием [5] . Прогноз положительный, если вовремя начать лечение и соблюдать все назначения врача. Правильно подобранная терапия при различных видах стоматита помогает добиться полного выздоровления . Обычно осложнений при этом не наблюдается.
Но если не обращать внимания на проблему или подобрать неправильное лечение, то заболевание может перейти в хроническую форму. При некоторых видах стоматита, например герпетическом, рецидивы будут возникать при снижении иммунитета, при частых респираторных и вирусных заболеваниях. Частые рецидивы снижают качество жизни больного, являются фактором риска развития злокачественных и доброкачественных опухолей полости рта.
При стоматитах основным методом профилактики является соблюдение гигиены полости рта. Необходимо тщательно ухаживать за полостью рта, регулярно делать профессиональную гигиену и посещать врача-стоматолога раз в полгода. Также важно вовремя выявлять и устранять инфекционные и хронические заболевания как в полости рта, так и во всём организме [5] .
Во время профилактики важно вовремя устранить травмирующий фактор. Это могут быть острые края зубов, неправильно изготовленная коронка или протез, зубной камень.
Большое значение имеет правильно питание. Состояние иммунитета во многом зависит от питания. Пища должна быть сбалансированной и богатой витаминами и минералами.
Источник