Что такое диффузное изменение поджелудочной железы лечение народными средствами
Умеренное употребление пищи — мать здоровья.
М.В. Ломоносов
Поговорим еще об одном часто встречаемом в ультразвуковой практике заключении: «Диффузные изменения паренхимы поджелудочной железы». Причем я уверена, что большинство пациентов не понимают, что ж это такое. «Поджелудка!» — говорят они родственникам, выходя из кабинета УЗИ.
Но что ж это за орган? Зачем он нужен? Почему он у всех страдает?
Поджелудочная железа расположена, как вы догадались, под желудком. Большая её часть (хвост) находится слева, меньшая часть срединно (тело) и справа (головка). Железа примыкает вплотную к разным органам (печень, двенадцатиперстная кишка и другие отделы кишечника, желудок, селезенка, почки, сосуды, выводные желчные протоки), поэтому, если вас беспокоят боли в верхних отделах живота, не надо все валить на бедную поджелудочную железу! Лучше провериться, ведь помимо перечисленных органов, боль сюда может проецироваться даже от сердца.
Продолжим. Почему она называется железой? Железой называют орган, который может производить какие-то важные для организма вещества. Так вот, поджелудочная железа весом у взрослого человека около 60–80 г в сутки вырабатывает около 1,5–2 л панкреатического сока! Большая часть клеток, из которых она состоит, вырабатывает именно этот сок, который по протоку поступает в кишечник и там помогает переваривать белки, жиры и углеводы. У пожилых масса органа уменьшается по причине возрастных изменений, а также после всех проблем, перенесенных за жизнь, поэтому и сока вырабатывается меньше. Значит питание с возрастом должно быть в небольших объёмах, легкоусвояемое, некалорийное. «Раньше меня так не вздувало!» — слышишь от пациентов, так и сока 10–20 лет назад поджелудочная вырабатывала больше, пища переваривалась быстрее, легче.
Только около 2% клеток поджелудочной железы вырабатывает инсулин, который регулирует уровень сахара в крови, т.е. около 1,2–1,6 г клеток нам всего дано на всю жизнь, только вдумайтесь! А теперь прикиньте, сколько углеводов (сладостей) вы употребляете за жизнь? сколько покупаете «вкусняшек» вашим детям? В среднем в год человек съедает 24–28 кг сахара (в России — до 40 кг!). Прибавьте к этому около 50 тонн еды, которые в среднем съедает человек при продолжительности жизни 70 л. Ну, и не забудем про алкоголь, лекарства (которые свободно можно купить в аптеке. ). А наша маленькая поджелудочная железа должна все это переварить!
Хотелось бы еще рассказать о влиянии сна на поджелудочную железу. Недосыпание приводит к появлению неправильно свёрнутых белков и потенциально может привести к гибели клеток, особенно в пожилом возрасте. Исследование учёных из Медицинской школы Пенсильванского университета (США) как раз об этом. А также исследования жозефа Баура (Joseph Baur) и его коллег. Неправильные белки организм должен либо исправить, либо утилизировать. Ученый обнаружил, что у старых животных реакция на такой стресс ослаблена, то есть с возрастом недостаток сна может сказываться всё сильнее.
Поэтому задумайтесь, прежде чем попить чайку на ночь глядя (а тем более что-то покрепче) или посмотреть любимый фильм до часу ночи.
Так вот, при современном изобилии в питании и разнообразии в образе жизни не стоит удивляться, если начались проблемы с пищеварением (вздутие, чувство тяжести, нарушения стула и пр.) Многие на исследовании признаются: «Так я уже ничего такого и не ем, а не помогает!» Ключевое слово здесь «уже», т.е. в течение многих десятков лет мы едим все подряд, а «садимся» на диету только тогда, когда организм уже начнет выдавать нам неприятности с пищеварением или повышенный сахар в анализах. К сожалению, здесь уже иногда сложно помочь.
Что же доктор видит на УЗИ?
Обычно при первых проблемах с железой на ультразвуке может не быть изменений, и это замечательно! Хотя многим хотелось бы их увидеть, и пациенты остаются разочарованы.
Запомните! Однократные воспаления в железе могут проходить бесследно и без изменений по УЗИ.
Но если доктор все-таки находит патологию, то это уже, вероятнее всего, необратимо или оставит свой след на работе органа.
В большинстве случаев доктор описывает примерно следующую картину: контуры железы неровные, нечеткие, эхогенность повышена или высокая, размеры могут быть нормальные, увеличены или уменьшены. Редко бывает расширение протока железы и даже камни в ней. В такой ситуации доктор пишет в заключении пресловутые «Диффузные изменения», т.е. железа многократно за жизнь испытывала нагрузки и часть её клеток погибли или заместились на жир и рубцовую ткань и она уже не может работать как прежде.
Что с этим заключением делать? Обязательно необходимо дообследование (сначала гастроэнтеролог, терапевт), чтобы определить степень нарушений пищеварения и состояние организма в целом, ведь, если страдает поджелудочная железа, значит во всем организме есть проблемы (нарушение углеводного, жирового обмена, как правило сопутствует атеросклероз, могут быть кожные проявления и пр.).
А ситуация в целом, конечно, зависит от вас самих. Доктор пропишет лечение, поможет временно нормализовать беспокоящие вас симптомы. Но контроль за питанием полностью в ваших руках. Если у вас на ультразвуке уже выявлены диффузные изменения, не нагружайте поджелудочную железу, дайте ей возможность подольше обеспечить вам комфортную жизнь!
Источник
Острый панкреатит с госпитализацией
Воспаление поджелудочной железы называется панкреатитом, острым или хроническим.
Поджелудочная железа — орган небольших размеров, но она играет большую роль, как в пищеварении, так и в гормональной регуляции.
Панкреатический сок содержит ферменты, необходимые для переваривания жиров и белков. Он поступает в кишку, где смешивается с желчью.
Отдельные группы клеток поджелудочной железы, называемые островками Лангерганса, вырабатывают инсулин, который необходим для утилизации глюкозы крови. При нарушении их работы развивается сахарный диабет.
Таким образом, воспаление поджелудочной железы представляет опасность как для пищеварительной, так и для эндокринной системы организма.
Большое значение имеет то, как быстро начнется хирургическое лечение. Счет может идти на часы или даже на минуты.
Врачи отделения реанимации и интенсивной терапии, хирургического отделения международной клиники Медика24 имеют большой опыт оказания экстренной помощи и срочного лечения острого панкреатита.
Госпитализация в нашу клинику возможна обычной каретой скорой помощи или реанимобилем, в зависимости от состояния больного.
Консервативное и хирургическое лечение острого панкреатита в нашей клинике позволяет купировать осложнения или избежать их.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
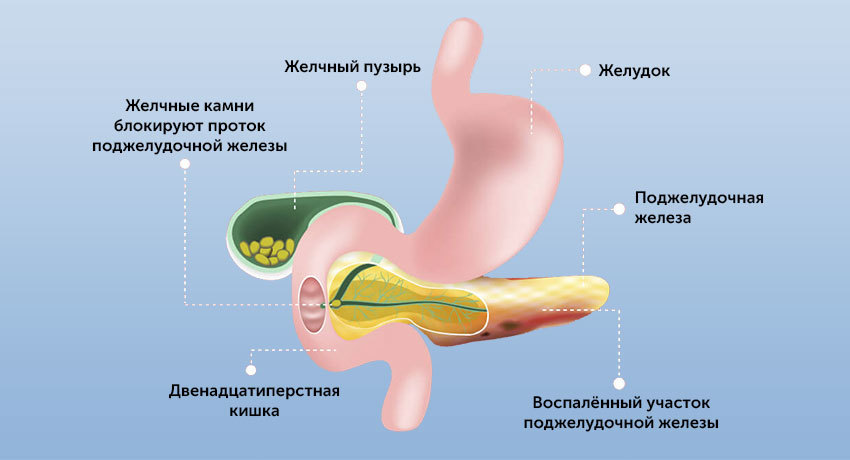
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в кишку в «недозревшем» виде. В кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Причины и факторы развития панкреатита
- Неправильное питание. Поджелудочная железа относится к пищеварительной системе, поэтому чувствительна к неправильному питанию. Злоупотребление острой, жирной, жареной пищей вызывает повышенную выработку желчи и панкреатических ферментов. Усиленное поступление желчи в кишку становится причиной обратного заброса ферментов в поджелудочную железу, развивается билиарный панкреатит.
- Злоупотребление алкоголем.
- Желчекаменная болезнь, калькулезный холецистит. Выход протока поджелудочной железы находится прямо напротив фатерова сосочка — выхода общего желчного протока (холедоха). Это напрямую связывает билиарный панкреатит с заболеваниями желчевыводящих путей.
- Травмы. Воспаление поджелудочной железы может развиться на фоне травмы или повреждения (например, вследствие хирургического вмешательства).
- Вирусные или бактериальные инфекции. Воспалительный процесс может быть спровоцирован бактериальной инфекцией (кампилобактериями, микоплазмой, др.) или вирусами (Коксаки, гепатита, свинки, др.).
- Прием лекарственных препаратов. Поджелудочная железа чувствительна к приему гормональных препаратов (кортикостероидов, эстрогенов), а также ряда других лекарственных средств.
- Гастрит, гастродуоденит. Повышенная концентрация соляной кислоты в желудке стимулирует выработку ферментов поджелудочной железы и может спровоцировать их раннее созревание с развитием воспалительного процесса. Воспаление желудка (гастрит) зачастую сочетается с дуоденитом — воспалением кишки, из которой оно может распространиться на поджелудочную железу.
- Гельминтоз. Гельминты — это паразиты, которые выделяют в процессе жизнедеятельности токсины, способные спровоцировать воспаление.
- Эндокринные заболевания. Поскольку поджелудочная железа относится не только к пищеварительной, но также к эндокринной системе, ее воспаление бывает вызвано гормональными сбоями.
Симптомы
Острый панкреатит имеет характерные симптомы:
- Боль. Очаг боли может находиться под ложечкой (в эпигастральной области) в левом подреберье или в правом подреберье. Боль обычно отдает в левую лопатку, усиливается в положении лежа. При обширном воспалении поджелудочной железы боль может иметь опоясывающий характер. Боль при остром панкреатите нестерпимая, мучительная, настолько сильная, что может вызвать болевой шок с потерей сознания. Острый болевой приступ часто бывает спровоцирован жирной, жареной пищей, особенно в сочетании с алкоголем.
- Тошнота, рвота. Боль сопровождается тошнотой и неукротимой рвотой с желчью, которая не приносит облегчения.
- Высокая температура, озноб. Острое воспаление вызывает резкое повышение температуры тела до 38 градусов и выше.
- Пожелтение кожи (желтуха). Умеренное пожелтение кожи и склер глаз (желтуха) означает нарушение эвакуации желчи и участие желчевыводящих путей в развитии заболевания.
- Изменение цвета кожи. Характерные симптомы, указывающие на острый панкреатит — синюшные пятна в области пупка, на боках тела, лице, шее. Цвет лица становится сначала бледным, затем серым, землистым. Внизу живота, в области паха кожа приобретает оттенок.
- Потеря аппетита. Отвращение к еде объясняется отсутствием панкреатических ферментов в пищеварительном тракте. Вместо этого они остаются в поджелудочной железе, переваривая ее, или поступают в кровь, вызывая интоксикацию организма.
- Учащение пульса и дыхания.
- Повышенное потоотделение. Кожа становится влажной, покрывается липким, холодным потом.
- Снижение артериального давления. неукротимой рвоты происходит обезвоживание организма, артериальное давление резко снижается на фоне учащенного пульса.
- Вздутие живота. При остром приступе панкреатита происходит вздутие и распирание верхней части живота, напряжение мышц брюшной стенки в левом подреберье.
- Диарея. нарушения пищеварения происходит частый, жидкий, пенистый стул (поносы).
Мы вам перезвоним, оставьте свой номер телефона
Мальдигестия и мальабсорбция
того что панкреатические ферменты не поступают в пищеварительный тракт, развиваются синдромы мальдигестии и мальабсорбции.
Первый связан с нарушением переваривания пищи, а второй — с нарушением всасывания в тонком кишечнике.
При остром панкреатите они проявляются такими симптомами, как:
- обильный, жидкий, зловонный стул,
- сильная, постоянная жажда,
- дрожь в теле,
- холодный пот,
- психическое возбуждение,
- зуд, сухость кожи,
- анемия,
- кровоточивость десен,
- ухудшение зрения,
- судороги,
- боль в костях.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.
острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность. - Дыхательная недостаточность.
На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого. - Почечная, печеночная недостаточность.
Эти осложнения развиваются токсического воздействия ферментов, попавших в кровь. - Сердечно-сосудистаянедостаточность.
Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь. - Перитонит.
Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции). - Расстройства психики.
Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза. - Сепсис.
Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти. - Абсцессы.
Присоединение инфекции вызывает образование гнойников в брюшной полости. - Парапанкреатит.
Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, кишки. - Псевдокисты.
Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем. - Опухоли.
Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
В каких случаях нужно звонить в скорую
В тяжелых случаях заболевания решающее значение имеет то, насколько быстро будет оказана первая медицинская помощь и проведено хирургическое лечение. В отделении реанимации и интенсивной терапии международной клиники Медика24 для этого есть все условия. Главное — это своевременно позвонить.
Звонить нужно безусловно и незамедлительно при наличии таких симптомов, как:
- нестерпимая боль,
- болевой шок, потеря сознания,
- повышение температуры выше 38 градусов,
- тошнота, сопровождаемая рвотой, не дающая облегчения,
- спутанное сознание,
- сильная жажда,
- озноб,
- вздутие и напряжение живота,
- учащение дыхания, пульса, особенно на фоне пониженного артериального давления.
Ни в коем случае нельзя прикладывать согревающие компрессы, а также использовать обезболивающие, потиворвотные или иные препараты.
Острый панкреатит — это крайне серьезное состояние, которое может привести к летальному исходу. Любое самолечение в этом случае опасно и недопустимо.
Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
Вв международной клинике Медика24 проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
- Общее и биохимическое исследование крови. Общий и биохимический анализы крови при остром панкреатите показывают повышение уровня лейкоцитов, СОЭ, пониженный гематокрит (объем кровяных телец), повышение уровня амилазы, липазы, глюкозы, снижение уровня общего белка, альбуминов, глобулинов, повышение уровня белка, мочевины.
- Биохимический анализ мочи. Исследование мочи показывает повышение уровня амилазы, наличие эритроцитов, лейкоцитов, белков.
- Ионограмма. Это исследование показывает снижение уровней кальция, натрия, калия в крови в результате неукротимой рвоты и обезвоживания организма.
- УЗИ поджелудочной железы и органов брюшной полости. Ультразвуковое исследование показывает увеличение поджелудочной железы, участки неоднородности ее ткани, изменение формы, неровность ее контуров, наличие жидкости в брюшной полости, забрюшинном пространстве.
- Рентген. Рентгенография живота и нижней части легких показывает вздутие кишечника, наличие плеврального выпота.
- Лапароскопия. Это визуальный метод обследования. Через прокол в брюшной стенке внутрь вводится миниатюрная видеокамера с подсветкой, изображение с которой поступает на монитор компьютера. С его помощью врач может установить причину закупорки протока поджелудочной железы, исследовать очаг воспаления, обнаружить геморрагический экссудат, участки некроза ткани, кровоизлияния и другие характерные признаки заболевания.
- КТ. Компьютерная томография помогает обнаружить участки некроза ткани поджелудочной железы, псевдокисты, подробно исследовать структуру органа.
- МРТ. томография может быть использована для получения дополнительных диагностических данных.
Мы вам перезвоним, оставьте свой номер телефона
Источник