- Всё о поясничном радикулите: причины, симптомы, лечение
- Почему развивается поясничный радикулит?
- Какие симптомы характерны для заболевания?
- Как вылечить радикулопатию?
- Радикулит (радикулопатия) — симптомы и лечение
- Определение болезни. Причины заболевания
- Факторы риска
- Симптомы радикулита
- Признаки радикулита
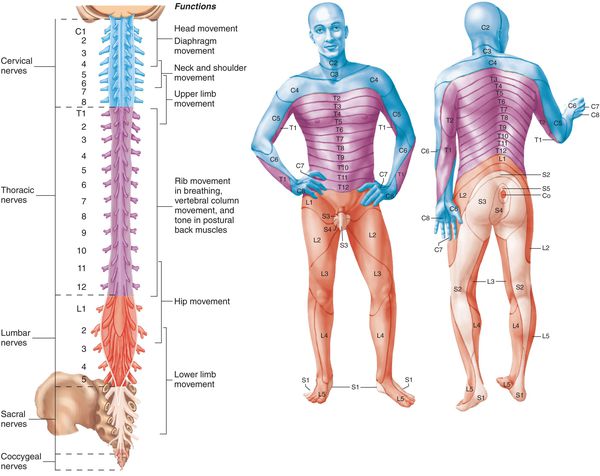
- Симптомы корешкового синдрома шейного отдела
- Симптомы корешкового синдрома грудного отдела
- Симптомы корешкового синдрома поясничного отдела
- Патогенез радикулита
- Классификация и стадии развития радикулита
- Стадии радикулопатии
- Осложнения радикулита
- Диагностика радикулита
- Когда следует обратиться к врачу
- Подготовка к посещению врача
- Сбор жалоб
- Неврологический осмотр при радикулите
- Компьютерная томография
- Рентгенография
- Лечение радикулита
- Первая помощь. Ограничение движения
- Хирургическое лечение
- Медикаментозное лечение острой боли при радикулите
- Лечение при хроническом болевом синдроме
- Особенности лечения при беременности
- Домашние средства лечения
- Лечение радикулита народными средствами
- Прогноз. Профилактика
Всё о поясничном радикулите: причины, симптомы, лечение
При поясничном радикулите или «болезни дачников» поражаются нервные волокна в области поясницы, что приводит к болевым ощущениям. Чтобы предотвратить серьёзные последствия, надо знать, почему возникает и как лечится заболевание.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Народное название поясничного радикулита – «болезнь дачников», официальное – радикулопатия. Чтобы понять сущность заболевания, нужно знать о том, как устроен позвоночник.
В области поясницы есть нервные волокна или спинномозговые корешки. Они поддерживают чувствительность, работоспособность нижней части тела. Если нервы поражаются, возникают симптомы, свидетельствующие о заболевании.
боль в спине – главный признак болезни. Человек, пораженный недугом, принимает позы (чаще всего согнутое положение), в которых болевые ощущения становятся слабее. Чтобы избавиться от симптоматики, необходимо долго и упорно лечиться.
При радикулопатии поражается не опорно-двигательный аппарат, а спинномозговые корешки. Вот почему заболевания относят к болезням нервной ткани. Медикаметозное лечение не похоже на то, что назначает врач, когда болит спина и это не связано с поражением нервных волокон.
Почему развивается поясничный радикулит?
2 основные причины развития заболевания – это воспаление или ущемление нервной ткани. Спинномозговые корешки деформируются в связи:
- С получением травм позвоночника, в частности в области поясницы;
- С наличием болезней (позвоночный артрит и спондилит, инфекционные заболевания, межпозконковая грыжа, остеохондроз);
- С воспалением мышц, функция которых – поддерживать позвоночник;
- С искривлением позвоночника.
Ухудшает положение больного и ряд факторов:
- Низкая физическая активности;
- Ожирение;
- Сахарный диабет;
- Переохлаждение;
- Неоправданно высокие физ. нагрузки (подъем тяжелых весов);
- Достижение преклонного возраста.
При отсутствии этих факторов риск заболеть радикулопатией снижается.
Какие симптомы характерны для заболевания?
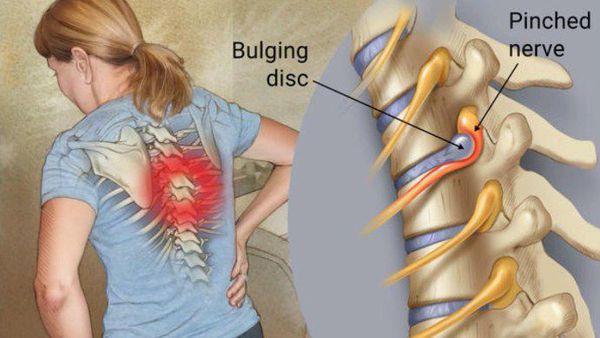
Резкая боль – главный симптом — возникает в области поясницы. В запущенных случаях доходит и до нижней части тела: ягодичных и икроножных мышц, бедер, пальцев ног. Болевые ощущения специфичны, их можно разделить на 3 группы:
- Люмбаго – приступы резкой боли, неприятные ощущения ослабевают, если находиться в состоянии покоя или принять определенную позу;
- Люмбалгия – длительное сохранение тупой и ноющей боли;
- Люмбоишиалгия – появление боли, покалывания, онемение в ногах, временная потеря чувствительности в нижних конечностях.
Болевые ощущения всех проявляются одинаково. Локализуются на участке с поврежденными нервами. Среди других симптомов, сопровождающих боль:
- Повышенное потоотделение;
- Побледнение кожи;
- Снижение температуры кожи в области нерва;
- Усиление боли при физической нагрузке;
- Ослабление неприятных ощущений в определенной позе и покое.
Лечащий врач диагностирует заболевание по следующим признакам (помимо боли):
- Поджатая нога (левая или правая в зависимости от дислокации нервного поражения);
- Усиленная болезненность во время приступов кашля, чихания;
- Напряженные мышцы в области живота;
- Скованные движения.
Если болезнь развивается, эти признаки становятся всё более ярко выраженными. Боль становится сильнее, распространяется на нижние конечности, ввиду чего человек перестает выполнять привычную работу. Некоторых пациентов направляют в стационар.
Как вылечить радикулопатию?
Чтобы справиться с болезнью, доктора используют комплексный подход, которые предполагает:
- Прием лекарств. Препараты назначают для устранения симптомов, уменьшения болевых ощущений, для расслабления мышечных волокон, снятия воспаления, улучшения кровообращения;
- Физиотерапию;
- Оперативное вмешательство. Если эффективна лекарственная терапия, операция не нужна. Её делают в крайних случаях (если сломаны позвонки, искривлен позвоночный столб, есть межпозвонковые грыжи);
- ЛФК.
Существуют домашние рецепты и способы, которые уменьшают болевые ощущения. Речь идет о спиртовых и травяных настойках и растирках. В качестве основы используют доступные растения, например, подорожник или зверобой.
Источник
Радикулит (радикулопатия) — симптомы и лечение
Что такое радикулит (радикулопатия)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонов И. В., мануального терапевта со стажем в 13 лет.
Определение болезни. Причины заболевания
Радикулит — это термин, в переводе с латинского языка обозначающий воспаление нервного корешка. Такое название невропатологи более 100 лет назад использовали для описания болевого синдрома в шее, спине и конечностях, считая, что причиной радикулита является воспалительный процесс.
Однако благодаря развитию медицинской науки и диагностических возможностей в последующие годы было установлено, что воспалительной реакции в своём истинном значении в нервных корешках при большинстве подобных болевых синдромах не происходит. Редкое исключение составляют случаи, когда инфекционный процесс в суставе и окружающих мягких тканях распространяется на проходящее вблизи нервное волокно (частота встречаемости менее 0,01% среди всех болевых синдромов).
Факторы риска
Болевые синдромы возникают в связи с раздражением спиномозговых корешков не только путём воспаления, но и по причине их повреждения или сдавления. Это может возникать при спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. А также при инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис).
Выражения «радикулит шейный», «радикулит поясничный» и другие широко употребляется среди пациентов, на разных интернет-сайтах, встречаются в профессиональной медицинской литературе и, к сожалению, нередко используются медицинскими работниками для обозначения различных болевых синдромов в верхних, нижних конечностях и области позвоночника.
В случае разнообразных поражений нервного корешка или нервного волокна в любой анатомической области в настоящее время в международных научных медицинских сообществах (EFNS, IASP, ICF, WHO и др.) принято использовать термин «радикулопатия» (radiculopathy; лат. radicula — корешок + греч. рathos — страдание, болезнь). По МКБ-10 радикулит (радикулопатию) кодируют как M54.1.
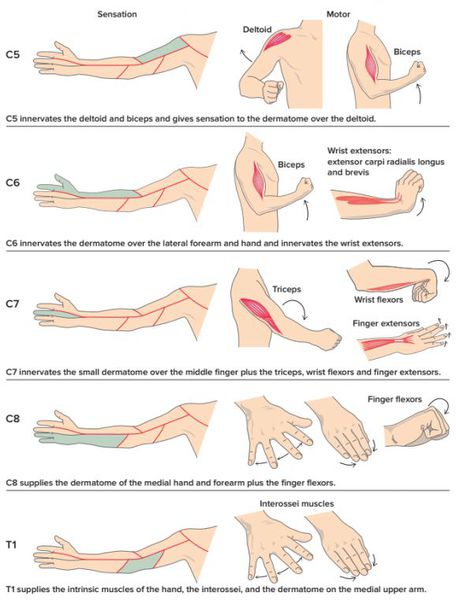
Симптомы радикулита
Симптомы радикулопатии зависят от степени и вида поражения нервного корешка.
Признаки радикулита
В случае, когда возникает нарушение в двигательных волокнах корешка, симптомом будет снижение (парез) или полное отсутствие (плегия) двигательной функции в мышечной группе, которая связана с центральной нервной системой с помощью данного нервного волокна.
При поражении чувствительных волокон корешка симптомами будут снижение или отсутствие различных видов чувствительности (тактильной, температурной, вибрационной и др.) — гипо- или анестезия.
Соответственно, если повреждены двигательные и чувствительные волокна, симптомами радикулопатии будут снижение силы и чувствительности в соответствующем анатомическом участке.
Также к возможным симптомам радикулита относится снижение или отсутствие рефлекса (гипо- или арефлексия), участие в котором принимает поражённый нервный корешок.
Следует отметить, что симптомы боли не являются истинными симптомами радикулопатии, однако зачастую могут быть сопутствующими симптомами другого заболевания, одновременно присутствующего при радикулопатии. Локализоваться болевые ощущения могут в шее, спине, конечностях, в зависимости от поражённого участка.
Достаточно редко могут возникать различные вегетативные симптомы (чрезмерное потоотделение, бледность или покраснение). [5] [8] [10]
Симптомы корешкового синдрома шейного отдела
- боль;
- нарушение чувствительности (онемение, ползание «мурашек»);
- снижение мышечной силы в области шеи и руки с одной стороны при одностороннем поражении; при двустороннем — симптоматика будет соответствующей.
Симптомы корешкового синдрома грудного отдела
- боль;
- нарушение чувствительности «опоясывающего» типа справа или слева от позвоночника; в зависимости от конкретного корешка оно может возникать в области от подмышек и верхних краёв лопаток до поясницы и пупка.
Симптомы корешкового синдрома поясничного отдела
- слабость;
- чувствительные нарушения в мышцах ног с характерной «простреливающей» болью, распространяющейся в ягодицу и/или бедро с одной стороны.
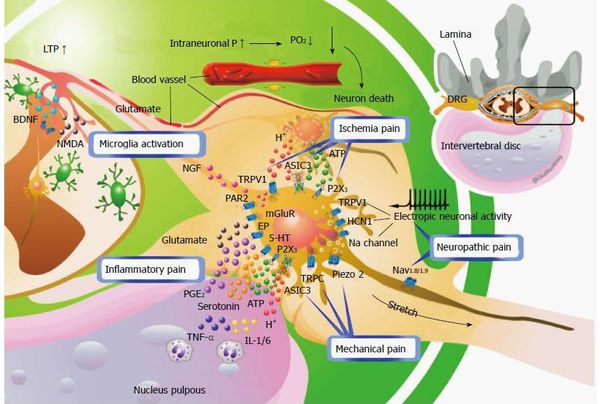
Патогенез радикулита
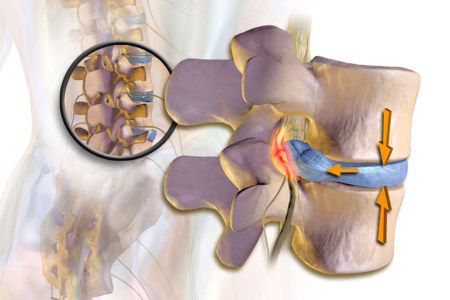
Основной механизм возникновения радикулопатии — механическое сдавление нервного корешка. Это может возникать в результате травм, а также в связи с воздействием вертебральных (позвоночных) структур при выраженном спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. Частой локализацией поражения в этих случаях является экстрадуральный отдел нервного корешка. [8]
При инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис) чаще страдают интрадуральные участки корешков (менингорадикулиты). [10]
Если диск патологически изменён, то в любой момент движения может возникнуть сжатие нервного корешка. Для того, чтобы устранить сдавление, в повреждённом участке организма включаются компенсаторные механизмы: окружающие ткани отекают, фиксируются мышечные волокна. Происходящая иммобилизация сдавленного нервного корешка с возникающим болевым симптомом не позволяет больному двигаться с прежней интенсивностью, снижая нагрузку на травмированный участок позвоночника.
Классификация и стадии развития радикулита
По уровню возникновения радикулопатии различают:
По причине возникновения радикулопатии бывают:
- дискогенными (при поражении межпозвонкового диска);
- спондилогенными (при поражении тела позвонка и его отростков).
По механизму возникновения:
По топографическому расположению (указывается конкретный нервный корешок (слева или справа) и его цифровое и анатомическое название в зависимости от уровня расположения):
- Радикулопатия С1-8 (шейный);
- Радикулопатия Th1-12 (грудной);
- Радикулопатия L1-5 (поясничный);
- Радикулопатия S1-3 (кресцовый).
Стадии радикулопатии
Общепризнанной и универсальной классификации стадий развития радикулопатии не существует, потому что нет единственной причины развития синдрома. Например, при инфекционном воспалении (истинном радикулите) описывают стадии воспаления. При компрессии корешка грыжей межпозвонкового диска или его секвестром (фрагментом разрушенного диска) — стадии, присущие процессу сдавления корешка.
Тем не менее, в течении радикулопатии можно выделить:
- дебют — впервые возникший корешковый синдром;
- обострение — повторное развитие синдрома;
- прогрессирование — нарастание синдрома;
- стабилизацию или регресс симптомов;
- ремиссию.
В некоторых источниках выделяют неврологическую и невротическую стадии. Врачи такую классификацию не используют.
Осложнения радикулита
Осложнения радикулопатии при отсутствии правильного лечения могут проявляться в виде нарушения двигательных и чувствительных функций в иннервируемой области или конечности, вплоть до полного отсутствия чувствительности (анестезия) и движений (плегия) в случае необратимого поражения нервного волокна. [8] [10]
Диагностика радикулита
Когда следует обратиться к врачу
Невролога следует посетить как можно скорее:
- при острой боли в шее или спине;
- внезапной или постепенно нарастающей слабости в мышцах руки или ноги;
- стойком нарушении чувствительности.
Подготовка к посещению врача
При посещении невролога следует:
- зафиксировать время возникновения жалоб и попытаться описать обстоятельства, в которых они появились, например при неловком движении, падении, непривычной физической нагрузке, длительной неудобной позе;
- найти положения, при которых боль уменьшается и усиливается;
- запомнить принимаемые лекарства и их дозы;
- не забыть медицинскую документацию о ранее проведённых анализах и обследованиях.
Сбор жалоб
Первым диагностическим мероприятием при радикулопатии является сбор жалоб и уточнение данных анамнеза заболевания пациента. Проводится классический неврологический [8] [10] и вертеброневрологический [4] [7] осмотр.
Используются различные шкалы, тесты, опросники для самостоятельного заполнения пациентом: опросники нейропатической боли DN4 и PainDETECT, визуальная аналоговая шкала, опросник Роланда-Морриса и другие. [2]
Неврологический осмотр при радикулите
Методика полного неврологического осмотра:
- Первый этап:
- врач выявляет общемозговые и менингеальные симптомы, например головную боль, тошноту, скованность мышц затылка, болезненность при надавливании на глазные яблоки;
- оценивает функции черепных нервов, например вестибулярную;
- определяет силу мышечных групп и их тонус;
- исследует сухожильные рефлексы;
- проверяет наличие патологических рефлексов;
- выявляет нарушения координации и чувствительности.
- Второй этап: невролог оценивает когнитивные, эмоциональные и речевые функции.
- Третий этап:
- доктор исследует позу пациента в положениях сидя, стоя и лёжа;
- оценивает симметрию тела;
- определяет объём движений во всех отделах позвоночника и конечностях;
- проверяет симптомы «натяжения» — специфические признаки патологии корешков, например появление боли при покашливании, сгибании ноги в коленном суставе и т. д.;
- исследует чувствительность: болевую и тактильную, при необходимости температурную и проприоцептивную (вибрационную, мышечно-суставную).
Компьютерная томография
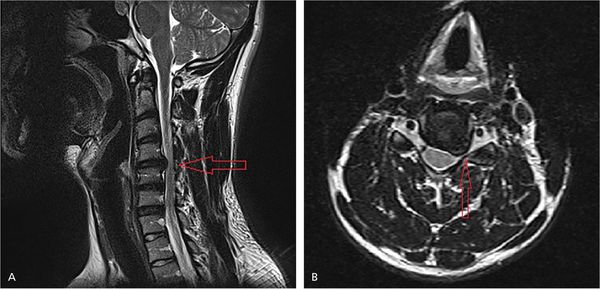
Для уточнения локализации повреждения нервного корешка проводятся нейровизуализационные методы диагностики. Самым информативным является магнитно-резонансная томография (МРТ). Метод позволяет выяснить причину радикулопатии: с его помощью можно увидеть сам нервный корешок и структуры, которые его окружают.
ЯМРТ и МРТ — это один и тот же метод диагностики. В его основе лежат принципы ядерно-магнитного резонанса (ЯМР). Однако метод распространился под названием магнитно-резонансной томографии (МРТ), а не ядерно-магнитной резонансной томографии (ЯМРТ).
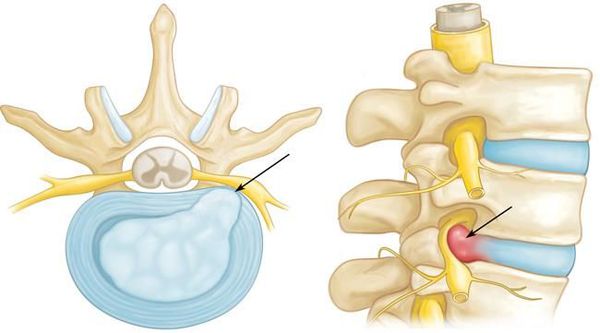
На рисунке А (вид сбоку) стрелкой указана локализация грыжи межпозвонкового диска на уровне шейных С4-С5 позвонков. Грыжа выступает в позвоночный канал и смещает или сдавливает спинной мозг. На рисунке В (вид сверху) стрелкой отмечена та же грыжа, которая выступает влево и сдавливает нервный корешок.
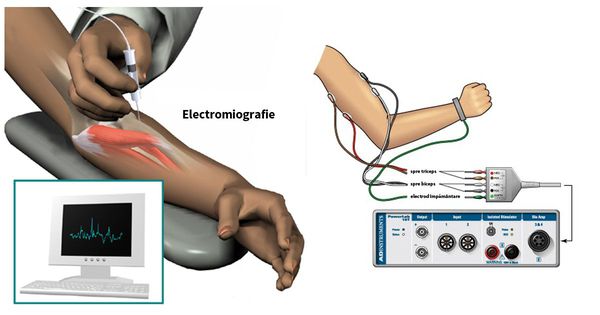
Для определения уровня и степени поражения нервного волокна выполняется электромиография (ЭМГ). При необходимости может быть проведена стимуляционная ЭМГ (на поверхность кожинакладываются электроды) или игольчатая ЭМГ (в исследуемую мышцу вводятся электроды-иглы). [1]
При наличии противопоказаний к проведению МРТ можно использовать КТ. Противопоказаниями могут быть установленный кардиостимулятор, инсулиновая помпа или массивный ферромагнитный имплант. Однако с помощью КТ лучше визуализируются не мягкие ткани, к которым относят нервные корешки, а костные структуры.
Рентгенография
Рентгенография при радикулопатии является неинформативным методом, поскольку позволяет визуализировать только костные структуры. Назначение рентгенографии оправдано в случаях, когда есть подозрение на трещину, перелом позвонков и их отростков, остеопороз и спондилолистез (проводится рентгенография определённого отдела позвоночника в положении пациента стоя с функциональными пробами на сгибание/разгибание в боковой проекции).
Рентгенография сильно проигрывает МРТ в точности диагностики.
Лечение радикулита
Первая помощь. Ограничение движения
Необходимо исключить или уменьшить влияние фактора, который привёл к развитию корешкового синдрома: асимметричной позы, поднятия тяжестей и т. п.
До проведения неврологического осмотра следует воздерживаться от физических нагрузок. Требуется покой и обезболивание: при отсутствии противопоказаний можно принять ибупрофен.
Лечение радикулопатии начинается с выяснения причины заболевания и её устранения. Если компрессию нервного корешка вызывает межпозвонковая грыжа, лечение будет направленно на снижение отёка в области грыжи и нервного корешка различными консервативными способами, а при их неэффективности рекомендуется хирургическое воздействие, направленное на декомпрессию нервного волокна.
В большинстве случаев при своевременном обращении к квалифицированному специалисту радикулопатию удаётся вылечить консервативным способом, используя:
- медикаментозное лечение радикулита (капельницы, лечебные блокады, препараты для приёма внутрь и в виде инъекций);
- мануальную терапию;
- физиотерапию;
- лечебную физкультуру.
Эти методы направлены на снижение отёка, улучшение кровообращения и выведение накопившихся продуктов метаболизма в области сдавленного нервного корешка. [3] [5] [6] [9]
Хирургическое лечение
При нестабильности позвонков, массивной межпозвонковой грыже, деструкции позвонка и других сложных случаях может потребоваться консультация нейрохирурга и операция. Вид вмешательства определяет врач, оценив симптомы, эффективность консервативной терапии и данные МРТ.
Медикаментозное лечение острой боли при радикулите
Для уменьшения боли при радикулопатии применяют широкий спектр препаратов. В первую очередь — нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах, гелях и мазях.
К НПВС относятся:
Существуют лекарственные формы с доставкой действующего вещества через кожу, например обезболивающие пластыри с лидокаином.
При упорной нейропатической боли и неэффективности НПВС используют противоэпилептические препараты с обезболивающим эффектом, например габапентин и прегабалин.
При недостаточной эффективности консервативной терапии применяют гормональные средства, которые вводят в околокорешковое пространство: дексаметазон и бетаметазон.
Лечение при хроническом болевом синдроме
При хронизации боли врач может рекомендовать приём противоэпилептических средств и антидепрессантов, которые обладают обезболивающим эффектом. При исчерпанных возможностях устранения боли возможна нейрохирургическая операция: установка противоболевого стимулятора, морфиновой помпы или пересечение корешка.
Особенности лечения при беременности
При беременности, в особенности в третьем триместре, многие лекарства нельзя применять. Врачи, как правило, назначают местные препараты и нелекарственные методы: лечебную гимнастику и ношение корсетов.
Домашние средства лечения
Домашнее лечение корешкового синдрома возможно только после исчерпывающей консультации врача. Доктор порекомендует упражнения для самостоятельных занятий. При необходимости врач объяснит, как носить корсет, и при запросе от пациента расскажет, как применять домашние физиотерапевтические приборы.
Лечение радикулита народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Их применение может быть опасным для здоровья и жизни пациента.
Прогноз. Профилактика
При раннем выявлении причины возникновения радикулопатии и её устранении прогноз на выздоровление будет благоприятный с восстановлением всех утраченных чувствительных и двигательных функций в иннервируемой области.
Осложнения в виде различных нарушений чувствительности и разной степени пареза (слабости) в мышцах могут оставаться на довольно продолжительный период в случаях не устранения основной причины радикулопатии, например, при большой межпозвонковой грыже.
Выраженное поражение нервного корешка приводит к его гибели и отсутствию всех видов чувствительности и движений в иннервируемой области.
Профилактика радикулита:
- избегание различных травматических и инфекционных заболеваний позвоночника путём соблюдения рационального двигательного режима и правил здорового образа жизни;
- при возникновении симптомов радикулопатии — раннее обращение к квалифицированному специалисту — врачу-вертеброневрологу. [4][5][6][7][9]
Источник